Синдром робена фото взрослых женщин
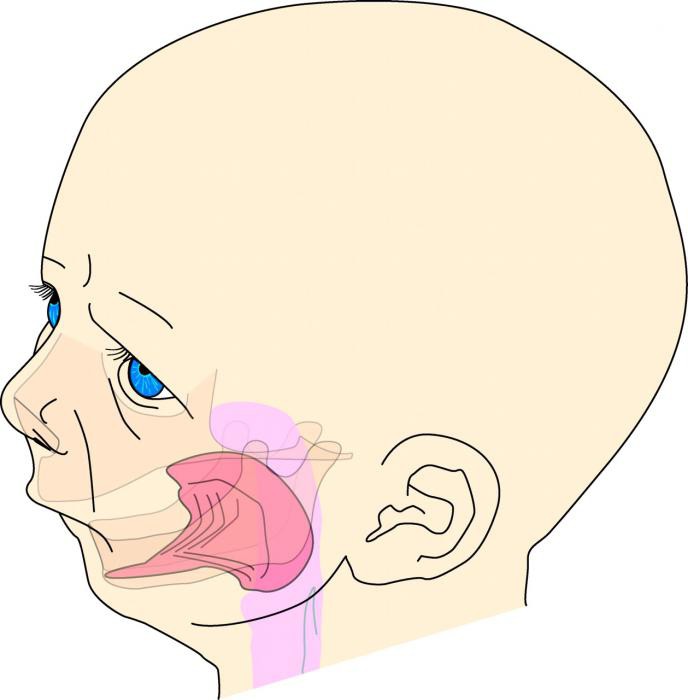
Синдром Пьера Робена – патология развития плода в утробе матери. У малыша диагностируют гипоплазию нижней челюсти, что сопровождается наличием дугообразного нёба с расщелиной и обструкции дыхательных путей. Отклонение наблюдается у одного ребёнка среди 30 тысяч новорождённых.
Что это за болезнь?
Недуг не имеет расовой или социальной принадлежности. Ним болеют как бедняки, которые не имеют должного медицинского обслуживания, так и богатые известные люди. С синдромом Пьера Робена связано несколько особенностей. В первую очередь для детей, которые им болеют, характерна очень маленькая нижняя челюсть. Если же её размеры близки к стандартным, то она может быть сильно смещённой назад: угол основания черепа является очень большим и не соответствует норме. При этом нёбо имеет слишком выгнутую форму в виде дуги, а язык располагается ближе к верхней задней части глотки.

Синдром назвали в честь великого известного зубного хирурга Пьера Робена. Медик родился в 1867 году, умер – в 1950. За почти сто лет своей жизни он успел поработать редактором журнала «Стоматологическое обозрение», написать диссертацию о развитии зубов и роли жевания в этом процессе, стать автором популярных научных трудов по ортодонтии. Именно он открыл синдром, главными признаками которого являются такие анатомические особенности: очень маленькая голова у малыша, мелкий срезанный подбородок и неправильное строение языка. Ребёнку трудно дышать, жевать и глотать. Если при этом повреждён мозг, у него может наблюдаться умственная отсталость. Также такие дети плохо развиты в физическом плане.
Основные факторы риска
Синдром Пьера Робена бывает изолированный. В других случаях он является частью генетического отклонения. Пусковым рычагом первой разновидности болезни выступает компрессия челюсти у эмбриона. Её развитие провоцирует многоплодная беременность или небольшое локальное уплотнение в женской матке в виде рубца, опухоли, кисты, фиброза. Кроме того, замедление роста нижней челюсти у плода провоцирует вирусная инфекция у матери в первом триместре беременности, недостаток в её организме витамина B9 или же нейротрофические нарушения.
Что касается генетически обусловленного синдрома Пьера Робена, то он является аутосомно-доминантным типом. Часто эта патология сопровождается другими нарушениями. Например, треть всех случаев припадает на синдром Стиклера, при котором развито отклонение, описанное Пьером Робеном, а также наблюдаются ярко выраженный артрит и миопия. Если у родителей первый малыш появился на свет с изолированным видом патологии, то вероятность рождения второго больного ребёнка составляет 1–5 %. При генетической форме риск существенно увеличивается.
Формирование патологии
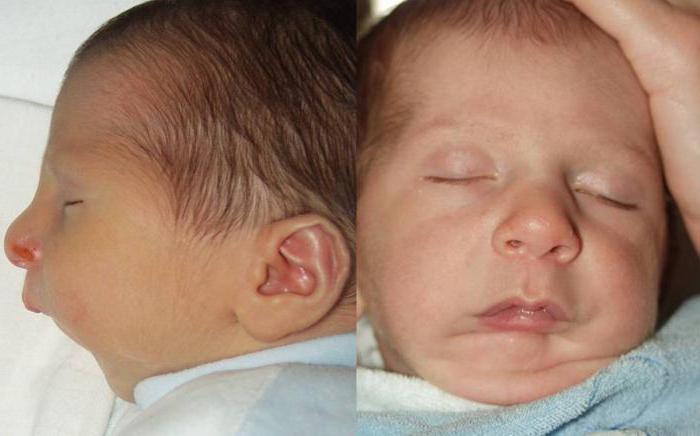
Чтобы понять суть отклонения, необходимо знать, как и почему у плода развивается синдром Пьера Робена. Причины, говорят врачи, имеют прямую и непосредственную связь с этимологическим фактором на эмбриональном уровне. Известно, что на 5 неделе развития малыша в утробе, у него начинается процесс формирования твёрдого нёба за счёт слияния медиальных выступов, которые одновременно формируют верхнюю губу и ноздри. Если на этом этапе происходит нарушение, нёбо и губа раздваиваются. Уже с 5 недели начинает образовываться вторичное нёбо из боковых небесных отростков. Параллельно завершается удлинение лица, что увеличивает пространство для развития ротовых структур. Язык опускается на своё место, а небесные отростки замыкаются подобно застёжке молнии.
При синдроме Пьера Робена нижняя челюсть очень маленькая. Из-за этого языку негде разместиться и он смещается к задней стене. Располагаясь выше нормального уровня, он блокирует соединение небесных отростков. Это, в свою очередь, приводит к тому, что мягкое нёбо смыкается не до конца, формируя дугообразное очертание.
Патогенез
Для того чтобы иметь полное информативное представление о болезни, нужно просмотреть снимки детей, имеющих синдром Пьера Робена. Фото этих малышей отличаются от изображений обычных детей. Отклонение часто уродует внешний вид ребёнка: у него слишком маленькая ротовая полость, недоразвитая нижняя часть лица и ретрогнатия – заднее положение верхней или нижней челюсти в черепе. Язык при этом сильно смещён: возникает глоссоптоз.
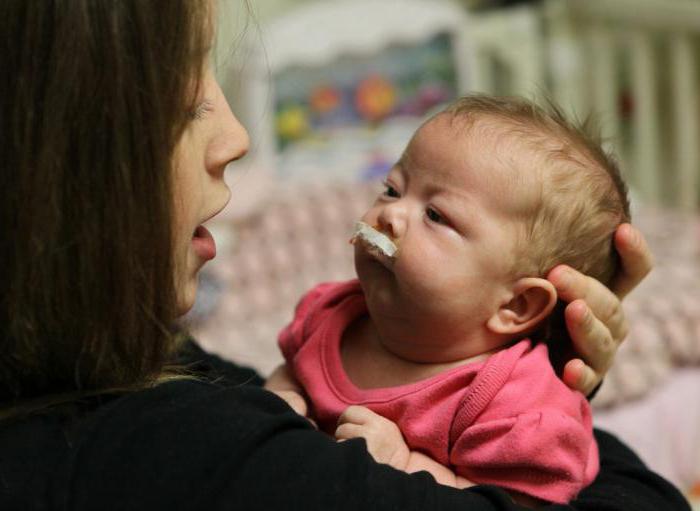
У малыша постоянно наблюдается обструкция дыхательных путей – так называемая непроходимость. Малышу тяжело дышать. Его состояние улучшается только во время физической активности или плача, после них обструкция возникает вновь. Различные респираторные нарушения затрудняют кормление карапуза, поэтому он часто перестаёт есть, чтоб рефлекторно поплакать и освободить дыхательные пути. В итоге малыш плохо набирает вес, он является слабым и вялым. Если не принять меры, дефектный цикл быстро приведёт к истощению маленького организма, полному прекращению функционирования нескольких систем и даже смерти ребёнка.
Степени болезни
Синдром Пьера Робена имеет несколько форм, которые отличаются степенью тяжести заболевания:
- Лёгкая форма. Ребёнок испытывает незначительные трудности и неудобства во время кормления. Его дыхание не утруднено. В этом случае врач назначает консервативную терапию, которая является позиционной и проводится в амбулаторных условиях.
- Средняя степень тяжести. Во время еды малыш ощущает умеренные трудности с жеванием и глотанием. Ему трудно дышать, но ситуация некритичная. Обычно такого ребёнка госпитализируют в стационар, где выписывают позиционное лечение и проводят глоссопексию – подтягивание языка и фиксацию его к нижней губе.
- Тяжёлая форма. Карапузу очень трудно и даже мучительно употреблять пищу и дышать. В этой ситуации требуются срочные меры – хирургическое вмешательство. Иногда рекомендуют для кормления ввести внутренний зонд и провести трахеостомию – рассечение трахеи и введение в неё трубки.

При любой степени тяжести заболевания нужна консультация опытного специалиста. Самолечение может навредить малышу, привести к тяжёлым необратимым последствиям.
Осложнения
Поставить диагноз больному малышу нетрудно. Но для точной формулировки необходима консультация опытного генетика и ортодонта. Вместе с другими медиками они порекомендуют то или иное лечение, чтоб избежать серьёзных последствий. При этом осложнения могут быть самыми разными: удушения во время сна, развитие порока гортани, появление шумного, хриплого дыхания. Возникновение и прогрессирование заболеваний сердца также провоцирует синдром Пьера Робена: последствия такого характера наблюдаются у 14% малышей.
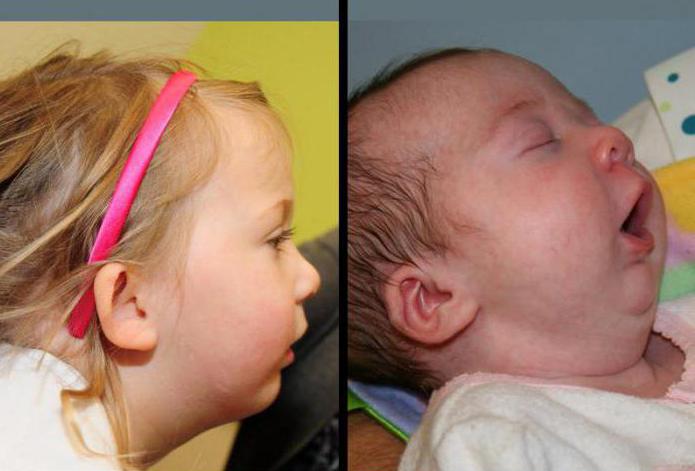
Ребёнок, страдающий от этой патологии, очень плохо ест. Отрицательное давление, необходимое во время грудного кормления, нёбная расщелина создать не позволяет. Кроме того, у такого младенца очень маленькая нижняя челюсть, которая не даёт ему нормально сокращать круговые мышцы рта и крепко хватать материнскую грудь. При кормлении карапуз может даже задохнуться, так как нёбная расщелина сильно отделяет носовое и ротовое пространство, увеличивая риск удушья. Среди осложнений врачи также называют деформацию зубов, неправильный прикус, хронические воспаления уха, которые могут привести к полной глухоте, а ещё отставание в физическом и умственном развитии.
Консервативное лечение
Вовремя обратившись за квалифицированной медицинской помощью, у родителей есть хорошие шансы устранить синдром Пьера Робена. Лечение при этом может быть консервативным. Во-первых, малыш находится под постоянным наблюдением у генетика, отоларинголога, офтальмолога, ортодонта, стоматолога и логопеда. Во-вторых, ребёнку регулируют процесс кормления и пробуют ликвидировать обструкцию верхних дыхательных путей. Если придерживаться всех рекомендаций, то к 6 годам у большинства детей размеры и форма нижней челюсти постепенно нормализуются.
Очень эффективным методом консервативного лечения является позиционная терапия. Она подразумевает укладывания малыша на живот до тех пор, пока не произойдёт необходимый прирост нижней челюсти. В младенческом возрасте малыш должен постоянно находиться в таком положении. Когда ребёнок подрастёт, взрослым необходимо приучить его спать исключительно в аналогичной позе. Если карапуз лежит на животе, у него создаётся давление в области головы: под силой тяжести язык смещается и становится на место. Такая терапия помогает в 80% случаев.
Хирургическое вмешательство
Оно необходимо при тяжёлых и средних формах болезни. Синдром Пьера Робена может быть частично ликвидирован при помощи оперативного подтягивания языка и фиксации его в зоне нижней губы. Процедура, называемая глоссопексия, проста и неопасна. Также малышу могут пробить трахею и вставить в отверстие трубку: благодаря этому он сможет легко и без проблем дышать. Закрывают эту дырку приблизительно в 3 года. Метод применяется редко, в нём нуждается около 1% детей, имеющих заболевание тяжёлой степени сложности.
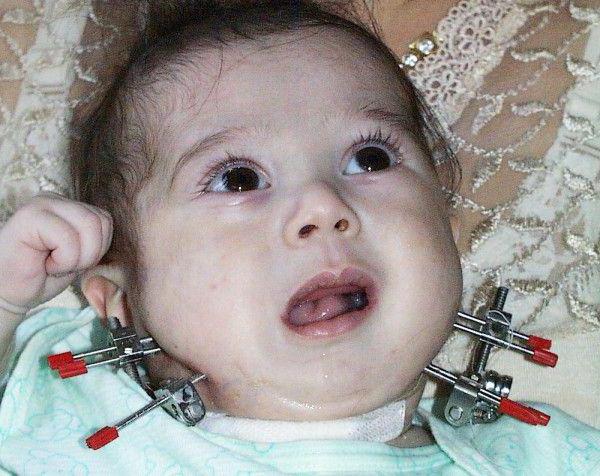
Медики могут назначить компрессионно-дистракционный остеосинтез. Процедура предусматривает проделывание вырезок в костях нижней челюсти. В них вставляются штифты, которые крепятся к голове и при помощи специального механизма расширяют и увеличивают челюсть. Ежедневно усиливая действие приспособления, врач добивается медленного, но эффективного удлинения нижней лицевой части. Подобное вытяжение проводят на протяжении месяца, после чего делают перерыв на 8 недель. Он необходим для нормального заживления кости и её надёжной фиксации в новой формации.
Полезные рекомендации
Дети с синдромом Пьера Робена требуют внесения некоторых изменений в процесс кормления. Во-первых, им нужно увеличивать калорийность молока: с этой целью грудное сцеживают и смешивают с искусственным. Во-вторых, во время кормления необходимо часто делать перерывы, чтоб дать малышу возможность отдышаться и при помощи плача и срыгивания очистить дыхательные пути. Кроме того, если мать поглаживает подбородок карапуза, это значительно помогает ему поглощать молоко.

В-третьих, таким детям необходимо купить специальную бутылочку, разработанную специалистами для кормления малышей с синдромом. Отверстие в ней намного шире, чем в обычной соске, кроме того, тут установлен специальный клапан, позволяющий родителю управлять потоком молока. Для младенцев разработаны и специальные пустышки. В-четвёртых, медики могут порекомендовать установление в ротовой полости карапуза обтуратора, что закрывает расщелину. При этом не стоит забывать, что ни один из вышеперечисленных методов не является способом лечения. Это всего лишь приспособления, которые ускоряют эффективность терапии и облегчают состояние вашего карапуза.
Источник
Что такое синдром Пьера Робена?
Синдром Пьера Робена, также называемый секвенция (последовательность) Пьера Робена (сокр. СПР) — это врожденный порок развития, характеризующийся тремя основными признаками: небольшой нижней челюстью (микрогнатия), смещением языка к задней части ротовой полости (глоссоптоз) и аномальным отверстием в небе (хейлосхизис или расщелина нёба).
Считается, что секвенция Пьера Робена вызывается множеством факторов, которые приводят к ряду физических изменений в полости рта. В настоящее время считается, что нижняя челюсть недостаточно растет, что приводит к смещению языка к задней части горла. Учитывая ограниченный размер полости рта, язык также выталкивается вверх, что мешает естественному закрытию развивающегося неба. Эти изменения происходят во время беременности и приводят к черепно-лицевым аномалиям, которые обычно обнаруживаются при рождении. Кроме того, измененная анатомия полости рта затрудняет дыхание, которые могут варьироваться по степени тяжести от легкого нарушения до опасного для жизни респираторного расстройства. Поскольку пища должна проходить через измененную полость рта, чтобы попасть в желудочно-кишечный тракт, также часто возникают трудности с кормлением. Признаки СПР могут присутствовать в виде изолированной последовательности или как часть генетического синдрома. Люди с изолированной СПР чаще всего имеют мутации вблизи гена SOX9.
Синдром Пьера Робена был назван в честь доктора Пьера Робена, французского хирурга-стоматолога, который впервые заметил его особенности в начале 20 века. Хотя точная причина не совсем ясна, в настоящее время считается, что множественные факторы приводят к последовательным физическим изменениям в полости рта, что в конечном итоге приводит к обструкции дыхательных путей. По этой причине проблемы с дыханием — частые проявления СПР. Проблемы с кормлением также распространены, поскольку полость рта также является проводником в желудочно-кишечный тракт.
Признаки и симптомы

Синдром Пьера Робена (СПР) включает в себя физические изменения в процессе развития, которые приводят к изменению анатомии полости рта. Поскольку воздух и пища проходят через рот и в глотку, проблемы с дыханием и кормлением являются частым явлением.
При СПР характерно изменение формы и положения нижней челюсти. Как правило, он имеет уменьшенную длину и расположен в направлении спины (микроретрогнатия). В свою очередь, эти изменения нижней челюсти могут повлиять на положение языка по направлению к задней части рта («западение» язык). Анатомические аномалии синдрома Пьера Робена также часто включают U-образную расщелину неба, которая влияет на динамику дыхания и развитие речи.
В частности, смещение языка к задней части рта предрасполагает его к падению в сторону горла. Это может заблокировать дыхательные пути и вызвать затруднение дыхания. Это отклонение может вызвать разной степени тяжести осложнения, от легкого нарушения дыхания до опасного для жизни респираторного расстройства. Обструкция дыхательных путей также может возникать ночью в случае связанного с ней состояния, называемого «обструктивным апноэ во сне». Это нарушение сна, при котором дыхание временно останавливается и возобновляется из-за периодической закупорки дыхательных путей.
Поскольку пища, поступающая в желудочно-кишечный тракт, также проходит через рот и горло, трудности с кормлением также могут возникать из-за аномальной анатомии полости рта. В зависимости от степени тяжести это может привести к таким проблемам, как удушье (аспирация) или меньшая прибавка в весе, чем ожидалось (что врачи называют «неспособностью к развитию»). Также чаще встречается кислотный (гастроэзофагеальный) рефлюкс у детей с СПР.
Другие возможные проявления СПР включают сердечно-сосудистые и легочные заболевания, такие как шумы в сердце, высокое кровяное давление в легочных артериях (легочная гипертензия) и сужение отверстия между легочной артерией и правым желудочком сердца (легочный стеноз). Также распространены аномалии опорно-двигательного аппарата, в том числе в руках, ногах, стопах и позвоночнике. Воспаление среднего уха (средний отит), обычно сопровождающееся повторными инфекциями уха, встречается примерно у 80% пациентов, а глазные дефекты отмечаются примерно у 10–30% пациентов. Еще одна частая особенность — присутствуют зубы при рождении (натальные зубы).
Причины и факторы риска
В настоящее время точная причина синдрома Пьера Робена неизвестна. Наиболее широко распространено мнение о том, что множественные факторы приводят к последовательности физических изменений в полости рта. Считается, что эти изменения происходят в несколько этапов, а не в виде отдельных событий. В частности, считается, что неспособность нижней челюсти полностью развиться на ранних сроках беременности заставляет язык располагаться по направлению к спине и высоко в ротовой полости, что, в свою очередь, препятствует закрытию неба.
Синдром Пьера Робена (СПР) как состояние может возникать само по себе («изолированная СПР») или как признак множественных аномальных расстройств («синдромальная СПР»). Когда СПР возникает сам по себе, наиболее часто поражается ДНК рядом с геном SOX9. Ген SOX9 позволяет производить белок SOX9, который играет важную роль в развитии скелета. У пораженных людей часто наблюдаются мутации в областях ДНК, которые положительно модулируют активность SOX9 (энхансеры). Когда эти области повреждены, активность гена SOX9 снижается, что приводит к выработке меньшего количества нормального белка SOX9. Считается, что это играет роль в черепно-лицевых аномалиях, характерных для СПР.
В настоящее время считается, что большинство случаев изолированного синдрома Пьера Робена возникает спорадически или в результате новых генетических изменений, а не передается по наследству от одного поколения к другому. В более редких семейных случаях изолированного СПР исследования отдавали предпочтение аутосомно-доминантному типу наследования. Синдроматический СПР наследуется по тому же генетическому шаблону, что и состояние, с которым оно связано, что означает, что это может варьироваться в зависимости от расстройств.
Доминирующие генетические нарушения возникают, когда для того, чтобы вызвать определенное заболевание, необходима только одна копия аномального (патологического) гена. Аномальный ген может быть унаследован от любого из родителей или может быть результатом мутировавшего (измененного) гена у пораженного человека. Риск передачи патологического гена от пораженного родителя к потомству составляет 50% при каждой беременности. Риск одинаков для мужчин и женщин.
Затронутые группы населения
Синдром Пьера Робена поражает мужчин и женщин в равных количествах, с оценочной распространенностью около 1 на 8 500-14 000 человек.
Связанные расстройства
Симптомы следующих расстройств могут быть похожи на Синдром Пьера Робена (СПР) или могут быть связаны с ними. Сравнения могут быть полезны для дифференциальной диагностики.
- Синдром Стиклера — редкое заболевание соединительной ткани, которое чаще всего поражает глаза, уши, скелет и суставы. Признаки и симптомы могут включать: близорукость (миопия), отслоение сетчатки (отделение сетчатки глаза от поддерживающих ее слоев глазного яблока), потерю слуха, характерный внешний вид лица с плоскостностью средней части лица и боль в суставах. У пораженных людей также могут быть признаки последовательности Пьера Робена, в частности, необычно маленькая нижняя челюсть (микрогнатия), смещение языка к задней части ротовой полости (глоссоптоз) и аномальное отверстие в нёбе (расщелина неба).
- Синдром делеции хромосомы 22q11.2 (велокардиофациальный синдром) — заболевание, вызванное отсутствием небольшого фрагмента 22-й хромосомы. Делеция хромосомы 22q11.2 связана с рядом проблем, включая врожденные пороки сердца, патология нёба, дисфункцию иммунной системы, включая аутоиммунные заболевания, низкий уровень кальция (гипокальциемия) и другие эндокринные аномалии, такие как проблемы с щитовидной железой и дефицит гормона роста, желудочно-кишечные проблемы, трудности с кормлением,заболевания почек, потеря слуха, судороги, патология скелета, незначительные лицевые различия, а также различия в обучении и поведении. Симптомы делеции хромосомы 22q11.2 чрезвычайно разнообразны, даже среди членов одной семьи.
- Синдром Тричера-Коллинза — редкое генетическое заболевание, характеризующееся характерными аномалиями головы и лица, особенно тяжелой микрогнатией. Сопутствующие проявления включают пороки развития глаз, аномалия уха, которые могут привести к потере слуха, и многие друге состояния и отклонения.
Другие родственные синдромы и состояния СПР включают: хромосома 11, частичная трисомия 11q; синдром трисомии 18 (синдром Эдвардса); цереброкостомандибулярный синдром; синдром Катела Манцке; кампомелическая дисплазия; синдром Мебиуса; и CHARGE синдром.
Диагностика
Синдром Пьера Робена можно обнаружить, пока плод еще находится в утробе матери. Обученный медицинский персонал может визуализировать характерные особенности секвенции Пьера Робена с помощью ультразвуковой визуализации. Если диагноз не был диагностирован ранее, черепно-лицевые аномалии обычно обнаруживаются после рождения во время физического осмотра. Младенцы с тяжелой обструкцией дыхательных путей могут иметь респираторный дистресс при рождении и могут потребовать медицинского вмешательства.
Не существует единого стандартного теста, который обычно используется для диагностики изолированной секвенции Пьера Робена, хотя молекулярно-генетическое тестирование может использоваться для выявления изменений ДНК, связанных с геном SOX9.
При подозрении на синдромальную секвенцию Пьера Робена настоятельно рекомендуется проконсультироваться с генетиком. Этот медицинский работник может провести лабораторное обследование для подтверждения подозреваемого состояния.
Стандартные методы лечения
Лечение синдрома Пьера Робена является многогранным и индивидуальным процессом, при этом операция проводится только для решения функциональных проблем, которые могут возникнуть у пациента. Хирургическое лечение может быть показано пациентам с СПР с более тяжелыми клиническими состояниями, часто связанными с нарушением дыхательных путей.
Младенцев с синдромом Пьера Робена следует внимательно наблюдать на предмет затрудненного дыхания. Размещение ребенка на животе (положение лежа), а не на спине, может помочь предотвратить падение языка обратно к горлу. Если это не решит проблему обструкции дыхательных путей, можно ввести в нос небольшие трубчатые инструменты, такие как «носоглоточные дыхательные пути», чтобы дыхательные пути оставались открытыми. Если обструкция дыхательных путей еще более серьезна, в горло младенца в больнице может быть вставлена трубка (интубация) или, в редких случаях, может быть сделано хирургическое отверстие в трахее через шею (трахеостома), чтобы помочь ребенку дышать.
Чтобы закрыть волчью пасть (расщелина нёба), операция обычно проводится в возрасте от 12 до 18 месяцев. Однако врачи могут отложить корректирующую операцию, чтобы позволить отверстию во нёбе закрыться самостоятельно по мере естественного роста.
Хирургия для улучшения внешнего вида челюсти требуется редко, потому что маленькая нижняя челюсть, наблюдаемая при рождении, чаще всего вырастает до более нормальных размеров к 18-месячному возрасту.
Для решения проблем, связанных с кормлением, можно использовать различные специально адаптированные бутылочки и соски. Если проблемы с кормлением не решены и являются серьезными, может временно потребоваться зонд для кормления, чтобы помочь с правильным набором веса.
Симптоматическое и поддерживающее лечение может быть обеспечено с использованием подхода мультидисциплинарной команды, чтобы наилучшим образом удовлетворить потребности пострадавшего. При нарушении речи ребенок должен участвовать в логопедических занятиях или находиться под наблюдением логопеда. Врачи уха, горла и носа (отоларингологи) и аудиологи могут обеспечить последующее наблюдение по вопросам, связанным с ухом и слухом. При рецидиве ушных инфекций могут быть рекомендованы хирургические дренажные трубки. Комбинация ортодонтов, челюстно-лицевых хирургов и стоматологов может работать вместе, чтобы контролировать полость рта, например, стараясь избежать скученности зубов и обеспечить правильное выравнивание зубов. Для выявления глазных аномалий можно обратиться к офтальмологу.
Также для пациентов и их семей полезно генетическое консультирование.
Прогноз
Все новорожденные со значительным СПР подвержены риску внезапной смерти. Имеющееся данные о синдроме внезапной детской смерти (СВДС) показывают, что риск СВДС увеличивается, когда младенцы спят в положении лежа. Новорожденные с секвенцией Пьера Робена уже имеют нарушенные дыхательные пути, и им также обычно требуется лежать. Соответственно, следует внимательно следить за этими новорожденными.
Младенцы с СПР заслуживают того, чтобы к ним применялся междисциплинарный подход, предполагающий участие знающей и опытной команды, способной предоставить всестороннюю оценку, реалистичный план лечения и соответствующее последующее наблюдение. Вовлечение семьи на ранних этапах оценки, текущие медицинские исследования, вопросы, касающиеся ухода за ребенком и будущего планирования, обычно приводят к удовлетворению даже в самых сложных медицинских сценариях.
В исследовании 103 пациентов, наблюдаемых в среднем в течение 8,6 лет (диапазон 0,1-21,9 года), Logjes et al задокументировали 10%-ную смертность (n = 10) при среднем возрасте пациентов 0,8 года (диапазон 0,1-5,9 года). Из 10 умерших младенцев у 9 была синдромальная СПР; семь из девяти умерли от дыхательной недостаточности по разным причинам, а двое других умерли от аритмии из-за гипернатриемии и синдрома Веста с эпилептическим статусом. Младенец с несиндромным СПР умер от ишемии головного мозга после дистракционного остеогенеза нижней челюсти.
Источник
