Синдром ротора клиника диагностика лечение

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
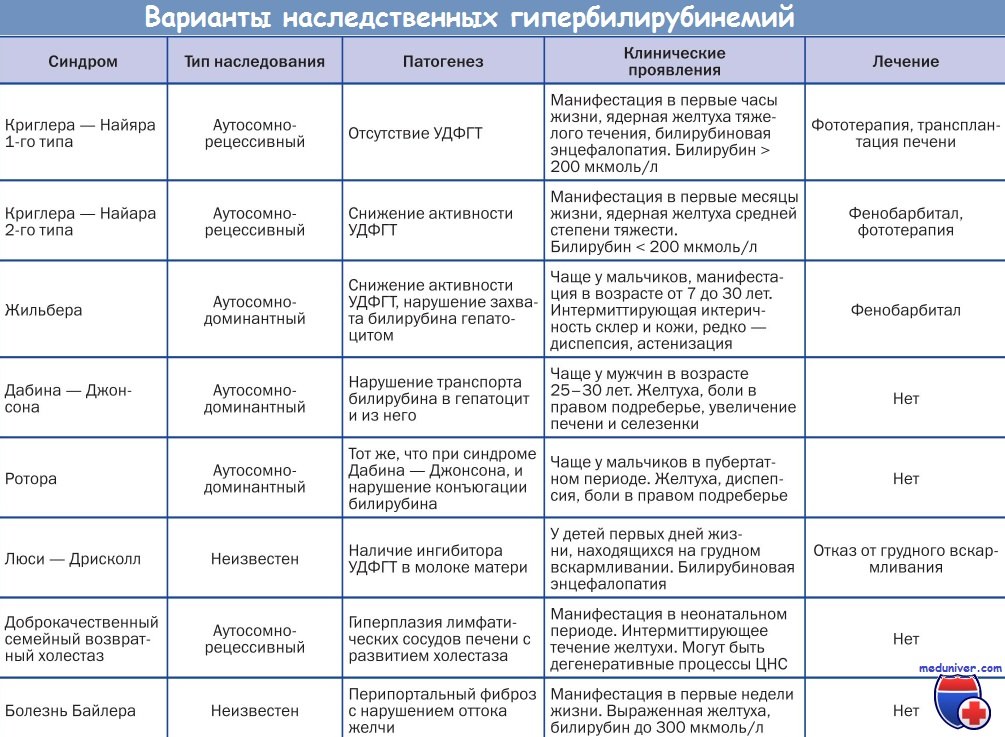
Синдром Ротора (хроническая семейная негемолитическая желтуха с конъюгированной гипербилирубинемией и нормальной гистологией печени без неидентифицированного пигмента в гепатоцитах) имеет наследственную природу, передается аутосомно-рецессивньм путем.
Патогенез синдрома Ротора аналогичен патогенезу синдрома Дабина-Джонсона, но дефект экскреции билирубина выражен меньше.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Симптомы синдрома Ротора
Первые клинические признаки синдрома Ротора появляются в детском возрасте, болеют одинаково часто мальчики и девочки.
Основные симптомы синдрома Ротора следующие:
- нерезко выраженная хроническая желтуха;
- субъективные признаки (утомляемость, боли в правом подреберье, горечь во рту, снижение аппетита) неотчетливы; .
- печень нормальных размеров, лишь у некоторых больных несколько увеличена;
- содержание билирубина в крови повышено преимущественно за счет конъюгированной фракции;
- наблюдается билирубинурия, периодически – повышенное выделение уробилина с мочой, потемнение мочи;
- общий анализ крови и функциональные пробы печени не изменены;
- пероральная холецистография дает нормальные результаты;
- после нагрузки бромсульфалеином наблюдается повышенная задержка красителя через 45 мин;
- в биоптатах печени нормальная гистологическая картина, накопления пигмента не выявляются.
Течение синдрома Ротора благоприятное, многолетнее, без существенных нарушений общего состояния. Периодически возможно обострение заболевания под влиянием тех же факторов, которые вызывают обострение синдрома Дабина-Джонсона. Возможно развитие желчнокаменной болезни.
Диагностика синдрома Ротора
- Общий анализ крови, мочи, кала.
- Определение содержания в моче билирубина, уробилина.
- Определение стеркобилина в кале.
- Биохимический анализ крови: содержание билирубина и его фракций, холестерина, липопротеинов, триглицерадов, мочевины, креатинина, аланиновой и аспарагиновой аминотрансфераз, печеночно-специфических ферментов (фруктозо-1-фосфатальдолаза, орнитинкарбамоилтрансфераза, аргиназа).
- УЗИ печени и желчевыводящих путей.
- Радиоизотопная гепатография.
- Бромсульфалеиновая проба. Бромсульфалеин краска, которая выделяется печенью подобно билирубину. После внутривенного введения краска быстро захватывается из крови печенью и затем более медленно выделяется в желчь. Внутривенно вводят 5% стерильный раствор бромсульфалеина в количестве 5 мг/кг массы тела. Кровь для исследования берут из локтевой вены другой руки через 3 и 4.5 мин. Показатель концентрации бромсульфалеина через 3 мин принимают за 100%; по отношению к нему вычисляют процент красителя, оставшегося через 45 мин. В норме через 45 мин остается около 5% краски. При нарушении экскреторной функции печени процент оставшейся в крови краски значительно больше.
- Пункционая биопсия печени с гистологическим и гистохимическим исследованием биоптата.
- Анализ крови на серологические маркеры вирусов гепатита В, С, D.
[11], [12], [13]
Какие анализы необходимы?
Источник
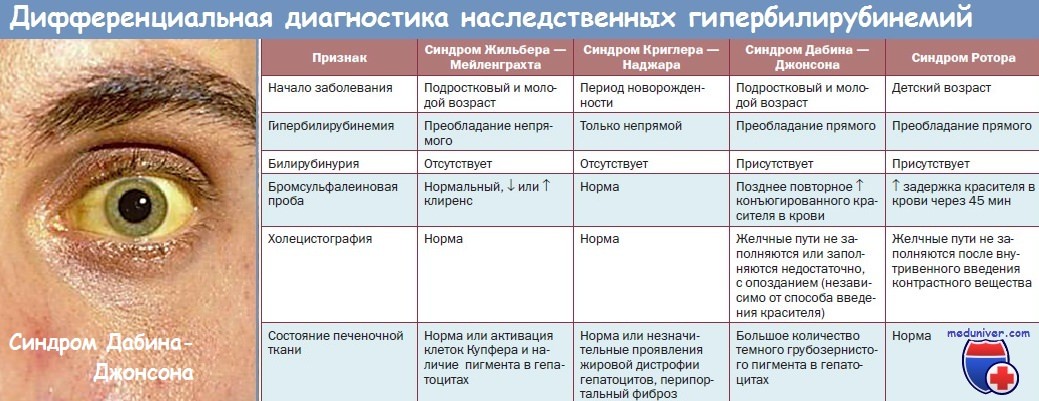
Синдром Ротора (Rotor syndrome) — наследственный пигментный гепатоз, напоминает легкую форму синдрома Дабина — Джонсона — дефект экскреции билирубина менее выражен.
Отличия: отсутствие 2-го пика на кривой выделения бромсульфалеина, обнаруживается желчный пузырь при холецистографии, не происходит образования тёмного пигмента в печеночных клетках.
Для наследственного синдрома Ротора характерна прямая гипербилирубинемия без нарушения активности печеночных ферментов.
Синдром Ротора, как правило, возникает в детском возрасте, наследуется по аутосомно-рецессивному типу.
В гепатоцитах находят признаки жировой дистрофии.
Клиническая картина[править | править код]
Проявляется интермиттирующей желтухой. Заболевание выявляется с детства, нарастает билирубин, повышается содержание копропорфирина в моче, задерживается бромсульфалеин, желчный пузырь в данном случае контрастируется. У большинства болезнь протекает бессимптомно.
Диагностика[править | править код]
При синдроме Ротора желчный пузырь при холецистографии контрастируется, а при бромсульфалеиновои пробе вторичного повышения концентрации красителя не происходит. Причиной задержки бромсульфалеина при этом оказывается скорее не нарушение экскреции, свойственное синдрому Дабина-Джонсона, а нарушение поглощения препарата печенью. При исследовании лидофенином печень, желчный пузырь и желчные протоки визуализируются.
Лечение[править | править код]
- выведение конъюгированного билирубина (усиленный диурез, активированный уголь как адсорбент билирубина в кишечнике);
- связывание уже циркулирующего билирубина в крови (введение альбумина в дозе 1 г/кг массы в течение 1 часа). Особенно целесообразно введение альбумина перед заменным переливанием крови;
- разрушение билирубина, фиксированного в тканях, тем самым освобождаются рецепторы, периферические рецепторы, которые могут связать новые порции билирубина, предотвращается его проникновение через гематоэнцефалический барьер. Достигается это посредством фототерапии. Максимальный эффект наблюдается при длине волны 450 нм. Лампы с синим светом более эффективны, однако они затрудняют наблюдение за кожей ребенка. Фотоисточник помещают на расстоянии 40 — 45 см над телом (процедуру проводить только в кювезе при контроле температуры). Глаза ребенка необходимо защитить. Фотодеградацию билирубина усиливает рибофлавин, являющийся даже во внутриклеточной концентрации хромофором. Необходимая длительность фототерапии уменьшается и при добавлении холестирамина, хотя этот препарат менее физиологичен, чем рибофлавин. Фототерапия значительно эффективней при одновременном проведении сеансов оксигенобаротерапии, так как кислород усиливает декомпозицию билирубина;
- стремление избежать провоцирующих факторов (инфекции, перегрузки), препаратов — конкурентов глюкоронирования или вытесняющих билирубин из связи с альбумином (пероральные контрацептивы, сульфаниламиды, гепарин, салицилаты). Следует избегать состояний, сопровождающихся повышенной проницаемостью гематоэнцефалического барьера (ацидоз);
- использование достаточной водной нагрузки (профилактика синдрома сгущения желчи);
- Противопоказана инсоляция
- Диета с ограничением тугоплавких жиров и продуктов содержащих консерванты. Витамины группы В.
- Рекомендуются желчегонные средства.
- Санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
- в критических случаях — обменное переливание крови.
См. также[править | править код]
- Артуро Беллеза Ротор – филиппинский врач, в его честь был назван вышеописанный синдром.
Источник
- Что такое синдром Ротора
- Причины развития заболевания
- Симптомы синдрома Ротора
- Диагностика болезни
- Лечение и профилактика синдрома Ротора
Что такое синдром Ротора
Синдром Ротора – это редкая патология, которая носит врожденный характер и характеризуется умеренным пожелтением кожных покровов. Выявляется на первых неделях жизни младенца. Заболевание протекает легко, не вызывает неприятных ощущений и имеет весьма благоприятный прогноз.
Подвержены патологии в одинаковой степени девочки и мальчики. Развивается болезнь в результате большого скопления билирубина в крови, которое возникает из-за нарушения работы печени, или в случае ее жировой дистрофии.
Причины развития заболевания
Синдром Ротора – это наследственное заболевание, которое передается по аутосомно-доминантному типу. Так, при наличии у одного из родителей дефектного гена, все дети будут рождаться с данной патологией.
Такая аномалия вызывает нарушение выведения билирубина в желчные протоки, в результате чего он в повышенном количестве скапливается в крови и окрашивает кожу в желтый цвет.
Симптомы синдрома Ротора
Основным признаком патологии является желтушность кожных покровов, что вызвано повышенным содержанием билирубина. При этом окрашиванию могут поддаваться и слизистые оболочки, а также склеры глаз. Желтуха может быть хронической – постоянное окрашивание кожи в желтый цвет и периодическая – пигментация наблюдается в период обострения и повышенной концентрации билирубина в крови.
Порой у пациентов наблюдается потемнение мочи, может возникать чувство тяжести и боли в правом подреберье. Крайне редко больного донимают тошнота и рвота, горечь и неприятный привкус во рту, а также болезненные ощущения в животе. У пациента отсутствует аппетит, значительно снижается работоспособность и наблюдается быстрая утомляемость и постоянная слабость.
Диагностика болезни
Для диагностирования заболевания обязательно требуется консультация генетика и гастроэнтеролога. Важно установить наследственный и врожденный характер болезни. Это позволит сделать генетический анализ.
Для подтверждения диагноза выполняется биохимический анализ крови, который позволяет оценить уровень билирубина в крови. Общее исследование мочи проводится для выявление уробилиногена, который является продуктом восстановления билирубина.
Дополнительно выполняется инструментальная диагностика – ультразвуковое исследование печени и желчевыводящих путей, бромсульфалеиновая проба, холецистография с применением контраста. В некоторых случаях проводится биопсия печени с дальнейшим гистологическим исследованием образца тканей.
Лечение и профилактика синдрома Ротора
Поскольку синдром Ротора – это генетическое заболевание, оно не подлежит лечению. Возможно лишь устранение симптоматики. В частности, применяются желчегонные средства и кишечные сорбенты. Для выведения билирубина применяются специальные медикаментозные препараты. Также врач прописывает желчегонные средства и витаминно-минеральные комплексы.
В исключительных случаях, когда наблюдается чрезмерная концентрация билирубина, проводится переливание крови. Также рекомендовано проведение фототерапии. Такая процедура способствует расщеплению билирубина в крови на более простые соединения, которые проще выводятся из организма.
Важно обеспечить больному нормальные физические и эмоциональные условия, чтобы предотвратить рост билирубина. Так, стоит исключить сильные эмоциональные переживания, стресс, нервное перенапряжение и повышенные физические нагрузки.
Необходимо нормализовать питание – прием пищи должен быть частым, но в небольших количествах. Также важно обеспечить высококалорийный рацион. Из меню стоит исключить копчености, жирные продукты, консервацию, лук и чеснок, грибы, шоколад, приправы, газированные напитки. Важно следить и за потреблением соли. Суточная дозировка соли не должна превышать 10 г.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Ротора.
Описание
Синдром Ротора (Rotor syndrome) — наследственный пигментный гепатоз, напоминает легкую форму синдрома Дaбина — Джонсона — дефект экскреции билирубина менее выражен. Отличия: отсутствие 2-го пика на кривой выделения бромсульфалеина, обнаруживается желчный пузырь при холецистографии, не происходит образования тёмного пигмента в печеночных клетках.
Для наследственного синдрома Ротора характерна прямая гипербилирубинемия без нарушения активности печеночных ферментов. Синдром Ротора, как правило, возникает в детском возрасте, наследуется по аутосомно-рецессивному типу. В гепатоцитах находят признаки жировой дистрофии.
Симптомы
Проявляется интермиттирующей желтухой. Заболевание выявляется с детства, нарастает билирубин, повышается содержание копропорфирина в моче, задерживается бромсульфалеин, желчный пузырь в данном случае контрастируется. У большинства болезнь протекает бессимптомно.
Причины
Имеет наследствееную этиологию, по аутосомно-рецессивному типу.
Лечение
• выведение конъюгированного билирубина (усиленный диурез, активированный уголь как адсорбент билирубина в кишечнике);
• связывание уже циркулирующего билирубина в крови (введение альбумина в дозе 1 г/кг массы в течение 1 часа). Особенно целесообразно введение альбумина перед заменным переливанием крови;
• разрушение билирубина, фиксированного в тканях, тем самым освобождаются рецепторы, периферические рецепторы, которые могут связать новые порции билирубина, предотвращается его проникновение через гематоэнцефалический барьер. Достигается это посредством фототерапии. Максимальный эффект наблюдается при длине волны 450 нм. Лампы с синим светом более эффективны, однако они затрудняют наблюдение за кожей ребенка. Фотоисточник помещают на расстоянии 40 — 45 см над телом (процедуру проводить только в кювезе при контроле температуры). Глаза ребенка необходимо защитить. Фотодеградацию билирубина усиливает рибофлавин, являющийся даже во внутриклеточной концентрации хромофором. Необходимая длительность фототерапии уменьшается и при добавлении холестирамина, хотя этот препарат менее физиологичен, чем рибофлавин. Фототерапия значительно эффективней при одновременном проведении сеансов оксигенобаротерапии, так как кислород усиливает декомпозицию билирубина;
• стремление избежать провоцирующих факторов (инфекции, перегрузки), препаратов — конкурентов глюкоронирования или вытесняющих билирубин из связи с альбумином (пероральные контрацептивы, сульфаниламиды, гепарин, салицилаты). Следует избегать состояний, сопровождающихся повышенной проницаемостью гематоэнцефалического барьера (ацидоз);
• использование достаточной водной нагрузки (профилактика синдрома сгущения желчи);
• Противопоказана инсоляция.
• Диета с ограничением тугоплавких жиров и продуктов содержащих консерванты. Витамины группы В.
• Рекомендуются желчегонные средства.
• Санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
• в критических случаях — обменное переливание крови.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Синдромы Дубина-Джонсона, Ротора у новорожденного – клиника, диагностика
Синдром Дубина-Джонсона представляет собой еще один тип семейной желтухи. Это доброкачественное состояние, хотя печень ребенка с данным синдромом имеет сниженную способность секретировать некоторые органические анионы и контрастное вещество при проведении холецистографии.
Причина возникновения этого синдрома — мутация гена MDR2. У пациентов (обычно не в младенческом, а в более старшем возрасте) развивается конъюгированная гипербилирубинемия, не связанная с холестазом. Данный синдром — еще один пример дефекта канальцевого переносчика гепатоцита.
Поскольку экскреция желчных кислот не нарушена, термин «нехолестатическая желтуха» является в данном случае более точным; внепеченочные и внутрипеченочные желчные протоки всегда проходимы. С младенческого возраста могут отмечаться периодические эпизоды желтухи, спровоцированные в некоторых случаях инфекцией и неправильно истолкованные как острый гепатит из-за быстрого начала заболевания.
Результаты традиционных анализов, назначаемых для исследования функции печени, в норме, за исключением повышенного уровня общего билирубина (обычно менее 15 мг/дл) с преобладанием конъюгированного билирубина. Согласно данным морфологических исследований, печень имеет черный цвет из-за накопления меланиноподобного пигмента в лизосомах.
Синдром Ротора
Синдром Ротора похож на синдром Дубина-Джонсона, за исключением того, что при синдроме Ротора не отмечается пигментации гепатоцитов и секреция печенью контрастного вещества при проведении холецистографии — нормальная. Кроме того, первоначальный дефект у младенцев с синдромом Ротора заключается в дефиците внутриклеточных белков, связывающих анионы и служащих переносчиками их в клетку.
В качестве белка-переносчика может выступать глютатион-5-трансфераза. Дефицит этого внутриклеточного белка приводит к тому, что конъюгаты билирубина снова попадают в кровь вместо того, чтобы быть экскретированными после прохождения через канальцевую мембрану. При обоих описываемых синдромах отмечается повышение экскреции копропорфирина с мочой. Распознавание синдрома Ротора и синдрома Дубина-Джонсона представляется важным в плане предупреждения проведения ненужных дополнительных диагностических исследований.
По результатам гистологического исследования ткани печени можно предположить причину заболевания у ребенка, но безуспешные попытки специфической диагностики обусловили необходимость проведения такого исследования, которое помогло бы получить изображение «дерева» желчных протоков. Эту задачу решила гепатобилиарная сцинтиграфия.
У умерших детей с гепатоцеллюлярным холестазом при гистологическом исследовании печени было выявлено значительное количество аномалии, включая выраженное перипортальное воспаление и фиброз, а также диффузную трансформацию гигантских клеток. Примерно у 30% младенцев с гепатоцеллюлярным холестазом развивается прогрессирующая печеночная недостаточность, еще у 10%, переживших первые месяцы болезни, позднее выявляется хроническая патология, в т.ч. цирроз. Остальные 60% детей полностью выздоравливают.
В целом исходы для пациентов с этим заболеванием в настоящее время значительно улучшились благодаря успехам трансплантации печени.
– Также рекомендуем “Желтуха у новорожденных при бактериальных инфекциях – клиника, диагностика”
Оглавление темы “Желтуха у новорожденных детей”:
- Атрезия желчных протоков у новорожденных детей
- Гипоплазия желчных протоков и киста общего желчного протока у новорожденных детей
- Неонатальный гепатит – клиника, диагностика
- Желтуха у новорожденных при нарушениях обмена веществ
- Синдромы Дубина-Джонсона, Ротора у новорожденного – клиника, диагностика
- Желтуха у новорожденных при бактериальных инфекциях – клиника, диагностика
- Желтуха у новорожденного ребенка при токсоплазмозе – клиника, диагностика
- Желтуха у новорожденного ребенка при сифилисе – клиника, диагностика
- Желтуха у новорожденного ребенка при врожденной краснухе
- Желтуха у новорожденного ребенка при цитомегаловирусной (CMV) инфекции
Источник
