Синдром s1 s2 s3 экг

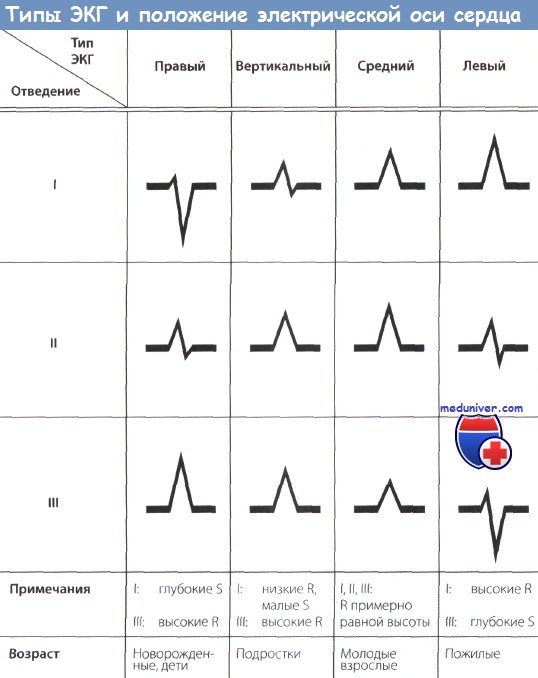
Понятие об электрической позиции сердца. Повороты сердца вокруг осейАнатомическое положение сердца в грудной клетке можно приблизительно предположить по ЭКГ. Изменения положения сердца могут быть временными и постоянными. — горизонтальная электрическая позиция сердца — комплекс QRS в отведении aVL имеет форму qR, как комплекс QRS в отведении V5, 6, а зубцы комплекса QRS в отведении aVF — форму rS и сходство с комплексом QRS в отведениях V1, 2; — полувертикальная электрическая позиция сердца— зубцы комплекса QRS в отведении aVL имеют маленькую амплитуду, а комплексы QRS в отведении aVF — форму qR и сходство с комплексами QRS в отведениях V5,6, Повороты сердца вокруг трех условных осейВарианты положения сердца в грудной клетке могут быть представлены как вращение его вокруг трех условных анатомических осей. Переднезадняя (сагиттальная) ось проходит в грудной клетке спереди назад через центр сердца. Она располагается перпендикулярно фронтальной плоскости человеческого тела. Сердце вокруг этой оси проходит по фронтальной плоскости и приводит к изменению положения электрической оси сердца. При повороте сердца вокруг этой оси по часовой стрелке в отведениях I, V5 и V6 отсутствует зубец Q, а комплекс QRS принимает форму RS. В III отведении записывается выраженный, но не широкий зубец Q и комплекс QRS приобретает форму qR. Для поворота сердца против часовой стрелки вокруг продольной оси большая часть левого желудочка располагается спереди, а правый желудочек — частично сзади. Характерно отсутствие зубца S в I, V5 и V6 отведениях. Комплекс QRS имеет форму qR,v5,6, тогда как в III стандартном отведении — форму RS. В отведениях V1 и V2 комплекс QRS имеет форму rS с несколько увеличенным зубцом R (однако в норме Rv1,2<Sv1,2). Горизонтальная (боковая, поперечная) ось проходит через боковые поверхности грудной клетки и центр сердца слева направо. Вращение сердца вокруг этой оси характеризуется смещением верхушки вперед или назад. При повороте верхушкой вперед на ЭКГ во всех стандартных отведениях комплекс QRS имеет форму qR; при повороте верхушки сердца в отведениях I,II, III — форму RS. Сочетание типа S1, S2, S3 с поворотом по часовой стрелке вокруг продольной осп (RSv1,2) называется S-типом ЭКГ. S-тнп ЭКГ, как и типы S1, S2, S3, встречается как у здоровых лиц, так и у больных с хроническим cor pulmonale. В последнем случае одновременно с S-типом могут быть на ЭКГ и другие признаки гипертрофии правых отделов сердца, чаще всего смещение переходной зоны QRS влево (RV4 Учебное видео определения ЭОС (электрической оси сердца) по ЭКГ
– Также рекомендуем “Гипертрофия отделов сердца. Гипертрофия левого и правого предсердия на ЭКГ” Оглавление темы “Выявление патологии сердца на ЭКГ”: |
Источник
Существуют нормы зубцов и интервалов, которые говорят о том, что сердце здорово.
Зубцы
| Зубец | Продолжительность , сек | Амплитуда в стандартных отведениях, мм |
| P | 0,7-0,12 | 0,5-2.5 |
| Q | 0,03 | 0,3-0,5 |
| R | Оценивается в комплексе QRS | 10-19 |
| S | Оценивается вместе в составе интервала S-T | 0,2- 0,5 |
| Т | 0,12- 0,28 | Не более 1/4 величины зубца R |
Интервалы
| Интервал | Продолжительность, сек |
| P-Q | 0,2—0,8 |
| P-R | 0,18—0,2 |
| QRST (QT) | 0,38—0,55 |
| QRS | 0,06—0,10 |
| S-T | 0,35- 0,44 |
Определение частоты сердечных сокращений (ЧСС) и направления электрической оси сердца
По данным кардиограммы можно определить число сердечных сокращений. Для этого нужно измерить расстояние между двумя зубцами R- самыми высокими на ЭКГ, оценить, с какой скоростью снималась кардиограмма и произвести расчеты.
Горизонтальное положение электрической оси сердца
Если ЭКГ снята со скоростью 25 мм/с, для расчёта будет применяться коэффициент 0,04 а, если скорость составляла 50 м/с коэффициент будет 0,08.
Количество сокращений рассчитывается по формуле:
ЧСС = 60/ расстояние между зубцами R* коэффициент
Например, расстояние между зубцами на кардиограмме составило 15 мм, а кардиограмма снята со скоростью 25 мм/с.
В этом случае расчёт будет таким:
ЧСС = 60/15*0,04.
60/15*0,04 =100
В этом случае число сердечных сокращений составит 100 уд/мин. Поскольку нормой считается 50–90 уд/мин, у такого больного имеется незначительная тахикардия.
Чтобы определить направление электрической оси сердца, надо оценить размеры зубца R в стандартных отведениях. В норме он должен быть самым большим во II отведении. Это говорит о том, что сердце расположено правильно с небольшим отклонением влево.
Самый большой зубец R в III отведении говорит об отклонении сердца право, а в I – влево. В этих случаях нужно проанализировать кардиограмму на гипертрофию левого или правой части сердца, которая чаще всего и приводит к таким процессам.
Отклонение электрической оси сердца влево
Отклонение электрической оси сердца вправо
Сердечный ритм и аритмии
В норме сердце бьётся ритмично, поэтому кардиограмма похожа на повторяющийся орнамент. Возможны небольшие отклонения – до 10% от нормы. Чтобы понять, вписывается ли разница между промежутками в 10%, нужно оценить фрагменты ЭКГ, измерив расстояния между зубцами R-R по клеточкам или с помощью линейки.
Если между этими промежутками фиксируется значительная разница, у пациента диагностируется аритмия.
Сердечный ритм в норме должен быть синусовым. Об этом говорит синусовая природа зубца Р, который положителен в I-II отведении и отрицателен в отведении AVR. Этот зубец также, как правило, положителен в I отведении, AVF и в грудных отведениях V3- V6.
В отведении V1 и V2 он может быть как положительным так или двухфазным (состоящим из двух мелких зубцов). Все эти случаи считаются вариантом нормы. В остальных случаях диагностируется нарушение ритма.
Аритмии могут быть различной тяжести – от легких, регистрируемых только на ЭКГ, до тяжелых, приводящих к смертельным исходам. Многие из этих состояний корректируются с помощью лекарственных препаратов.
Нарушения сердечного ритма могут наблюдаться при слабости синусового узла, воспалительных изменениях в миокарде, нарушении питания сердечной мышцы, ишемической болезни (ИБС), инфарктах.
Разберем различные виды аритмий
Синусовые аритмии, возникают из-за нарушений в синоатриальном узле, расположенном в правом предсердии. В этом случае все зубцы сохраняют размер, форму и последовательность.
Виды синусовых аритмий:
- Синусовая тахикардия, при которой сердце бьется чаще 90 уд/мин, но ритм кардиограммы сохраняется. Такое состояние не всегда говорит о болезни, поскольку может наблюдаться у здоровых людей при эмоциональном возбуждении и физических нагрузках.
- Синусовая брадикардия – аритмия, при которой сердце бьётся реже, чем нужно. При таком нарушении проверить щитовидную железу, поскольку брадикардия часто возникает при недостатке щитовидных гормонов.
- Дыхательная синусовая аритмия, при которой сердце во время вдоха и выдоха бьётся с разной частотой. Такая особенность считается вариантом нормы.
- Экстрасистолия – аритмия, при которой на фоне нормальной кардиограммы появляются «внеплановые» сокращения.
Дыхательная синусовая аритмияНедыхательная синусовая аритмия
Иногда экстрасистолы чередуются с нормальными сердечными сокращениями. В этом случае возникают:
- Бигеминия – состояние, при котором из каждых двух сердечных сокращений одно является экстрасистолическим.
- Тригеминия — при этом нарушении за двумя нормальными сокращениями следует одно патологическое.
- Квадригеминия — в этом случае из четырех сокращений три нормальные, а одно- экстрасистолическое.
- Предсердная экстрасистолия развивается из-за возникновения внеочередного очага возбуждения в тканях предсердия. В этом случае нервный импульс идёт не от синусового узла, а от тканей миокарда. При подозрении на такое состояние нужно оценить на кардиограмме внешний вид зубца Р на «внеплановом» сокращении. Он, как правило, сглаженный, малозаметный или даже отрицательный.
- Узловая экстрасистолия возникает из-за импульса, появившегося в атрио-вентрикулярном узле. При какой патологии на внеочередном сокращении видны изменённый зубец P и уменьшенный интервал PQ. В некоторых случаях зубец P может даже появиться после сокращения сердца. Поскольку без дополнительных видов диагностики выяснить в таких случаях, какая именно тахикардия возникла у больного очень сложно. В ЭКГ ставится заключение о наджелудочковой (суправентрикулярной) тахикардии.
- Желудочковая экстрасистолия – тяжелая аритмия, при которой неправильно работают желудочки, выталкивающие кровь в предсердия. Наиболее безопасны в этом в этом плане одиночные желудочковые экстрасистолы, представляющие собой единичные сокращения, отличающиеся от нормальной ЭКГ. Встречаются парные желудочковые экстрасистолы, при которых такие сокращения возникают парами. Иногда встречаются желудочные экстрасистолы, появляющиеся из разных очагов миокарда. В этом случае на кардиограмме видны разнообразные неправильные зубцы, имеющие разную длину, ширину, и другие размеры.
- Пароксизмальная тахикардия — нарушение ритма, при котором на ЭКГ видны сердечные сокращения, следующие безостановочно друг за другом. Больные при этом ощущают толчки в груди, сменяющиеся приступами сердцебиения, сопровождающимися неприятными ощущениями в груди.
После такого приступа (пароксизма) возникает длительная пауза. Возникают жалобы на головокружение, тошноту, может нарушаться речь. Такое состояние чаще всего связано с поражением миокарда в области проводящих волокон, оставшемся после инфаркта или с воспалительными процессами. Иногда это нарушение может возникать из-за проблем с нервной системой и сопровождать тяжёлые неврозы.
Существует разновидность пароксизмальной тахикардии, импульсы при которой идут не с синусового узла, а из узла АВ. Картина в этом в этом случае будет схожей, однако на кардиограмме в часто повторяющихся сокращениях будет присутствовать зубец P, который» выпадает при пароксизмальной тахикардии, идущей от предсердий. Такой вид аритмии называется тахикардией А-В соединения.
Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
Трепетание предсердий – тяжёлая аритмия, при которой кардиограмма напоминает зубья пилы. Все зубцы небольшие, примерно одного размера . Количество СС при этом может доходить до 300 уд/мин.
Форма трепетания предсердий
Причина такого состояния – возникновения в сердце очага, который взял на себя функции автоматизма и формирует неправильные сокращения. Импульсы неполноценные, хаотичные, слишком частые, поэтому их проводящая система пропустить просто не может. В результате кардиограмма регистрирует частые мелкие сокращения, не приводящие к полноценному сердечному циклу.
Трепетание предсердий – опасная патология, поскольку она не даёт сердцу перекачивать кровь . Больные жалуются на одышку, боли за грудиной у них могут наблюдаться нарушения кровоснабжения органов.
Фибрилляция – разновидность трепетания, при котором в сердце создаются незначительные импульсы отображаемые на кардиограмме в виде мелких волн. Такая картина вызывается волнами фибрилляции (F-волнами).
Наиболее частый вариант такого ритмического состояния это фибрилляция предсердий или мерцательная аритмия. Это заболевание чаще встречается у людей, страдающих гипертонией, лишним весом, пороками сердца, ИБС, болезнями легких и почек.
Самой тяжелой формы аритмии считаются фибрилляция и трепетание желудочков. При трепетании желудочков зубцы ЭКГ становятся похожими на высокие зубья пилы, но в данном случае имеется хоть какой-то сердечный ритм. При фибрилляции кардиограмма становится хаотичной, полностью теряет ритм и выделить на ней какие-либо зубцы и участки становится невозможно.
Эти состояния сопровождаются хаотичным сжатием мышц желудочков, которые не в состоянии вытолкнуть кровь в большой или малый круг кровообращения. Фибрилляция и трепетание желудочков возникают при инфарктах, тромбоэмболии, закупорке тромбами крупных артерий, травме сердца, передозировке лекарств.
Фибрилляция предсердий является одним из самых тяжелых осложнений инфаркта миокарда и часто приводит к летальному исходу. В этом случае проводится дефибрилляция — процедура, по время которой врач пытается запустить сердце помощью электродов, через которые проходит электрический ток. Больному выводятся лекарства, в том числе внутрисердечно. Но даже это не всегда дает положительный результат.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Поделиться ссылкой:
Источник
1. Краткая информация
1.1 Определение
Острый инфаркт миокарда (ОИМ) — острое повреждение (некроз) миокарда вследствие ишемии.
Критерии диагностики ОИМ (достаточно одного): симптомы ишемии; ишемия на ЭКГ; патологический Q; новые участки некроза/нарушения сократимости; внутрикоронарный тромбоз при КАГ/аутопсии.
Ишемия миокарда на ЭКГ:
- Острый подъем ST в т. J ≥ 0,1 мВ в не менее 2-х смежных отведениях кроме V2-V3, где у мужчин старше 40 лет элевация ≥ 0,2 мВ, моложе 40 лет ≥ 0,25 мВ или ≥ 0,15 мВ у женщин.
- Острые подъемы ST ≥0,1 на уровне т. J мВ в V2–V3.
- Острое горизонтальное/ косо-нисходящее снижение ST ≥ 0,05 в не менее 2-х смежных отведениях и/или инверсии Т >0,1 мВ с доминирующим R или амплитудой R/S >1.
Инфаркт миокарда со стойкими подъёмами ST на ЭКГ (ИМпST) – в дебюте подъемы ST в не менее 2-х смежных отведений >20 минут.
1.2 Этиология и патогенез
Часто из-за тромбоза крупной КА на разрыве атеросклеротической бляшки, на дефекте эндотелия (эрозии) или в зоне незначимого стеноза КА.
Провокаторы ишемии: анемия, гипоксемия, воспаление, инфекция, лихорадка, метаболические или эндокринные расстройства, кокаин и другие препараты.
Последствия ОИМ: изменения ЛЖ; сердечная недостаточность (СН); аневризма ЛЖ.
1.3 Эпидемиология
ИМ – 52,6% из всех БСК, госпитальная летальность 6-14%, смертность 54 427 (2018г.)
1.4 Особенности кодирования заболевания по МКБ
I 21. Острый ИМ; I 22. Повторный ИМ; I 24. Другие формы острой ИБС.
1.5 Классификация заболевания
Диагноз:
- предварительный: ОКС/ИМ с подъемом ST; ОКС без подъема ST.
- клинический: ИМ с подъемом ST; ИМ без подъема ST; нестабильная стенокардия
Классификация ИМ
- по ЭКГ (не обязательна): без или с формированием патологических зубцов Q;
- по глубине: субэндокардиальный; трансмуральный;
- по локализации некроза: передний; боковой; верхушки сердца; нижний; задний; межжелудочковой перегородки; правого желудочка; предсердий; сочетанные;
- по анамнезу: повторный; рецидив.
Классификация типов ИМ:
- 1: при разрыве/эрозии АБ в КА, с атеротромбозом;
- 2: при ишемии без тромбоза, из-за повышения потребности/снижения доставки О2;
- 3: с новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, смерть до повышения маркеров некроза или ИМ на аутопсии;
- 4а: при ЧКВ или в течении 48 часов после неё;
- 4б: из-за тромбоза стента или документированный при КГ/аутопсии;
- 4с: при рестенозе после ЧКВ, без тромбоза и других поражений КА;
- 5: при коронарном шунтировании.
1.6 Клиническая картина заболевания
Симптом ишемии миокарда – боль или чувство сжатия/ давления /тяжести/ дискомфорт; иногда иррадиация в левую руку/ плечо/ горло/ нижнюю челюсть/ эпигастрий.
Нетипичные проявления ишемии: потливость, тошнота, боль в животе, одышка, удушье, потеря сознания.
Симптом ИМ – боль дольше 20 мин и сильнее стенокардии, часто в покое и не устранима нитроглицерином/ морфином, иногда волнообразная.
Могут превалировать симптомы осложнений: ОСН, нарушения ритма, остановка кровообращения.
Нетипичные варианты ИМ: астматический, абдоминальный, аритмический, цереброваскулярный, малосимптомный (безболевой).
2. Диагностика
2.1 Жалобы и анамнез – начальная диагностика ИМпST по характеру боли.
2.2 Физикальное обследование – выявление осложнений ИМ.
2.3 Лабораторные исследования крови:
- Динамика сердечного тропонина I или Т – для подтверждения ИМ, не первостепенное значение, не влияет на лечение, выше 99 перцентиля;
- Креатинин, клиренса креатинина и СКФ;
- Гемоглобин, гематокрит, эритроциты и тромбоциты;
- Глюкоза;
- Электролиты: К и Na (min), оптимально – K+, Na, Mg.
2.4 Инструментальная диагностика
- ЭКГ в покое в 12 отведениях: при неинформативной или ИМ задний/нижний + V7–V9и V3R–V4R; при стойких симптомах повторно через 15–30 мин или мониторинг смещений ST;
- ЭхоКГ – в первые сутки госпитализации;
- КГ – для решения вопроса о ЧКВ;
- МРТ сердца – предпочтительна при ОКCпST;
- Сцинтиграфия миокарда с 99mTc-пирофосфатом в покое – при неинформативной ЭКГ;
- СКТ – для диффдиагностики.
2.5 Иные диагностические исследования: стратификация риска неблагоприятного исхода по шкалам не рекомендуется.
3. Лечение
3.1. Реперфузионное лечение
3.1.1 Реперфузия
Первичное ЧКВ предпочтительно при ИМпST
КГ с намерением ЧКВ – при полной регрессии симптомов и нормализации ST без реперфузии ИМ.
3.1.2 Первичное ЧКВ:
- от диагноза до введения проводника в КА – менее 120 минут; менее 60 минут в спецЛПУ; менее 90 минут при переводе из другого ЛПУ;
- без временных ограничений при противопоказаниях к ТЛТ;
- предпочтительней ТЛТ при кардиогенном шоке или тяжелой СН;
- лучше баллонной ангиопластики при повторной реваскуляризации.
3.1.3 Тромболитическая терапия:
- без противопоказаний при ИМпST
- предпочтительны фибринспецифичные тромболитики;
- через 12–24 часа после начала ИМпST при невозможности ЧКВ и трансмуральной ишемии;
- незамедлительный перевод в спецЛПУ для ЧКВ всех получающих тромболитик.
Практические аспекты ТЛТ:
- при безуспешной ТЛТ – срочное спасающее ЧКВ;
- после успешной ТЛТ – КГ с намерением ЧКВ при рецидиве ишемии или реокклюзии; при острой недостаточности ЛЖ, гемодинамической или электрической нестабильности.
3.1.4 Коронарное шунтирование:
- не основной способ реперфузии;
- после кардиохирургических операций, осложнениях ЧКВ;
- неотложное КШ при невозможности ЧКВ;
- срок операции определяется геморрагической безопасностью (отменой антиагреганта).
3.1.5 Антитромботическое сопровождение реперфузии
Вне зависимости от стратегии реперфузии: всем АСК + парентеральный антикоагулянт или блокатор P2Y12-рецепторов тромбоцитов.
Сопровождение ТЛТ:
- Антиагреганты: АСК + клопидогрел; нельзя тикагрелор, прасугрел, блокаторы ГПРIIb/IIIa.
- Антикоагулянты: эноксапарин; фондапаринукс при тромбоцитопении; НФГ во время ТЛТ.
Сопровождение первичного ЧКВ
- Антиагреганты: АСК + тикагрелор/праcугрел/клопидогрел или монотерапия при противопоказаниях к АСК. Блокаторы ГПР IIb/IIIa – аварийное ЧКВ при ТЭО.
- Антикоагулянты только во время ЧКВ: НФГ в/в болюс при исходном лечении фондапаринуксом натрия; эноксапарин; бивалирудин при угрозе тромбоцитопении/ кровотечения.
3.2. Медикаментозное лечение
3.2.1 Обезболивание – 10 мг морфина в/в при сохранении боли после нитроглицерина.
3.2.2 Коррекция гипоксемии – оксигенотерапия 2–8 л/мин при SaO2 <90% или PaO2
3.2.3 Нитраты для симптоматического лечения продолжающейся ишемии миокарда, АГ, СН.
3.2.4 Бета-адреноблокаторы:
- в/в при сохраняющейся ишемии с высоким АД, тахикардии без ОСН.
- перорально всем без противопоказаний в первые 24 часа от начала болезни.
3.2.5 Блокаторы кальциевых каналов рутинно не рекомендуются, иногда верапамил при невозможности бета-АБ.
3.2.6 ИАПФ и БРА:
- всем с ИМпST в первые 24 часа, при непереносимости ИАПФ – БРА (валсартан с 20 мг/сут до 160 2раза/сутки);
- при ХСН и ФВ ЛЖ <35% замена ИАПФ (или БРА) на сакубитрил/ валсартан;
- при СН с ФВ ЛЖ ≤40% + СД дополнительно эплеренон.
3.2.7 Липидснижающая терапия:
- ингибитор ГМГ-КоА-редуктазы (аторвастатин 40–80 мг или розувастатин 20–40 мг);
- при высоком ХС ЛПН дополнительно эзетимиб;
- блокатор пропротеиновой конвертазы субтилизин-кексинового типа 9 (алирокумаб или эволокумаб) дополнительно при недостаточной эффективности комбинации, при непереносимости статинов или сразу без приёма эзетимиба при ХС ЛПН >2,5ммоль/л.
3.2.8 Антитромботическая терапия
3.2.8.1. Антиагреганты:
- всем без противопоказаний АСК в начальная 150–325 мг/сут.; поддержка 75–100 мг/сут.;
- дополнить 12 мес. блокатор Р2Y12-рецептора тромбоцитов без высокого риска кровотечений;
- после ЧКВ 12 мес. к АСК + тикагрелор 180 мг, поддержка 90 мг 2 раза/ сут.;
- при стентировании 12 мес. к АСК + прасугрел 60 мг, поддержка 10 мг, при невозможности папрасугрела (тикагрелора) + клопидогрел 300–600 мг, поддержка 75 мг;
- в некоторых случаях для снижения риска кровотечений через 12 месяцев переход с прасугрела или тикагрелора на клопидогрел.
Длительность ДАТТ:
- без высокого риска кровотечений 12 мес., при высоком риске – до 12 мес.;
- дольше 12 мес. после стентирования при низком риске кровотечений и высоком коронарном;
- без кровотечения после 12 мес. ещё 36 месяцев с уменьшением тикагрелора до 60 мг 2 раза/сут.;
- для защиты ЖКТ – ингибиторы протонного насоса.
Блокаторы ГПР IIb/IIIa при ИМпST – терапия спасения при тромбозах.
3.2.8.2. Антикоагулянты:
- максимально до 8 суток или до успешного завершения ЧКВ;
- при высоком риске ишемии и низком кровотечений после лечения ИМ к АСК + клопидогрел рекомендуется ривароксабан 2,5 мг 2 раза/сутки на 12 мес.;
- при сохраняющемся высоком коронарным риске АСК + ривароксабан 2,5мг 2 раза/день на неопределенно долгое время.
3.2.8.3. Длительная антитромботическая терапия
После стентирования:
- тройная антитромботическая терапия 1–7 дней, с последующей отменой АСК;
- двойная антитромботическая терапия до 12 месяцев, далее отменяется клопидогрел;
- антикоагулянт + клопидогрел при риске кровотечений, превосходящем риск коронарных осложнений.
При ИМпST и ФП:
- ПОАК, но не антагонисты витамина К (АСК);
- апиксабан 5 мг 2 раза/день; дабигатрана этексилат 150 мг или 110 мг 2 раза/сутки; ривароксабан 15 мг/сутки.
3.2.9 Иное медикаментозное лечение:
- При глюкозе выше 10 ммоль/л – сахароснижающие средства.
- С/без СД не рекомендуется глюкозо-инсулиновая и глюкозо-инсулиново-калиевая смесь.
- НПВС (кроме АСК) не рекомендуются.
3.3. Осложнения инфаркта миокарда с подъемом ST и их лечение
Дисфункция миокарда – срочно ЭхоКГ.
Сердечная недостаточность. Острая левожелудочковая недостаточность. Отек легких:
- повторно ЭхоКГ; постоянный мониторинг ЧСС, АД, диуреза, SaO2.
- оксигенотерапия до SaO2>95%; при SaO2 >90% + тахипноэ >25/мин – неинвазивная ИВЛ, при ДН – интубация и ИВЛ;
- в/в фуросемид 40 мг при альвеолярном отеке легких, задержке жидкости, почечной недостаточности;
- в/в морфин при отеке легких;
- в/в инфузия нитратов при СН с САД >90 мм рт. ст.;
- ИАПФ при ФВ ЛЖ <40% гипотонии, гиповолемии и выраженной почечной недостаточности, без выраженной почечной недостаточности и гиперкалиемии – альдостерона антагонисты.
Кардиогенный шок истинный:
- срочно ЭхоКГ; инвазивный мониторинг АД и центральной гемодинамики;
- скорейшая реваскуляризация миокарда, при невозможности ЧКВ – ТЛТ;
- при механических осложнениях ИМ до операции – внутриаортальная баллонная контрпульсация;
- инотропные и/или адрено- и допамин-стимуляторы при гемодинамической нестабильности;
- при выраженной артериальной гипотонии – в/в инфузия норэпинефрина;
- при неэффективности диуретиков – ультрафильтрация крови;
- при возможности – устройства для поддержки кровообращения и/или ЭКМО.
Кардиогенный шок гиповолемический:
- контроль показателей центральной гемодинамик, ЭхоКГ;
- 0,9% NaCl в/в 200–250 мл за 5–10 мин., при сохранении гипотонии – повторно, при недостаточной эффективности параллельно адрено- и допамин-стимуляторы (допамин или добутамин).
Наджелудочковые аритмии
Тахисистолическая ФП:
- без ОСН и без гипотонии – бета-АБ в/в, п/о;
- ОСН без тяжелой гипотонии – амиодарон 5 мг/кг в/в за 10–60 мин., но не более 300 мг, при необходимости каждые 10–15 мин 150 мг или инфузия 1000 мг/сут;
- ОСН с гипотонией –дигоксин в/в;
- при неадекватном контроле ЧСС с ОСН и гемодинамической нестабильности – немедленная электрическая кардиоверсия + амиодарон в/в.
Пароксизмальная наджелудочковая тахикардия или атриовентрикулярно-узловая тахикардия:
- при высокой частоте – кардиоверсия (25–50 Дж) или бета-АБ в/в, верапамил или дилтиазем.
Желудочковые аритмии гемодинамически значимые – немедленная электрическая кардиоверсии или дефибрилляции; рецидивирующие – трансвенозная желудочковая сверхчастая стимуляция.
Рецидивирующая ФЖ/ЖТ – экстренная реваскуляризация.
Синусовая брадикардия и АВ-блокада гемодинамически значимые – при неэффективности в/в эпинефрина, атропина проводится эндокардиальная кардиостимуляция.
Механические осложнения ИМ
- Разрыв свободной стенки ЛЖ: немедленная катетеризация перикарда с экстренной операцией.
- Разрыв межжелудочковой перегородки/Острая митральная регургитация: операция, перед ней внутриаортальная баллонная контрпульсация или другие механические средства вспомогательного кровообращения.
- Перикардит: АСК 500–1000 мг каждые 6–8 ч. 2–3 дня/несколько недель со снижением на 250–500 мг/нед; дополнительно колхицин 2 мг, далее 0,5 мг 2 раза/день 3 мес.
- Острая аневризма ЛЖ и тромбоз ЛЖ: антагонист витамина К на 6 месяцев.
ИМ правого желудочка: при гипотонии – введение плазмоэкспандеров (физраствор), в более тяжелой ситуации – адрено- и допамин-стимуляторы.
4. Реабилитация не менее 8–12 недель: БИТ, отделение реабилитации и амбулаторно.
- Дозированные физические нагрузки: 3 раз в неделю, оптимально — ежедневно, 30 минут с непрерывным/прерывистым контролем ЧСС и АД.
- Для выбора уровня дозированных нагрузок – стресс-тест (велоэргометрия или ЭКГ с другой физической нагрузкой) или кардиопульмональный нагрузочный тест.
5. Профилактика
5.1 Профилактика
- полный отказ от курения, здоровое питание, нормализация массы тела;
- контроль и поддержание АД и уровня глюкозы;
- психологическое консультирование;
- фиксированные комбинации препаратов для приверженности;
- ежегодная вакцинация против гриппа;
- при ФВ ЛЖ <35% с CН имплантация кардиовертера-дефибриллятора.
5.2. Диспансерное наблюдение для профилактики и коррекции терапии
- Показания для экстренной госпитализации: подозрение на ОКС(ИМ)пST.
- Показания к выписке: индивидуальные; через 48–96 часов после ЧКВ при отсутствии осложнений, организации ранней реабилитации и адекватного наблюдения.
Источник