Синдром шегрена узи слюнных желез
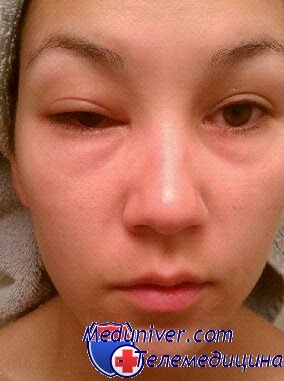
Слюнные железы при синдроме Шегрена – причины, диагностика и лечениеСиндром Шегрена представляет собой аутоиммунное заболевание, сопровождающееся лимфоцитарной инфильтрацией слюнных и слезных желез с нарушением их функции. Выделяют первичный синдром Шегрена, при котором у пациентов развивается только ксерофтальмия (сухой кератоконъюнктивит) и ксеростомия, а также вторичный синдром Шегрена, развивающийся на фоне уже имеющегося аутоиммунного заболевания. Соотношение женщин к мужчинам составляет 9:1, большинству пациентов около 50 лет. Была показана связь между HLA-B8 и HLA-Dw3 и первичной формой синдрома Шегрена, а также связь между HLA-DRw4 и вторичным синдромом Шегрена. Предполагается, что воздействие факторов окружающей среды, чаще всего вирусов (вируса Эпштейна-Барр или Т-лимфотропного вируса человека первого типа, также известного как вирус Т-клеточной лимфомы взрослых), может приводить к лизису клеток слюнных желез с формированием аутоантигенов, провоцирующих лимфоцитарную инфильтрацию ткани железы с последующим снижением ее функции. а) Диагностика синдрома Шегрена слюнных желез. Пациенты предъявляют жалобы на сухость глаз, воспаление и покраснение конъюнктивы, ощущение песка или инородного тела в глазах. К проявлениям со стороны полости рта относится сухость, нарушения вкуса, речи, глотания, сухость губ, расщелины на языке, плохое гигиеническое состояние полости рта. В результате закупорки протока лимфоцитарными инфильтратами железа увеличивается в размерах. Чаще всего поражается околоушная слюнная железа, обычно с двух сторон. Прием пищи провоцирует увеличение железы в размерах. Проявления вне железы включают субфебрильную температуру тела, артриты, сухость кожи, миалгии и пурпуру. Биопсия чаще всего берется из малых слюнных желез нижней губы. При микроскопии определяется характерная лимфоцитарная инфильтрация. Также одним из критериев диагностики синдрома Шегрена считается обнаружение в биоптате лимфоэпителиальных образований Бэдвина (но они не всегда сопровождаются характерной клинической картиной синдрома Шегрена). К объективным методам диагностики относится сиалометрия и тест Ширмера (полоска бумаги, заложенная за нижнее веко, в течение пяти минут промокает на 5 мм и меньше). Определяется уровень анти-SS-A/Ro и анти-SS-B/La. Поскольку болезнь Шегрена может сочетаться с другими аутоиммунными заболеваниями, необходимо определить уровень ревматоидного фактора, антинуклеарных антител и антицентромерных антител. б) Лечение. Симптоматическое лечение включает обильное питье, слюногонные вещества, уход за полостью рта, заменители слюны, искусственная слеза. В качестве слюногонного препарата может использоваться пилокарпин, агонист мускариновых рецепторов. К сожалению, его использование сопровождается рядом системных побочных эффектов (повышенное потоотделение, покраснение кожных покровов, недержание мочи). Пилокарпин противопоказан при астме. При наличии тяжелых системных проявлений назначаются кортикостероиды и иммуномодуляторы. в) Возможные осложнения. При синдроме Шегрена в 44 раза повышен риск развития неходжкинских лимфом, поэтому всем пациентам с синдромом Шегрена рекомендуется выполнение МРТ. Особую настороженность следует проявлять при наличии рецидивирующего увеличения слюнных желез, лимфоаденопатии, васкулита, инфильтрации легочной ткани, гепатоспленомегалии, панцитопении, гипергаммаглобулинемии и повышении СОЭ.
– Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни слюнных желез и гортани”:
|
Источник
Что такое миоэпителиальный сиаладенит
- Синоним: Миоэпителиальный сиаладенит
- Чаще встречается у женщин (9:1)
- Синдром шегрена второе по частоте ревматическое заболевание (после ревматоидного артрита)
- Заболеваемость 5:1000 ежегодно
- Сочетается с HLA-DR2 и HLA-DR3.
- Аутоиммунные нарушения приводят к деструкции ацинозных клеток и эпителиальных клеток протоков слюнных и слезных желез из-за инфильтрации активированными лимфоцитами.
– Тип I:
- Первичная форма
- Этиология не установлена.
– Тип II:
- Вторичная форма
- «Сухой синдром» при ревматоидном артрите, коллагенозах, гепатите С, первичном билиарном циррозе.
Клинические проявления
Симптомы синдрома шегрена:
- Болеют преимущественно женщины среднего и пожилого возраста
- Безболезненная припухлость слюнных желез
- «Сухой синдром»: сухой кератоконъюнктивит (ксерофтальмия) и сухость во рту (ксеростомия).
– Лабораторные исследования: антитела к антигенам La/SS-B и Ro/SS-A (70%)
- Ревматоидный фактор (50%)
- Положительная проба Ширмера
- Биопсия слизистой оболочки губы
- Вторичные формы сочетаются с симптомами основного заболевания (например, артрит, склеродермия).
Какой метод диагностики болезни Шегрена выбрать: МР-сиалография, УЗИ или КТ
Методы выбора
- МРТ, МР-сиалография.
Что покажут снимки МРТ слюнных желез при болезни Шегрена
- Диффузная (ячеистая) двусторонняя низкая интенсивность сигнала на Т1-взвешенном изображении
- При выраженном фиброзе наблюдается незначительное усиление после введения гадолиния
- Значительное усиление после введения гадолиния свидетельствует о высокой активности процесса
- Высокая интенсивность сигнала на Т2-взвешенном изображении
- Классификация:
– I стадия: Усиление после введения гадолиния, высокая интенсивность сигнала на Т2-взвешенном изображении < 1 мм.
– II стадия: Усиление после введения гадолиния, высокая интенсивность сигнала на Т2-взвешенном изображении 1—2 мм.
– III стадия: Усиление после введения гадолиния, высокая интенсивность сигнала на Т2-взвешенном изображении > 2 мм.
– IV стадия: Деструкция паренхимы железы.
В каких случаях проводят КТ слюнных желез при болезни Шегрена
- Диффузное поражение со сниженной плотностью (плотность идентична жидкости) с кистами различных размеров и наличием ячеек, в зависимости от стадии заболевания
- Четкое изображение кальцийсодержащих камней.
Проводят ли МР-сиалографию при миоэпителиальном сиаладените
- Множественные точечные очаги усиления после введения гадолиния/ контрастного вещества
- Смешанное строение: дольчатые структуры, полости и очаги деструкции
- Околоушные железы увеличены, структура ячеистая
- Расширение и стеноз выводных протоков.
Что покажет УЗИ слюнных желез при болезни Шегрена
- Фиброзные изменения паренхимы
- Уменьшение эхогенности.
Отличительные признаки
- Увеличенные околоушные железы с мелкими или средних размеров узелками и ячеистой паренхимой
- Прогрессирование фиброза с течением времени
- Склонность к образованию камней.
Что хотел бы знать лечащий врач
- Наличие «жизнеспособных» остатков железистой ткани
- Диагноз
- Очаги стеноза пророков.
Какие заболевания имеют симптомы, схожие с болезнью Шегрена
Саркоидоз
– Поражение лимфатических узлов шеи и средостения
– Увеличение околоушных желез с кистозными/ солидными изменениями
– Усиление гранулем после введения контрастного вещества
Доброкачественные лимфоэпитечиальные кисты при ВИЧ- инфекции
– Увеличение околоушных желез
– Множественные кисты с тонкой стенкой
-Возможно увеличение шейных лимфатических узлов
Опухоль Уортина
– Возможно двустороннее поражение
– Четко ограниченное кистозное/сблидное образование с узловыми разрастаниями на стенке кисты
-Обычно расположена в задненижней части железы
Сиаладеноз
– Увеличение околоушных желез
-Сужение протоков в сочетании с гомогенной паренхимой
Лечение синдрома Шегрена
- При вторичных формах – лечение основного заболевания
- Жевательная резинка для стимуляции активности слюнных желез
- Искусственная слюна
- Глазные капли
- Обильное питье
- Бромгексин (стимуляция секреции)
- При образовании абсцесса – хирургическое лечение
Врачи каких специальностей диагностируют и лечат болезнь Шегрена
– Стоматолог (осмотр больного, определение тактики лечения)
Прогноз
- Первый тип обычно имеет доброкачественное течение
- Злокачественная (неходжкинская) лимфома развивается в 4-6% случаев
- Прогноз при втором типе зависит от основного заболевания
Возможные осложнения и последствия
- Изъязвление роговицы
- В редких случаях развивается васкулит или поражение почек и легких.
Синдром Шегрена. КТ с контрасти рованием: неоднородная плотность паренхимы обеих желез и уменьшение их размеров вследствие фиброза.
МРТ в трех плоскостях: ткань слюнных желез неоднородна, особенно в левой околоушной железе, наблюдаются мелкие кисты с высокой интенсивностью сигнала на Т2-взвешенном изображении (а).
Источник

Журнал “SonoAce Ultrasound”
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
В отечественной и зарубежной литературе встречается много работ, посвященных сиалогии (от греч. Sialon – слюна и logos – учение) – науке о заболеваниях и повреждениях слюнных желез, методах их диагностики и лечения. По данным разных авторов, на долю заболеваний слюнных желез приходится до 24% всей стоматологической патологии. В настоящее время в клинической практике наиболее часто встречаются дистрофические, воспалительные заболевания слюнных желез (сиалоаденозы, сиалоадениты), а также опухоли и врожденные пороки развития слюнных желез. Кроме того, патологические изменения слюнных желез часто сопутствуют другим заболеваниям (сахарный диабет, бронхоэктатическая болезнь, саркоидоз, цирроз печени, гипертриглицеридемия, лимфогранулематоз и др.).
Для диагностики заболеваний слюнных желез используются различные инструментальные методы [1]:
- рентгенография (при подозрении на образование камней в протоках слюнных желез, однако в 20% камни поднижнечелюстных слюнных желез и 80% околоушных слюнных желез нерентгеноконтрастны);
- сиалография (исследование протоков слюнных желез с рентгеноконтрастным веществом, редко оказывается полезно при дифференцировании опухолей от воспалительных процессов, однако она может помочь дифференцировать объемное образование слюнных желез от образований в соседних тканях. У больных с подозрением на аутоиммунное заболевание слюнных желез может обнаружиться характерная картина мешотчатого расширения протоковой системы. При острой инфекции слюнных желез сиалографию предпринимать не следует [2]);
- компьютерная томография вместе с сиалографией;
- ультразвуковой метод (является наиболее доступным, безопасным и информативным в процессе дифференциальной диагностики патологического состояния слюнных желез).
Анатомия слюнных желез [3]
Выделяют три пары больших слюнных желез (СЖ) и много малых. К большим относят парные околоушные, поднижнечелюстные и подъязычные СЖ. Околоушная слюнная железа (ОУСЖ) расположена на наружной поверхности ветви нижней челюсти у переднего края грудиноключично-сосцевидной мышцы, а также в позадичелюстной ямке. Размеры колеблются в значительных пределах: длина 48-86 мм, ширина 42-74 мм, толщина 22-45 мм. ОУСЖ покрыта околоушной фасцией, которая является ее капсулой и плотно сращена с ней. Иногда у переднего края ОУСЖ располагается добавочная долька размером 10-20 мм, имеющая свой проток, впадающий в околоушный. Из железы околоушный проток выходит на границе ее верхней и средней трети, затем он проходит по наружной поверхности жевательной мышцы параллельно скуловой дуге и поворачивает на 90° кнутри, пронизывая жировую клетчатку и щечную мышцу. Проекция околоушного протока на кожу щеки определяется на линии, соединяющей козелок ушной раковины и угол рта. Открывается околоушный проток в преддверии полости рта на уровне 1-2 больших коренных зубов. Диаметр протока в среднем 1,5-3,0 мм, его протяженность 15-40 мм. В толще железы проходят ветви наружной сонной артерии, лицевой нерв и его ветви, ушно-височный нерв. Вокруг ОУСЖ и в ее паренхиме располагается много лимфатических узлов (рис. 1), которые могут являться первичным или вторичным коллектором для отвода лимфы от зубов и тканей полости рта.
Рис. 1. Лимфатические узлы в толще околоушной слюнной железы.
Поднижнечелюстная слюнная железа (ПНЧСЖ) расположена в поднижнечелюстном треугольнике между телом нижней челюсти, передним и задним брюшками двубрюшной мышцы. Размеры железы составляют: передне-задний 20-40 мм, боковой 8-23 мм, верхненижний 13-37 мм. Сзади ПНЧСЖ отделена от ОУСЖ отростком собственной фасции шеи. Медиальная поверхность железы в переднем отделе лежит на челюстно-подъязычной мышце. Поднижнечелюстной проток, перегибаясь через задний край этой мышцы, располагается на латеральной поверхности подъязычно-язычной мышцы. Затем идет между медиальной поверхностью подъязычной СЖ и подбородочно-язычной мышцей до места своего выходного отверстия в области подъязычного сосочка. В толще железы проходят лицевая артерия и ее ветви, язычная артерия и одноименные вены.
Подъязычная слюнная железа (ПЯСЖ) расположена на дне полости рта в подъязычной области параллельно телу нижней челюсти. Размеры железы составляют: продольный 15-30 мм, поперечный 4-10 мм и вертикальный 8-12 мм. Проток ПЯСЖ проходит по ее внутренней поверхности и открывается в области переднего отдела подъязычного валика самостоятельно или вместе с поднижнечелюстным протоком. Иногда проток ПЯСЖ впадает в средний отдел протока ПНЧСЖ.
Малые слюнные железы – губные, щечные, язычные, небные, резцовые – располагаются в соответственных участках слизистой оболочки. Могут быть источником развития аденокарцином полости рта.
Патология слюнных желез
Пороки развития СЖ встречаются редко. Наиболее распространены аномалии размера желез (агенезия и аплазия, врожденная гиперплазия (рис. 2) и гипоплазия), их расположения (гетеротопия, добавочные СЖ), аномалии выводных протоков (атрезия, стеноз, эктазия, кистозная трансформация, дистопии протоков).
Рис. 2. Гиперплазия левой подъязычной слюнной железы.
Сиаладениты – большая группа полиэтиологических воспалительных заболеваний СЖ (рис. 3). Первичные сиаладениты – сиаладениты, рассматриваемые в качестве самостоятельных заболеваний (например, эпидемический паротит). Вторичные сиаладениты – сиаладениты, являющиеся осложнениями или проявлениями других заболеваний (например, сиаладенит при гриппе). Эхографическая картина при разной этиологии малоспецифична. Этиология имеет клиническое значение в процессе определения тактики лечения.
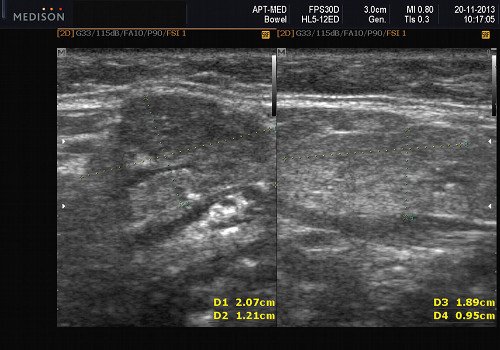
Рис. 3. Сиаладенит правой поднижнечелюстной слюнной железы.
По этиологическому фактору сиаладениты классифицируют [4] на:
- сиаладениты, развивающиеся под влиянием факторов физической природы (травматический сиаладенит, лучевой сиаладенит (рис. 4) возникает при лучевой терапии злокачественных опухолей головы и шеи);
- сиаладениты, развивающиеся под действием химических факторов (токсические сиаладениты);
- инфекционные сиаладениты (пути проникновения ифекции в СЖ: стоматогенный (через протоки), контактный, гематогенный и лимфогенный);
- аллергические и аутоиммунные сиаладениты (рецидивирующий аллергический, болезнь и синдром Шегрена и др.);
- миоэпителиальный сиаладенит, вызванный патологическим процессом, ранее обозначавшийся как доброкачественное лимфоэпителиальное поражение. Термин доброкачественное лимфоэпителиальное поражение впервые применил J.T. Godwin в 1952 г., заменив понятие болезнь Микулича;
- обструктивные сиаладениты, развивающиеся при затруднении оттока слюны при обструкции выводного протока камнем (рис. 5-7) или сгустившимся секретом, а также вследствие рубцового стеноза протока. По распространенности процесса различают очаговый, диффузный сиаладениты и сиалодохит – воспаление выводного протока. Течение процесса может быть острым и хроническим;
- пневмосиаладенит, развивающийся при наличии в ткани СЖ воздуха при отсутствии бактериальной газообразующей инфекции. Воздух проникает в железу из полости рта при повышении там давления через проток. Пневмосиаладенит характерен для ряда профессий, прежде всего для стеклодувов и музыкантов, играющих на духовых инструментах.
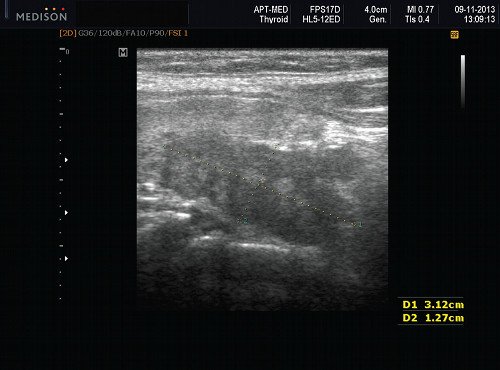
Рис. 4. Постлучевой сиаладенит.

Рис. 5. Камень протока поднижнечелюстной слюнной железы.
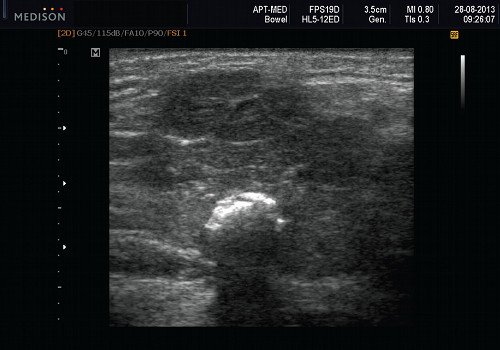
Рис. 6. Камень в паренхиме поднижнечелюстной слюнной железы.
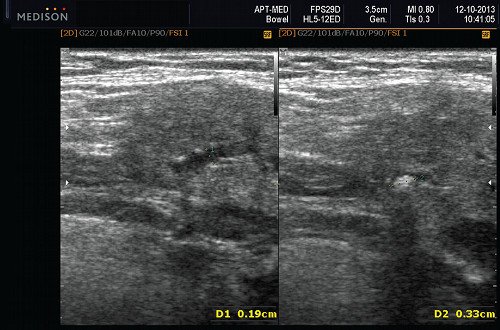
Рис. 7. Камень в протоке поднижнечелюстной слюнной железы.
Опухоли слюнных желез
Опухоли слюнных желез подразделяются на две группы: эпителиальные и неэпителиальные. Эпителиальные опухоли преобладают у взрослых (95%). У детей в СЖ эпителиальные и неэпителиальные опухоли встречаются одинаково часто. Помимо истинных опухолей в СЖ развиваются процессы, напоминающие опухоли (опухолеподобные поражения).
Среди эпителиальных опухолей СЖ различают доброкачественные новообразования, а также злокачественные – карциномы.
К доброкачественным эпителиальным новообразованиям СЖ относят папилломы протоков, аденомы и доброкачественную сиалобластому. Аденомы СЖ делят на две группы: полиморфные (самая частая аденома СЖ) и мономорфные (все остальные) аденомы. В группу мономорфных аденом были искусственно включены опухоли разного строения, происхождения и прогноза.
Плеоморфная (полиморфная) аденома (смешанная опухоль СЖ) – аденома СЖ, построенная из двух типов клеток: эпителия протоков и миоэпителиоцитов. Макроморфологическая картина. Опухоль обычно представляет собой эластичный или плотный узел дольчатой серовато-белой ткани, как правило, инкапсулированный частично. Типичной для плеоморфной аденомы является так называемая хондроидная строма, напоминающая гиалиновый хрящ. Варианты эхографического изображения плеоморфных аденом представлены на рисунке 8.
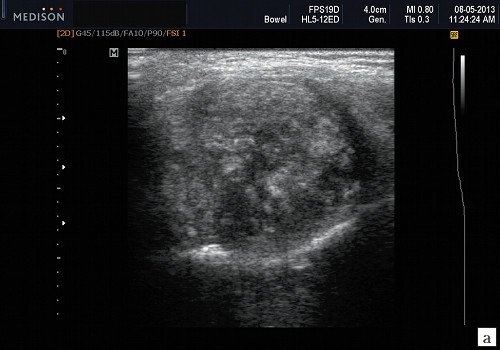
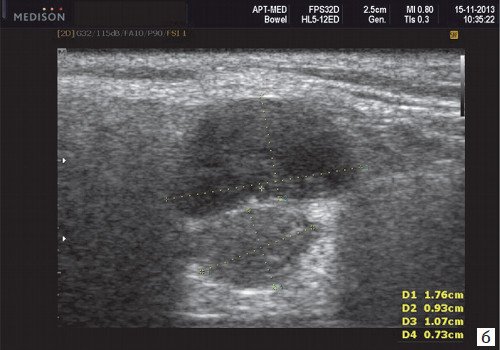
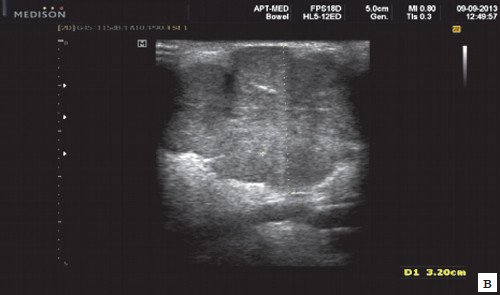
Рис. 8. Плеоморфная аденома СЖ.
Опухоль Уортина – аденолимфома, в которой образуются множественные кистозные полости, покрытые двухслойным эпителием. В просвет кист вдаются сосочки. В строме опухоли происходит выраженная пролиферация лимфоидной ткани. Эта опухоль почти исключительно развивается в околоушной железе.
Другие варианты доброкачественных опухолей встречаются реже. Это доброкачественная онкоцитома (оксифильная аденома), базально-клеточная аденома, канальцевая аденома, цистаденома доброкачественная сиалобластома.
Среди доброкачественных первичных неэпителиальных опухолей наиболее часто встречаются гемангиома, лимфангиома, нейрофиброма и липома.
Среди злокачественных неэпителиальных опухолей чаще обнаруживаются злокачественные лимфомы (они возникают, как правило, на фоне миоэпителиального сиалоаденита, болезни и синдрома Шегрена).
Опухолеподобные поражения слюнных желез
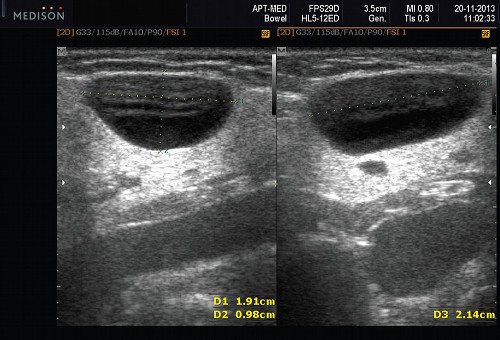
Рис. 9. Кисты слюнных желез.
- Кисты слюнных желез (мукоцеле). Различают два типа мукоцеле СЖ: ретенционный тип (ретенционная киста малой СЖ, формирующаяся при задержке слюны в выводном протоке) и тип внутритканевой секреции, когда при травме стенки протока слюна поступает непосредственно в волокнистую ткань, окружающую железу. Мукоцеле дна полости рта называются также ранулами.
- Кисты выводных протоков больших СЖ – выраженная дилатация выводного протока вследствие задержки в нем секрета. Блокада оттока слюны может быть вызвана различными причинами: опухолью, камнем, уплотнившейся слизью, поствоспалительным стенозом вплоть до рубцовой облитерации просвета.
- Сиалоаденоз (сиалоз) – неопухолевое и невоспалительное симметричное увеличение СЖ вследствие гиперплазии и гипертрофии секреторных клеток. Исходом сиалоза нередко является липоматоз СЖ. Процесс имеет хроническое рецидивирующее течение. Сиалоз встречается при ряде заболеваний и состояний: сахарный диабет, гипотиреоз, недостаточность питания, алкоголизм, цирроз печени, гормональные нарушения (гипоэстрогенемия), реакции на лекарственные препараты (чаще всего на антигипертензивные), неврологические нарушения.
Аденоматоидная гиперплазия малых СЖ приводит к их увеличению до 0,5-3,0 см в диаметре. Причинами аденоматоидной гиперплазии являются травма и длительное воздействие ионизирующей радиации.
Онкоцитоз – возрастные изменения секреторных клеток и эпителия протоков СЖ. СЖ при этом могут слегка увеличиваться, но обычно величина их не меняется.
Подводя итог, хочется отметить, что ультразвуковое исследование с применением допплерографии во многих наших наблюдениях помогало точно определить характер патологического процесса в СЖ. Однако этот метод диагностики не позволяет однозначно подтвердить или опровергнуть злокачественный характер образования слюнных желез.
Литература
- Доброкачественные и злокачественные опухоли мягких тканей и костей лица. А.Г. Шаргородский, Н.Ф. Руцкий. М.: ГОУ ВУНМЦ, 1999.
- Топографическая анатомия и оперативная хирургия. И.И. Каган, С.В. Чемезов. М.: ГЭОТАР-Медиа, 2011.
- Слюнные железы. Болезни и травмы. В.В. Афанасьев. М.: ГЭОТАР-Медиа, 2012.
- Воспалительные заболевания тканей челюстно-лицевой области и шеи. А.Г. Шаргородский. М.: ГОУ ВУНМЦ, 2001.

Журнал “SonoAce Ultrasound”
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Источник