Синдром сопротивления верхних дыхательных путей
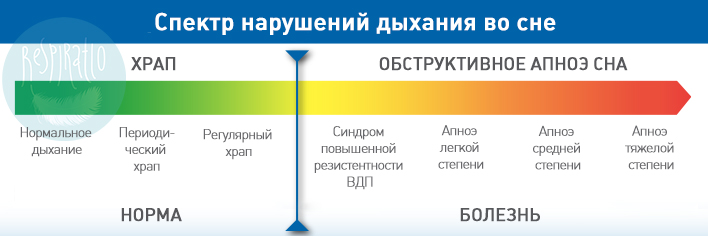
Большинство статей в нашем блоге посвящены синдрому обструктивного апноэ сна – заболеванию, которое представляет серьезную угрозу здоровью и жизни пациента. СОАС – наиболее распространенное и опасное, но не единственное расстройство дыхания во сне. Еще одно из них – синдром повышенной резистентности дыхательных путей, это промежуточное состояние между «безобидным» храпом (храпом как звуковым феноменом) и обструктивным апноэ. Его симптомы похожи на симптомы СОАС, но менее выражены: не приносящий восстановления сон, многократные ночные пробуждения, дневная сонливость, повышенная утомляемость. Часто (но не всегда) этому синдрому сопутствует громкий храп. В отличие от СОАС, при повышенной резистентности ВДП не регистрируется остановок дыхания во сне, насыщаемость крови кислородом не падает ниже нормы.

Для синдрома повышенной резистентности верхних дыхательных путей (СПРВДП, англ. upper airway resistance syndrome, UARS) характерно чрезмерное сужение дыхательных путей во время сна. Это может быть вызвано нарушенным носовым дыханием (искривление перегородки, коллапс носового клапана) или специфическим строением лицевых костей: слишком маленькой или смещенной назад нижней челюстью. Хотя полного перекрытия дыхательных путей во сне у таких пациентов не происходит, но они вынуждены прикладывать больше усилий для того, чтобы получить необходимое количество воздуха. При СПРВДП человек во сне, пытаясь получить достаточное количество воздуха, нередко издает по-настоящему пугающие звуки: хрипы, всхлипы, свистящие вздохи. Дефицит кислорода для головного мозга критичен, поэтому он воспринимает затруднения дыхания за аварийную ситуацию и периодически прерывает глубокий сон пациента, побуждая его совершить более мощное дыхательное усилие. Такие пробуждения нарушают нормальную архитектуру сна.
Из-за того, что симптомы этого заболевания достаточно размыты, правильный диагноз ставится далеко не всегда. Для диагностики требуется проведение ночного полисомнографического исследования. Типичными ПСГ-признаками СПРВДП считаются: многочисленные реакции активации на ЭЭГ, уплощение кривой воздушного потока, чрезмерные дыхательные усилия. Но далеко не всегда таких пациентов направляют на полисомнографию, принимая СПРВДП за синдром хронической усталости, фибромиалгию, депрессию или другие заболевания. СПРВДП может долгие годы оставаться нераспознанным и нелеченым, пока не примет форму синдрома обструктивного апноэ сна, диагностические критерии которого более очевидны.
Для лечения синдрома повышенной резистентности верхних дыхательных путей применяются:
1. Изменение образа жизни. Соблюдение гигиены сна, сон на боку, отказ от алкоголя и снотворных, сброс лишнего веса.
2. Медикаменты. Назальные спреи могут облегчить проявления СПРВДП, если его причиной является затрудненное носовое дыхание из-за аллергий, ринита и проч.
3. Ротовые вставки (капы). Капы немного выдвигают вперед нижнюю челюсть и не дают языку сильно смещаться назад.
4. Сипап-терапия. Это наиболее эффективный метод для лечения как СПРВДП, так и обструктивного апноэ. Подробнее о нем можно прочитать в этой статье.
5. Если пациент категорически не может адаптироваться к таким методам терапии, как капа или CPAP-терапия, ему может быть предложено хирургическое вмешательство.
СПРВДП по сравнению с обструктивным апноэ может казаться довольно безобидным, но это не совсем так. Во-первых, постоянная сонливость, апатия, сниженное настроение серьезно снижают качество жизни пациента. Во-вторых, ограничение воздушного потока во сне может приводить к недостаточному вымыванию углекислоты из организма. Это может стимулировать активность симпатической нервной системы, что, в свою очередь, часто приводит к повышению артериального давления, сердечно-сосудистым и метаболическим нарушениям. В-третьих, с возрастом многие набирают вес, ткани становятся менее упругими, происходят гормональные изменения – и СПРВДП развивается в синдром обструктивного апноэ.
Поэтому, если вы замечали у себя перечисленные признаки повышенной резистентности дыхательных путей, не оставляйте эту проблему без внимания.
Источник
UARS – Upper Airway Resistance Syndrome
Возможно, эта тема заинтересует худых и даже очень худых, у кого нет синдрома обструктивного апноэ (т.е. остановок дыхания во сне), но кто тем не менее испытывает проблемы, которые очень напоминают его последствия (желание поспать подольше и невысыпание сколько бы ни спал, дневные усталость и сонливость, мигрень от которой не помогают таблетки, депрессия).
UARS – это не обструктивное апноэ, хотя проблема, можно сказать, родственная (из-за чего и размещаю в соответствующем подфоруме). При апноэ воздуховод перекрывается полностью, что приводит к падению сатурации (насыщения крови кислородом). При UARS-же полной блокировки воздуховода нет. Вместо этого он сильно сужается во сне, в результате чего организм всю ночь выполняет тяжёлую физическую работу по прокачке воздуха сквозь узкое отверстие. Из-за этого люди просыпаются уставшими, будто пахали всю ночь, а не отдыхали.
Обструктивное апноэ часто бывает у полных из-за висцерального жира, который обволакивает воздуховод и утяжеляет носоглоточные ткани. Прична же UARS – в особенностях внутренних форм черепа включая челюсть (впрочем, это может привсти и к апноэ тоже), т.е. может быть у худых т.к. с весом это никак не связано:
Диагноз, которым снабдили меня в Стэнфордской Клинике Сна называется UARS, Upper Airway Resistance Syndrom. От классического апноэ отличается тем, что во время сна блокировки не происходит, потому что организм бросает все силы на то, чтобы эти блокировки предотвратить. Вот этим уже страдают преимущественно женщины, преимущественно с тонкой, длинной шеей и маленьким подбородком. Определенная черепно-лицевая лепнина намекает на возможность узких дыхательных путей. Иногда узких настолько, что человек дышит словно через соломинку. Это то как я дышу всю свою жизнь. И вот это называется UARS. Механизм апноэ и UARS разный, но результат один и тот же. Организм и мозг ночью не спят. Одним из пойнтеров на синдром может являться плоский угол нижней челюсти.
120 Градусов
UARS может (но не обязательно!) сопровождаться храпом (храп не прерывается остановками дыхания, как при обструктивном апноэ).
Устали чувствовать усталость? Вам к лору!
Вы все время выжаты, как лимон, как бы вы не пытались выспаться? Вы часто подхватываете необъяснимые, хронические и затяжные инфекции или простуды, которые никак не уходят? Ваша болезнь все тянется, и никакое лечение не помогает? И при этом прошли множество обследований, которые не показали никаких отклонений? Если это так, то вполне возможно, что у вас синдром сопротивления верхних дыхательных путей.
Вы удивитесь, но эта болезнь является поводом большинства визитов к лору. Хотя многие пациенты приходят с жалобами на рутинные недомогания уха, носовой пазухи и горла, чаще всего именно синдром сопротивления верхних дыхательных путей является истинной причиной появления этих симптомов.
Не нужно путать этот синдром с синдромом апноэ во сне. Пациентов с синдромом сопротивления верхних дыхательных путей легко распознать по следующим характеристикам: для начала, это люди худощавые, с нормальным или заниженным давлением. Им свойственно иметь холодные руки и ноги, заболевания носовой пазухи и височно-нижнечелюстного сустава, мигрени, депрессии, постоянное чувство беспокойства и различные желудочно-кишечные проблемы.
Помимо этого, практически никто из людей с синдромом сопротивления верхних дыхательных путей не спит на спине. Многие из них, засыпая на спине, начинают задыхаться, или же постоянно просыпаются. Даже научившись спать на боку или животе, многие часто просыпаются по ночам. Большинству снятся странные или очень живописные сны – это связано с тем, что они часто просыпаются и попадают на стадию быстрого сна, которой присущи красочные сновидения. Некоторые люди просыпаются, как только начинается фаза сна со сновидениями, и поэтому никогда не видят сны.
Семейный анамнез также очень важен. Часто у пациентов с синдромом сопротивления верхних дыхательных путей и синдромом апноэ один или оба родителя громко храпят и имеют одну или несколько сердечно-сосудистых проблем, такую как ожирение, диабет, повышенное давление или сердечная недостаточность.
Если у родителя был сердечный приступ в возрасте 40−50 лет, то стоит быть внимательнее к здоровью ребенка.
Что вызывает резкое ухудшение симптомов? Обычно это изменения в организме человека. Набрав немного веса, даже 5−6 килограмм, вы можете этим самым побудить болезнь к ухудшению; при этом как только вы их сбросите, симптомы уйдут вместе с весом. Сильная простуда или грипп также способствуют обострению болезни. Стресс, как эмоциональный и психологический, так и физический, также является важным фактором. Неважно, внешний ли стресс или внутренний стал причиной ухудшения, организм реагирует одинаково.
Итак, обычно пациенты обращаются к соответствующему врачу по каждой своей жалобе, и часто случается, что лечение симптомов не приносит результатов. Иногда пациенты даже теряют веру в традиционную медицину и обращаются к альтернативным методикам. Синдром сопротивления верхних дыхательных путей – одна из тех болезней, которая объясняет множество различных симптомов, и его лечения достаточно, чтобы освободить вас от всех мучающих вас недомоганий.
https://medicus.ru/lor/patient/ustali-chuvstvovat-ustalost-vam-k-loru-33226.phtml
При классической апноэ (Obstructive Sleep Apnea) происходит блокировка дыхательных путей во сне. Человек может просыпаться с сильным сердцебиением и учащенным дыханием, потому что организм как бы «реанимирует» сам себя. Человек может спать положенные 8 часов, но из-за частых пробуждений качественного сна нет. Многие не просыпаются, хотя, во время обследования аппаратура может регистировать эпизоды блокировки дыхания и гипоксию. Апноэ является традиционным спутником лишнего веса. Поэтому самый распространенный совет – худеть. Но я уже была худая. В пенсионном возрасте апноэ усиливается. Но мне было 37 лет. Апноэ страдают преимущественно мужчины с бычьей шеей… Тоже вроде как не моя история.
Мой случай называется UARS. Upper Airway Resistance Syndrom. Основная аудитория тонкокостные, худые люди с тонкой, длинной шеей. Так как все исследования в области апноэ традиционно вращались вокруг лишнего веса, на худых очень долго не обращали внимание.
Суть UARS заключается в том, что дыхательные пути очень узкие. Человек дышит словно через соломинку. Организм подстраивается под эту анатомию и все силы бросает на то, чтобы предотвратить блокировку дыхательных путей во сне. Если в классической апноэ мозг засыпает, а потом, в ответ на блокировку и гипоксию “вскакиает” и реанимирует тело, то при UARS мозг просто не засыпает. Он постоянно «бдит», чтобы узкие дыхательные пути не закрылись. Так как оборудование в клиниках сна заточено на то, чтобы распозновать и фиксировать блокировку, а все в организме UARS-пациента нацелено на то, чтобы этот блок предотвратить, то обследования ничего не дают. В результате, человек может десятилетиями не получать качественного сна, но не понимать, в чем именно проблема. .
Этот феномен описал директор Стэнфордского Института Сна, Christian Guillemenault, в 2000-м году. [url=bit.ly/apnea-uars]Ссылка на исследование[/url].
https://www.instagram.com/p/B1X3n_HoEzD/
Апноэ UARS. Официальная Медицина
Синдром UARS
Как избавиться?
Насколько я понял, UARS – это то-же самое, что
RERA (Respiratory Effort-Related Arousal) – один из видов ивентов (событий), регистрируемых сипап-аппаратом и хорошо знакомых больным синдромом обструктивного апноэ – это когда воздуховод уменьшился и тело прилагает дополнительные физические услилия чтобы прогонять по нему воздух (Respiratory Effort), что может привсти к пробуждению (или микропробуждению) мозга (Arousal). В таких случаях сипап-аппарат сильно повышает давление чтобы расширить воздуховод, не дав частичному перекрытию перерасти в полное. Причём повышение давления в таком случае требуется гораздо более мощное, чем при полной закупорке, при которой воздух, подающийся под давлением, упирается в препятствие и легко выполняет свою работу по раскупорке. При RERA этому воздуху упираться некуда – он проходит в лёгкие. Наверное, пользователи сипапа, следящие за своим сном с помощью программы OSCAR, не раз наблюдали, как при RERA кривая давления упирается в верхний ограничитель диапазона и стелется по нему прямой линией, в то время когда обстуктивные ивенты ликвидируются лёгким поднятием давления. Именно поэтому нужно приподнять верхнюю границу диапазона если наблюдаете RERA-ивенты. Вообще, сипап-сообщество недооценивает RERA, сосредоточившись в основном на предотвращении ивентов обструктивного апноэ. Это предотвращение очень важно (в первую очередь, конечно!), но если вы прочитали эту тему, то согласитесь, что RERA – тоже штука хреновая, из-за которой народ может оставаться сонливым несмотря на то, что обструктивных ивентов крайне мало. Здесь мужик пишет, что чувствует себя очень сонливым когда RERA-ивентов много, и наоборот – прекрасно когда мало.
В общем, в свете всего сказанного нет ничего удивительного в том, что
сипап-терапия эффективна и при UARS:
Я начала спать с машиной CPAP и впервые в жизни перестала видеть кошмарные сны.
120 Градусов
Правда, если у вас не диагностирован диагноз синдром обструктивного апноэ, то могут возникнуть проблемы с оплатой сипап-аппарата страховкой. Не знаю как с этим обстоит дело в Канаде, а у южных соседей – так:
Впрочем, сначала имет смысл попробовать
каппу от храпа – она является прекрасным средством от UARS, стОит копейки и продаётся в любой аптеке:
Ну и, наконец, операция:
Спать с машиной не очень весело, поэтому в качестве альтернативы страждущим предлагается рассмотреть операцию на челюсть.
Не отрываясь от панорамных сканов моего черепа, ортодонт, сопровождающая челюстно-лицевую операцию, справилась не испытываю ли я чувство постоянной усталости, не раздражаюсь ли на пустом месте и не холодные ли у меня руки и ноги. Я созналась, что да, испытываю, раздражаюсь и холодные. Со своим плоским углом челюсти и строением глотки я – их классический пациент. Если я хочу дышать, то мне нужно двигать челюсть вперед хирургическим путем. Это изменит лицевой угол и откроет дыхательные пути.
120 Градусов
Источник
| Синдром сопротивления верхних дыхательных путей | |
|---|---|
| Другие имена | UARS, негипоксическое нарушение дыхания во сне |
Синдром сопротивления верхних дыхательных путей – это нарушение сна, характеризующееся сужением дыхательных путей, которое может вызвать нарушения сна. Симптомы включают неосвежающий сон, усталость или сонливость, хроническую бессонницу и трудности с концентрацией внимания. UARS может быть диагностирован с помощью полисомнограммы, способной обнаружить возбуждение, связанное с респираторным усилием. Его можно лечить с помощью изменения образа жизни, ортодонтии, хирургии или терапии CPAP . UARS считается вариантом апноэ во сне .
Признаки и симптомы
Симптомы UARS аналогичны симптомам синдрома обструктивного апноэ во сне , но не перекрывают друг друга. Наиболее частыми симптомами являются усталость, бессонница, дневная сонливость, неосвежающий сон, СДВГ, беспокойство и частые пробуждения во время сна. Десатурация кислородом минимальна или отсутствует в UARS, у большинства из них минимальная десатурация кислородом> 92%.
Многие пациенты испытывают хроническую бессонницу, которая затрудняет засыпание и сон. В результате пациенты обычно испытывают частые нарушения сна. Большинство пациентов с UARS храпят, но не все.
Некоторые пациенты испытывают гипотензию , которая может вызвать головокружение, а пациенты с UARS также чаще испытывают головные боли и синдром раздраженного кишечника.
К предрасполагающим факторам относятся высокое и узкое твердое небо, аномально малое межмолярное расстояние, аномальный оверджит больше или равный 3 миллиметрам, а также тонкая мягкая слизистая неба с коротким язычком. У 88% пациентов в анамнезе имеется раннее удаление или отсутствие зубов мудрости. У жителей Восточной Азии наблюдается повышенная распространенность UARS.
Патофизиология
Синдром сопротивления верхних дыхательных путей возникает, когда верхние дыхательные пути сужаются, но не закрываются. Следовательно, воздушный поток либо уменьшается, либо компенсируется увеличением усилий на вдохе. Эта повышенная активность инспираторных мышц приводит к возбуждению во время сна, о чем пациенты могут или не знать.
Типичный пациент с UARS не страдает ожирением и обладает небольшими челюстями, что может привести к уменьшению пространства в носовых дыхательных путях и за основанием языка. Пациенты могут иметь другие анатомические аномалии, которые могут вызывать UARS, такие как искривление перегородки , гипертрофия нижней носовой раковины , узкое твердое небо, которое уменьшает объем носа, увеличенные миндалины или коллапс носового клапана. UARS поражает одинаковое количество мужчин и женщин.
Считается, что у некоторых пациентов с обструкцией дыхательных путей UARS, а не OSA, вызвано изменениями нервов, расположенных на слизистой оболочке неба. У пациентов с UARS есть в основном неповрежденные и чувствительные нервы, в то время как у пациентов с OSA наблюдаются явные нарушения и повреждение нервов. Функционирующие нервы в слизистой оболочке неба позволяют пациентам с UARS более эффективно обнаруживать ограничения потока и реагировать на них до того, как могут возникнуть апноэ и гипопноэ. Что повреждает нервы, точно не известно, но предполагается, что это вызвано долгосрочными эффектами гастроэзофагеального рефлюкса и / или храпа.
Диагностика
UARS диагностируется с помощью индекса респираторных нарушений (RDI). Считается, что у пациента есть UARS, если индекс апноэ-гипопноэ (AHI) меньше 5, но RDI больше или равен 5. В отличие от индекса апноэ-гипопноэ, индекс респираторных нарушений включает в себя возбуждения, связанные с дыхательным усилием ( RDI = индекс AHI + RERA). В 2005 году определение апноэ во сне было изменено и теперь включает пациентов с UARS с использованием RDI для определения степени тяжести апноэ во сне.
Полисомнограммы могут использоваться для диагностики UARS. На полисомнограммах у пациента с UARS будет очень мало апноэ и гипопноэ, но много пробуждений, связанных с дыхательными усилиями. RERA – это периоды повышенного дыхательного усилия, длящиеся более десяти секунд и заканчивающиеся возбуждением. Классифицировано ли событие как RERA или Hypopnea, зависит от определения Hypopnea, используемого специалистом по сну. Американская академия медицины сна в настоящее время признает два определения. Оценка пробуждений, связанных с дыхательным усилием, в настоящее время обозначена AASM как «необязательная». Таким образом, многие пациенты, которые проходят исследования сна, могут получить отрицательный результат, даже если у них есть UARS.
На основании симптомов у пациентов обычно ошибочно диагностируется идиопатическая бессонница, идиопатическая гиперсомния, синдром хронической усталости , фибромиалгия или психическое расстройство, такое как СДВГ или депрессия. Исследования показали, что детям с UARS часто ошибочно ставят диагноз СДВГ. Одно исследование показало, что UARS или OSA присутствует у 56% детей с СДВГ. Исследования показывают, что симптомы СДВГ, вызванные UARS, исчезают при лечении детей, подвергшихся хирургическому лечению.
Управление
Поведенческая модификация
Поведенческие изменения включают в себя как минимум 7-8-часовой сон и различные изменения образа жизни, такие как позиционная терапия. Сон на боку, а не лежа на спине или использование позиционных подушек может принести облегчение, но этих модификаций может быть недостаточно для лечения более тяжелых случаев. Избегание седативных средств, включая алкоголь и наркотики, может помочь предотвратить расслабление мышц дыхательных путей и тем самым снизить вероятность их коллапса. Избегание седативных средств также может помочь уменьшить храп.
Лекарства
Назальные стероиды могут быть назначены для облегчения назальной аллергии и других обструктивных заболеваний носа, которые могут вызвать UARS.
Терапия положительным давлением в дыхательных путях
Терапия положительным давлением в дыхательных путях похожа на терапию при обструктивном апноэ во сне и работает за счет стентирования дыхательных путей, открываемых давлением, что снижает сопротивление дыхательных путей. Использование CPAP может помочь облегчить симптомы UARS. Терапевтические испытания показали, что использование СИПАП с давлением от четырех до восьми сантиметров воды может помочь уменьшить количество пробуждений и улучшить сонливость. CPAP являются наиболее многообещающим методом лечения UARS, но эффективность снижается из-за низкой приверженности пациентов.
Оральные приспособления
Оральные приспособления для вывода языка и нижней челюсти вперед использовались для уменьшения апноэ во сне и храпа и сохраняют потенциал для лечения UARS, но этот подход остается спорным. Оральные приспособления могут быть подходящей альтернативой для пациентов, которые не переносят CPAP.
Операция
При обструкции носа возможны варианты септопластики , уменьшения носовых раковин или хирургического расширения неба.
Ортогнатические операции по расширению дыхательных путей, такие как выдвижение челюстно-нижнечелюстного сустава (MMA) или быстрое хирургическое расширение неба (SARPE), являются наиболее эффективными операциями при нарушении дыхания во время сна. ММА часто бывает целительным.
Хотя методы лечения менее распространены, существуют различные хирургические варианты, включая увулопалатофарингопластику ( UPPP ), подвешивание подъязычной кости и линглопластику. Эти процедуры увеличивают размеры верхних дыхательных путей и уменьшают их сжимаемость. Следует также пройти обследование на наличие грыжи пищеводного отверстия диафрагмы, которая может привести к аномальному перепаду давления в пищеводе и, в свою очередь, к сужению дыхательных путей во время сна. Уменьшение небной ткани с помощью радиочастотной абляции также было успешным при лечении UARS.
Расширение верхней челюсти
Ортодонтическое лечение для увеличения объема носовых дыхательных путей, такое как нехирургическое быстрое расширение неба, является обычным для детей. Из-за окостенения срединного небного шва традиционные зубные расширители не могут добиться расширения верхней челюсти у взрослых, поскольку механические силы вместо этого наклоняют зубы и зубные альвеолы. Быстрое расширение неба с помощью мини-имплантата (MARPE) недавно было разработано как малоинвазивный вариант поперечного расширения верхней челюсти у взрослых. Этот метод увеличивает объем носовой полости и носоглотки, что приводит к усилению воздушного потока и снижению респираторных пробуждений во время сна.
Смотрите также
- Сопротивление дыхательных путей
- Апноэ во сне
Ссылки
Источник
