Синдром срединной расщелины лица это

Фронтоназальная дисплазия (ФНД) – порок развития средней части лица, заключающийся в нарушении перемещения глаз по направлению к носу в процессе эмбриогенеза. Впервые был описан в 1967 г. W. De Myer [1]. Автор изучал больных с единообразным пороком развития и назвал это заболевание синдромом срединной расщелины лица. В 1970 г. S. Sedano и соавт. предложили переименовать этот синдром в синдром фронтоназальной дисплазии, так как расщелина лица не была облигатным признаком, строго определяющим этиопатогенез синдрома [2]. Этими же авторами был описан эмбриопатогенез ФНД: порок формируется с 19-го по 21-й день эмбрионального развития из-за нарушения миграции мезодермы, обусловленного мутацией в ALX3 гене [3].
Синдром ФНД характеризуется аутосомно-доминантным типом наследования с различной пенетрантностью (проявляемостью) и экспрессивностью (степенью выраженности). При этом чаще всего встречаются спорадические случаи, как проявление мутации de novo [4].
В OMIM (Online Mendelian Inheritance in Man) имеет номер #136760. В самой масштабной работе, посвященной изучению этого синдрома, проведенной в 1996 г., рассматривался 21 случай этой редкой патологии [5]. По данным авторов, соотношение больных мужчин и женщин составляет 2:1.
Манифестные (часто встречаемые) признаки синдрома ФНД или синдромальное “ядро” заболевания (рис. 1):

Рис. 1. Патогенез синдрома ФНД [6].
Глаза: узкие глазные щели, гипертелоризм, эпи-, телекант, катаракта, дегенерация сетчатки, колобома нижнего века.
Лоб: клиновидный рост волос на лбу (“мыс вдовы”), срединный дефект лобной кости (скрытая расщелина черепа, лобное менингоэнцефалоцеле).
Нос: расщелины разной степени тяжести (от раздвоенного кончика носа до полной расщелины, возможно, в сочетании с широкой срединной расщелиной верхней губы), расщелины крыльев носа, широкая переносица, отсутствие кончика носа, назальные кожные привески.
Патология центральной нервной системы: агенезия мозолистого тела.
К редким симптомам, описанным при ФНД, относят: носовые и ушные привески, микрофтальм, низко расположенные уши, кондуктивную тугоухость, липомы на лбу и в мозолистом теле. В исследовании, посвященном синдрому ФНД [6], было установлено, что агенезия мозолистого тела встречалась в 57% случаев, липома мозолистого тела – в 19% случаев. Также описаны дефект межжелудочковой перегородки, тетрада Фалло, поли-, син-, брахидактилия, расщелина позвоночника, омфалоцеле, крипторхизм [7].
Прогноз для жизни и здоровья при синдроме ФНД зависит от наличия и тяжести сопутствующих аномалий. Пороки развития лица устраняются обычно серией пластических операций. По данным литературы [6, 7], интеллект у больных ФНД обычно сохранен. Однако W. De Myer отмечает умственную отсталость у 8% и легкое снижение интеллекта у 12% больных [1].
Пренатальная диагностика синдрома фронтоназальной дисплазии
Несмотря на то что изменения фенотипа при синдроме ФНД, казалось бы, очевидны: расщелина лица, агенезия мозолистого тела, патология мягких тканей носа, гипертелоризм и др. и не должны вызывать затруднений у врача ультразвуковой пренатальной диагностики, в литературе встречается ограниченное количество публикаций, посвященных пренатальной диагностике синдрома ФНД. Редкие работы о пренатальной диагностике единичных случаев синдрома посвящены в основном применению новых технологий 3D/4D с методиками поверхностной реконструкции [8–10]. Этот факт объясняется, скорее всего, тем, что врачи выставляют диагноз отдельных симптомов данного заболевания (чаще всего это расщелина губы/неба, лобная черепномозговая грыжа, агенезия мозолистого тела, патология развития мягких тканей носа) с перечислением всех найденных при ультразвуковом исследовании пороков без попытки провести клинико-синдромальный поиск. Такой “однобокий” подход к диагностике найденных аномалий не позволяет выставить правильный клинический диагноз синдрома ФНД, что в дальнейшем приведет к неполному и неадекватному медико-генетическому консультированию (МГК) семьи, которое заключается как в определении прогноза на данную беременность, так и в формировании тактики репродуктивного поведения семьи в дальнейшем и выработке специфических мер профилактики патологии.
Медико-генетическое консультирование при синдроме ФНД
При диагностике патологии с аутосомнодоминантным типом наследования изучение фенотипа/генотипа родителей позволяет установить, явилось ли данное заболевание следствием новой мутации (de novo) либо патологический ген унаследован от кого-то из родителей.
Если у одного из родителей находят даже малейшие признаки синдрома ФНД (учитывая различную пенетрантность и экспрессивность генов, которые определяют клиническую выраженность симптомов), риск повтора данной патологии составит 50%, в случае возникновения мутации de novo этот риск не превышает уровень общепопуляционного (1%), так как члены семьи здоровы.
Клиническое наблюдение 1
При проведении пренатальной эхографии в 34 нед беременности (настоящая беременность вторая, в семье один здоровый ребенок) в медико-генетическом отделении МОНИИАГ были выявлены лицевые дизморфии у плода женского пола – гипертелоризм, раздвоенный кончик широкого носа, образование в области переносицы (лобное менингоцеле малых размеров). Выставлен пренатальный диагноз синдрома ФНД, имеющей аутосомно-доминантный тип наследования, полностью подтвержденный после родов при осмотре новорожденного генетиком-синдромологом (рис. 2).
Рис. 2. Фронтоназальная дисплазия.
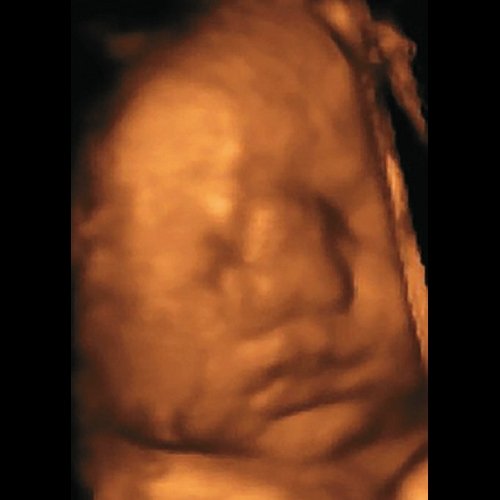
а) Пренатальный фенотип в 34 нед беременности.

б) Постнатальный фенотип новорожденного.
При составлении родословной и изучении фенотипа родителей плода выяснено, что родители здоровы и специфические проявления синдрома ФНД в изучаемых семьях не встречались. Родословная при ФНД представлена на рис. 3.
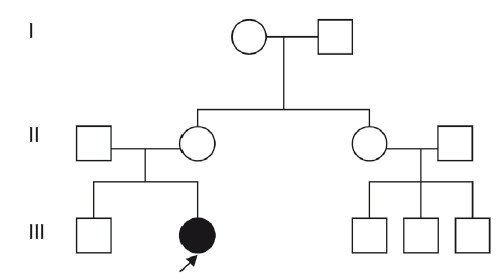
Рис. 3. Родословная при синдроме ФНД.
Исходя из этого, учитывая аутосомнодоминантный тип наследования этого синдрома, данной семье при МГК был дан благоприятный прогноз на следующие беременности, так как возникновение данного синдрома связано с мутацией de novo, при которой повторный риск рождения ребенка с этой патологией не превышает общепопуляционный. Однако родители были предупреждены, что у их девочки, являющейся носителем патологического гена, в будущем риск рождения больных детей составит 50%.
Клиническое наблюдение 2
При проведении пренатальной эхографии в 26 нед беременности (настоящая беременность первая) в медико-генетическом отделении МОНИИАГ были выявлены лицевые дизморфии у плода женского пола: гипертелоризм, раздвоенный широкий нос с образованием “гребнеобразного” выроста на его кончике. Учитывая выявленные изменения фенотипа, был выставлен пренатальный диагноз синдрома ФНД с аутосомно-доминантным типом наследования. В срок родилась девочка, у которой были подтверждены симптомы пренатально установленного генетического синдрома (рис. 4).
Рис. 4. Фронтоназальная дисплазия.
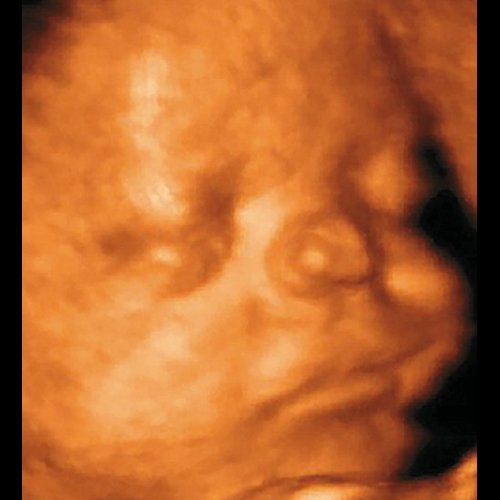
а) Пренатальный фенотип в 26 нед беременности.

б) Постнатальный фенотип новорожденного.
При изучении фенотипа родителей, несмотря на то что они считали себя здоровыми, у отца диагностированы скрытая расщелина неба, раздвоенный кончик язычка мягкого неба, большое расстояние между передними резцами (диастема). Все эти признаки являются “мягкими” признаками синдрома ФНД, т.е. отец больной девочки является носителем патологического гена, проявления которого могут быть разной степени выраженности в силу различных экспрессивности и пенетрантности. Родослов ная в данном случае синдрома ФНД представлена на рис. 5.
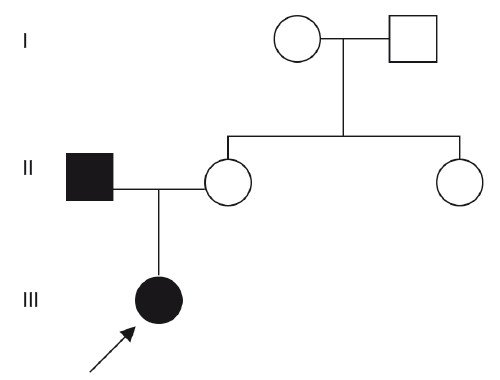
Рис. 5. Родословная при ФНД.
Исходя из вышеперечисленного, семье в данном браке при МГК был дан повторный риск 50% на все последующие беременности, так как отец является носителем патологического гена. Риск рождения больных детей у больной девочки в дальнейшем также составит 50%.
Профилактика синдрома ФНД в зависимости от происхождение заболевания
При мутации de novo риск повторного рождения ребенка с подобной патологией составляет не более 1%. В этом случае не требуется никаких специфических мероприятий при планировании следующей беременности. При выявлении генетического синдрома у кого-нибудь из родителей риск повтора заболевания у детей больного члена семьи составляет 50%. В таком случае семье рекомендуется принять решение о возможном применении вспомогательных репродуктивных технологий с донорским материалом. При наступлении самопроизвольной последующей беременности ультразвуковое исследование стоит рекомендовать проходить на экспертном уровне в медико-генетических центрах/отделениях с прицельным поиском возможных известных симптомов, встречающихся при синдроме ФНД уже со срока первого скринингового обследования (в 11–14 нед беременности).
Литература
- De Myer W. The median cleft face syndrome: differential diagnosis of cranium bifidum occultum, hypertelorism, and median cleft nose, lip and palate // Neurology. 1967; 17: 961.
- Sedano H.O., Cohen M.M., Jirasek J., Gorlin R.J. Fronto-nasal dysplasia // J Pediatr. 1970; 76: 906–913.
- Cohen M.M. Jr., Sedano H.O., Gorlin R.J., Jirasch J.E. Frontonasal dysplasia (median cleft face syndrome): comments on etiology and pathogenesis // Birth Defects Orig Artic Ser. 1971; 7: 117–119.
- Fryburg J.S., Persing J.A., Lin K.Y. Frontal dysplasia in two consecutive generations // Am J Med Genet. 1993; 46: 712–714.
- Guion-Almeida M.L., Richieri-Costa A., Saavedra D., Cohen M.M. Fronto-nasal dysplasia: analysis of 21 cases and literature review // Int J Oral Maxifac Surg. 1996; 25: 91–97.
- Кеннет Л. Джонс. Наследственные синдромы по Дэвиду Смиту. М., 2011. 283 с.
- Beryl Benacerraf. Ultrasound of Fetal Syndromes. Elsevier, 2008: 225–228.
- Shipp T.D., Mulliken J.B., Bromley B. Benacerraf B. Three-dimensional prenatal diagnosis of frontonasal malformation and unilateral cleft lip/palate // Ultrasound Obstet Gynecol. 2002; 20: 290–293.
- Schoonveld C., Yamamura Y., All M., Veres J., Ramin K.D. 3D ultrasound enhances congruence of prenatal and postnatal diagnosis of frontonasal dysplasia // Ultrasound Obstet Gynecol. 2008; 32: 461.
- Johnson J.M., Benoit B., Pierre-Louis J., Keating S., Chitayat D. Early prenatal diagnosis of oculoauriculofrontonasal syndrome by threedimensional ultrasound // Ultrasound Obstet Gynecol. 2005; 25: 184–186.
При поддержке гранта РГНФ № 15-06-10977/15

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник
Расщелины лица
Врождённые аномалии верхней губы, верхней челюсти и нёба являются результатом неправильного внутриутробного развития плода. Врождённые расщелины верхней губы и верхней челюсти составляют примерно 86% аномалий челюстно-лицевой области и 20 −30 % всех пороков развития человека. В разных странах и у разных народностей частота встречаемости врождённых расщелин колеблется от 1 до 2 случаев на 1000 новорождённых. По данным Всемирной организации здравоохранения, частота рождаемости детей с расщелинами лица в среднем составляет 1,5 на 1000 новорождённых (от 0,1:1000 — в Претории у народов банту, до 5,38:1000 — в Сингапуре) и имеет тенденцию к увеличению за последние 15 лет. Мальчики с расщелинами лица рождаются чаще, чем девочки (соотношение 3 : 2). Необходимо также отметить высокую смертность при данном пороке — до 30%. В Советском Союзе ежегодно рождалось 5000 детей с расщелинами лица, а на учёте в центрах диспансеризации состояло от 75 до 80 тысяч детей в возрасте до 15 лет.
Расщелины лица относятся к наиболее тяжёлому врождённому пороку по выраженности анатомических и функциональных нарушений в организме. Различные варианты расщелин лица входят в состав большого количества генетических синдромов, таких как синдром Пьера Робена, синдром Гольденхара, синдром I — II жаберных дуг, кардио-фациальный синдром, болезнь Дауна и многих других. Социальная адаптация ребёнка с расщелиной и формирование полноценной личности находятся в прямой зависимости от косметического и функционального результата лечения. Реабилитация этих пациентов предусматривает длительное и многоэтапное хирургическое и ортодонтическое лечение, а также логопедическую коррекцию.
По современным представлениям врождённые расщелины лица обусловлены взаимодействием генетических и экзогенных факторов. Наиболее важными этиологическими факторами следует считать отягощённую наследственность и вирусные заболевания впервые 1,5 — 2 месяца беременности.
При наличии врождённой расщелины у одного из родителей, вероятность подобного дефекта у новорождённого составляет 2%. Если врождённая расщелина есть не только у одного из родителей, но и у первого ребёнка, то вероятность дефекта у второго ребёнка возрастает до 15%. Соотношение случаев эндогенной (врождённой) и экзогенной (воздействие вредных факторов окружающей среды) этиологии составляет примерно 50 на 50. В опытах на животных было доказано, что любая интоксикация в период беременности повышает вероятность появления потомства с этим пороком развития.
Расщелины лица подразделяются на срединные и боковые.
 Схема расположения врождённых расщелин лица.
Схема расположения врождённых расщелин лица.
- Поперечная расщелина лица.
- Срединная расщелина верхней губы.
- Косая расщелина лица.
- Боковая расщелина верхней губы.
- Расщелина нижней губы.
Срединные расщелины встречаются редко и сопровождаются незаращением тканей верхней губы и альвеолярного отростка верхней челюсти по средней линии, костей и хрящей носа, аплазией (отсутствием) носа, гипертелоризмом (увеличением расстояния между орбитами). Срединные расщелины нижней губы могут распространяться на подбородочный отдел нижней челюсти, язык и шею.

 Срединная расщелина верхней губы.
Срединная расщелина верхней губы.
Отмечается незаращение тканей верхней губы по средней линии, деформация хрящей носа. Срединная расщелина лица.
Срединная расщелина лица.
Отмечается гипертелоризм (увеличение расстояния между орбитами), деформация носа.
Боковые расщелины лица встречаются чаще. К ним относятся макростомия или поперечная расщелина лица, расщелина верхней губы и нёба, косая расщелина лица.
Макростомия или поперечная расщелина лица представляет собой дефект мягких тканей угла рта и щеки. Может быть односторонней и двусторонней. В тяжелых случаях расщелина может доходить до уха, сопровождаться недоразвитием верхней и нижней челюсти, пороком развития ушной раковины, среднего и внутреннего уха, глухотой, наличием кожно-хрящевых дивертикулов в предушной области. Может сочетаться с расщелиной нёба.
 Двусторонняя поперечная расщелина лица.
Двусторонняя поперечная расщелина лица. Формы расщелин нёба.
Формы расщелин нёба.
- Расщелина язычка мягкого нёба.
- Расщелина мягкого нёба.
- Расщелина мягкого и частично твердого нёба.
- Полная боковая расщелина мягкого и твердого нёба.
- Полная двусторонняя расщелина твердого и мягкого нёба.
Расщелина верхней губы — один из наиболее часто встречающихся пороков развития. Может быть односторонней и двусторонней, сочетаться с расщелиной альвеолярного отростка верхней челюсти и нёба. Сопровождается деформацией и недоразвитием костей верхней челюсти, перегородки носа и хрящей носа.
Косая расщелина лица представляет собой незаращение мягких тканей и костей лицевого скелета, распространяющееся от внутреннего угла глаза к верхней губе. Может быть односторонней и двусторонней. Сопровождается деформацией и недоразвитием нижнего века, слёзо-проводящих путей, верхней челюсти, костей и хрящей носа. Может сочетаться с расщелиной нёба.
 Полная расщелина верхней губы, альвеолярного отростка и нёба справа.
Полная расщелина верхней губы, альвеолярного отростка и нёба справа.
Отмечается деформация верхней челюсти и хрящей носа, смещение перегородки носа влево. Отсутствует дно носового хода слева.
 Расщелина верхней губы и альвеолярного отростка слева.
Расщелина верхней губы и альвеолярного отростка слева.
Отмечается деформация верхней челюсти, носовой перегородки и хрящей носа.
При двустороннем незаращении верхней губы срединный фрагмент верхней челюсти (межчелюстная кость) может быть деформирован и смещён относительно срединной линии в сторону и кпереди.


 Полная двусторонняя расщелина верхней губы, альвеолярного отростка и нёба.
Полная двусторонняя расщелина верхней губы, альвеолярного отростка и нёба.
Межчелюстная кость смещена вправо и кпереди.

 Полная двусторонняя расщелина верхней губы, альвеолярного отростка и нёба.
Полная двусторонняя расщелина верхней губы, альвеолярного отростка и нёба.
Межчелюстная кость смещена кпереди.
Подготовка материала: Татьяна Николаевна Громова
Источник
Количество выявляемых врожденных челюстно-лицевых аномалий за 40 лет выросло вдвое. По данным ВОЗ частота таких случаев составляет 1,6 на 1000 новорождённых детей, занимая второе место после пороков сердца.
 Чем опасны такие пороки
Чем опасны такие пороки
Врожденные дефекты развития лица ребенка — это одно из самых опасных осложнений беременности. В отличите от конечностей или других органов, пороки этой области даже при современном уровне челюстно лицевой хирургии устраняются плохо, приводя к инвалидности: нарушению зрения, слуха, речи, обоняния.
Лицевые дефекты часто сочетаются с пороками развития других органов или умственной отсталостью. Такие дети умирают в раннем возрасте.
Причины развития внутриутробных пороков лица
Поскольку причины врожденных аномалий детей до сих пор не изучены, ребенок с такими отклонениями может появиться практически в любой семье, вне зависимости от образа жизни, места жительства, количества родов и здоровья родителей.
Причины, существенно увеличивающие вероятность уродств:
- Неблагоприятная наследственность. Внешне здоровые родители могут быть носителями различных генных мутаций, проявляющихся у потомства. На эти отклонения приходится 7-8% врожденных патологий.
- Спонтанные мутации — нарушения процесса оплодотворения, вызванные случайными, иногда неясными причинами.
- Перенесенные во время беременности TORCH-инфекции (токсоплазмоз, краснуха, герпес, цитомегаловирусная инфекция). Неблагоприятное влияние на развитие плода оказывает вирус гриппа.
- Возраст матери старше 35 лет. В организме женщины репродуктивная функция в этот период начинает угасать, и яйцеклетки «перезревают», становясь неполноценными. Их оплодотворение чревато генетическими аномалиями.
- Сопутствующие болезни обмена веществ, патологии сердца и легких у матери. Зачатие и развитие эмбриона происходит в неблагоприятных условиях. Мешает гестации необходимость постоянного приема жизненно важных лекарств.
- Внешние факторы — проживание в экологически неблагоприятной местности, работа с вредными веществами. Некоторые тератогенные (вызывающие уродства) соединения не выводятся из организма очень долго. К ним относятся формальдегид, бензол, фенол, диоксин, мышьяк.
- Прием препаратов, влияющих на развитие ребенка. Часто уродства возникают, если женщина принимает вещества, не рекомендованные во время беременности – успокаивающие, снотворные и даже некоторые обезболивающие средства.
- Курение, употребление спиртного и наркотиков. У таких женщин риск рождения ребенка с аномалиями развития лица повышен в несколько раз.
Пациенткам, входящим в эти группы риска, необходим тщательный УЗ-контроль на протяжении всей беременности. Но поскольку патологии могут возникнуть без явных причин, такое обследование нужно пройти каждой женщине. В клинике Диана имеется современный УЗ-аппарат, позволяющий досконально рассмотреть личико малыша.
Как формируются пороки лица и неба эмбриона
У двухнедельного эмбриона на месте будущего рта уже имеется первичная ротовая ямка, которая постепенно углубляется. К концу первого месяца эта область ограничивается пятью буграми – лобным, двумя верхнечелюстными и двумя нижнечелюстными. Из них впоследствии формируется лицо и челюстной аппарат. Это процесс заканчивается примерно к седьмой неделе. Нёбо формируется к 10-11 неделе.
Неблагоприятное воздействие на плод до 11-ти недель ведет к образованию врожденных дефектов.
Аномалии развития челюстно-лицевой области видны уже на первом УЗИ скрининге, проводимом в 11-14 недель. Однако некоторые патологии выявляются при УЗ-обследованиях на более поздних сроках
Тяжелые генетические патологии, сопровождающиеся патологиями челюстно-лицевой области ребенка
| Патология | Проявление | Сопровождающие патологии | Прогноз |
| Гипертелоризм | Глаза находятся далеко от переносицы, как у животных | Сопровождает тяжелые наследственные патологии — синдромы Эдвардса, Ди Джоржи, Аперта, Нунан, Вольфа — Хиршхорна, кошачьего крика, Лойса-Дитца, Гурлера, Моркио. Дети страдают аномалиями развития органов и умственной отсталостью | Дети имеют серьезные проблемы с развитием и умирают в раннем возрасте |
| Синдром Меккеля | Выпирание мозговой ткани из полости черепа (энцефалоцеле) | Неправильное развитие почек, легких, мозга и конечностей | Дети умирают внутриутробно или в первые часы жизни |
| Краниостеноз | Ранее закрытие швов и родничков на голове ребенка. Неправильная форма черепа – плоская с одной стороны и вытянутая – с другой | Косоглазие, повышенное внутричерепное давление, судороги, эпилепсия умственная отсталость | При тяжёлой форме, регистрирующейся внутриутробно, дети остаются инвалидами |
| Голопроэнцефалия, | Отсутствие или недоразвитие носа в сочетании с близким расположением глаз и «волчьей пастью» | Мозг может быть не разделен на полушария или неправильно развит | Дети умирают в раннем возрасте или внутриутробно. |
| Микрофтальмия | Недоразвитие глаз | Слепота, судороги. У мальчиков могут наблюдаться патологии развития мочеполовой системы | Инвалидность |
| Синдром Тричера Коллинза | Неправильная форма черепа. Недоразвитие подбородка, рта и ушей | Глухота, судороги, пороки сердца | Дети часто умирают от сердечных патологий |
| Синдром Пьера- Робена | Недоразвитие нижней челюсти, расщелина неба | Катаракта, неправильное развитие органов, пороки сердца | Дети часто умирают или остаются инвалидами |
| Синдром Крузона | Неправильная форма черепа,волчья пасть, уменьшенная средняя часть лица | Нарушения зрения, судороги, пороки сердца | Может наблюдаться умственная отсталость. У больных родителей велик риск появления потомства, страдающего такой же патологией |
| Синдром Пьера Робена | Недоразвитие нижней челюсти, расщелина неба «волчья пасть» | Катаракта, слепота, патологии мочеполовой системы, сердца, неправильное развитие позвоночника, отсутствие конечностей | Дети остаются инвалидами и часто даже не могут самостоятельно передвигаться |
| Болезнь Дауна | Недоразвитие носовой кости | Пороки сердца, кривошея, неправильное развитие костей, глухота | Инвалидность из-за отклонений в умственном развитии |
| Синдром Шейтхауэра — Мари — Сентона) | Увеличение мозговой части черепа и уменьшение — лицевой | Неправильное развитие костей. Молочные зубы не сменяются постоянными до 30 лет | Интеллект не страдает, но наблюдаются проблемы с суставами и патологии ЛОР-органов |
| Синдром Шерешевского-Тёрнера | Недоразвитие нижней челюсти, низкое расположение ушей | Множественные патологии внутренних органов | Дети рано умирают от сопутствующих патологий |
| Премаксиллярная агенезия | Расщелина неба, распластанный нос, широко расставленные глаза | Недоразвитие головного мозга | Дети умирают сразу после рождения |
| Макростомия | Расщелина лица | Недоразвитие челюстей, расщелина неба, глухота, | Из-за плохого слуха и трудностей с приемом пищи возможна инвалидность |
Патологии челюстно-лицевой области, обнаруживаемые на УЗИ, которые можно устранить после рождения ребёнка
- Заячья губа – незаращение верхней губы – патология развития, устраняемая с помощью пластической операции. Не влияет на интеллект ребенка и не оставляет последствий.
- Волчья пасть – расщелина верхнего нёба. Изолированный дефект, не сопровождающемся другими патологиями, устраняют закрытием расщелины.
- Гемифациальная микросомия – недоразвитие одной половины лица. Интеллект не страдает, но ребенку понадобиться целый ряд пластических операций, по исправлению внешности.
- Косая расщелина лица – незаращение мягких тканей, идущее от угла рта к области уха. При современной технике проведения пластики дефект можно убрать, проведя несколько пластических операций.
Что делать если на УЗИ обнаружились аномалии лица или челюстей плода
Подозрение на тяжелую патологию всегда приводит родителей в шоковое состояние. Им приходится решать, стоит ли оставлять беременность.
Если у ребенка «заячья губа», записываться на аборт не стоит. В первый год жизни малыша прооперируют и он не будет отличаться от других детей. В остальных случаях, требующих проведения многоэтапных пластических операций, нужно посоветоваться с врачом-хирургом, каким будет успех таких вмешательств. Если женщина все-таки решилась сделать аборт, беременность лучше прервать на маленьком сроке медикаментозным способом.
Поскольку такие патологии могут быть как самостоятельными, так и являться симптомом тяжелых наследственных заболеваний, женщине назначаются дополнительные обследования – анализ околоплодных вод, крови из пуповины, тканей плаценты.
Если обследование показало, что ребенок родится с тяжелым наследственным недугом, родителям нужно решиться, стоит ли производить на свет больного малыша. На этот вопрос каждый отвечает сам, но прислушаться к мнению врачей в любом случае будет не лишним
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
