Синдром стеноза левого атриовентрикулярного отверстия
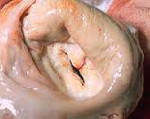

Митральный стеноз – это сужение площади левого атриовентрикулярного устья, приводящее к затруднению физиологического тока крови из левого предсердия в левый желудочек. Клинически сердечный порок проявляется повышенной утомляемостью, перебоями в работе сердца, одышкой, кашлем с кровохарканьем, дискомфортом в груди. Для выявления патологии проводится аускультативная диагностика, рентгенография, эхокардиография, электрокардиография, фонокардиография, катетеризация камер сердца, атрио- и вентрикулография. При выраженном стенозе показана баллонная вальвулопластика или митральная комиссуротомия.
Общие сведения
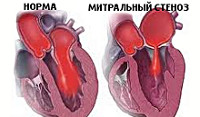
Митральный стеноз
Причины
В 80% случаев стеноз атриовентрикулярного отверстия имеет ревматическую этиологию. Дебют ревматизма, как правило, происходит в возрасте до 20 лет, а клинически выраженный митральный стеноз развивается через 10–30 лет. Среди менее распространенных причин, приводящих к митральному стенозу, отмечены инфекционный эндокардит, атеросклероз, сифилис, травмы сердца.
Редкие случаи митрального стеноза неревматической природы могут быть связаны с тяжелым кальцинозом кольца и створок митрального клапана, миксомой левого предсердия, врожденными пороками сердца (синдромом Лютембаше), внутрисердечными тромбами. Возможно развитие митрального рестеноза после комиссуротомии или протезирования митрального клапана. Развитием относительного митрального стеноза может сопровождаться аортальная недостаточность.
Патогенез
В норме площадь митрального отверстия составляет 4-6 кв. см, а его сужение до 2 кв. см и менее сопровождается появлением нарушений внутрисердечной гемодинамики. Стенозирование атриовентрикулярного отверстия препятствует изгнанию крови из левого предсердия в желудочек. В этих условиях включаются компенсаторные механизмы: давление в полости предсердия повышается с 5 до 20-25 мм рт. ст., происходит удлинение систолы левого предсердия, развивается гипертрофия миокарда левого предсердия, что в совокупности облегчает прохождение крови через стенозированное митральное отверстие. Данные механизмы первое время позволяют компенсировать влияние митрального стеноза на внутрисердечную гемодинамику.
Однако дальнейшее прогрессирование порока и рост трансмитрального гардиента давления сопровождается ретроградным повышением давления в системе легочных сосудов, приводя к развитию легочной гипертензии. В условиях значительного подъема давления в легочной артерии увеличивается нагрузка на правый желудочек и затрудняется опорожнение правого предсердия, что обусловливает гипертрофию правых отделов сердца.
В силу необходимости преодоления значительного сопротивления в легочной артерии и развития склеротических и дистрофических изменений миокарда снижается сократительная функция правого желудочка и происходит его дилатация. При этом возрастает нагрузка на правое предсердие, что в конечном итоге приводит в декомпенсации кровообращения по большому кругу.
Классификация
По площади сужения левого атриовентрикулярного отверстия выделяют 4 степени митрального стеноза:
- I степень – незначительный стеноз (площадь отверстия > 3 кв. см)
- II степень – умеренный стеноз (площадь отверстия 2,3-2,9 кв. см)
- III степень – выраженный стеноз (площадь отверстия 1,7–2,2 кв. см)
- IV степень – критический стеноз (площадь отверстия 1,0–1,6 кв. см)
В соответствии с прогрессированием гемодинамических расстройств течение митрального стеноза проходит 5 стадий:
- I – стадия полной компенсации митрального стеноза левым предсердием. Субъективные жалобы отсутствуют, однако аускультативно выявляются прямые признаки стеноза.
- II – стадия нарушений кровообращения в малом круге. Субъективные симптомы возникают только при физической нагрузке.
- III – стадия выраженных признаков застоя в малом круге и начальных признаков нарушения кровообращения в большом круге.
- IV – стадия выраженных признаков застоя в малом и большом круге кровообращения. У больных развивается мерцательная аритмия.
- V – дистрофическая стадия, соответствует III стадии сердечной недостаточности
Симптомы митрального стеноза
Клинические признаки митрального стеноза, как правило, возникают при площади атриовентрикулярного отверстия менее 2 кв. см. Отмечается повышенная утомляемость, одышка при физическом усилии, а затем и в покое, кашель с выделением прожилок крови в мокроте, тахикардия, нарушение ритма сердца по типу экстрасистолии и мерцательной аритмии. При выраженном стенозе возникает ортопноэ, ночные приступы сердечной астмы, в более тяжелых случаях – отек легких.
В случае значительной гипертрофии левого предсердия может происходить сдавление возвратного нерва с развитием дисфонии. Около 10% пациентов со стенозом митрального отверстия предъявляют жалобы на боли в сердце, не связанные с физической нагрузкой. При сопутствующем коронарном атеросклерозе, субэндокардиальной ишемии возможны приступы стенокардии. Пациенты часто страдают повторными бронхитами, бронхопневмонией, крупозной пневмонией. При сочетании стеноза с митральной недостаточностью часто присоединяется бактериальный эндокардит.
Внешний вид больных с митральным стенозом характеризуется цианозом губ, кончика носа и ногтей, наличием ограниченной багрово-синюшной окраски щек («митральный румянец» или «румянец куклы»). Гипертрофия и дилатация правого желудочка нередко обусловливают развитие сердечного горба.
По мере развития правожелудочковой недостаточности появляется тяжесть в животе, гептомегалия, периферические отеки, набухание шейных вен, водянка полостей (правосторонний гидроторакс, асцит). Основной причиной летального исхода при митральном пороке служит тромбоэмболия легочной артерии.
Диагностика
При сборе сведений о развитии заболевания ревматический анамнез удается проследить у 50–60% пациентов с митральным стенозом. Пальпация надсердечной области выявляет так называемое «кошачье мурлыканье» – пресистолическое дрожанье, перкуторно границы сердца смещены вверх и вправо. Аускультативная картина характеризуется хлопающим I тоном и тоном открытия митрального клапана («митральный щелчок»), наличием диастолического шума. Фонокардиография позволяет соотнести выслушиваемый шум с той или иной фазой сердечного цикла.
- Электрокардиографическое исследование. ЭКГ выявляет гипертрофию левого предсердия и правого желудочка, нарушения сердечного ритма (мерцательную аритмию, экстрасистолию, пароксизмальную тахикардию, трепетание предсердий), блокаду правой ножки пучка Гиса.
- ЭхоКГ. С помощью эхокардиографии удается обнаружить уменьшение площади митрального отверстия, уплотнение стенок митрального клапана и фиброзного кольца, увеличение левого предсердия. Чреспищеводная ЭхоКГ при митральном стенозе необходима для исключения вегетаций и кальциноза клапана, наличия тромбов в левом предсердии.
- Рентгенография. Данные рентгенологических исследований (рентгенографии грудной клетки, рентгенографии сердца с контрастированием пищевода) характеризуются выбуханием дуги легочной артерии, левого предсердия и правого желудочка, митральной конфигурацией сердца, расширением теней полых вен, усилением легочного рисунка и другими косвенными признаками митрального стеноза.
- Инвазивная диагностика. При зондировании полостей сердца обнаруживается повышенное давление в левом предсердии и правых отделах сердца, увеличение трансмитрального градиента давления. Левые вентрикулография и атриография, а также коронарная ангиография показаны всем претендентам на протезирование митрального клапана.
Лечение митрального стеноза
Медикаментозная терапия необходима с целью профилактики инфекционного эндокардита (антибиотики), уменьшения выраженности сердечной недостаточности (сердечные гликозиды, диуретики), купирования аритмий (бета-блокаторы). При тромбоэмболиях в анамнезе назначается подкожное введение гепарина под контролем АЧТВ, прием антиагрегантов.
Беременность женщинам с митральным стенозом не противопоказана в том случае, если площадь атриовентиркулярного отверстия составляет более 1,6 кв. см и отсутствуют признаки сердечной декомпенсации; в противном случае проводится прерывание беременности по медицинским показаниям.
Оперативное лечение проводится при II, III, IV стадиях нарушения гемодинамики. При отсутствии деформации створок, обызвествления, поражения папиллярных мышц и хорд возможно выполнение баллонной вальвулопластики. В остальных случаях показана закрытая или открытая комиссуротомия, в ходе которой рассекаются спайки, створки митрального клапана освобождаются от кальцификатов, удаляются тромбы из левого предсердия, производится аннулопластика при митральной недостаточности. Грубая деформация клапанного аппарата является основанием для протезирования митрального клапана.
Прогноз и профилактика
Пятилетняя выживаемость при естественном течении митрального стеноза составляет 50%. Даже небольшой бессимптомный порок склонен к прогрессированию вследствие повторных атак ревмокардита. Показатель послеоперационной 5-летней выживаемости составляет 85-95%. Послеоперационный рестеноз развивается приблизительно у 30% пациентов в течение 10 лет, что требует проведения митральной рекомиссуротомии.
Профилактика митрального стеноза заключается в проведении противорецидивной профилактики ревматизма, санации очагов хронической стрептококковой инфекции. Пациенты подлежат наблюдению кардиологом и ревматологом и прохождению регулярного полного клинико-инструментального обследования для исключения прогрессирования уменьшения диаметра митрального отверстия.
Источник
1. Этиология Стеноз левого венозного отверстия почти всегда бывает органическим, основная причина его развития – ревматический эндокардит. Он встречается в 2-3 раза чаще у женщин, чем у мужчин. Чистый или изолированный митральный стеноз наблюдается несколько реже, чем комбинированный митральный, сочетанный митрально-аортальный или митрально-трикуспидальный пороки. Сравнительно редко наблюдается врожденное сужение левого предсердно-желудочкового отверстия.
2. Патогенез Прогрессирующее уменьшение площади митрального отверстия ведет к повышению давления в левом предсердии, мускулатура которого постепенно гипертрофируется; одновременно повышается давление в легочных венах и капиллярах.
Увеличение давления в левом предсердии и легочных венах вызывает рефлекторное защитное сужение артериол легких – рефлекс Ф. Я. Китаева, значительно повышается давление в легочной артерии. Длительный спазм конечных ветвей легочной артерии сопровождается утолщением средней оболочки, уменьшением просвета сосудов.
При длительной гипертензии малого круга кровообращения наряду с изменениями в легочных сосудах отмечаются морфологические изменения и в легочной паренхиме, что получило название “митральное легкое”. В результате понижения эластичности легких уменьшаются жизненная емкость и дыхательный объем.
3. Патолого-анатомическая картина По характеру изменений клапанного аппарата выделяют два типа митрального стеноза:
– первый тип характеризуется сращением краев фиброзно-утолщенного клапана, образованием диафрагмы с щелевидным отверстием;
– второй тип связан с поражением сухожильных нитей, их сращением, утолщением и укорочением, вследствие чего подвижность клапана резко ограничивается, он приобретает вид суженной воронки.
Левое предсердие расширено, его стенки гипертрофированы, в ушке могут быть тромбы. Легочная артерия и легочные вены в большинстве случаев расширены. Выявляются изменения в паренхиматозных органах, являющиеся следствием недостаточности кровообращения.
4. Клиническая картина Из жалоб больных следует обратить внимание на:
– одышку;
– быструю утомляемость;
– боли в области сердца;
– кровохарканье;
– осиплость голоса или афонию.
Наиболее ранним проявлением сердечной недостаточности у больных митральным стенозом является одышка. При осмотре обращает на себя внимание бледность кожи, сочетающаяся с “митральным” румянцем и акроцианозом. В случаях развития митрального стеноза в молодом возрасте бывает заметно некоторое уменьшение левой половины грудной клетки по сравнению с правой – признак Боткина. Верхушечный толчок ограниченный и, как правило (при отсутствии расширения правого желудочка), определяется в пятом межреберье внутри от срединно-ключичной линии.
Пальпация в области верхушки сердца в большинстве случаев позволяет обнаружить в течение почти всей диастолы диастолическое дрожание – “кошачье мурлыканье”.
При перкуссии отмечается увеличение относительной сердечной тупости вверх и вправо и расширение абсолютной тупости.
При аускультации в большинстве случаев над верхушкой выявляется диастолический шум, определяемый в пресистолу, хлопающий I тон и тон открытия митрального клапана, акцент II тона или раздвоения его над легочной артерий. Сочетание пресистолического шума с хлопающим I тоном и тоном открытия митрального клапана получило название ритма перепела.
В ряде случаев у больных митральным стенозом и резко выраженной легочной гипертонией над легочной артерией может прослушиваться диастолический шум – мягкий, дующий шум Грэхема-Стилла, связанный с относительной недостаточностью клапанов легочной артерии. Пульс становится малым и мягким.
Иногда отмечается различное наполнение пульса – больше на правой и меньше на левой руке – симптом Савельева-Попова, что объясняется сдавлением левой подключичной артерии увеличенным левым предсердием.
Артериальное давление при митральном стенозе обычно остается в пределах нормы и несколько снижено.
При рентгенологическом исследовании у больных митральным стенозом в прямой проекции выявляется митральная конфигурация. При этом отмечается не только сглаженность талии сердца, но и выбухание в области 2 и 3-й дуги левого контура.
Наиболее характерными электрокардиографическими признаками митрального стеноза являются отклонение электрической оси сердца вправо, расширение зубца Р и расщепление его вершины в I и II стандартном и левых грудных отведениях.
На фонокардиограмме отмечаются:
– высокие колебания I тона;
– удлинение интервала Q – I тон;
– запаздывание закрытия митрального клапана;
– нарастающий пресистолический шум, сливающийся с I тоном.
На эхокардиограмме достоверным признаком стеноза является однонаправленное движение створок митрального клапана, возникающее при сращении их по комиссурам. Часто митральный стеноз сопровождается чрезмерной возбудимостью нервно-мышечного аппарата сердца. В этих случаях признаками симпатикотонии являются:
– сердцебиение;
– нарушение ритма;
– вазомоторные расстройства.
В ряде случаев течение митрального стеноза характеризуется частыми приступами сердечной астмы или отека легких. У этих больных обычно не обнаруживается значительного увеличения левого предсердия, отсутствуют признаки недостаточности правого желудочка.
Различают несколько клинических форм митрального стеноза. При афоническом или “немом”, митральном стенозе аускультативно не обнаруживаются признаки порока. Распознавание “немой” формы стеноза основывается на анализе симптомов болезни и оценке состояния легочного кровообращения. Течение ревматического митрального стеноза зависит от степени сужения левого венозного устья. При умеренном сужении левого венозного устья больные в течение многих лет могут сохранять физическую активную нагрузку.
5. Лечение Своевременное выявление критической степени сужения митрального отверстия, а затем митральная комиссуротомия и последующая предупредительная противоревматическая терапия могут на многие годы сохранить у больных полную компенсацию сердечной деятельности и нормальную физическую активность. Больным с выраженным митральным стенозом II-IV стадии показано хирургическое лечение.
Источник
Изолированный стеноз составляет 44-68 % всех приобретенных поросов сердца. В норме площадь левого атриовентрикулярного отверстия составляет 4-6 см2 и коррелирует с площадью поверхности тела. Суженное левое атриовентрикулярное отверстие является препятствием для изгнания крови из левого предсердия в левый желудочек, поэтому давление в левом предсердии повышается до 20-25 мм рт. ст. Вследствие этого возникает рефлекторный спазм артериол легких, что уменьшает приток крови в левое предсердие. Прогрессирующее уменьшение левого атриовентрикулярного отверстия вызывает дальнейший рост давления в полости левого предсердия (до 40 мм рт. ст.), что приводит к повышению давления в легочных сосудах и правом желудочке. Если величина капиллярного давления в легочных сосудах и правом желудочке превышает онкотическое давление крови, то развивается отек легких. Спазм артериол системы легочной артерии предохраняет легочные капилляры от чрезмерного повышения давления и повышает сопротивление в системе легочной артерии. Давление в правом желудочке может достигать 150 мм рт. ст. Значительная нагрузка на правый желудочек при стенозе левого атриовентрикулярного отверстия приводит к неполному опорожнению его во время систолы, повышению диастолического давления и развитию относительной недостаточности правого предсердно-желудочкового клапана. Застой крови в венозной части большого круга кровообращения приводит к увеличению печени, появлению асцита и отеков.
Клиническая картина и диагностика. При незначительном сужении левого атриовентрикулярного отверстия нормальная гемодинамика поддерживается усиленной работой левого предсердия, при этом больные могут не предъявлять жалоб. Прогрессирование сужения и повышение давления в малом круге кровообращения сопровождаются одышкой, интенсивность которой соответствует степени сужения митрального клапана; приступами сердечной астмы, кашлем – сухим или с отделением мокроты, содержащей прожилки крови, слабостью, повышенной утомляемостью при физической нагрузке, сердцебиением, реже болью в области сердца. При выраженной гипертензии в малом круге кровообращения в сочетании с левожелудочковой недостаточностью нередко возникает отек легких.
При объективном исследовании выявляют характерный румянец с лиловым оттенком в виде бабочки на бледном лице, цианоз кончика носа, губ и пальцев. При пальпации области сердца отмечают дрожание над верхушкой – “кошачье мурлыканье”, при аускультации усиление I тона (хлопающий тон). На верхушке слышен тон открытия митрального клапана. Хлопающий I тон в сочетании со II тоном и тоном открытия создает на верхушке характерную трехчленную мелодию – “ритм перепела”. При повышении давления в легочной артерии во втором межреберье слева от грудины слышен акцент II тона. К характерным аускультативным симптомам при митральном стенозе относят диастолический шум, который может возникать в различные периоды диастолы.
На электрокардиограмме электрическая ось сердца отклонена вправо, зубец Р увеличен и расщеплен.
На фонокардиограмме регистрируют громкий I тон, диастолический шум над верхушкой сердца, акцент II тона над легочной артерией, митральный щелчок.
Характерными эхокардиографическими особенностями порока являются однонаправленное диастолическое движение створок митрального клапана, снижение скорости раннего диастолического закрытия передней створки левого предсердно-желудочкового клапана, снижение общей экскурсии клапана, уменьшение диастолического расхождения его створок и увеличение размеров полости левого предсердия. При ультразвуковом сканировании определяют атриовентрикулярное отверстие (“в торец”), кальциноз створок и их подвижность; вычисляют площадь отверстия и оба диаметра его.
При рентгенологическом исследовании сердца в переднезадней проекции видно выбухание второй дуги левого контура сердца за счет увеличения легочной артерии. По правому контуру определяют увеличение тени левого предсердия, которое может выходить за контуры правого предсердия.
В зависимости от степени сужения атриовентрикулярного отверстия различают следующие стадии заболевания.
- Стадия I – бессимптомная; площадь отверстия составляет 2-2,5 см2, клинические признаки заболевания отсутствуют.
- Стадия II – площадь отверстия 1,5-2 см2; при физической нагрузке по¬-является одышка.
- Стадия III – площадь отверстия 1-1,5 см2; отмечается одышка в покое; при обычной физической активности одышка нарастает, присоединяются такие осложнения, как мерцательная аритмия, образование тромбов в предсердии, артериальные эмболии, фиброз легких.
- Стадия IV – стадия терминальной несостоятельности; площадь отверстия менее 1 см2. Отмечаются признаки недостаточности кровообращения в покое и при малейшей физической нагрузке.
- Стадия V – необратимая; у больного имеются тяжелые дистрофические изменения в паренхиматозных органах и миокарде.
Течение заболевания зависит от степени сужения левого атриовентрикулярного отверстия. Значительное ухудшение наступает при развитии осложнений: мерцательной аритмии, грубого фиброза и кальциноза клапана, образования тромбов в левом предсердии с эпизодами артериальной эмболии, легочной гипертензии и атеросклероза легочных артерий с присоединением относительной или органической недостаточности правого предсердно-желудочкового клапана. Смерть наступает от прогрессирующей сердечной недостаточности, отека легких, истощения.
Лечение. Выбор метода лечения стеноза левого атриовентрикулярного отверстия определяется тяжестью состояния больных, степенью нарушения гемодинамики, стадией развития заболевания.
В I стадии заболевания больному операция не показана. Во II стадии операция дает наилучшие результаты, предотвращая прогрессирование процесса (выполняют катетерную баллонную вальвулопластику левого предсердно-желудочкового клапана или закрытую комиссуротомию). В III стадии оперативное лечение является необходимым, хотя сроки, при которых операция наиболее эффективна, уже пропущены; лекарственная терапия дает временный положительный эффект. В IV стадии еще возможно проведение операции, однако риск ее значительно возрастает; при лекарственной терапии наблюдается незначительный эффект. В V стадии заболевания проводят лишь симптоматическое лечение.
При отсутствии выраженных фиброзных изменений створок и кальциноза клапана у больных с синусовым ритмом производят закрытую митральную комиссуротомию. Пальцем или специальным инструментом (комиссуротомом, дилататором) разделяют спайки по комиссуре и устраняют подклапанные сращения. При левостороннем доступе к сердцу палец для разделения створок вводят через ушко левого предсердия, предварительно наложив кисетный шов на его основание. В случае необходимости для расширения митрального отверстия в левый желудочек вводят дилататор через бессосудистый участок его верхушки. При правостороннем доступе палец и инструмент вводят через межпредсердную борозду. Если в процессе операции выявлены тромб в левом предсердии, обширный кальциноз клапана, установлена неэффективность попытки закрытой комиссуротомии или возникает недостаточность клапана после дилатации митрального отверстия, то переходят к открытой коррекции клапана в условиях искусственного кровообращения. При выраженных изменениях клапана, обусловленных кальцинозом и сопутствующей регургитацией, показано его протезирование.
В некоторых клиниках производят баллонную дилатацию с помощью баллончика, проведенного на катетере в левое атриовентрикулярное отверстие. Катетер с пластиковым баллончиком вводят в левое предсердие путем транссептальной пункции. Диаметр баллончика соответствует нормальному для данного пациента диаметру левого атриовентрикулярного отверстия. Баллончик устанавливают в отверстии и раздувают жидкостью под давлением до 5 атм. Осуществляется закрытая митральная комиссуротомия.
Пластическая операция на левом предсердно-желудочковом клапане проводится на открытом сердце в условиях кардиоплегии. Оперативное вмешательство предусматривает восстановление функций створок и подклапанных структур. При выраженных изменениях клапана, обусловленных кальцино-зом и сопутствующей регургитацией, выполняют его протезирование.
Наилучшие результаты комиссуротомия дает при проведении оперативного вмешательства во II-III стадиях, когда вторичные изменения во внутренних органах, связанные с недостаточностью кровообращения, имеют обратимый характер.
Все больные после оперативных вмешательств должны находиться под наблюдением ревматолога и получать сезонное противоревматическое лечение во избежание обострения процесса, рестеноза или недостаточности клапана, при появлении которых может возникнуть необходимость повторного оперативного вмешательства.
Источник
