Синдром токсического шока у ребенка
Синдром токсического шока – это мультисистемное заболевание, для которого характерно внезапное повышение температуры, озноб, гипотония и кожная сыпь. При синдроме токсического шока может наблюдаться рвота, диарея, болевые ощущения в мышцах, гиперемия слизистой оболочки, спутанность сознания, нарушения функций почек, расстройства печени и тромбоцитопению.
Чаще всего синдром токсического шока развивается при стафилококковой или стрептококковой инфекции.
Впервые синдром токсического шока был описан в 1978 году.
Медикаментозная терапия при заболевании направлена на терапию инфекционного возбудителя (стрептококка или стафилококка) и на предотвращение осложнений.
Патофизиология
Стафилококковый синдром токсического шока обусловлен определенными штаммами стафилококка. В основном заболевание развивается при золотистом стафилококке:
– у 90% девочек-подростков и взрослых женщин синдром связан с золотистым стафилококком;
– заболевание, вызванное золотистым стафилококком, при отсутствии качественной терапии, повторяется в особо тяжелой форме.
Стафилококковая форма синдрома чаще развивается в следующих случаях:
– послеродовой;
– после проведения аборта;
– при использовании вагинальных тампонов во время месячных;
– послеоперационная колонизация стафилококком (при удалении грыжи, проведении маммопластики и артроскопии);
– респираторные инфекции;
– ветряная оспа;
– инфекционные заболевания органов дыхания.
Использование тампонов во время менструации создает благоприятные условия для развития стафилококка. Тампоны увеличивают вагинальное давление и стимулируют синтез токсинов, выделяемых стафилококками.
Стрептококковая форма синдрома токсического шока развивается при инфицировании некоторыми штаммами стрептококков. Преобладающий стрептококковый штамм – TSS М-1 (около 80%), однако развитие синдрома возможно и при инфицировании другими штаммами.
Стрептококковый синдром токсического шока развивается в следующих случаях:
– кожные инфекции;
– хирургические манипуляции;
– фарингит;
– ветряная оспа;
– грипп.
У детей синдром токсического шока встречается крайне редко – в 3 случаях на 100 тысяч пациентов.
Симптомы синдрома токсического шока
Для синдрома характерны следующие симптомы:
– резкое повышение температуры (в 100% случаев);
– эритродермия (в 100% случаев);
– диарея (в 98% случаев);
– миалгия (в 98% случаев);
– рвота (в 92% случаев);
– температура выше, чем 40 ° С (в 87% случаев);
– головная боль (в 77% случаев);
– боль в горле (в 75% случаев);
– гиперемия конъюнктивы (в 57% случаев);
– вагинальная гиперемия (в 33% случаев);
– выделения из влагалища (в 28% случаев).
Лечение синдрома токсического шока
Целью медикаментозного лечения является полное избавление от инфекционного возбудителя и предотвращение осложнений. Тяжелобольные пациенты могут нуждаться в проведении интенсивной терапии, в том числе диализа при почечной недостаточности, коррекции коагулопатии с использованием плазмы крови, а также других неотложных терапевтических мероприятий.
Схема лечения стафилококкового синдрома токсического шока включает в себя следующие терапевтические мероприятия:
– борьба с обезвоживанием организма;
– инъекции вазопрессоров;
– курс антистафилококковоых антибиотиков (например, нафциллин и клиндамицин, или ванкомицин и клиндамицин у пациентов с аллергией на пенициллин);
– удаление вагинальных тампонов и инородных тел;
– иммуноглобулин внутривенно.
Схема лечения стрептококкового синдрома токсического шока включает в себя следующие терапевтические мероприятия:
– борьба с обезвоживанием организма;
– инъекции вазопрессоров;
– интенсивная терапия (по показаниям);
– курс пенициллина в сочетании с клиндамицином.
В некоторых случаях для лечения обеих форм токсического шока может потребоваться хирургическая помощь.
Женский журнал www.BlackPantera.ru:
Станислав Антонов
Источник

Детский инфекционно токсический шок представляет собой довольно опасное и серьезное состояние, вызванное осложнением инфекционных болезней. Поскольку его причиной является попадание в кровь микроорганизмов и выделяемых ими в процессе жизнедеятельности токсинов, его часто называю бактериотоксическим или бактериальным шоком. Он может случиться при гриппе, сибирской язве, брюшном тифе и целом ряде других инфекционных заболеваний.
Попадающие в кровь бактериальные токсины вызывают расстройства микроциркуляции, связанные со спазмами мелких сосудов и капилляров. Вследствие этого кровообращение в тканях нарушается, возникает метаболический ацидоз. У детей инфекционно токсический шок часто бывает вызван скарлатиной, дифтерией, дизентерией или менингококковой инфекцией. Он активно развивается в течение первых-вторых суток заболевания. При этом резко повышается температура тела, значение которой может достигнуть даже 41 градуса.
Также характерно тяжелое состояние ребенка – возникает головная боль, рвота, сильный озноб, двигательное возбуждение, судороги, спутанность сознания. Сердцебиение учащается, пульс слабеет, возникает бледность слизистых и кожи, начинается сильное потоотделение. Артериальное давление при инфекционно токсическом шоке значительно понижается. Расстройства микроциркуляции в таком состоянии могут привести к острой почечной недостаточности.
Развитие геморрагического синдрома характерно для бактериального шока, спровоцированного менингококковой инфекцией. В таком случае на коже больного появляются многочисленные кровоизлияния, обладающие звездчатой формой. Лечение детского инфекционно токсического шока производится комплексно в реанимационном отделении. Применяются специальные антибактериальные препараты, к которым чувствителен вызвавший заболевание микроорганизм. В лечении шока также используется иммуноглобулин.
Устранение ацидоза и восстановление кровообращения является одним из основных направлений при терапии инфекционного шока. Для достижения этой цели проводится инфузионная терапия – внутривенно вливается раствор натрия хлорида, глюкозы, трисоль, хлосоль и иные кристаллоидные растворы. В случае поражения различных органов применяется также симптоматическое лечение (устранение симптомов заболевания).
Инфекционно токсический шок может быть вызван занесением инфекции при расчесывании ссадин или царапин. Детей следует предостерегать от этого и непременно обрабатывать любые ушибы и раны специальным антисептиком. При возникновении первых симптомов шока необходимо немедленно обратиться за медицинской помощью, самолечение в подобных случаях категорически не допускается. Без оказания своевременного адекватного лечения вероятен летальный исход.
Инфекционно токсический шок при пневмонии
Пневмония представляет собой инфекционное заболевание легких, при котором поражаются альвеолы (тонкостенные пузырьки, насыщающие кровь кислородом). Причиной для возникновения пневмонии может послужить целый ряд возбудителей – внутриклеточные паразиты, грибки, бактерии, вирусы. Различные виды пневмонии имеют свои характерные особенности. Часто она развивается как осложнение после перенесенных болезней – гриппа, простуды, бронхита.
Инфекционно токсический шок является очень серьезным осложнением острой пневмонии (чаще всего двусторонней). Все больные с данным осложнением непременно должны находиться в блоке интенсивной терапии, где им будет оказываться необходимая медицинская помощь, и производиться наблюдение за работой жизненно важных функций организма. Это осложнение довольно опасно и способно привести даже к летальному исходу (вероятность смертности составляет 30-50%).
Развивается инфекционно токсический шок во время тяжелой пневмонии, при серьезной инфильтрации легочной ткани. Он выступает в роли отражения интоксикации крайней степени, свойственной любой пневмонии. Начинающийся инфекционный шок можно определить по нескольким ранним признакам, к которым относятся вызывающая респираторный алкалоз гипервентиляция и церебральные нарушения, проявляющиеся в виде заторможенности или беспокойства.
Эти ранние симптомы очень часто не привлекают особого внимания, что не позволяет своевременно диагностировать заболевание и существенно ухудшает прогноз. С развитием болезни увеличивается одышка, усиливается тахикардия, артериальная гипотензия, иногда и тенденция к гипертензии, также можно наблюдать бледность конечностей. Кожные покровы становятся сухими и теплыми (так называемый «теплый шок»). В основе лечения больных с инфекционно токсическим шоком лежит соответствующая терапия и постоянная регистрация клинических данных.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Автор Куликовский Владимир Олегович На чтение 5 мин. Опубликовано 22.06.2020 15:55
Обновлено 22.06.2020 11:36
Синдром токсического шока — это потенциально смертельное состояние, причиной которого является стафилококковая и стрептококковая инфекция.
Начиная с 1920-х годов были выявлены различные случаи заболевания.
Впервые это состояние было отмечено в 1980 году, когда несколько здоровых женщин из разных штатов США умерли после необъяснимой болезни, которая включала лихорадку, шок и полиорганную недостаточность.
МКБ-10
Синдром токсического шока — A48. 3
Синдром токсического шока — симптомы
Существует два типа синдрома токсического шока (СТШ):
- Стафилококковый СТШ, вызываемый бактериями Staphylococcus aureus (S. aureus)
- Стрептококковый СТШ, вызываемый стрептококком группы А, или ”стрептококковыми» бактериями
Признаки и симптомы заболевания развиваются внезапно и быстро прогрессируют. Первым признаком обычно является внезапная высокая температура.
Следующие симптомы появляются в течение нескольких часов:
- Рвота
- Диарея
- Кожная сыпь, похожая на солнечные ожоги, особенно на ладонях и подошвах
- Покраснение глаз, рта и горла
- Обморок
- Слабость
- Мышечная боль
- Головокружение
- Гипотензия, или низкое кровяное давление
- Судороги
- Головные боли
Состояние может прогрессировать до почечной недостаточности, шока и смерти в течение 48 часов.
Синдром токсического шока — причины
Значительное число случаев СТШ связано с использованием тампонов, и особенно “суперпоглощающих”. Повреждения мягких тканей, которые также могут привести к СТШ, включают осложнения родов, травму или ожог, локализованную инфекцию, такую как фурункул, или использование противозачаточных средств.
Использование тампонов встречается в 55% случаев, но еще 15% связаны с родами и инфицированными ранами.
Бактерии, вызывающие СТШ, не редкость. От 20 до 30 процентов всех людей имеют S. aureus на своей коже и в носу, как правило, без осложнений. У большинства людей есть антитела, чтобы защитить их. Возможно, у некоторых людей не вырабатываются необходимые антитела.
Одной из причин является то, что суперпоглощающие тампоны, которые долго остаются внутри тела, становятся питательной средой для бактерий.
Другая причина заключается в том, что волокна тампона царапают влагалище, позволяя бактериям проникать через него в кровоток.
Либо действие, либо состав тампонов, в сочетании с уже существующими стафилококковыми бактериями во влагалище, вероятно, вызывают заболевание. Однако ни то, ни другое не подкрепляется убедительными доказательствами.
Стрептококковый СТШ может развиться после незначительной травмы, или хирургического вмешательства, или в результате вирусной инфекции или применения нестероидных противовоспалительных средств (НПВС).
Бактерии проникают в организм через раны, локализованные инфекции, влагалище, горло или ожоги. Бактерии вырабатывают токсины, которые попадают в кровь и распространяются по всем органам. Они мешают процессу регуляции кровяного давления, приводя к гипотонии, или пониженному кровяному давлению.
Гипотензия может вызвать шок, включая симптомы головокружения и спутанности сознания. Токсины также поражают ткани, включая органы и мышцы. Почечная недостаточность — распространенное осложнение.
СТШ развивается не только у молодых женщин. Он может поражать пожилых женщин, мужчин и детей. Любой человек со стафилококковой или стрептококковой инфекцией имеет потенциал для развития СТШ, но это случается редко.
Синдром токсического шока — диагностика
Поскольку СТШ встречается редко, большинство врачей никогда не увидят ни одного случая заболевания. Важно, чтобы врачи смогли распознать заболевание, поскольку состояние быстро прогрессирует. Врач будет искать наиболее распространенные симптомы и выяснять причину органной недостаточности. Анализы крови и мочи помогают определить функцию органов или их недостаточность.
Врач может обратить внимание на следующие признаки:
- Температура выше 39 до 40,5 градусов Цельсия
- Низкое кровяное давление
- Кожная сыпь
- Доказательства того, что хотя бы три органа поражены инфекцией
Образцы будут взяты из любых повреждений, например, в носу, горле, влагалище или крови. Методы визуализации, такие как УЗИ, КТ или МРТ, может выявить повреждение тканей.
Синдром токсического шока — лечение
Цель врачей — бороться с инфекцией, а также поддерживать функции организма, на которые могла повлиять инфекция. Пациент будет госпитализирован и помещен в отделение интенсивной терапии.
Лечение может включать:
- Кислород: пациенту обычно дают кислород для поддержания дыхания
- Жидкости: помогут предотвратить обезвоживание и вернуть кровяное давление в норму
- Диализный аппарат поможет в лечении почечной недостаточности путем фильтрации токсинов и отходов из кровотока
- Повреждение кожи, пальцев рук или ног: лечение может включать дренирование и очистку ран в этих местах, а в тяжелых случаях-ампутацию
- Антибиотики: их можно вводить внутривенно, непосредственно в кровоток
- Иммуноглобулин: образцы донорской крови с высоким уровнем антител можно вводить для борьбы с токсином, иногда вместе с антибиотиками
Пациентам, возможно, придется провести несколько недель в больнице.
Синдром токсического шока — профилактика
Риск развития СТШ очень низок, но, по-видимому, существует значительная связь между использованием тампонов и их впитывающей способностью и риском развития СТШ.
При использовании тампонов рекомендуется:
- Тщательно мыть руки перед тем, как вставить тампон
- Используйте тампоны с самой низкой впитывающей способностью
- Меняйте тампоны, как указано на упаковке
- Избегайте использования более одного тампона
- Вставляйте свежий тампон перед сном и немедленно заменяйте его утром
- Переходите от тампонов к гигиеническим прокладкам
Вероятность летального исхода стафилококкового СТШ составляет менее 3%, но рецидив встречается часто, поскольку наличие его не вызывает у человека развития иммунитета. При стрептококковом СТШ смертность составляет от 20 до 60 процентов, даже при агрессивном лечении.
Большинство пациентов полностью выздоравливают, но поскольку СТШ встречается редко, существует мало информации о долгосрочных эффектах. Были сообщения о мышечной слабости и психологических последствиях, таких как трудности с концентрацией внимания, потеря памяти и эмоциональные изменения.
Женщины, у которых уже был СТШ, должны избегать использования тампонов.
Научная статья по теме: Обнаружена связь между потерей памяти и повышением уровня сахара в мозге при септическом шоке.
Источник
Септический шок – это тяжелое патологическое состояние, возникающее при массивном поступлении в кровь бактериальных эндотоксинов. Сопровождается тканевой гипоперфузией, критическим снижением артериального давления и симптомами полиорганной недостаточности. Диагноз ставится на основании общей клинической картины, сочетающей в себе признаки поражения легких, сердечно-сосудистой системы (ССС), печени и почек, централизации кровообращения. Лечение: массивная антибиотикотерапия, инфузия коллоидных и кристаллоидных растворов, поддержание деятельности ССС за счёт введения вазопрессоров, коррекция респираторных нарушений путем ИВЛ.
Общие сведения
Септический шок (СШ) также называют инфекционно-токсическим (ИТШ). Как самостоятельная нозологическая единица патология впервые была описана в XIX веке, однако полноценное изучение с разработкой специфических противошоковых мер началось не более 25 лет назад. Может возникать при любом инфекционном процессе. Наиболее часто встречается у пациентов хирургических отделений, при менингококковой септицемии, брюшном тифе, сальмонеллезе и чуме. Распространен в странах, где диагностируется наибольшее количество бактериальных и паразитарных заболеваний (Африка, Афганистан, Индонезия). Ежегодно от ИТШ погибает более 500 тысяч человек по всему миру.
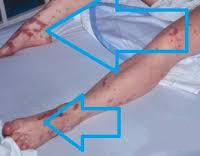
Септический шок
Причины
В абсолютном большинстве случаев патология развивается на фоне ослабления иммунных реакций. Это происходит у пациентов, страдающих хроническими тяжелыми заболеваниями, а также у людей пожилого возраста. В силу физиологических особенностей сепсис чаще диагностируется у мужчин. Список самых распространенных заболеваний, при которых могут возникать явления ИТШ, включает в себя:
- Очаги гнойной инфекции. Признаки системной воспалительной реакции и связанных с ней нарушений в работе внутренних органов отмечаются при наличии объемных абсцессов или флегмоны мягких тканей. Риск генерализованного токсического ответа повышается при длительном течении болезни, отсутствии адекватной антибактериальной терапии и возрасте пациента старше 60 лет.
- Длительное пребывание в ОРИТ. Госпитализация в отделение реанимации и интенсивной терапии всегда сопряжена с риском возникновения сепсиса и инфекционного шока. Это обусловлено постоянным контактом с резистентной к антибактериальным препаратам микрофлорой, ослаблением защитных сил организма в результате тяжёлой болезни, наличием множественных ворот инфекции: катетеров, желудочных зондов, дренажных трубок.
- Раны. Нарушения целостности кожных покровов, в том числе возникшие во время операции, существенно повышают риски инфицирования высококонтагиозной флорой. ИТШ начинается у больных с загрязненными ранами, не получивших своевременной помощи. Травматизация тканей в ходе оперативного вмешательства становится причиной генерализованной инфекции только при несоблюдении правил асептики и антисептики. В большинстве случаев септический шок возникает у пациентов, перенесших манипуляции на желудке и поджелудочной железе. Еще одна распространенная причина – разлитой перитонит.
- Приём иммунодепрессантов. Лекарственные средства, угнетающие иммунитет (меркаптопурин, кризанол), используются для подавления реакции отторжения после трансплантации органов. В меньшей степени уровень собственной защиты снижается при употреблении химиотерапевтических средств – цитостатиков, предназначенных для лечения онкологических заболеваний (доксорубицина, фторурацила).
- СПИД. ВИЧ-инфекция в стадии СПИДа приводит к развитию нетипичного сепсиса, спровоцированного не бактериальный культурой, а грибком рода Candida. Клинические проявления болезни характеризуется малой степенью выраженности. Отсутствие адекватного иммунного ответа позволяет патогенной флоре свободно размножаться.
Возбудитель сепсиса – грамположительные (стрептококки, стафилококки, энтерококки) и грамотрицательные (Enterobacter cloacae, Clostridium pneumoniae) бактерии. Во многих случаях культуры нечувствительны к антибиотикам, что затрудняет лечение пациентов. Септический шок вирусного происхождения в настоящее время вызывает споры специалистов. Одни представители научного мира утверждают, что вирусы неспособны стать причиной патологии, другие – что внеклеточная форма жизни может спровоцировать системную воспалительную реакцию, являющуюся патогенетической основой ИТШ.
Патогенез
В основе симптомов лежит неконтролируемое распространение медиаторов воспаления из патологического очага. При этом происходит активация макрофагов, лимфоцитов и нейтрофилов. Возникает синдром системного воспалительного ответа. На фоне этого снижается периферический сосудистый тонус, объем циркулирующей крови падает за счет повышения проницаемости сосудов и застоя жидкости в микроциркуляторном русле. Дальнейшие изменения обусловлены резким уменьшением перфузии. Недостаточное кровоснабжение становится причиной гипоксии, ишемии внутренних органов и нарушения их функции. Наиболее чувствителен головной мозг. Кроме того, ухудшается функциональная активность легких, почек и печени.
Помимо СВР в формировании септического шока важную роль играет эндогенная интоксикация. В связи со снижением работоспособности экскреторных систем в крови накапливаются продукты нормального обмена веществ: креатинин, мочевина, лактат, гуанин и пируват. Во внутренних средах повышается концентрация промежуточных результатов окисления липидов (скатол, альдегиды, кетоны) и бактериальных эндотоксинов. Всё это вызывает тяжелые изменения гомеостаза, расстройства кислотно-щелочного баланса, нарушения в работе рецепторных систем.
Классификация
Шоковое состояние классифицируется по патогенетическому и клиническому принципу. Патогенетически болезнь может быть «теплой» и «холодной». Тёплый шок характеризуется увеличением сердечного выброса на фоне снижения общего сосудистого тонуса, эндогенной гиперкатехоламинемией и расширением внутрикожных сосудов. Явления органной недостаточности выражены умеренно. Холодная разновидность проявляется снижением сердечного выброса, резким ослаблением тканевой перфузии, централизацией кровообращения и тяжелой ПОН. По клиническому течению септический шок подразделяется на следующие разновидности:
- Компенсированный. Сознание ясное, сохранное, больной заторможен, но полностью контактен. Артериальное давление незначительно снижено, уровень САД не меньше 90 мм ртутного столба. Выявляется тахикардия (PS <100 уд/мин). Субъективно пациент ощущает слабость, головокружение, головную боль и снижение мышечного тонуса.
- Субкомпенсированный. Кожа бледная, тоны сердца глухие, ЧСС достигает 140 ударов в минуту. САД <90 мм. рт. ст., Дыхание учащенное, одышка до 25 движений/мин. Сознание спутанное, больной с задержкой отвечает на вопросы, плохо понимает, что происходит вокруг, где он находится. Речь тихая, медленная, неразборчивая.
- Декомпенсированный. Выраженное угнетение сознания. Пациент отвечает односложно, шепотом, часто со 2-3 попытки. Двигательная активность практически отсутствует, реакция на боль слабая. Кожа цианотичная, покрыта липким холодным потом. Тоны сердца глухие, пульс на периферических артериях не определяется или резко ослаблен. ЧСС до 180 уд/мин, ЧДД 25-30, дыхание поверхностное. АД ниже 70/40, анурия.
- Терминальный (необратимый). Сознание отсутствует, кожа мраморного оттенка или серая, покрытая синюшными пятнами. Дыхание патологическое по типу Биота или Куссмауля, ЧДД снижается до 8-10 раз/минуту, иногда дыхание полностью прекращается. САД менее 50 мм рт. столба. Мочеотделение отсутствует. Пульс с трудом пальпируется даже на центральных сосудах.
Симптомы септического шока
Один из определяющих признаков ИТШ – артериальная гипотония. Восстановить уровень АД не удается даже при адекватном объеме инфузии (20-40 мл/кг). Для поддержания гемодинамики необходимо использовать прессорные амины (допамин). Отмечается острая олигурия, диурез не превышает 0,5 мл/кг/час. Температура тела достигает фебрильных значений – 38-39° C, плохо снижается с помощью антипиретиков. Для предупреждения судорог, вызванных гипертермией, приходится применять физические методы охлаждения.
90% случаев СШ сопровождается дыхательной недостаточностью различной степени тяжести. Пациенты с декомпенсированным и терминальным течением болезни нуждаются в аппаратной респираторной поддержке. Печень и селезенка увеличены, уплотнены, их функция нарушена. Может отмечаться атония кишечника, метеоризм, стул с примесью слизи, крови и гноя. На поздних стадиях возникают симптомы диссеминированного внутрисосудистого свертывания: петехиальная сыпь, внутреннее и наружное кровотечения.
Осложнения
Септический шок приводит к ряду тяжелых осложнений. Наиболее распространённым из них считается полиорганная недостаточность, при которой нарушается функция двух и более систем. В первую очередь страдает ЦНС, легкие, почки и сердце. Несколько реже встречается поражение печени, кишечника и селезенки. Летальность среди пациентов с ПОН достигает 60%. Часть из них погибает на 3-5 сутки после выведения из критического состояния. Это обусловлено органическими изменениями во внутренних структурах.
Еще одним распространенным последствием ИТШ являются кровотечения. При формировании внутримозговых гематом у пациента развивается клиника острого геморрагического инсульта. Скопление экстравазата в других органах может приводить к их сдавлению. Уменьшение объема крови в сосудистом русле потенцирует более значимое снижение артериального давления. ДВС на фоне инфекционно-токсического шока становится причиной гибели пациента в 40-45% случаев. Вторичное поражение органов, спровоцированное микротромбозами, возникающими на начальном этапе формирования коагулопатии, отмечается практически у 100% больных.
Диагностика
Диагноз устанавливается врачом анестезиологом-реаниматологом. Предположение строится на клинических данных, однако с точностью определить имеющееся состояние можно только при наличии результатов аппаратного и лабораторного исследований. При подозрении на септический шок все анализы делаются в экстренном режиме, «по cito». Реанимационные мероприятия следует начинать, не дожидаясь окончания работы вспомогательных служб. Комплексное обследование, необходимое для определения и подтверждения ИТШ, включает в себя:
- Осмотр и физикальное исследование. Реализуется непосредственно лечащим врачом. Специалист обнаруживает характерные клинические признаки шокового состояния. Для этого проводится тонометрия, визуальная оценка цвета кожных покровов, особенностей дыхательных движений, подсчет пульса и ЧДД, аускультация сердца и легких. При подозрении на наличие осложнений необходима оценка неврологического статуса на предмет симптоматики кровоизлияния в мозг.
- Аппаратное исследование. Имеет вспомогательное значение. Пациенту показан контроль состояния с использованием анестезиологического монитора. На экран устройства выводится информация о величине артериального давления, частоте сердечных сокращений, степени насыщения крови кислородом (при легочной недостаточности SpO2<90%) и коронарном ритме. На фоне нарушений дыхания и токсического поражения миокарда может отмечаться тахикардия, аритмия и блокады внутрисердечной проводимости.
- Лабораторное исследование. Позволяет выявить имеющиеся нарушения гомеостаза, сбои в работе внутренних органов. У пациентов с шоком септического происхождения обнаруживается повышенный уровень креатинина (> 0,177 ммоль/л), билирубина (>34,2 мкмоль/л), лактата (>2 ммоль/л). О нарушении коагуляции свидетельствует тромбоцитопения (<100 × 10⁹/л). При прогрессирующей анемии эритроциты составляют 1,5-2,5 миллиона в 1 мм3, гемоглобин ниже 90 г/л. pH венозной крови <7,3 (метаболический ацидоз).
Лечение септического шока
Пациентам показана интенсивная терапия. Лечение проводят в отделениях ОРИТ с использованием методов аппаратной и медикаментозной поддержки. Лечащий врач – реаниматолог. Может потребоваться консультация инфекциониста, кардиолога, гастроэнтеролога и других специалистов. Требуется перевод больного на искусственную вентиляцию лёгких, круглосуточное наблюдение среднего медицинского персонала, парентеральное кормление. Смеси и продукты, предназначенные для введения в желудок, не используются. Все методы воздействия условно делятся на патогенетические и симптоматические:
- Патогенетическое лечение. При подозрении на наличие сепсиса больному назначают антибиотики. Схема должна включать в себя 2-3 препарата различных групп, обладающих широким спектром действия. Подбор медикамента на начальном этапе проводят эмпирическим путем, в соответствии с предполагаемой чувствительностью возбудителя. Одновременно с этим производят забор крови на стерильность и восприимчивость к антибиотикам. Результат анализа готовится в течение 10 дней. Если к этому времени подобрать эффективную лекарственную схему не удалось, следует использовать данные исследования.
- Симптоматическое лечение. Подбирается с учетом имеющейся клинической картины. Обычно больные получают массивную инфузионную терапию, глюкокортикостероиды, инотропные средства, антиагреганты или гемостатики (в зависимости от состояния свертывающей системы крови). При тяжелом течении болезни используют препараты крови: свежезамороженную плазму, альбумин, иммуноглобулины. Если пациент находится в сознании, показано введение анальгетических и седативных лекарств.
Прогноз и профилактика
Септический шок имеет неблагоприятный прогноз для жизни. При субкомпенсированном течении погибает около 40% больных. Декомпенсированная и терминальная разновидности оканчиваются гибелью 60% пациентов. При отсутствии своевременной медицинской помощи смертность достигает 95-100%. Часть больных умирает через несколько дней после устранения патологического состояния. Профилактика ИТШ заключается в своевременном купировании очагов инфекции, грамотном подборе антибиотикотерапии у хирургических больных, соблюдении антисептических требований в отделениях, занимающихся инвазивным манипуляциями, поддержке адекватного иммунного статуса у представителей ВИЧ-инфицированной прослойки населения.
Источник
