Синдром внезапной смерти взрослого при дст

- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Сметанин М.Ю.
1
1 БУЗ УР «Республиканский клинико-диагностический центр» МЗ УР
Внезапная сердечная смерть (ВСС) сегодня – актуальная проблема мировой медицинской практики. Анализ случаев внезапной смерти у лиц молодого возраста показывает, что дисплазия соединительной ткани (ДСТ) – одна из основных причин патологии сосудистой стенки у данной категории пациентов Вне зависимости от заболевания, приведшего к развитию ВСС, основной ее механизм – аритмический. В обзоре рассматривается современный взгляд на причины ВСС при четко очерченных моногенных наследственных нарушениях соединительной ткани, таких как пролапс митрального клапана (ПМК) и синдром Марфана. Показано, что при ПМК непосредственной причиной внезапной смерти, вероятно, является желудочковая тахиаритмия (фибрилляция желудочков), в то время как при синдроме Марфана – расслоение и разрыв аорты. Методами профилактики ВСС у пациентов с ДСТ являются своевременное выявление у них сосудистых аномалий и клинически значимых аритмий.
внезапная сердечная смерть
дисплазия соединительной ткани
пролапс митрального клапана
синдром Марфана
фибрилляция желудочков
профилактика
1. Бойцов С.А. Актуальные вопросы терминологии, классификации и статистического учета острых форм ишемической болезни сердца / С.А. Бойцов, С.С. Якушин, Н.Н. Никулина // Терапевтический архив. – 2010. – № 82(9). – С. 5-13.
2. Друк И.В. Возможности практической реализации принципа динамического наблюдения пациентов с недифференцированной дисплазией соединительной ткани и риском развития неблагоприятных сердечно-сосудистых проявлений // И.В. Друк, Г.И. Нечаева, В.В. Гольтяпин // Справочник врача общей практики. – 2014. – № 10. – С. 27-37.
3. Друк И.В. Методология оказания лечебно-профилактической помощи пациентам молодого возраста с кардиоваскулярными синдромами дисплазии соединительной ткани: краткосрочная оценка эффективности // И.В. Друк, Г.И. Нечаева // Медицинская наука и образование Урала. – 2015. – Т. 16, № 2(82). – С. 13-17.
4. Земцовский Э.В. Наследственные нарушения соединительной ткани и внезапная сердечная смерть / Э.В. Земцовский, Э.Г. Малев, Е.Б. Лунева // Вестник аритмологии. – 2011. – № 63. – С. 61-65.
5. Наследственные нарушения соединительной ткани. Проект Российских рекомендаций (разработан комитетом экспертов ВНОК, секция «Дисплазия соединительной ткани»). – Москва, 2009. – 24 с.
6. ACC/AHA 2006 guidelines for management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines // Journal of the American College of Cardiology 2006; 48, 3:e1-48.
7. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death). J Am Coll Cardiol. 2006 Sep 5; 48(5):e247-346.
8. Baumgartner H., Bonhoeffer P., De Groot N.M. et al. Guidelines for management of grown-up congenital heart disease (new version 2010) // European Heart Journal doi:10.1093/eurheartj/ehq249.
9. Braunwald’s Heart Disease: Libby P., Bonow R., Zipes D. A textbook of cardiovascular medicine // 8th ed. W.B. Saunders Company. – 2008. – 2297 p.
10. Priori S.G., Aliot E., Blomstrom-Lundquist et al. Task force on sudden cardiac death of the European Society of Cardiology. Eur Heart J 2001: 22:1374-1450.
Под внезапной сердечной смертью (ВСС) в настоящее время понимают естественную смерть, связанную с сердечными причинами, которой предшествует внезапная потеря сознания и которая наступает в пределах 1 ч от изменения состояния пациента или появления первых клинических симптомов; пациент при этом может страдать заболеванием сердца, но время и характер смерти являются неожиданными; или смерть, наступившая без свидетелей, но если про больного известно, что в последние сутки он чувствовал себя хорошо [1]. Чаще всего ВСС возникает из-за фибрилляции желудочков (ФЖ), в некоторых случаях ФЖ предшествует желудочковая тахикардия (ЖТ). Асистолия первично развивается значительно реже; со временем наступления ВСС ее вероятность увеличивается, т.к. в нее трансформируется ФЖ; брадиаритмии, как причины ВСС, встречаются редко [7].
Частота ВСС значительно варьирует для различных регионов. В США она оценивается в 300000-400000 случаев в год (13 % от всех смертей, наступивших от естественных причин). В Европе данная цифра составляет 18,5 %, но в Европе и в России под ВСС понимают смерть, наступившую в течение 24 часов от наступления симптомов, в отличие от США, где временным периодом считается 1 час. Распространенность ВСС в общей популяции составляет 1-2 случая на 1000 случаев (т.е. 0,1-0,2 % в год). В России, по данным некоторых авторов, этот показатель составляет от 0,8 до 1,6 на 1000 человек в год [1]. Вероятность ВСС существенно выше у мужчин по сравнению с женщинами (в доменопаузальном периоде). Это обусловлено в основном тем, что основной причиной развития ВСС является ишемическая болезнь сердца (ИБС): примерно 50 % смертей при ИБС наступают внезапно. Вне зависимости от заболевания, приведшего к развитию ВСС, основной ее механизм – аритмический. В 75-80 % случаев это фибрилляция желудочков, в 15-20 % – различные брадиаритмии, включая атриовентрикулярную блокаду высокой степени и асистолию [7].
Многолетние наблюдения и исследование случаев внезапной смерти (ВС) показывают, что в 75-80 % случаев основой заболеваний сердечно-сосудистой системы (ССС) является атеросклеротическое поражение сосудов крупного и среднего калибра, приводящее к стенозу, обструкции, а также поражение венозного отдела с развитием тромботических осложнений. Однако анализ случаев ВС лиц молодого возраста (до 39 лет), которые за последние годы имеют тенденцию к росту, показал, что среди прочих причин ВС превалирует значительное число случаев, обусловленных исключительно патологией сосудов различного калибра, связанной с нарушением развития сосудистой стенки, приводящей к формированию аневризм различного вида и строения [2, 8]. Основной причиной патологии сосудистой стенки у лиц молодого возраста является дисплазия соединительной ткани (ДСТ), проявляющаяся патологией эластического каркаса сосудов. В литературе имеются указания на поражение эластических структур сосудистой стенки и превращение резистивного характера артериального сосуда в емкостный [4]. Большинство аспектов ВСС при ДСТ изучено мало. Имеются лишь данные относительно частоты ВСС при четко очерченных моногенных наследственных нарушениях соединительной ткани (ННСТ), таких как синдром Марфана и пролапс митрального клапана (ПМК) [5].
По мнению Э.В. Земцовского, проблему ВСС следует рассматривать с позиций существования конкретных моногенных ННСТ и диспластических синдромов и фенотипов (ДСиФ), к последним относятся пролапс митрального клапана (ПМК), марфаноидная внешность (МВ), марфаноподобный, элерсоподобный, смешанный и неклассифицируемый фенотипы и синдром гипермобильность суставов. Основной причиной ВСС у пациентов с синдромом Марфана и ряда родственных ему ННСТ, является расслоение и разрыв аорты. Электрическая нестабильность миокарда нередко становится причиной ВСС при самых разных наследственных заболеваниях, к которым относятся аритмогенная кардиомиопатия/дисплазия правого желудочка, синдромы предвозбуждения и различные наследственные каналопатии, проявляющиеся известными синдромами удлиненного или укороченного QT, синдромом Бругада и др. [4].
При синдроме ПМК весьма часто выявляются признаки нарушений электрогенеза миокарда, феномены предвозбуждения, признаки вовлечения костно-скелетной системы, кожи и суставов, что свидетельствует о необходимости детального анализа причин ВСС в каждом конкретном клиническом случае. ВСС является редким осложнением ПМК, наблюдающимся менее чем в 0,2 % случаев за период долговременного наблюдения, с ежегодной смертностью менее 0,1 %, что соответствует таковой в общей популяции [3]. Согласно руководству по ведению пациентов с желудочковыми нарушениями ритма и предотвращению ВСС. ПМК, как правило, не представляет угрозы для жизни, и его связь с ВСС никогда не была убедительно показана. Прогностически неблагоприятными факторами являются: наличие в семье пациента случаев ВС, обмороки, патологические изменения на ЭКГ в покое, удлинение интервала QT и желудочковая экстрасистолия, эпизоды ЖТ, наличие удлиненных и миксоматозно поврежденных створок митрального клапана [7]. Среди внезапно умерших в молодом возрасте у 10 % единственной патологией сердца был ПМК. У большинства больных ПМК характеризуется благоприятным течением. Его наличие учитывают только в случае хирургических вмешательств, сочетающихся с высоким риском бактериемии и возникновения инфекционного эндокардита (ИЭ), что обусловливает назначение антибиотикотерапии. При наличии симптомов (сердцебиение, перебои в работе сердца, чувство нехватки воздуха) обычно назначаются бета-адреноблокаторы (БАБ). По заключению экспертов они могут быть использованы для длительного лечения больных с повышенным риском ВС. Больным, которые перенесли реанимацию из-за ФЖ или ЖТ, рекомендуется с целью вторичной профилактики имплантируемый кардиовертер-дефибриллятор (ИКД) [6].
Непосредственной причиной ВСС при ПМК, вероятно, является желудочковая тахиаритмия – опубликованы данные о большей частоте сложных желудочковых нарушений ритма при суточном мониторировании ЭКГ у внезапно умерших пациентов с ПМК, у некоторых пациентов отмечено удлинение интервала QT [9]. Однако вопрос о том, что именно является субстратом возникновения злокачественных желудочковых нарушений ритма, ведущих к ВСС при ПМК, остается не вполне ясным. Сама клапанная патология вряд ли является причиной желудочковых аритмий, но может способствовать их возникновению в силу своего влияния на миокард [9]. Согласно руководству ESC по внезапной сердечной смерти стратификация риска ВСС при ПМК проводится по следующим критериям: остановка сердца или ЖТ в анамнезе (класс I), избыточные миксоматозные створки, семейный анамнез ВСС, QT интервал и QT дисперсия , частые или сложные желудочковые нарушения ритма, митральная регургитация (класс II, уровень доказательности: C) [10]. Наибольшее внимание заслуживают особые подгруппы ПМК с высоким риском развития ВСС. К таковым следует относить пациентов с тяжелой митральной недостаточностью, обусловленной молотящей створкой МК – грозного осложнения пролапса, существенно влияющего на прогноз. По данным Pearson G.D. et al. [10] из 348 пациентов за период десятилетнего наблюдения 25 умерли внезапно. Частота внезапной смерти составила 1,8 % в год, ее предикторами по данным мультивариантного анализа были: функциональный класс по NYHA, фракция выброса левого желудочка и наличие фибрилляции предсердий. Хирургическая коррекция митральной недостаточности у 186 из 348 пациентов привела к достоверному снижению риска ВСС. Однако официальная позиция ACC/AHA/ESC следующая: эффективность пластики или протезирования митрального клапана для снижения риска ВСС у пациентов с ПМК, выраженной митральной регургитацией и серьезными желудочковыми аритмиями не установлена (класс IIb, уровень доказательности: С) [7].
Основной причиной ВСС у больных с синдромом Марфана и ряда родственных ему ННСТ является расслоение и разрыв аорты. Известно, что около 1-2 % смертельных случаев связано с разрывом и расслоением аорты. При этом пациенты с разрывом аорты на фоне различных ННСТ составляют не более 7 % от общего количества пациентов с диссекцией аорты [10]. При кажущемся небольшом количестве пациентов, только в США количество случаев ВСС из-за расслоения и разрыва аорты на фоне заболеваний соединительной ткани составляет около 3500 в год. У пациентов с синдромом Марфана отмечается более высокая смертность при расслоении аорты, по сравнению с другими пациентами (40 % при синдроме Марфана и 21 % в целом при расслоении аорты). Кроме того, расслоение аорты у таких пациентов встречается в среднем в возрасте 27 лет, и может явиться первым осложнением данного заболевания. Традиционно показаниями для операции у пациентов с широкой аортой является размер аорты более 55 мм, однако у пациентов с синдромом Марфана и родственными заболеваниями расслоение аорты может происходить при меньших размерах. Именно поэтому, так важно своевременное выявление пациентов с высоким риском расслоения аорты и направление их на оперативное вмешательство [4].
В соответствии с последними рекомендациями Европейского кардиологического общества (ESC) по ведению пациентов с наследственными заболеваниями сердца выделены несколько показаний для кардиохирургического вмешательства у пациентов с синдромом Марфана. Пациент с синдромом Марфана должен быть направлен на операцию, если размер аорты на уровне синусов Вальсальвы более 50 мм. В том случае, если размер аорты 46-50 мм, пациенту должна быть рекомендована операция при наличии семейного анамнеза диссекции аорты, прогрессирующей дилатации аорты на 2 и более мм в год, наличии тяжелой аортальной или митральной регургитации или планируемой беременности. В случае, если другие отделы аорты более 50 мм, пациент должен быть дополнительно осмотрен кардиохирургом для определения показаний к оперативному лечению. Все пациенты с синдромом Марфана должны проходить динамическое наблюдение, включающее эхокардиографию [7].
Заключение
Таким образом, основными методами профилактики ВСС у пациентов с ДСТ должны быть своевременное выявление у них сосудистых аномалий (прежде всего, расширения аорты, с последующей хирургической коррекцией по показаниям), а также клинически значимых аритмий. Необходимо также выделение среди этих пациентов групп высокого риска и активное динамическое наблюдение за ними, назначение медикаментозной профилактики и, по показаниям, имплантация кардиовертеров-дефибрилляторов.
Библиографическая ссылка
Сметанин М.Ю. ДИСПЛАЗИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ И ВНЕЗАПНАЯ СЕРДЕЧНАЯ СМЕРТЬ // Международный журнал прикладных и фундаментальных исследований. – 2016. – № 9-3. – С. 405-408;
URL: https://applied-research.ru/ru/article/view?id=10261 (дата обращения: 22.11.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
54-летний мужчина получил удивительный диагноз и второй шанс на жизнь в этом году после того, как его сердце остановилось, когда он был за рулём своей машины. В больнице врачам пришлось перезапустить сердце несколько раз. Когда они ознакомились с результатами его анализов, они обнаружили, что он обладатель очень редкого заболевания, известного как синдром Бругада (синдром внезапной смерти).
Синдром Бругада – редкое сердечное расстройство, которое вызывает остановку сердца и часто с летальным исходом. Вот основные факты и цифры этого необычного, но опасного заболевания.
Что такое синдром Бругада?
Синдром Бругада – это генетическое заболевание, которое вызывает нарушения нормального ритма сердца. Сердце – это мышца, которая сжимается с каждым ударом, и это сокращение связано с электрическим сигналом. В синдроме Бругада один из электрических каналов сердца – тот, который проводит натрий и кальций, – ненормален, что может создавать короткое замыкание и ненормальные ритмы. Эти аномальные ритмы называются желудочковой аритмией, и они не позволяют сердцу накачиваться регулярно. В свою очередь, кровь не может попасть в мозг и остальную часть тела, что может вызвать обморок, судороги, затрудненное дыхание или, если сердце полностью остановится – внезапную смерть.
Насколько распространен синдром Бругада и кто подвержен риску?
По оценкам, синдром Бругада затрагивает только около 5 на 10 000 человек во всем мире, хотя некоторые эксперты подозревают, что состояние может быть недооценено и что фактическая распространенность может быть выше. Это затрагивает больше мужчин, чем женщин, в соотношении около 10 к одному. Синдром Бругада впервые был отмечен у молодых мужчин азиатского происхождения, и он по-прежнему чаще встречается у населения Японии и Юго-Восточной Азии, чем в других расовых или этнических группах. Однако, данный недуг может поразить кого угодно. Поскольку синдром Бругада является генетическим, любой, у кого есть родственник, который испытал внезапную остановку сердца или внезапно умер необъяснимым образом, должен пройти обследование.
Когда обычно возникает синдром Бругада?
Сердечные аномалии, возникающие при синдроме Бругада, могут развиваться в любое время на протяжении всей жизни, и люди могут проявлять симптомы, связанные с аритмией, включая внезапную смерть, в любом возрасте. Эти симптомы часто возникают, когда человек отдыхает или спит, но это не всегда так. У новорожденных синдром Бругада иногда является причиной синдрома внезапного детской смерти (СВДС). Однако чаще всего синдром Бругада присутствует во взрослом возрасте, и внезапная смерть от этого состояния обычно может случиться около 40.
Как диагностируется и лечится синдром Бругада?
Некоторые люди с синдромом Бругада диагностируются только при внезапном остановке сердца, что часто бывает слишком поздно, чтобы спасти их жизнь. Состояние может быть идентифицировано только с помощью электрокардиограммы или ЭКГ, которая обычно проводится только тогда, когда у людей возникают учащенное сердцебиение, одышка или другие симптомы аритмии.
Если врачи смогли перезапустить сердце человека после первого эпизода остановки сердца, они могут имплантировать небольшой дефибриллятор в его или ее грудь. Это устройство может перезапустить сердце, если подобный эпизод произойдет в будущем.
Ставьте лайк,если статья понравилась!
Источник
Содержание:
- Что такое дисплазия соединительной ткани?
- Симптомы дисплазии соединительной ткани
- Причины возникновения
- Диагностика
- Лечение дисплазии соединительной ткани
- Противопоказания
Что такое дисплазия соединительной ткани?
Дисплазия соединительной ткани – это нарушение формирования и развития соединительной ткани, наблюдаемые как на стадии роста эмбриона, так и у людей после их рождения. Вообще термином дисплазия обозначают любое нарушение формирования тканей или органов, которое может происходить как внутриутробно, так и постнатально. Патологии происходят из-за генетических факторов, затрагивают как волокнистые структуры, так и основное вещество, из которого состоит соединительная ткань.
Иногда можно встретить такие названия, как соединительнотканная дисплазия, врожденная соединительнотканная недостаточность, наследственная коллагенопатия, гипермобильный синдром. Все эти определения являются синонимами основного названия болезни.
Генетические мутации происходят где угодно, так как соединительная ткань распространена по всему организму. Цепи эластана и коллагена, из которого она состоит под воздействием неправильно работающих, мутированных генов формируются с нарушениями и не в состоянии выдерживать возлагаемые на них механические нагрузки.
Эта генетическая патология классифицируется следующим образом:
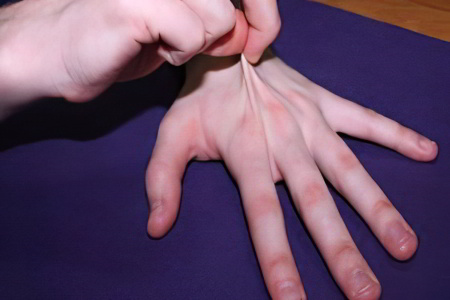
Дисплазия дифференцированная. Она обуславливается наследственным фактором определенного типа, клинически ярко проявляется. Генные дефекты и биохимические процессы хорошо изучены. Все связанные с дифференцированной дисплазией болезни именуют коллагенопатиями. Это название обусловлено тем, что патология характеризуются нарушениями формирования именно коллагена. В эту группу относятся такие болезни, как: синдром вялой кожи, сидром Марфана и синдромы Элерса-Данлоса (все 10 типов).
Дисплазия недефференцированная. Подобный диагноз ставится в том случае, когда признаки болезни, поразившей человека, невозможно отнести к дифференцированной патологии. Чаще всего встречается именно этот тип дисплазии. Болезнь затрагивает как детей, так и молодых людей.
Стоит отметить, что люди с такого рода дисплазией не считаются больными. Просто они имеют потенциальную склонность к большому количеству патологий. Это обуславливает их постоянное нахождение под врачебным контролем.
Симптомы дисплазии соединительной ткани

Проявляется патология множеством симптомов. Их степень выраженности может быть легкой и тяжелой.
Болезнь проявляется у каждого пациента индивидуально, тем не менее, удалось объединить симптомы нарушения формирования соединительной ткани в несколько больших групп синдромов:
Неврологические нарушения. Встречаются очень часто, практически у 80% больных. Выражается вегетативная дисфункция в панических атаках, учащенном сердцебиении, головокружении, повышенном потоотделении, обмороках и иных проявлениях.
Астенически синдром, который характеризуется низкой работоспособностью, быстрой утомляемостью, тяжелыми психоэмоциональными расстройствами, невозможностью переносить усиленные физические нагрузки.
Нарушения в деятельности клапанов сердца или клапанный синдром. Выражается в миксоматозной дегенерации клапанов (прогрессирующие состояние, изменяющее анатомию створок клапана и снижающее их работоспособность) и в пролапсах клапанов сердца.
Торакодиафрагмальный синдром, который выражается в нарушениях строения грудной клетки, приводящих к её воронкообразной или килевидной деформации. Иногда присутствуют деформации позвоночного столба, выражающиеся в сколиозе, гиперкифозе, кифосколиозе.
При болезни также страдают кровеносные сосуды. Это выражается в варикозном расширении вен, в мышечном поражении артерий, в появлении сосудистых звездочек, в повреждении внутреннего слоя клеток сосудов (эндотелиальная дисфункция).
Синдром внезапной смерти, который обусловлен нарушениями в функционировании клапанов и сосудов сердца.
Низкая масса тела.
Повышенная мобильность суставов. Например, больной, страдающий от дисплазии, может согнуть мизинец в обратную сторону на 90 °C, либо переразогнуть локти и колени в суставах.
Вальгусная деформация нижних конечностей, когда ноги за счет изменений имеют форму буквы Х.
Нарушения со стороны ЖКТ, выражающиеся в запорах, болях в животе или его вздутии, снижении аппетита.
Частые болезни ЛОР – органов. Пневмония и бронхит становятся постоянными спутниками людей с подобной генетической аномалией.
Мышечная слабость.
Кожа прозрачная, сухая и вялая, оттягивается безболезненно, иногда может образовывать неестественную складку на ушах или кончике носа.
Больные страдают от плоскостопия как поперечного, так и продольного.
Челюсть верхняя и нижняя растет медленно и по размерам не соответствует общим пропорциям человека.
Иммунологические нарушения, аллергические реакции.
Вывихи и подвывихи суставов.
Миопия, ангиопатия сетчатки, астигматизм, подвывих хрусталика, косоглазие и отслоение сетчатки.
Невротические расстройства, выражающиеся в депрессиях, фобиях и нервной анорексии.
Психологические проблемы больных, страдающих дисплазией соединительной ткани
Пациенты с установленным диагнозом относятся к группе психологического риска. Они недооценивают собственные возможности, имеют низкий уровень притязаний.
Повышенная тревожность и депрессивность обуславливает высокую ранимость больных. Косметические дефекты во внешности делает таких людей неуверенными в себе, недовольными жизнью, безинициативными, упрекающимися себя в каждой мелочи. Нередко у пациентов наблюдается склонность к суициду.
На фоне этих проявлений у больных дисплазией значительно снижен уровень жизни, социальная адаптация затруднена. Иногда наблюдается аутизм.
Причины возникновения
В основании возникновения патологических процессов лежат определенные генные мутации. Это заболевание может передаваться по наследству.
Некоторые ученые также высказывают мнение по поводу того, что дисплазия этого типа может быть вызвана дефицитом магния в организме.
Диагностика

Так как болезнь является следствием генетических мутаций, то для её диагностики требуется проведение клинико-генеалогического исследования.
Но помимо этого врачами для уточнения диагноза, используются следующие методы:
Анализ жалоб пациента. В большинстве случаев больные указывают на проблемы с сердечно-сосудистой системой. Часто обнаруживается пролапс митрального клапана, реже аневризма аорты. Также пациенты страдают от болей в животе, вздутия, дисбактериоза. Наблюдаются отклонения в дыхательной системе, что обусловлено слабыми стенками бронхов и альвеол. Естественно, что без внимания нельзя оставлять и косметические дефекты, а также нарушения в работе суставов.
Сбор анамнеза, который заключается в изучении истории болезни. Люди, страдающие подобным генетическим заболеванием – частые «гости» кардиологов, ортопедов, ЛОР – врачей, гастроэнтерологов.
Необходимо измерение длины всех сегментов туловища.
Применяется также так называемый «тест запястья», когда пациент с помощью большого пальца или мизинца может обхватить его полностью.
Проводится оценка подвижности суставов, для чего используются критерии Бейтона. Как правило, у больных наблюдается их гипермобильность.
Взятие суточной пробы мочи в которой определяется оксипролин и гликозаминогликаны, как результат распада коллагена.
В целом диагностика болезни не затруднена и опытному врачу бывает достаточно одного взгляда на пациента, чтобы понять, в чем состоит его проблема.
Лечение дисплазии соединительной ткани
Следует понимать, что эта патология соединительной ткани не поддается лечению, но применяя комплексный подход к терапии болезни, можно замедлить процесс её развития и в значительной мере облегчить жизнь человека.
Основные методы лечения и профилактики заключаются в следующих мероприятиях:
Подбор специализированных физкультурных комплексов, физиотерапия.
Соблюдение правильного режима питания.
Прием медикаментов для улучшения метаболизма и стимуляции выработки коллагена.
Хирургическое вмешательство, направленное на коррекцию грудной клетки и опорно-двигательного аппарата.
Терапия без применения лекарств
В первую очередь необходимо оказать пациенту психологическую поддержку, настроить его на сопротивление болезни. Стоит дать ему четкие рекомендации по соблюдению правильного распорядка дня, определить лечебно – физкультурные комплексы и минимально необходимые нагрузки. Проходить ЛФК пациентам требуется систематически до нескольких курсов в год. Полезны, но только при отсутствии гипермобильности суставов, растяжения, висы – по строгим рекомендациям врача, а также плавание, занятие разнообразными видами спорта, не входящими в список противопоказанных.
Итак, немедикаментозное лечение включает:
Курсы лечебного массажа.
Выполнение комплекса индивидуально подобранных упражнений.
Занятия спортом.
Физиотерапию: ношение воротника, УФО, соляные ванны, обтирания и обливания.
Психотерапия с посещением психолога и психиатра, в зависимости от тяжести психоэмоционального состояния пациента.
Диета при дисплазии соединительной ткани
Диета для людей, страдающих дисплазией, отличается от обычных диет. Есть пациентам нужно много, так как коллаген имеет свойство моментально распадаться. В рацион необходимо включать рыбу и все морепродукты (при отсутствии аллергии), мясо, бобовые.
Можно и нужно употреблять наваристые мясные бульоны, овощи и фрукты. Обязательно включать в рацион больного сыры твердых сортов. По рекомендации врача следует использовать активные биологические добавки, относящиеся к классу «Омега».
Прием медикаментов
Прием препаратов осуществляют курсами, в зависимости от состояния больного от 1 до 3 раз в год. Один курс длится приблизительно 6 – 8 недель. Все препараты необходимо принимать под строгим надзором врача, с контролем жизненно важных показателей. Препараты целесообразно менять, с целью подбора оптимальных средств.
Для стимуляции выработки коллагена используют синтетические витамины группы В, Аскорбиновую кислоту, Сульфат меди 1%, Магния цитрат и иные комплексы.
Для катаболизма гликозаминогликанов назначают Хондротинсульфат, Хондроксид, Румалон.
Чтобы стабилизировать минеральный обмен применяют Остеогенон, Альфакальцидол, Упсавит кальция и прочие средства.
Для нормализации в крови уровня аминокислот свободных назначают Глицин, Калия оротат, Глутаминовую кислоту.
Для нормализации биоэнергетического состояния назначают Рибоксин, Милдронат, Лимонтар, Лецитин и т.д.
Хирургическое вмешательство
Показания к хирургическому вмешательству – это пролабирование клапанов, выраженные патологии сосудов. Также операция необходима при явных деформациях грудной клетки или позвоночного столба. Если это представляет угрозу жизни пациента или значительно ухудшает качество его жизни.
Противопоказания

Людям, страдающим данной патологией противопоказаны:
Психологические перегрузки и стрессы.
Тяжелые условия труда. Профессии, связанные с постоянной вибрацией, радиацией и высокими температурами.
Все виды контактного спорта, занятия тяжелой атлетикой и изометрические тренировки.
Если имеется гипермобильность суставов – запрещены висы и любые растяжения позвоночника.
Проживание в местах с жарким климатом.
Стоит отметить, что если подходить к лечению и профилактике генетической аномалии комплексно, то результат обязательно будет положительным. В терапии важно не только физическое и медикаментозное ведение пациента, но и установление с ним психологического контакта. Огромную роль в процессе сдерживания прогрессирования болезни играет именно готовность пациента стремиться пускай не полному, но выздоровлению и улучшению качества собственной жизни.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
