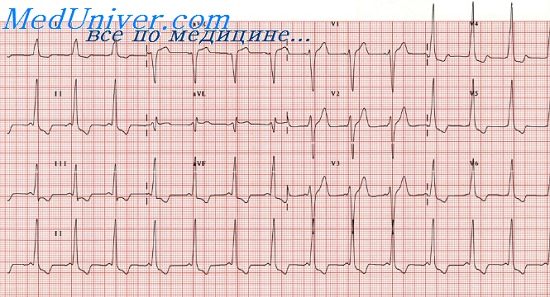
Синдром вольфа паркинсона уайта тип

Механизмы синдрома Вольфа — Паркинсона — Уайта. Типы синдрома WPWПри ускоренном проведении только по путям Торела и Джеймса импульс попадает раньше времени в верхнюю (неветвящуюся) часть ствола Гиса и далее одновременно во все три основные ветви пучка Гиса. В таких случаях желудочковый комплекс не изменяется и на ЭКГ единственным результатом ускоренного А – V проведения является укорочение интервала Р – Q. Такой синдром преждевременного возбуждения обоих желудочков описали Clerc, Levy, Cristesco (1938) и определили его взаимосвязь с наджелудочковыми тахикардиями Lown, Ganong и Levine (1952). Комбинация ускорения проведения по путям Торела и Джеймса и ветвям Махейма и прежде всего проведение только по путям Махейма, может дать меньшую степень укорочения интервала Р – Q, иногда на уровне нижней границы нормы (0,12 — 0,14 сек.) и короткую А-волну, что можно определить как атипичный или редуцированный синдром WPW. При синдроме WPW ЭКГ часто является причиной диагностических ошибок, так как изменения начальной части комплекса QRS, сегмента RS – Т и зубца Т затрудняют выявление на их фоне признаков инфаркта миокарда и коронарной недостаточности. С другой стороны, неспециалист нередко комплекс QS или QR, обусловленный направленной вниз Д-волной, считает признаком инфаркта миокарда, а вторичные изменения S – Т и Т — признаками коронарной недостаточности. Rosenbaum и соавт. (1945) различали два типа синдрома WPW. При типе А преждевременно возбуждается левый желудочек, при типе В — правый. В настоящее время различают целый ряд ЭКГ типов этого синдрома в зависимости от локализации дополнительных путей рядом или на отдалении от МЖП, в передней, задней или боковой стенках ПЖ или ЛЖ.
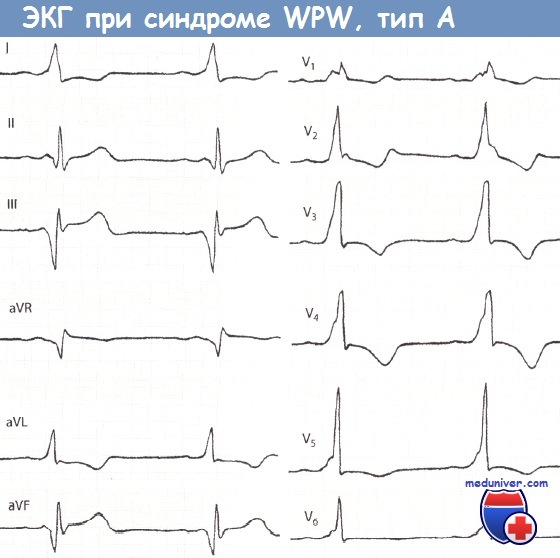
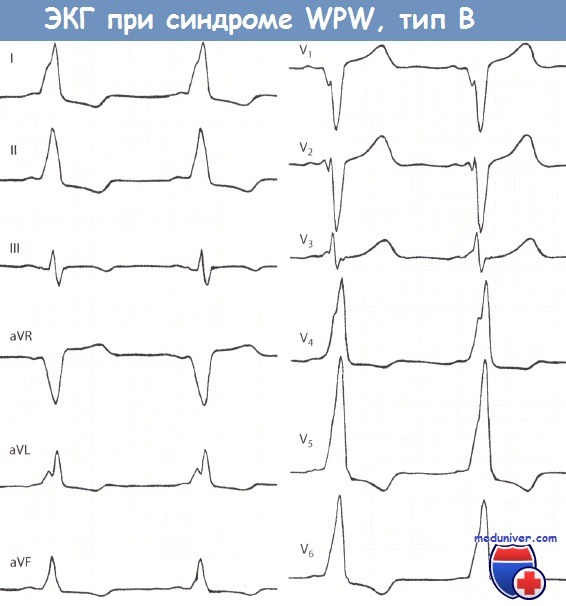
При типе А суммарный вектор преждевременно возбудившегося базального отдела левого желудочка направлен вниз и вперед, поэтому обусловливает в отведениях II, III,V1 – V5 направление вверх А-волны и относительно большую амплитуду зубца RII,III,aVF,V1-V5. Амплитуда R в этих отведениях несколько увеличивается за счет суммирования вектора левого желудочка с вектором продолжающегося возбуждения базального отдела, ориентированного вниз. В I отведении могут быть два варианта направления Д-волны и, следовательно, две формы комплекса QRS:RS и QR. Для обоих вариантов характерна небольшая амплитуда зубца R,, так как преобладающее вертикальное положение предвозбуждения желудочков (от основания вниз) относительно перпендикулярно оси I отведения. Таким образом, обоим вариантам типа А свойственно вертикальное положение электрической оси, или отклонение вправо. Основное различие этих двух вариантов типа А заключается в направлении Д-волны. Последнее, вероятно, зависит от локализации пути быстрого проведения. Если дополнительный путь проведения расположен вблизи от А – V узла и ствола пучка Гиса (в межжелудочковой перегородке или близко от нее — медиальный вариант), то преждевременное возбуждение распространяется в левом желудочке справа налево, в сторону боковой стенки. Тогда вектор Д-волны ориентирован влево, к положительному полюсу оси I отведения, и, следовательно, Д-волна направлена вверх от изоэлектрическои линии. Комплекс QRS, имеет форму RS. При втором (латеральном) варианте типа A WPW окольный путь быстрого проведения расположен ближе к боковой стенке левого желудочка, и распространение возбуждения в базальном отделе последнего происходит слева направо, т. е. вектор А-волны ориентирован в сторону отрицательного полюса оси I отведения. При этом Д-волна направлена вниз от изоэлектрическои линии и комплекс QRS, имеет формы QR. Для этого варианта типа А также характерна относительно большая амплитуда RV1, чем при варианте RS1, так как начальный вектор ориентирован не только вперед, но и вправо. В отведении V6 при этом варианте нередко регистрируется раннее расщепление восходящего колена R или маленький зубец q (Д-волна). Тип В WPW связан с преждевременным возбуждением базального отдела правого желудочка и поэтому характеризуется направлением вектора Д-волны выражено влево, и назад, а среднего вектора QRS влево и вверх. Вследствие этого на ЭКГ в I и в левых грудных отведениях А-волна направлена вверх от изоэлектрическои линии и комплекс QRS представлен высоким зубцом R, а в отведениях III и V, Д-волна направлена вниз, и регистрируется комплекс QSIII,V1. Иногда часть А-волны в этих отведениях направлена вверх, и тогда в III или V1 регистрируется низкий r и глубокий S (rS) или qrSV1.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
– Также рекомендуем “Атипичный синдром WPW. ЭКГ при типе А синдрома WPW” Оглавление темы “Синдром Вольфа — Паркинсона — Уайта (WPW синдром)”: |
Источник
Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и ВПо изменениям ЭКГ выделяют два типа синдрома Вольфа-Паркинсона-Уайта (WPW): тип А, при котором дополнительный пучок проведения (пучок Кента) располагается в ЛЖ (50% случаев), и тип В, при котором дополнительный пучок проведения находится в ПЖ, соответственно в боковой и передней его стенке (10%). Такое деление на типы в зависимости от локализации дополнительных проводящих путей играет важную роль при выполнении катетерной аблации. I. Тип А синдрома Вольфа-Паркинсона-Уайта (WPW)При синдроме Вольфа-Паркинсона-Уайта (WPW) типа А дельта-волна в отведениях V1 и V2 положительная (см. рис. 14.2). Комплекс QRS при типе А имеет конфигурацию, характерную для блокады ПНПГ. Так, часто отмечается М-образное расщепление комплекса QRS в виде rsR’ или R с дельта-волной в отведении V1. Иногда комплекс QRS принимает конфигурацию, характерную для гипертрофии ПЖ. В отведении V1 отмечается только широкий зубец R с дельта-волной. Гольцманн называет изменения типа А положительными стернальными. В целом ЭКГ при типе А часто напоминает полную блокаду ПНПГ или выраженную гипертрофию ПЖ, что может стать причиной ошибочного диагноза.
II. Тип В синдрома Вольфа-Паркинсона-Уайта (WPW)Дельта-волна в отведениях V1 и V2 бывает преимущественно или полностью отрицательной, что проявляется широким и глубоким зубцом Q или зубцом rS. Фактически в указанных отведениях отмечается либо отсутствие зубца R, либо этот зубец маленький. Дельта-волна в левых грудных отведениях V5 и V6 положительная. Часто в этих отведениях регистрируется высокий зубец R. Из-за отрицательной дельта-волны в отведениях V1 и V2 изменения типа В по Гольцманну называются отрицательными стернальными. В целом ЭКГ при типе В напоминает полную блокаду ЛНПГ или выраженную гипертрофию ЛЖ.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
– Также рекомендуем “АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)” Оглавление темы “Расшифровка ЭКГ (электрокардиограммы)”:
|
Источник

Синдром ВПВ (WPW, Вольфа-Паркинсона-Уайта) — совокупность клинических признаков, возникающих у лиц с врожденной сердечной патологией, при которой появляется дополнительный, аномальный, «лишний» мышечный пучок или атриовентрикулярный путь, расположенный между предсердным и желудочковым отделами сердца. В основе патологии лежит ускоренное проведение импульсов по сердечной мышце и преждевременное сокращение желудочков. Синдром был открыт в 1930 году Вольфом, Паркинсоном и Уайтом, благодаря которым он получил свое название. Синдром ВПВ — достаточно редкая болезнь, обнаруживаемая у детей и молодых людей преимущественно мужского пола. У зрелых и пожилых лиц недуг не регистрируется.
Синдром Вольфа-Паркинсона-Уайта — термин, которым обозначают приступы нарушения сердечного ритма. Патология проявляется диспноэ, колебанием давления, цефалгией, головокружением, кардиалгией, обмороками. Больным кажется, что в груди что-то замирает, булькает, переворачивается. Сердце как будто пропускает удары, а потом его работа усиливается. Такая неравномерная деятельность миокарда является причиной ощущаемых больными перебоев. Синдром может протекать без выраженной клинической картины. При этом больные не имеют признаков заболевания, не знают о наличии расстройства, врачей не посещают и не лечатся. Проблема обнаруживается случайно при проведении плановой кардиографии.
Лечением больных занимаются аритмологи и кардиохирурги. Диагностика синдрома ВПВ заключается в выполнении кардиографии, ультразвукового исследования и ЭФИ сердца. Лечебная тактика кардиологов — назначение антиаритмических средств и проведение радиоволновой катетерной абляции сердца. Полностью устранить патологию можно только оперативным путем.
В настоящее время сердечная патология занимает ведущее место среди заболеваний, приводящих к летальному исходу. Синдром ВПВ — не исключение. Он долгое время протекает бессимптомно. В организме формируется стойкое нарушение сердечного ритма. Часто пациенты, узнав о своей болезни, оказываются на операционном столе. Консервативная терапия не в силах справиться со сложной сердечной дисфункцией.
Причинные факторы
Синдром ВПВ — врожденная патология, сформировавшаяся в результате неполноценного внутриутробного развития сердца. Добавочные мышечные волокна между желудочковой и предсердной частями имеются у всех эмбрионов. К двадцатой неделе эмбриогенеза они самопроизвольно пропадают. Это нормальный процесс формирования органа. При его нарушении у плода останавливается регрессия волокон миокарда и сохраняются добавочные предсердно-желудочковые пучки. Нервный импульс по этим волокнам проходит намного быстрее, чем по нормальному пути, поэтому желудочек начинает сокращаться раньше времени.
Врожденные нарушения в проводящей системе сердца приводят к развитию опасных приступов тахикардии. Патологический путь, приводящий к синдрому ВПВ принято называть пучком Кента.

проводящая система сердца у человека с синдромом ВПВ
Факторы, способствующие нарушению кардиогенеза:
- Наследственность — наличие синдрома у близких родственников,
- Курение и прием алкоголя будущей матерью,
- Негативные эмоции и стрессы при беременности,
- Гипоксия плода,
- Вирусная инфекция,
- Возраст беременной женщины более 40 лет,
- Неблагополучная экологическая обстановка.
Синдром ВПВ редко развивается самостоятельно. Обычно он сочетается с врожденными пороками сердца, заболеваниями соединительной ткани или наследственной кардиомиопатией.
Симптомы
Синдром долгое время протекает бессимптомно. Появление его первых клинических признаков могут спровоцировать неблагоприятные факторы: всплеск эмоций, стресс, физическое перенапряжение, прием больших доз алкоголя. У больных возможно самопроизвольное появление приступа аритмии. Врачи чаще всего диагностируют весьма опасные формы наджелудочковой тахиаритмии, которые нередко приводят к инвалидности.

Симптомы пароксизма имеют неспецифический характер. Они практически бесполезны при диагностики недуга. К ним относятся:
- Нарушение регулярности и частоты сокращений сердца — ощущение, что сердце работает неправильно, пропускает удары и замирает, а затем его ритм резко учащается,
- Кардиалгия и дискомфортные ощущения за грудиной,
- Приступы удушья,
- Сильное дрожание в груди, от которого перехватывает дыхание, и возникает кашель,
- Головокружение,
- Резкая слабость,
- Предобморочное состояние,
- Диспноэ – изменение частоты и глубины дыхания,
- Снижение давления,
- Панические атаки.
Приступы аритмии имеют различную выраженность и длительность — от нескольких секунд до часа. Иногда они проходят самостоятельно. Больных с затяжными пароксизмами, не проходящими и сохраняющимися дольше часа, госпитализируют в кардиологический стационар для проведения неотложного лечения.
Диагностика
Любое диагностическое обследование начинается с общения врача и пациента. Во время беседы специалисты-медики выясняют общее состояние больного, выслушивают жалобы и анализируют полученную информацию. Затем они собирают анамнестические данные: узнают профессию, образ жизни, наличие сердечных патологий у родственников и прочие факторы риска, способные спровоцировать проявления синдрома. Физикальное обследование — очень важный этап диагностики практически любого недуга. Врачи оценивают состояние кожи, измеряют пульс и давление, проводят аускультацию сердца и легких.
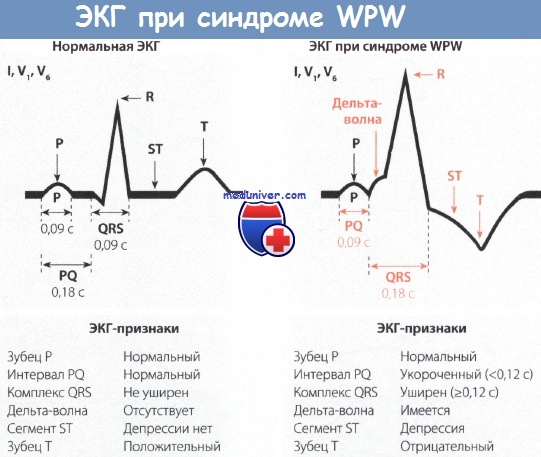
Электрокардиография — основа диагностики синдрома. На ЭКГ обнаруживают следующие патологические изменения:
- относительно короткий интервал PQ,
- расширенный и измененный комплекс QRS,
- дельта-волны, отображающие предвозбуждение желудочков,
- смещения RS-T сегмента относительно комплекса QRS,
- инверсия зубца Т – смена его положения относительно изолинии.

Чтобы узнать, как изменяется ритм сердца в течение суток, проводят ЭКГ- мониторирование. Холтеровский мониторинг выявляет приступы тахикардии.
Кроме электрокардиографического исследования применяют дополнительные инструментальные методики, составляющие комплекс диагностических мероприятий. К ним относятся:
- Трансторакальная эхокардиография – выявление имеющихся дефектов в структуре сердца и крупных сосудов, присутствующих с рождения.
- Чреспищеводная стимуляция сердца – запись биопотенциалов с внешней поверхности сердца с помощью специального пищеводного электрода и регистрирующего прибора. Эта методика позволяет изучить характер и механизм нарушения сердечного ритма, диагностировать скрытую коронарную недостаточность и купировать приступы тахиаритмий.
- ЭФИ сердца – определение локализации и количества добавочных пучков, выявление скрыто протекающего синдрома, верификация клинической формы патологии, оценка эффективности проводимой терапии.
К лабораторным методам исследования относятся: гемограмма, биохимия крови с определением основных показателей – холестерина, глюкозы, калия, а также определение уровня гормонов в крови.
Такое комплексное обследование пациента позволяет поставить точный диагноз и приступить к лечению патологии.
Лечебный процесс
При отсутствии приступов аритмии и бессимптомном течении синдрома лечебные мероприятия не проводятся. При наличии тахикардии, кардиалгии, гипотонии и прочих признаков дисфункции сердца показано комплексное терапевтическое лечение.
Существует два способа снятия приступа аритмии консервативным путем — вагусный и лекарственный. К первой группе относятся методы стимуляции блуждающего нерва, позволяющие нормализовать ритм сердца. Это умывание ледяной водой, резкий вдох с закрытым носом, натуживание при попытке задержать дыхание на вдохе полной грудью.

Если вагусные пробы оказываются неэффективными, используют антиаритмические препараты: «Этацизин», «Ритмонорм», «Пропанорм», «Амиодарон». Восстановить ритм сердца в запущенных случаях позволяет электрокардиоверсия или электростимуляция сердца через пищевод.
В межприступный период больным назначают медикаментозное лечение противоаритмическими препаратами, предупреждающее новый аритмический пароксизм. Длительный прием таких лекарств оказывает негативное воздействие на организм и существенно повышает риск развития тяжелых осложнений. Поэтому современные кардиологи все чаще прибегают к оперативному вмешательству.
Радиоволновая катетерная абляция – операция, разрушающая аномальный мышечный пучок. Она показана лицам, страдающим частыми пароксизмами, которые нарушают гемоциркуляторные процессы и могут привести к прекращению эффективной деятельности сердца. Под местной анестезией или общим наркозом через крупные кровеносные сосуды бедра вводят тонкий зонд с датчиком. С помощью ЭФИ определяют участок миокарда, из которого исходит патологическая импульсация и который требует разрушения. После абляции добавочных волокон записывают ЭКГ. Операция считается успешной, если на кардиограмме начинает регистрироваться нормальный сердечный ритм. Весь ход оперативного вмешательства отслеживается врачами на мониторе современного медицинского оборудования.

Операция является практически безболезненной и малоинвазивной. Она дает хорошие результаты в плане полного выздоровления и не сопровождается послеоперационными осложнениями. Пациенты после вмешательства чувствуют себя удовлетворительно и не испытывают симптомов болезни.
Видео: личный опыт операции при синдроме ВПВ
Прогнозирование
Синдром Вольфа-Паркинсона-Уайта встречается довольно редко. Его этиопатогенетические особенности и патоморфологические изменения, происходящие в организме, до конца не изучены. Диагностика недуга затруднена, эффективная терапия все еще находится на стадии разработки, а прогноз остается неоднозначным.

У лиц, перенесших радиочастотную абляцию «лишних» мышечных пучков, состояние стремительно улучшается, рецидивы не возникают. При отсутствии эффекта от консервативного лечения или отказе от операции возможно развитие опасных осложнений. Несмотря на это, статистические данные говорят о низких показателях летальности от патологии.
Поскольку синдром является врожденным, и точные причины его не определены, предотвратить появление аномальных мышечных волокон невозможно. Существуют мероприятия, которые снижают риск развития патологии, но не защищают от нее полностью:
- Ежегодное посещение кардиолога и прохождение электрокардиографии,
- Посильная физическая активность – гимнастика, пешие прогулки, пробежки, кардиотренировки,
- Борьба с табакокурением и алкоголизмом,
- Правильное питание,
- Беременным женщинам — защита организма от воздействия агрессивных химических средств, вирусов, стрессов.
Пациенты с синдромом ВПВ находятся на диспансерном учете у кардиолога и принимают противоаритмические препараты для предупреждения новых приступов аритмии.
Синдром ВПВ – хроническая патология. При малейших жалобах на работу сердца или появлении характерных симптомов необходимо обратить к врачу. Лечение, проведенное в полном объеме, а также выполнение всех врачебных рекомендаций позволят больному рассчитывать на полноценную и долгую жизнь.
Видео: специалист о синдроме ВПВ
Источник