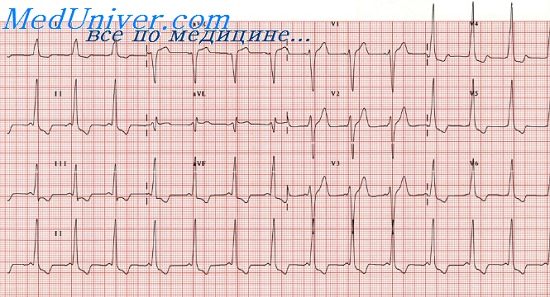
Синдром впв тип а и в

Механизмы синдрома Вольфа — Паркинсона — Уайта. Типы синдрома WPWПри ускоренном проведении только по путям Торела и Джеймса импульс попадает раньше времени в верхнюю (неветвящуюся) часть ствола Гиса и далее одновременно во все три основные ветви пучка Гиса. В таких случаях желудочковый комплекс не изменяется и на ЭКГ единственным результатом ускоренного А – V проведения является укорочение интервала Р – Q. Такой синдром преждевременного возбуждения обоих желудочков описали Clerc, Levy, Cristesco (1938) и определили его взаимосвязь с наджелудочковыми тахикардиями Lown, Ganong и Levine (1952). Комбинация ускорения проведения по путям Торела и Джеймса и ветвям Махейма и прежде всего проведение только по путям Махейма, может дать меньшую степень укорочения интервала Р – Q, иногда на уровне нижней границы нормы (0,12 — 0,14 сек.) и короткую А-волну, что можно определить как атипичный или редуцированный синдром WPW. При синдроме WPW ЭКГ часто является причиной диагностических ошибок, так как изменения начальной части комплекса QRS, сегмента RS – Т и зубца Т затрудняют выявление на их фоне признаков инфаркта миокарда и коронарной недостаточности. С другой стороны, неспециалист нередко комплекс QS или QR, обусловленный направленной вниз Д-волной, считает признаком инфаркта миокарда, а вторичные изменения S – Т и Т — признаками коронарной недостаточности. Rosenbaum и соавт. (1945) различали два типа синдрома WPW. При типе А преждевременно возбуждается левый желудочек, при типе В — правый. В настоящее время различают целый ряд ЭКГ типов этого синдрома в зависимости от локализации дополнительных путей рядом или на отдалении от МЖП, в передней, задней или боковой стенках ПЖ или ЛЖ.
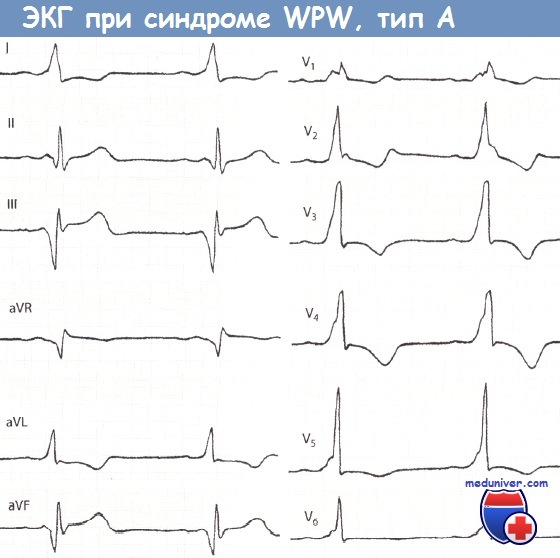
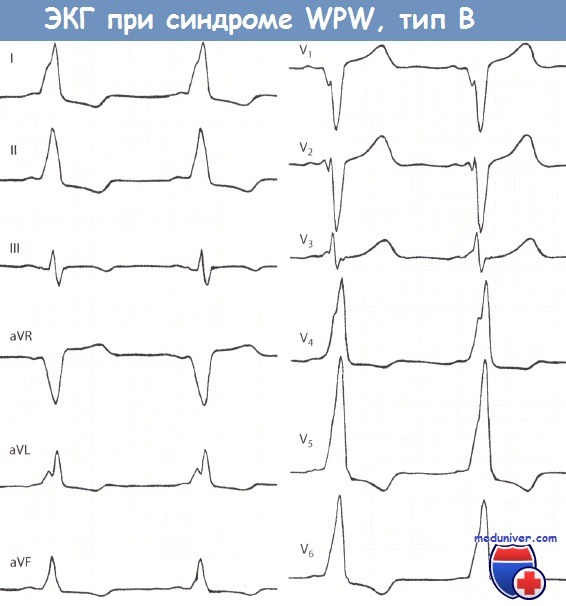
При типе А суммарный вектор преждевременно возбудившегося базального отдела левого желудочка направлен вниз и вперед, поэтому обусловливает в отведениях II, III,V1 – V5 направление вверх А-волны и относительно большую амплитуду зубца RII,III,aVF,V1-V5. Амплитуда R в этих отведениях несколько увеличивается за счет суммирования вектора левого желудочка с вектором продолжающегося возбуждения базального отдела, ориентированного вниз. В I отведении могут быть два варианта направления Д-волны и, следовательно, две формы комплекса QRS:RS и QR. Для обоих вариантов характерна небольшая амплитуда зубца R,, так как преобладающее вертикальное положение предвозбуждения желудочков (от основания вниз) относительно перпендикулярно оси I отведения. Таким образом, обоим вариантам типа А свойственно вертикальное положение электрической оси, или отклонение вправо. Основное различие этих двух вариантов типа А заключается в направлении Д-волны. Последнее, вероятно, зависит от локализации пути быстрого проведения. Если дополнительный путь проведения расположен вблизи от А – V узла и ствола пучка Гиса (в межжелудочковой перегородке или близко от нее — медиальный вариант), то преждевременное возбуждение распространяется в левом желудочке справа налево, в сторону боковой стенки. Тогда вектор Д-волны ориентирован влево, к положительному полюсу оси I отведения, и, следовательно, Д-волна направлена вверх от изоэлектрическои линии. Комплекс QRS, имеет форму RS. При втором (латеральном) варианте типа A WPW окольный путь быстрого проведения расположен ближе к боковой стенке левого желудочка, и распространение возбуждения в базальном отделе последнего происходит слева направо, т. е. вектор А-волны ориентирован в сторону отрицательного полюса оси I отведения. При этом Д-волна направлена вниз от изоэлектрическои линии и комплекс QRS, имеет формы QR. Для этого варианта типа А также характерна относительно большая амплитуда RV1, чем при варианте RS1, так как начальный вектор ориентирован не только вперед, но и вправо. В отведении V6 при этом варианте нередко регистрируется раннее расщепление восходящего колена R или маленький зубец q (Д-волна). Тип В WPW связан с преждевременным возбуждением базального отдела правого желудочка и поэтому характеризуется направлением вектора Д-волны выражено влево, и назад, а среднего вектора QRS влево и вверх. Вследствие этого на ЭКГ в I и в левых грудных отведениях А-волна направлена вверх от изоэлектрическои линии и комплекс QRS представлен высоким зубцом R, а в отведениях III и V, Д-волна направлена вниз, и регистрируется комплекс QSIII,V1. Иногда часть А-волны в этих отведениях направлена вверх, и тогда в III или V1 регистрируется низкий r и глубокий S (rS) или qrSV1.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
– Также рекомендуем “Атипичный синдром WPW. ЭКГ при типе А синдрома WPW” Оглавление темы “Синдром Вольфа — Паркинсона — Уайта (WPW синдром)”: |
Источник
Синдром Вольфа-Паркинсона-Уайта (синдром WPW) – клинико-электрокардиографический синдром, характеризующийся предвозбуждением желудочков по дополнительным атриовентрикулярным путям проведения и развитием пароксизмальных тахиаритмий. Синдром WPW сопровождается различными аритмиями: наджелудочковой тахикардией, фибрилляцией или трепетанием предсердий, предсердной и желудочковой экстрасистолией с соответствующей субъективной симптоматикой (ощущением сердцебиения, одышкой, гипотензией, головокружением, обмороками, болями в грудной клетке). Диагностика синдрома WPW основана на данных ЭКГ, суточного ЭКГ-мониторирования, ЭхоКГ, ЧПЭКС, ЭФИ. Лечение синдрома WPW может включать антиаритмическую терапию, чреспищеводную электрокардиостимуляцию, катетерную РЧА.
Общие сведения
Синдром Вольфа-Паркинсона-Уайта (синдром WPW) – синдром преждевременного возбуждения желудочков, обусловленный проведением импульсов по добавочным аномальным проводящим пучкам, соединяющим предсердия и желудочки. Распространенность синдрома WPW, по данным кардиологии, составляет 0,15-2%. Синдром WPW чаще встречается среди мужчин; в большинстве случаев манифестирует в молодом возрасте (10-20 лет), реже – у лиц старшего возраста. Клиническое значение синдрома WPW заключается в том, что при его наличии часто развиваются тяжелые нарушения сердечного ритма, которые представляют угрозу для жизни больного и требуют особых подходов к лечению.

Синдром WPW
Причины синдрома WPW
По мнению большинства авторов, синдром WPW, обусловлен сохранением добавочных атриовентрикулярных соединений в результате незавершенного кардиогенеза. При этом происходит неполная регрессия мышечных волокон на этапе формирования фиброзных колец трикуспидального и митрального клапанов.
В норме дополнительные мышечные пути, соединяющие предсердия и желудочки, существуют у всех эмбрионов на ранних стадиях развития, но постепенно они истончаются, сокращаются и полностью исчезают после 20-й недели развития. При нарушении формирования фиброзных атриовентрикулярных колец мышечные волокна сохраняются и составляют анатомическую основу синдрома WPW. Несмотря на врожденный характер дополнительных АВ-соединений, синдром WPW может впервые проявиться в любом возрасте. При семейной форме синдрома WPW чаще имеют место множественные добавочные атриовентрикулярные соединения.
В 30% случаев синдром WPW сочетается с врожденными пороками сердца (аномалией Эбштейна, пролапсом митрального клапана, дефектами межпредсердной и межжелудочковой перегородки, тетрадой Фалло), дизэмбриогенетическими стигмами (дисплазией соединительной ткани), наследственной гипертрофической кардиомиопатией.
Классификация синдрома WPW
По рекомендации ВОЗ, различают феномен и синдром WPW. Феномен WPW характеризуется электрокардиографическими признаками проведения импульса по дополнительным соединениям и предвозбуждением желудочков, но без клинических проявлений АВ реципрокной тахикардии (re-entry). Под синдромом WPW подразумевается сочетание предвозбуждения желудочков с симптоматической тахикардией.
С учетом морфологического субстрата выделяют несколько анатомических вариантов синдрома WPW.
I. С добавочными мышечными АВ-волокнами:
- идущими через добавочное левое или правое париетальное АВ-соединение
- идущими через аортально-митральное фиброзное соединение
- идущими от ушка правого или левого предсердия
- связанными с аневризмой синуса Вальсальвы или средней вены сердца
- септальными, парасептальными верхними или нижними
II. Со специализированными мышечными АВ-волокнами («пучками Кента»), происходящими из рудиментарной, аналогичной структуре атриовентрикулярного узла, ткани:
- атрио-фасцикулярными – входящими в правую ножку пучка Гиса
- входящими в миокард правого желудочка.
Выделяют несколько клинических форм синдрома WPW:
- а) манифестирующую – с постоянным наличием дельта-волны, синусовым ритмом и эпизодами атриовентрикулярной реципрокной тахикардии.
- б) интермиттирующую – с преходящим предвозбуждением желудочков, синусовым ритмом и верифицированной атриовентрикулярной реципрокной тахикардией.
- в) скрытую – с ретроградным проведением по дополнительному атриовентрикулярному соединению. Электрокардиографические признаки синдрома WPW не выявляются, имеются эпизоды атриовентрикулярной реципрокной тахикардии.
Патогенез синдрома WPW
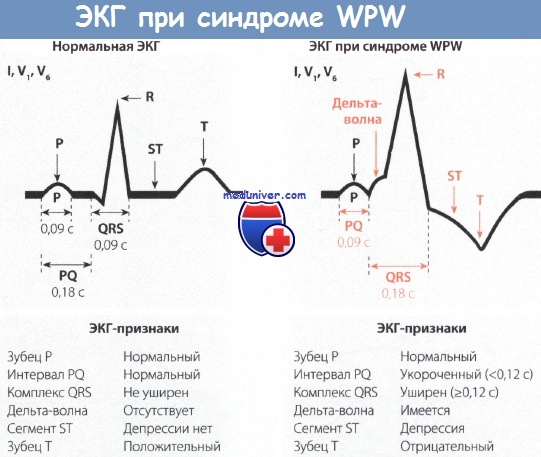
Синдром WPW обусловлен распространением возбуждения от предсердий к желудочкам по дополнительным аномальным путям проведения. В результате этого возбуждение части или всего миокарда желудочков происходит раньше, чем при распространении импульса обычным путем – по АВ-узлу, пучку и ветвям Гиса. Предвозбуждение желудочков отражается на электрокардиограмме в виде дополнительной волны деполяризации – дельта-волны. Интервал P-Q(R) при этом укорачивается, а длительность QRS увеличивается.
Когда в желудочки приходит основная волна деполяризации, их столкновение в сердечной мышце регистрируется в виде так называемого сливного комплекса QRS, который становится несколько деформированным и уширенным. Нетипичное возбуждение желудочков сопровождается нарушением последовательности процессов реполяризации, что находит выражение на ЭКГ в виде дискордантного комплексу QRS смещения RS-T сегмента и изменения полярности зубца T.
Возникновение при синдроме WPW пароксизмов суправентрикулярной тахикардии, мерцания и трепетания предсердий связано с формированием круговой волны возбуждения (re-entry). В этом случае импульс по AB-узлу движется в антероградном направлении (от предсердий к желудочкам), а по дополнительным путям – в ретроградном направлении (от желудочков к предсердиям).
Симптомы синдрома WPW
Клиническая манифестация синдрома WPW происходит в любом возрасте, до этого его течение может быть асимптомным. Синдром WPW сопровождается различными нарушениями сердечного ритма: реципрокной наджелудочковой тахикардией (80%), фибрилляцией предсердий (15-30%), трепетанием предсердий (5%) с частотой 280-320 уд. в мин. Иногда при синдроме WPW развиваются менее специфичные аритмии – предсердная и желудочковая экстрасистолия, желудочковая тахикардия.
Приступы аритмии могут возникать под влиянием эмоционального или физического перенапряжения, злоупотребления алкоголем или спонтанно, без видимых причин. Во время аритмического приступа появляются ощущения сердцебиения и замирания сердца, кардиалгии, чувство нехватки воздуха. Мерцание и трепетание предсердий сопровождается головокружением, обмороками, одышкой, артериальной гипотензией; при переходе в фибрилляцию желудочков может наступить внезапная сердечная смерть.
Пароксизмы аритмии при синдроме WPW могут длиться от нескольких секунд до нескольких часов; иногда они купируются самостоятельно или после выполнения рефлекторных приемов. Затяжные пароксизмы требуют госпитализации больного и вмешательства кардиолога.
Диагностика синдрома WPW
При подозрении на синдром WPW проводится комплексная клинико-иснтрументальная диагностика: ЭКГ в 12 отведениях, трансторакальная эхокардиография, мониторирование ЭКГ по Холтеру, чреспищеводная электрокардиостимуляция, электрофизиологическое исследование сердца.
К электрокардиографическим критериям синдрома WPW относятся: укорочение PQ-интервала (менее 0,12 с), деформированный сливной QRS-комплекс, наличие дельта-волны. Суточное ЭКГ мониторирование применяется для обнаружения преходящих нарушений ритма. При проведении УЗИ сердца выявляются сопутствующие пороки сердца, кардиомиопатию.
Проведение чреспищеводной электрокардиостимуляции при синдроме WPW позволяет доказать наличие дополнительных путей проведения, индуцировать пароксизмы аритмии. Эндокардиальное ЭФИ позволяет точно определить локализацию и количество дополнительных путей, верифицировать клиническую форму синдрома WPW, выбрать и оценить эффективность лекарственной терапии или РЧА. Дифференциальную диагностику синдрома WPW проводят с блокадами ножек пучка Гиса.
Лечение синдрома WPW
При отсутствии пароксизмов аритмии синдром WPW не требует специального лечения. При гемодинамически значимых приступах, сопровождающихся синкопэ, стенокардией, гипотензией, нарастанием признаков сердечной недостаточности, требуется выполнение незамедлительной наружной электрической кардиоверсии или чреспищеводной электрокардиостимуляции.
В некоторых случаях для купирования пароксизмов аритмий эффективными оказываются рефлекторные вагусные маневры (массаж каротидного синуса, проба Вальсальвы), внутривенное введение АТФ или блокаторов кальциевых каналов (верапамила), антиаритмических препаратов (новокаинамида, аймалина, пропафенона, амиодарона). В дальнейшем пациентам с синдромом WPW показана постоянная антиаритмическая терапия.
В случае резистентности к антиаритмическим препаратам, развития фибрилляцией предсердий проводится катетерная радиочастотная абляция добавочных путей проведения трансаортальным (ретроградным) или транссептальным доступом. Эффективность РЧА при синдроме WPW достигает 95%, риск рецидивов составляет 5-8 %.
Прогноз и профилактика синдрома WPW
У пациентов с бессимптомным течением синдрома WPW прогноз благоприятный. Лечение и наблюдение требуется только лицам, имеющим отягощенный семейный анамнез в отношении внезапной смерти и профессиональные показания (спортсменам, летчикам и др.). При наличии жалоб или жизнеугрожающих аритмий необходимо проведение полного комплекса диагностического обследования для выбора оптимального метода лечения.
Пациенты с синдромом WPW (в том числе, перенесшие РЧА) нуждаются в наблюдении кардиолога-аритмолога и кардиохирурга. Профилактика синдрома WPW носит вторичный характер и заключается в проведении противоаритмической терапии для предотвращения повторных эпизодов аритмий.
Источник
содержание ..
30
31
32
33
34
35
..
ТИПЫ СИНДРОМА
WPW
Тип А синдрома
WPW — выражение преждевременного возбуждения
левого желудочка
Изучение сердечного потенциала при многочисленных отведениях
непосредственно от эпикарда позволило более точно определить место локализации
дополнительного пучка проводящей ткани и на основании этого обособить
четыре формы синдрома WPW: 1. Преждевременное возбуждение передне-базальной
части правого желудочка с электрокардиограммой, указывающей на наличие
типа В синдрома WPW (желудочковый комплекс, преимущественно отрицательный в
отведениях V1 и V2).
2. Преждевременное возбуждение задне-базальной части правого желудочка с
электрокардиограммой, сходной с ЭКГ типа В синдрома WPW (желудочковый комплекс
преимущественно отрицательный в V1, но преимущественно положительный в V2). 3. Преждевременное возбуждение
задне-базальной части левого желудочка с электрокардиограммой, указывающей
на наличие типа А синдрома WPW (желудочковый комплекс преимущественно
положительный в V1, а в периферических отведениях — II, III aVF
устанавливается отрицательная волна дельта с патологическим зубцом Q). 4. Преждевременное возбуждение
боковой части левого желудочка с нехарактерной электрокардиограммой, на
которой видны немного укороченный интервал Р— R,
небольшая волна дельта, имеющая более выраженный зубец Q в I, aVL
и V5, V6
отведениях, слегка уширенный или неуширенный комплекс QRS,
отсутствие изменений ST—Т.
Синдром WPW может быть постоянным, преходящим,
альтернирующим или появляться только в отдельных желудочковых комплексах.

Тип А характеризуется наличием положительной волны дельта и
положительных, сходных желудочковых комплексов во всех грудных отведениях.
ЭКГ в отведении V1 указывает на преимущественно положительный желудочковый
комплекс c R,
RS, Rs,
RSr, или Rsr’-конфигурацией, а в отведении V6 — на Rs или R-форму. В нижних
периферичеких отведениях — II, III и aVF, имеется
часто отрицательная волна дельта с патологическим зубцом Q. Электрическая сердечная ось (aqrs) отклонена влево.
Дифференциальный диагноз. Синдром WPW следует отличать от
электрокардиографических картин блокады ножек пучка Гиса, инфаркта миокарда и
желудочковых экстрасистол.
Признаки | Блокада | Синдром |
Интервал PQ(R) | Нормальный | Укороченный |
Интервал PJ | Удлиненный | Нормальный |
Нисходящее | Зазубренное | Гладкое |
Тип В синдрома
WPW — выражение преждевременного возбуждения
правого желудочка

Тип В характеризуется наличием отрицательной или двуфазной
волны дельта и преимущественно отрицательным желудочковым комплексом в
отведении Vi и положительной волной дельта с положительным желудочковым
комплексом в левых грудных отведениях. В отведении
V1
rS, QS
или qrS-конфигурарация, а в отведении V6
— высокий зубец R. В I и II отведениях волна дельта положительна. Электрическая
ось сердца отклонена влево
Существует немало случаев синдрома WPW, представляющих
собой переходную форму или сочетание типов А и В, так наз. смешанный тип
или тип А—В синдрома WPW

Временное купирование синдрома WPW после
введения аймалина имеет
значение, так как это дает возможность отличить его от электрокардиографических
изменений при инфаркте миокарда (рис. 228).
Прогноз при синдроме WPW очень хороший при отсутствии приступов
тахикардии и заболевания сердца. В большинстве случаев синдрома WPW с
пароксизмальной тахикардией прогноз также благоприятный. Возможность
внезапной смерти во время приступов тахикардии с очень большой частотой
желудочковых сокращений, хотя это и бывает очень редко, ухудшает прогноз. Когда
синдром WPW сочетается с заболеванием сердца, возможность наступления смерти
во время приступов тахикардии увеличивается.
Лечение приступов пароксизмальной тахикардии при синдромеWPW
Наджелудочковые пароксизмальные тахикардии лечат путем внутривенного
вливания бета-блокаторов, верапамила, аймалина или амиодарона. Методы
механического раздражения блуждающего нерва, применение наперстянки и хинидина
также эффективны. При неуспешном их применении и наличии гемодинамических
нарушений прибегают к электроимпульсному лечению небольшими
количествами или электростимуляции сердца введенным электродом в правое
предсердие.

Когда частота желудочковых сокращений не особенно большая, приступы
мерцательной аритмии лечат наперстянкой и затем хинидином по
обычной методике. При очень высокой частоте желудочковых сокращений можно
испытать наперстянку, прокаинамид или аймалин, в зависимости от состояния
больного, или же провести электроимпульсное лечение. Во всех случаях синдрома
WPW в сочетании с заболеванием сердца
(ревматические по роки, гипертония, коронарная болезнь, кардиомиопатия) электроимпульсное
лечение является средством выбора для купирования приступов тахикардии,
особенно когда они вызывают нарушения гемодинамики.
Желудочковую форму пароксизмальной
тахикардии лечат лидокаином
или прокаинамидом, а при отсутствии эффекта — проводят
электроимпульсное лечение.
| Бета-блокаторы хинидин наперстянка |
| Прокаинамид дифенилгидантоин резерпин хлорид |
Профилактическое медикаментозное лечение
при синдроме WPW необходимо в тех случаях, когда приступы
тахикардии частые, продолжительные или же вызывают значительные жалобы
больных.
Очень подходящим является сочетание бета-блокатора с
наперстянкой или хинидином или хинидина с наперстянкой.
В последние годы, в случаях синдрома WPW, не поддающихся
медикаментозной терапий, прибегают к оперативному лечению, которое
состоит в перерезке дополнительного пучка проводящей ткани. Опыт хирургического
лечения синдрома WPW все еще очень небольшой, чтобы можно сделать определенные
заключения в отношении его эффективности и стойких послеоперационных
результатов.
ПРЕЖДЕВРЕМЕННОЕ ВОЗБУЖДЕНИЕ ЖЕЛУДОЧКОВ
ПРИ НОРМАЛЬНОМ ВРЕМЕНИ ПРОВЕДЕНИЯ ИМПУЛЬСОВ ЧЕРЕЗ АТРИОВЕНТРИКУЛЯРНЫЙ УЗЕЛ
При таких, недостаточно выясненных случаях на
электрокардиограмме видны волна дельта и уширенный комплекс
QRS, как при синдроме WPW, но в отличие от
последнего интервал P—R
нормальный или, иногда, удлиненный. Предполагают, что преждевременное возбуждение
активности желудочков происходит через пучок Махайма, который отходит ниже
атриовентрикулярного узла, и ввиду этого импульс возбуждения нормально
проходит через атриовентрикулярный узел.
СИНДРОМ
LOWN—GANONG—LEVINE
Он наблюдаются преимущественно у женщин среднего возраста
без органического заболевания сердца, у которых отмечаются укорочение интервала
Р—R<0,12 секунды, нормальной формы и
длительности комплекс QRS и склонность к пароксизмальным наджелудочковым
тахикардиям. Предполагают, что речь идет об аномалии, при которой
наджелудочковый импульс возбуждения обходит атриовентрикулярный узел, распространяясь
по ненормально длинным дополнительным проводящим пучкам Джеймса, и поэтому
отсутствует физиологическое замедление проводимости в атриовентрикулярном узле
примерно на 0.07 сек. и интервал P—R укорачивается. Возбуждение желудочков
происходит нормальным путем и комплекс QRS—ST—T
не имеет патологических изменений
Изменения концентрации и соотношений содержания электролитов
— калия, натрия, кальция и магния — во внеклеточной и внутриклеточной жидкости
могут стать причиной возникновения различных нарушений проводимости н
сердечного ритма.
КАЛИЙ (К+)
Нормальная концентрация калия в сыворотке крови равняется
16—21 мг% (3,8—5,5 мэкв/л).
ГИПЕРКАЛИЕМИЯ
Гиперкалиемия (К+ >5,5 мэкв/л) наблюдается при:
Кризе аддисоновой болезни
Диабетическом ацидозе
Почечной недостаточности с уремией
Гемолизе
Гиповолемическом шоке
Передозировке калиевых солей при лечении
Электрокардиографические
признаки
При слабо выраженной гиперкалиемии (5,5—7,5 мэкв/л) проводимость и ритм обычно не нарушаются. Только
волна Т становится высокой и острой, симметричной формы с узким основанием
Дальнейшее повышение концентрации калия (7—9 мэкв/л) нарушает внутрипредсердную проводимость—волна Р
расширяется, становится очень низкой и дву фазной. Иногда предсердные волны исчезают
вследствие появления синоаурикулярной блокады, а желудочки сокращаются под
действием импульсов из замещающего атриовентрикулярного или идиовентрикулярного
центра. Зубец R становится ниже, а зубец S —
более глубоким и широким
При высокой гиперкалиемии (10
мэкв/л или более) нарушается внутрижелудочковая проводимость, комплекс QRS уширяется и деформируется как при блокаде
ножек пучка Гиса; появляются желудочковая тахикардия, мерцание желудочков,
медленный желудочковый замещающий ритм и, наконец, асистолия желудочков.
Мерцанию желудочков нередко предшествуют желудочковые экстрасистолы.
Атриовентрикулярная блокада наблюдается очень редко

Гиперкалиемия у больного с недостаточностью почек, которому
вводили внутривенно хлорид калия. При содержании калия в сыворотке в количестве
7,2 мэкв/л на электрокардиограмме видны очень высокие,симметричные, с узким
основанием и острой верхушкой волны Т в отведениях V2–6. При содержании калия в
сыворотке крови в количестве 9,4 мэкв/л желудочковый комплекс уширяется и сильно
деформируется, приобретая форму блокады ножек пучка Гиса.
Повышенная концентрация ионов калия во внеклеточной жидкости
понижает трансмембранный градиент калия и вследствие этого наступает снижение
мембранного потенциала в состоянии покоя и замедление проводимости: повышается
проницаемость клеточной мембраны для калия и тем самым повышается степень
реполяризации и укорачивается время потенциала действия, уменьшается степень
диастолической деполяризации в клетках синусового узла и эктопических очагах.
Для диагностики гиперкалиемии важную роль играют и
другие клинические проявления: общая слабость, рвота, внезапно наступающая
асцендентная квадриплегия, нарушения речи и мышления, сопровождаемые сердечной
слабостью, коллапсом, олигурией и азотемией. Смерть наступает вследствие
мерцания желудочков или желудочковой асистолии. Описанный эффект калия на
миокард является обратимым процессом, когда удается быстро понизить его
концентрацию в сыворотке крови.
Лечение. Введением глюкозы и инсулина
осуществляется быстрый переход калия из сыворотки в печень и мышцы. Назначением
натрия повышают выведение калия из организма. Кальций является антагонистом
калия и поэтому его вводят внутривенно или перорально. При очень высокой
степени гиперкалиемии необходимо проводить перитонеальный диализ или же
использовать искусственную почку. Применяются также катионообменные смолы и
подщелачивание организма.
ГИПОКАЛИЕМИЯ
Гипокалиемия (К+ <3,9 мэкв/л) наблюдается при:
Поносах и рвоте, илеостомии, желчном свище Быстром
рассасывании отеков
Продолжительном лечении диуретическими средствами, особенно
в сочетании с препаратами наперстянки Гемодиализе
Одновременном применении инсулина и глюкозы Гепатаргии
При лечении кортикостероидами и АКТГ При болезни Иценко —
Кушинга После резекции желудка и при язвенном колите При семейном периодическом
параличе При вливании больших количеств жидкости и бикарбоната натрия
Электрокардиографические симптомы неспецифичны


Наиболее частым и ранним признаком является увеличенная
амплитуда волны U без удлинения интервала Q—Т.
Волна U считается патологически высокой, когда
она равна или больше волны Т в данном отведении,или когда она превышает 0,1 мм
или более 0,5 мм во II отведении и более 1 мм в V3, или U>Т во II и V3 отведениях, или T/U<1
во II или V3 отведении.
Сегмент
ST смещается вниз, а волна Т становится низкой или отрицательной. Изменения ST—Т
неспецифичны.
Вторым характерным признаком, появляющимся при более сильно
выраженной гипокалиемии, является повышение и заострение волны Р,
приобретаю-шей форму, подобную форму легочной волны Р
Случаи с гипокалиемией непрерывно увеличиваются в связи с
широким применением салуретиков и кортикостероидов. Гипокалиемия повышает
возбудимость автономных центров и вызывает чаще всего предсердные и
желудочковые экстрасистолы, реже — предсердную тахикардию в сочетании с
атриовентрикулярной блокадой и узловой тахикардией или без них. Иногда наблюдаются
небольшое уширение комплекса QRS и небольшое увеличение длины интервала PQ(R).B редких случаях сильно выраженная
гипокалиемия может стать причиной появления желудочковой тахикардии или
мерцания желудочков. Атриовентрикулярная блокада второй степени или более
высокой степени наблюдается очень редко.
Раздражение блуждающего нерва при гипокалиемии вызывает
более выраженный брадикардический эффект и сильно затормаживает
атриовентрикулярную проводимость. Гипокалиемия повышает чувствительность
миокарда к действию сердечных гликозидов.
Наперстянка и строфантин в терпевтически допустимой дозе или
даже в низкой дозе при наличии гипокалиемии могут вызвать различные виды
эктопических аритмий, в том числе мерцание желудочков, часто заканчивающееся
смертельным исходом. Доказано что феномен „редигитализации”, т.е.
появление сильного эффекта наперстянки или проявление интоксикации ею после
лечения диуретиками с быстрым рассасыванием отеков, обусловливается
гипокалиемией. Решающую роль в возникновении нарушений ритма играет соотношение
внеклеточного и внутриклеточного уровней калия. Между изменениями
электрокардиограммы и концентрацией ионов калия в сыворотке при гипокалиемии не
наблюдается строгой корреляции. Концентрация калия в сыворотке крови всего лишь
косвенный показатель, который не может дать точного представления о градиенте
калия. Электрокардиограмма и содержание калия в эритроцитах могут давать
известные сведения относительно внутриклеточного содержания калия.
Лечение. Нарушения ритма при гипокалиемии
обратимы и обычно исчезают после приема хлорида калия через рот, 3 раза в день
по 2—3 г или после медленной внутривенной инфузии растворенного в 1 л 5% глюкозы
3,7 г хлорида калия. Внутривенное введение калия следует проводить под
непрерывным электрокардиографическим контролем при прослеживании количества
сывороточного калия.
КАЛЬЦИЙ (СА+)
Нормальная концентрация кальция в сыворотке крови равняется
9—11,5 мг °/о.
ГИПЕРКАЛЬЦИЕМИЯ
Гиперкальциемия (Са2+>11,5 мг%) наблюдается сравнительно
редко при:
Гиперпаратиреоидизме Энергичном лечении солями кальция
Метастазах опухолей в костях
Интоксикации витамином
D
Саркоидозе, множественной миеломе
Электрокардиографические признаки. Обычно они появляются при концентрации
кальция в сыворотке крови около 15 мг%.
Брадикардия
Укорочение интервала
Q—Т за счет сильно укороченного сегмента
ST
Незначительное уширение комплекса QRS
Незначительное удлинение интервала
PQ(R)
Аритмии наблюдаются сравнительно редко — желудочковые
экстрасистолы, желудочковая тахикардия и, иногда, мерцание желудочков.
Могут появиться различные степени атриовентрикулярной
блокады и мерцательная аритмия. При очень высокой концентрации кальция
(свыше 65 мг%) наступает синусовая тахикардия с желудочковыми экстрасистолами
и мерцание желудочков. Сердце останавливается в систоле. Внутривенное введение
солей кальция часто вызывает внезапное повышение возбудимости миокарда.
Описываются случаи внезапной смерти после операции вследствие мерцания
желудочков, вызванного гиперкальциемией. Нарушения ритма частое явление после
внутривенного введения кальция во время реанимации ил операций на сердце.
Неперстянка нередко усиливает эффект, вызываемый гиперкальциемией, и наоборот.
Применять кальций у насыщенных препаратами наперстянки больных противопоказано,
так как гиперкальциемия повышает возбудимость и чувствительность сердечной
мышцы к наперстянке, в результате чего могут появиться аритмии со смертельным
исходом.
Лечение. Лучший эффект имеет натриевая соль
этил-диамино-тетраацетата (МаЭДТА), которая быстро понижает уровень
ионизированного кальция в сыворотке крови.
ГИПОКАЛЬЦИЕМИЯ
Гипокальциемия (Са<9 мг%) наблюдается при:
Гипопаратиреоидизме
Недостаточности почек с уремией
Гепатаргии
Остром некротическом панкреатите
Тяжелой форме стеатореи
Переливании больших количеств цитратиой крови
Недостатке витамина D
Остеомаляции
Дыхательном или негазовом (метаболическом) ацидозе
Электрокардиограмма
Удлиненный интервал
Q—Т за счет сильно удлиненного сегмента
ST
Гипокальциемия обычно не вызывает нарушения проводимости и
не становится причиной серьезных эктопических аритмий. Иногда наблюдаются
желудочковые экстрасистолы
Гипокальциемия понижает сократительную способность сердечной
мышцы, усугубляет сердечную недостаточность и подавля