Синдром задних канатиков спинного мозга
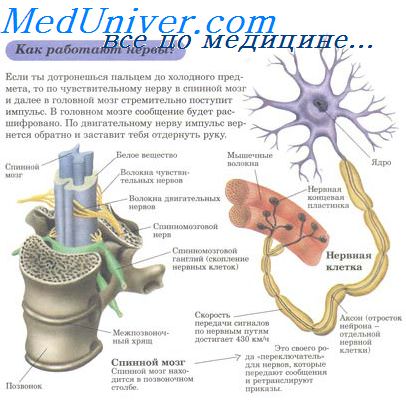
Поражение канатиков спинного мозга. Признаки поражения канатиков спинного мозга.Мы полагаем, что нашему читателю в общих чертах известна анатомия спинного мозга и топография проходящих в нем вверх и вниз проводящих путей, объединенных в так называемые пучки, или канатики. Некоторые из этих путей могут быть изолированно повреждены патологическим процессом или затронуты при каком-либо другом поражении спинного мозга, что приводит к нарушению соответствующих специфических функций. Нарушения наблюдаются с уровня ниже патологического очага и бывают, как правило, двусторонними. Некоторые заболевания могут преимущественно поражать отдельные канатики спинного мозга. Наиболее часто при поражении канатиков развиваются два клинических симптома: Эти симптомы нередко сочетаются друг с другом, а также с поражением других структур спинного мозга или других компонентов нервной системы. Некоторые сочетания особенно характерны для определенных этиологических форм.
Самые частые причины системного поражения канатиков спинного мозга: • Спинная сухотка (характерны прежде всего признаки поражения задних канатиков в сочетании с поражением задних корешков и зрительного нерва, зрачковыми нарушениями и арефлексией). • Системные поражения, в частности, наследственные заболевания, например: • Паранеопластическая дегенерация столбов, особенно при карциноме бронхов (часто сочетается с атрофией коры мозжечка, полиневропатией, центральным понтинным миелинолизом и лейкоэнцефалопатией). • Различные формы нарушения обмена веществ и болезни, протекающие с поражением пирамидных путей, например: – Также рекомендуем “Поражение передних рогов спинного мозга. Диагностика поражений передних рогов спинного мозга.” Оглавление темы “Синдромы поражения спинного мозга.”: |
Источник
Симптомы очаговых поражений спинного мозга весьма вариабельны и зависит от распространенности патологического процесса подлинной и поперечной осям спинного мозга.
Синдромы поражения отдельных участков поперечного среза спинного мозга. Синдром переднего рога характеризуется периферическим параличом с атрофией мышц, иннервируемых поврежденными мотонейронами соответствующего сегмента – сегментарный или миотомный паралич (парез). Нередко в них наблюдаются фасцикулярные подергивания. Выше и ниже очага мышцы остаются незатронутыми. Знание сегментарной иннервации мышц позволяет довольно точно локализовать уровень поражения спинного мозга. Ориентировочно при поражении шейного утолщения спинного мозга страдают верхние конечности, а поясничного – нижние. Прерывается эфферентная часть рефлекторной дуги, и выпадают глубокие рефлексы. Избирательно передние рога поражаются при нейровирусных и сосудистых заболеваниях.
Синдром заднего рога проявляется диссоциированным нарушением чувствительности (снижение болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной) на стороне очага поражения, в зоне своего дерматома (сегментарный тип расстройства чувствительности). Прерывается афферентная часть рефлекторной дуги, поэтому угасают глубокие рефлексы. Такой синдром обычно встречается при сирингомиелии.
Синдром передней серой спайки характеризуется симметричным двусторонним расстройством болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной чувствительности (диссоциированная анестезия) с сегментарным распределением. Дуга глубокого рефлекса при этом не нарушается, рефлексы сохранены.
Синдром бокового рога проявляется вазомоторными и трофическими расстройствами в зоне вегетативной иннервации. При поражении на уровне CV- Т возникает синдром Клода Бернара-Горнера на гомолатеральной стороне.
Таким образом, для поражения серого вещества спинного мозга характерно выключение функции одного или нескольких сегментов. Клетки, расположенные выше и ниже очагов, продолжают функционировать.
По-другому проявляют себя поражения белого вещества, которое представляет собой совокупность отдельных пучков волокон. Эти волокна являются аксонами нервных клеток, расположенных на значительном расстоянии от тела клетки. Если повреждается такой пучок волокон даже на незначительном протяжении по длине и ширине, измеряемом в миллиметрах, наступающее расстройство функций охватывает значительную область тела.
Синдром задних канатиков характеризуется утратой суставно-мышечного чувства, частичным понижением тактильной и вибрационной чувствительности, появлением сенситивной атаксии и парестезии на стороне очага ниже уровня поражения (при поражении тонкого пучка эти расстройства обнаруживают в нижней конечности, клиновидного пучка – в верхней). Такой синдром встречается при сифилисе нервной системы, фуникулярном миелозе и др.
Синдром бокового канатика – спастический паралич на гомолатеральной очагу стороне, утрата болевой и температурной чувствительности на противоположной стороне на два-три сегмента ниже очага поражения. При двустороннем повреждении боковых канатиков развиваются спастическая параплегия или тетраплегия, диссоциированная проводниковая параанестезия, нарушение функции тазовых органов по центральному типу (задержка мочи, кала).
Синдром поражения половины поперечника спинного мозга (синдром Броун-Секара) заключается в следующем. На стороне поражения развивается центральный паралич и происходит выключите глубокой чувствительности (поражение пирамидного тракта в боковом канатике и тонкого и клиновидного пучков – в заднем); расстройство всех видов чувствительности по сегментарному типу; периферический парез мышц соответствующего миотома; вегетативно-трофические расстройства на стороне очага; проводниковая диссоциированная анестезия на противоположной стороне (разрушение спинно-таламического пучка в боковом канатике) на два-три сегмента ниже очага поражения. Синдром Броун-Секара встречается при частичных ранениях спинного мозга, экстрамедуллярных опухолях, изредка – при ишемических спинальных инсультах (нарушение кровообращения в сулько-комиссуральной артерии, снабжающей одну половину поперечного среза спинного мозга; задний канатик остается незатронутым – ишемический синдром Броун-Секара).
Поражение вентральной половины поперечника спинного мозга характеризуется параличом нижних или верхних конечностей, проводниковой диссоциированной параанестезией, нарушением функции тазовых органов. Этот синдром обычно развивается при ишемическом щипальном инсульте в бассейне передней спинальной артерии (синдром Преображенского).
Синдром полного поражения спинного мозга характеризуется спастической нижней параплегией или тетраплегией, периферическим параличом соответствующего миотома, параанестезией всех видов, начиная с определенного дерматома и ниже, нарушением функции тазовых органов, вегетативно-трофическими расстройствами.
Синдромы поражения по длинной оси спинного мозга. Рассмотрим основные варианты синдромов поражения по длинной оси спинного мозга, имея в виду полное поперечное поражение в каждом случае.
Синдром поражения верхних шейных сегментов (C -СV): спастическая тетраплегия грудино-ключично-сосцевидных, трапециевидных мышц (X пара) и диафрагмы, утрата всех видов чувствительности ниже уровня поражения, нарушение мочеиспускания и дефекации по центральному типу; при разрушении сегмента CI выявляется диссоциированная анестезия на лице в задних дерматомах Зельдера (выключение нижних отделов ядра тройничного нерва).
Синдром поражения шейного утолщения (CV- T): периферический паралич верхних конечностей и спастический – нижних конечностей, утрата всех видов чувствительности с уровня пораженного сегмента, расстройство функции тазовых органов по центральному типу, двусторонний синдром Клода Бернара-Горнера (птоз, миоз, энофтальм).
Синдром поражения грудных сегментов (T – TX): спастическая нижняя параплегия, утрата всех видов чувствительности ниже уровня поражения, центральное расстройство функции тазовых органов, выраженные вегетативно-трофические нарушения в нижней половине туловища и нижних конечностях.
Синдром поражения поясничного утолщения (L- S): вялая нижняя параплегия, параанестезия на нижних конечностях и в области промежности, центральное расстройство функции тазовых органов.
Синдром поражения сегментов эпиконуса спинного мозга (LV- S): симметричный периферический паралич миотомов LV- S (мышц задней группы бедер, мышц голени, стопы и ягодичных мышц с выпадением ахилловых рефлексов); параанестезия всех видов чувствительности на голенях, стопах, ягодицах и промежности, задержка мочи и кала.
Синдром поражения сегментов конуса спинного мозга: анестезия в аногенитальной зоне («седловидная» анестезия), утрата анального рефлекса, расстройство функции тазовых органов по периферическому типу (недержание мочи, кала), трофические нарушения в крестцовой области.
Таким образом, при поражении всего поперечника спинного мозга на любом уровне критериями для топической диагностики являются распространенность спастического паралича (нижняя параплегия или тетраплегия), верхняя граница нарушении чувствительности (болевой, температурной). Особенно информативно (в диагностическом плане) наличие сегментарных нарушений движения (вялые парезы мышц, входящих в состав миотома, сегментарная анестезия, сегментарные вегетативные расстройства). Нижняя граница патологического очага в спинном мозге определяется по состоянию функции сегментарного аппарата спинного мозга (наличие глубоких рефлексов, состояние трофики мышц и вегетативно-сосудистого обеспечения, уровень вызывания симптомов спинального автоматизма и др.).
Сочетание частичного поражения спинного мозга по поперечной и по длинной оси на разных уровнях часто встречаются в клинической практике. Рассмотрим наиболее характерные варианты.
Синдром поражения одной половины поперечного среза сегмента СI: суббульбарная альтернирующая гемианалгезия, или синдром Опальского, – снижение болевой и температурной чувствительности на лице, симптом Клода Бернара-Горнера, парез конечностей и атаксия на стороне очага; альтернирующая болевая и температурная гипестезия на туловище и конечностях противоположной очагу стороны; возникает при закупорке ветвей задней спинномозговой артерии, а также при неопластическом процессе на уровне краниоспинального перехода.
Синдром поражения одной половины поперечника сегментов СV-ThI (сочетание синдромов Клода Бернара-Горнера и Броун-Секара): на стороне очага – синдром Клода Бернара-Горнера (птоз, миоз, энофтальм), повышение кожной температуры на лице, шее, верхней конечности и верхней части грудной клетки, спастический паралич нижней конечности, выпадение суставно-мышечной, вибрационной и тактильной чувствительности на нижней конечности; контралатерально-проводниковая анестезия (утрата болевой и температурной чувствительности) с верхней границей на дерматоме ThII-III.
Синдром поражения вентральной половины поясничного утолщения (синдром Станиловского-Танона): нижняя вялая параплегия, диссоциированная параанестезия (утрата болевой и температурной чувствительности) с верхней границей на поясничных дерматомах (LI- LIII), нарушения функции тазовых органов по центральному типу: вегетативно-сосудистые расстройства нижних конечностей; этот симптомокомппекс развивается при тромбозе передней спинальной артерии или ее формирующей большой радикуломедуллярной артерии (артерии Адамкевича) на уровне поясничного утолщения.
Инвертированный синдром Броун-Секара характеризуется сочетанием спастического пареза одной нижней конечности (на этой же стороне) и диссоциированного расстройства чувствительности (утрата болевой и температурной) сегментарно-проводникового типа; такое расстройство встречается при мелкоочаговых поражениях правой и левой половин спинного мозга, а также при нарушении венозного кровообращения в нижней половине спинного мозга при сдавлении крупной корешковой вены грыжей поясничного межпозвоночного диска (дискогенно-венозная миелоишемия).
Синдром поражения дорсальной части поперечного среза спинного мозга (синдром Уиллиамсона) обычно возникает при поражении на уровне грудных сегментов: нарушение суставно-мышечного чувства и сенситивная атаксия в нижних конечностях, умеренный нижний спастический парапарез с симптомом Бабинского; возможна гипестезия в соответствующих дерматомах, легкие нарушения функции тазовых органов; синдром описан при тромбозе задней спинальной артерии и связан с ишемией задних канатиков и частично пирамидных трактов в боковых канатиках; на уровне шейных сегментов изредка встречается изолированное поражение клиновидного пучка с нарушением глубокой чувствительности в верхней конечности па стороне очага.
Синдром бокового амиотрофического склероза (БАС): характеризуется постепенным развитием смешанного пареза мышц – снижается мышечная сила, наступает гипотрофия мышц, появляются фасцикулярные подергивания, и повышаются глубокие рефлексы с патологическими знаками; возникает при поражении периферических и центральных мотонейронов, чаше всего на уровне продолговатого мозга (бульбарный вариант бокового амиотрофического склероза), шейного (цервикальный вариант бокового амиотрофического склероза) или поясничного утолщений (люмбальный вариант бокового амиотрофического склероза); может быть вирусной, ишемической пли дисметаболической природы.
При поражении спинномозгового нерва, переднего корешка и переднего рога спинного мозга нарушается функция одних н тех же мышц, составляющих, миотом. При топической диагностике в пределах этих структур нервной системы учитывается сочетание паралича миотома с чувствительными нарушениями. При локализации процесса в переднем роге или по ходу переднего корешка нарушений чувствительности не бывает. Возможна лишь тупая неотчетливая боль в мышцах симпаталгической природы. Поражение спинномозгового нерва приводит к параличу миотома и присоединению нарушения всех видов чувствительности в соответствующем дерматоме, а также к появлению боли корешкового характера. Зона анестезии обычно меньше территории всего дерматома из-за перекрытия зон чувствительной иннервации смежными задними корешками.
Наиболее часто встречаются следующие синдромы.
Синдром поражения переднего корешка спинного мозга характеризуется периферическим параличом мышц соответствующего миотома; при нем возможна умеренная тупая боль в третичных мышцах (симпаталгическая миалгия).
Синдром поражения заднего корешка спинного мозга проявляется интенсивной стреляющей (ланцинирующей, как «прохождение импульса электрического тока») болью в зоне дерматома, нарушаются все виды чувствительности в зоне дерматома, снижаются или исчезают глубокие и поверхностные рефлексы, становится болезненной точка выхода корешка из межпозвоночного отверстия, выявляются положительные симптомы натяжения корешка.
Синдром поражения ствола спинномозгового нерва включает в себя симптомы поражения переднего и заднего спинномозгового корешка, т. е. имеются парез соответствующего миотома и нарушения всех видов чувствительности по корешковому типу.
Синдром поражения корешков конского хвоста (L – SV) характеризуется жестокой корешковой болью и анестезией в нижних конечностях, крестцовой и ягодичной областях, области промежности; периферическим параличом нижних конечностей с угасанием коленных, ахилловых и подошвенных рефлексов, нарушением функции тазовых органов с истинным недержанием мочи и кала, импотенцией. При опухолях (невриномах) корешков конского хвоста наблюдается обострение болей в вертикальном положении больного (симптом корешковых болей положения – симптом Денди-Раздольского).
Дифференциальная диагностика интра- или экстрамедуллярного поражения определяется по характеру процесса развития неврологических расстройств (нисходящий или восходящий тип нарушения).
[1], [2], [3], [4], [5]
Источник
а) поражение задних канатиков СМ: снижение или утрата суставно-мышечного чувства, вибрационной чувствительности и частично тактильной чувствительности на стороне поражения книзу от уровня поражения; сенситивная атаксия (расстройство суставно-мышечного чувства); положительный симптом Ромберга
б) поражение боковых канатиков СМ: спастический парез или паралич на одноименной стороне и расстройства болевой и температурной чувствительности на противоположной ниже уровня поражения; при двустороннем поражении боковых канатиков также нарушается деятельность тазовых органов по центральному типу (задержка, периодическое недержание мочи)
в) синдром Броун-Секара (поражение половины поперечника СМ): центральный паралич, расстройство суставно-мышечного чувства, вибрационной и частично тактильной чувствительности на стороне поражения книзу от уровня поражения; расстройство болевой, температурной и частично тактильной чувствительности на противоположной стороне ниже уровня поражения; в зоне пораженных сегментов на стороне поражения – сегментарные расстройства чувствительности, периферические парезы или параличи мышц, исчезновение рефлексов.
г) полное поражение поперечника С/М: нижняя парплегия или тетраплегия, двусторонние проводниковые расстройства глубокой чувствительности с уровня очага, проводниковые расстройства поверхностной чувствительности на 2-3 сегмента ниже уровня поражения, центральное расстройство тазовых органов; на уровне очага – выпадение всех видов чувствительности по сегментарному типу, вегетативно-трофические расстройства, периферические парезы мышц в зоне пораженных сегментов.
Поражение верхнего и нижнего шейного отдела спинного мозга:
а) поражение верхнего шейного отдела СМ (С1-С4): паралич дыхательных мышц диафрагмы, тетраплегия или тетрапарез с расстройством всех видов чувствительности по проводниковому типу книзу от уровня поражения с соответствующими изменениями рефлексов, характерными для центральных параличей и парезов, расстройства функции тазовых органов (задержка, периодическое недержание мочи и кала); в случае остро развивающегося поражения этого отдела наблюдается вялая тетраплегия с мышечной гипотонией, арефлексией, обусловленная диашизом (спинальный шок), которая спустя несколько дней или недель сменяется спастической тетраплегией
б) поражение нижнего шейного отдела СМ (С5-Т1): спастические параличи ног и атрофические параличи рук; расстройства всех видов чувствительности книзу от уровня поражения по проводниковому типу, задержка мочеиспускания и дефекации, синдром Горнера.
Грудной отдел (Т1-Т12): нижний центральный парапарез, утрата всех видов чувствительности ниже уровня поражения, центральное нарушение мочеиспускания, корешковые боли опоясывающего характера.
Поясничный отдел, эпиконус, мозговой конус:а) поражение поясничного отдела СМ (L1-L5): вялые параличи мышц проксимальных отделов ног, исчезновение коленных и повышение ахилловых рефлексов, появление патологических симптомов (Бабинского, Россолимо), расстройства чувствительности книзу от паховых складок
б) поражение эпиконуса (S1-S2): атрофические параличи мышц дистальных отделов ног (голеней и стоп), выпадение ахилловых рефлексов, расстройства всех видов чувствительности по наружной поверхностям голеней и бедер и в области промежности.
в) поражение мозгового конуса (S3-S5): выпадение чувствительности в области промежности и задненижних отделов ягодиц; нарушение мочеиспускания и дефекации (истинное недержание мочи); утрата анального рефлекса; трофические расстройства в виде пролежней в области крестца.
Поражение конского хвоста: Боли в области пораженных корешков (в заднем проходе, промежности, крестце, ягодицах, ногах); расстройства всех видов чувствительности в зоне их иннервации; периферические параличи мышц ног и промежности; снижение или утрата рефлексов (коленных, ахилловых, подошвенных, анальных); свисающие или болтающиеся стопы; расстройство походки (паретическая, степпаж); нарушение мочеиспускания и дефекации (недержание мочи и кала). В отличие от поражений мозгового конуса характерна ассиметрия симптомов, отсутствуют расстройства трофики и меньшая выраженность тазовых расстройств.
22.Симптомокомплекс половинного поражения спинного мозга (синдром Броун-Секара).Синдром Броун-Секара (поражение половины поперечника СМ): центральный паралич, расстройство суставно-мышечного чувства, вибрационной и частично тактильной чувствительности на стороне поражения книзу от уровня поражения; расстройство болевой, температурной и частично тактильной чувствительности на противоположной стороне ниже уровня поражения; в зоне пораженных сегментов на стороне поражения – сегментарные расстройства чувствительности, периферические парезы или параличи мышц, исчезновение рефлексов.
23. Мозжечковый синдром.
Симптомы поражения.
а) Статическая атаксия — пошатывание туловища, находящегося в вертикальном положении.
б) Динамическая (локомоторная) атаксия — нарушение координации движений при выполнении действий, требующих точности.
В основе мозжечковой атаксии лежит нарушение содружественной работы мышц агонистов и антагонистов.
в) Нистагм — ритмическое подергивание глазных яблок, более выраженное при взгляде в сторону поражения; может быть горизонтальным, вертикальным и вращательным
г) Скандированная речь — утрата плавности, замедленность, монотонность и взрывчатость речи.
д) Интенционное дрожание — тремор, отсутствующий в покое и появляющийся при движениях. Наиболее выражен в руках и при приближении к цели.
е) Адиадохокинез — утрата способности быстро совершать противоположные движения (супинация и пронация кистей, сгибание и разгибание пальцев).
ж) Дисметрия — нарушение соразмерности движений, последовательности сокращения мышц, изменение силы сокращения иногда по типу избыточности (гиперметрия) .
з) Мимопопадание, или промахивание — наблюдается при выполнении пальценосовой и пальцеуказательной проб.
и) Мегалография — изменение почерка, при котором буквы становятся слишком крупными и неровными.
к) Асинергия — расстройство содружественных движений.
л) «Пьяная» походка — шаткая, неуверенная, с широко расставленными ногами (пошатывание усиливается в сторону пораженного полушария).
м) Гипотония мышц — снижение мышечного тонуса вплоть до полной атонии. Проявляется избыточностью пассивных движений в суставах. Наиболее выражена в случае поражения червя мозжечка, при этом снижаются или утрачиваются сухожильные рефлексы.
н) Головокружение — возникает как результат нарушения связей мозжечка с преддверно-улитковым нервом.
Методика исследования:
1. Определение нистагма: больному предлагают посмотреть на молоточек вверх, вниз и в стороны; при поражении полушария мозжечка определяется крупноразмашистый нистагм, сильнее выраженный при взгляде в сторону поражения
2. Проба на диадохокинез: больной должен быстро пронировать и супинировать кисти вытянутых рук; при поражении полушария мозжечка чередование этих движений на одноименной с ним стороне будет замедленно (адиадохокинез).
3. Пальценосовая проба: больному предлагают с открытыми, затем с закрытыми глазами попасть указательным пальцем одной, а потом другой руки в кончик носа. На стороне поражения мозжечка наблюдается промахивание, иногда сочетающееся с интенционным дрожанием кисти и указательного пальца, выраженность которого нарастает по мере приближения пальца к носу.
4. Коленно-пяточная проба: больному предлагают с открытыми, затем с закрытыми глазами в положении лежа достать пяткой одной ноги колено другой, а потом провести ею по передней поверхности голени до голеностопного сустава и обратно вверх, до колена. На стороне пораженного полушария мозжечка наблюдаются промахи из-за избыточного по объему движения и соскакивание пятки с колена и голени то в одну, то в другую сторону.
5. Пальцеуказательная проба: больному предлагают с открытыми, а затем с закрытыми глазами попасть указательным пальцем в кончик указательного пальца врача или резинку молоточка. На стороне поражения мозжечка наблюдается «мимопопадание», палец больного чаще уклоняется кнаружи от пальца врача.
6. Пробы на дисметрию: Проба Стюарт — Холмса (с ее помощью определяется регуляция удерживания позы; больному предлагают согнуть руку в локтевом суставе, оказывая ему при этом сопротивление. Если затем внезапно прекратить сопротивление, то на стороне поражения мозжечка рука больного с силой ударяется в его грудь), пронаторная проба Тома (больному предлагают вытянуть руки вперед ладонями кверху и закрыть глаза, а потом быстро повернуть кисти ладонями вниз. На стороне поражения мозжечка этот жест сопровождается избыточной пронацией кисти)
7. Проба Бабинского на асинергию: лежащему на спине больному предлагают сесть со скрещенными на груди руками. При выполнении такого движения у больного поднимаются ноги, причем нога на стороне поражения мозжечка поднимается выше. 8. Определение расстройства походки: больному предлагают пройти по комнате вперед и назад (по одной линии) и в стороны (фланговая походка) с открытыми и закрытыми глазами. Если поражен мозжечок, то больной ходят пошатываясь, широко расставляя ноги («пьяная» походка), особенно при поворотах. При поражении полушария мозжечка больной пошатывается или уклоняется в сторону пораженного полушария. Такая походка обусловлена не только нарушением равновесия, но и асинергией.
9. Проба Ромберга: При поражении червя мозжечка наблюдаются пошатывание, падение в стороны и нередко назад. При поражении полушарий больной пошатывается или падает в сторону пораженного полушария мозжечка.
Для выявления нерезкой статической атаксии используется усложненная сенсибилизированная) проба Ромберга. При этом больному предлагают встать таким образом, чтобы носок одной ноги касался пятки другой при положении ступней на одной линии.NB! При поражениях мозжечка контроль зрением мало влияет на выраженность атаксии.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник
