Синдрома приводящей петли после резекции желудка
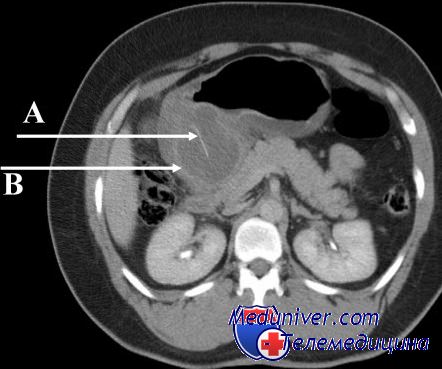
Синдром приводящей петли. Демпинг-синдромСиндром приводящей петли может быть результатом погрешностей в оперативной технике, а также спаечного процесса, когда эвакуация из приводящей петли затруднена. Гораздо чаще причиной этого страдания бывают нарушения функции двенадцатиперстной кишки. Наиболее часто патология возникает в течение первого года после операции, реже — в отдаленные сроки. Заболевание проявляется чувством тяжести и болями в эпигастрии, больше справа, рвотой желчью или желчью с пищей. После рвоты, как правило, наступает облегчение. Нередко заболевание сочетается с грыжей пищеводного отверстия диафрагмы, и тогда в клинической картине проявляются такие симптомы, как срыгивание, отрыжка, изжога, загрудинные боли. Различают три степени тяжести синдрома: легкую, которая проявляется чувством тяжести, небольшими болями и периодически рвотой желчью, среднюю, когда симптомы заболевания выражены резче, и тяжелую—при крайней их выраженности (интенсивные боли, регулярная рвота, похудание, слабость). У ряда больных со временем клинические проявления заболевания уменьшаются. Диагностика проводится на основании характерной клинической картины. Рентгенологическое исследование не имеет решающего значения, так как попадание бария в приводяшее колено анастомоза наблюдается после резекции желудка у многих больных, не страдающих синдромом приводящей петли. Консервативная терапия при синдроме легкой и средней степени тяжести обычно дает хороший эффект. Следует ограничить прием пищи, которая провоцирует синдром (молочные продукты, сладкое). Питаться больной должен небольшими порциями 5—6 раз в день.
Хороший эффект дает переливание крови, белковых препаратов, аминокислот, витаминов. Большую пользу может принести санаторно-курортное лечение. Демпинг-синдром является наиболее частой патологией оперированного желудка. Несомненно, что причинными факторами в развитии этого синдрома служат удаление важной секретирующей зоны и ликвидация привратникового регулирующего механизма. Чаще демпинг-синдром наблюдается у больных с различного рода психоневрологическими изменениями и выраженными вегетативными расстройствами, у которых общие проявления язвенной болезни доминируют над местными. Отмечено, что после резекции желудка по методу Бильрот I демпинг-синдром развивается реже, чем после операции по Бильрот II; имеет значение ликвидация дуоденального пассажа. Определенная роль в патогенезе демпинг-синдрома принадлежит, по-видимому, декомпенсации отводящей петли анастомоза. Клиника демпинг-снндрома характеризуется приступами слабости, наступающими вслед за приемом пищи, как правило, сладкой или молочной. Больные жалуются также на чувство жара, холодный нот, головокружение, сердцебиение, стеснение в груди, тахикардию. В тяжелых случаях возможен обморок. При легком демпинг-синдроме приступы слабости наблюдаются лишь периодически после приема значительного количества сладостей. Диагностика демпинг-синдрома основана па клинических проявлениях. Из рентгенологических признаков имеет значение выявляемая ускоренная эвакуации при наличии клиники демпинг-синдрома. Консервативная терапия предусматривает те же мероприятия, что и при синдроме приводящей петли. Следует значительно ограничить прием пищевых продуктов, которые провоцируют появление демпинг-синдрома. Обычно это сладкая и молочная пища. Отмечено, что подобные больные хорошо переносят более грубую пищу: мясо, рыбу, и том числе соленую, овощи, квашеную капусту. Диету следует подбирать индивидуально, потому что нередко больные плохо переносят один — два определенных вида пищи. Главное, чтобы питание было регулярным, частым и небольшими порциями. Санаторно-курортное лечение также весьма-полезно. Рациональное консервативное лечение у большинства больных дает хороший эффект, в некоторых случаях даже при тяжелом демпинг-синдроме. При безуспешности консервативного лечения показана операция. Если позволяют условия, выполняют реконструкцию операции Бильрот II и Бильрот I. Больным с гистаминрезистентной ахлоргидрией показана реконструктивная гастродуоденоеюнопластика. Эта операция позволяет получить хороший отдаленный результат у 80% больных. – Также рекомендуем “Доброкачественные опухоли желудка. Неэпителиальные опухоли желудка” Оглавление темы “Язвенная болезнь желудка. Опухоли желудка”: |
Источник
Хирургические манипуляции практически всегда связаны с риском. Помимо возможного развития кровотечения во время операции, существуют и более отдаленные осложнения. Особенно это касается обширных манипуляций, при которых производится удаление органа или его части. Примером может служить операция по Бильроту-2. Ее суть состоит в удалении большей части желудка и создании анастомоза с тонким кишечником. После данного хирургического вмешательства часто развивается синдром приводящей петли. Подобное осложнение может возникнуть как сразу после операции, так и через несколько месяцев. При развитии этого состояния или подозрении на него необходимо выполнение еще одного хирургического вмешательства.
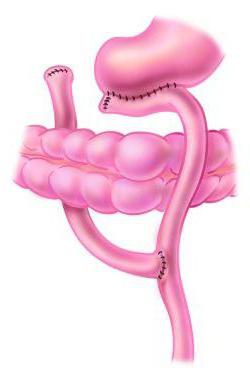
Понятие о синдроме приводящей петли
Синдром приводящей петли после резекции желудка возникает примерно в 13 % случаев. Этот показатель может колебаться от 1 до 50 %, по мнению врачей. Его основным симптомом является рвота желчью, связанная с приемом еды. Синдром приводящей петли – это состояние, при котором часть кишечника является как бы «выключенной» из процесса пищеварения. В результате этого желчь скапливается в данном отделе и при наличии неблагоприятных факторов выплескивается наружу. Другое название этого осложнения – дуоденобиллиарный синдром. Данное состояние является опасным признаком, поэтому требует хирургического лечения.
Причины появления синдрома
Главной причиной развития синдрома приводящей петли является операция по Бильроту-2. Она является массивным хирургическим вмешательством и оказывает влияние на весь организм. Подобную операцию проводят при раке желудка, при развитии осложнений язвенной болезни, которые нельзя устранить более щадящими способами. В результате этой манипуляции ДПК и часть тонкого кишечника перестают активно участвовать в акте пищеварения. Из-за этого развивается синдром приводящей петли.
Факторами, влияющими на появление данного осложнения, служат следующие нарушения:
- Механическая причина. Под ней подразумевается попадание пищевых масс в просвет «выключенной» петли. Также там скапливается желчь, которая тоже задерживает процесс переваривания.
- Потеря мышечного тонуса в «выключенном» отделе. Эта причина часто вызывает хронический синдром приводящей петли после резекции.
- Спазм анастомоза – места соединения культи желудка и тонкой кишки. Также мышцы могут сокращаться и в области отводящей петли.
- Язвенный дефект по ходу анастомоза. Приводит к механической причине появления синдрома приводящей петли. Может развиваться как первично (после операции), так и вторично.
- Перегиб приводящей петли. Обычно развивается вторично.
Синдром приводящей петли: патогенез заболевания
Механизм развития синдрома приводящей петли состоит из нескольких звеньев. В первую очередь происходит нарушение привычных для организма анатомических и функциональных взаимодействий. В результате «искусственной» перестройки пищеварительной системы изменяется процесс эвакуации еды. Пища, попавшая в «выключенную» кишечную петлю, не может пройти дальше. Поэтому возникает ее обратный заброс – рефлюкс. Помимо этого, в патогенезе присутствует воспалительный процесс. Он возникает из-за застоя пищеварительных масс и гипотонии ДПК. Результатом является вторичный кишечный дисбактериоз. Впоследствии он приводит к воспалению органов ЖКТ: холециститу, панкреатиту, эзофагиту.
Клиническая картина при синдроме приводящей петли
Основными проявлениями данного осложнения являются боль и рвота. Неприятные ощущения в животе могут появиться сразу после операции или с течением времени. В первом случае имеет место первичный, острый синдром приводящей петли. Он характеризуется болями схваткообразного и распирающего характера в области правого подреберья и в эпигастрии. При хроническом синдроме приводящей петли клиническая картина выражена не так сильно. Боли имеют место в основном после еды, чаще – при приеме жирной пищи. Независимо от времени возникновения осложнения (острый или хронический период) заболевание проявляется рвотой. Она появляется после нарастания болевых ощущений в животе, обычно следующих за приемом пищи. Из-за частой рвоты возможно выделение до 500 мл желчи в сутки. Следствием этого является прогрессирующее истощение организма. Больные быстро теряют массу тела, испытывают общую слабость.
Синдром приводящей петли: диагностика патологии
Диагностика заболевания начинается со сбора анамнеза (перенесенная резекция желудка) и осмотра больного. В первую очередь необходимо узнать о характере болевых ощущений и частоте рвоты, ее связи с приемами еды. При осмотре следует обратить внимание на асимметрию живота: правый отдел выпирает. Этот симптом проходит после рвоты, так как содержимое петли выходит наружу. Еще одним признаком является желтушность склер и кожного покрова.
Помимо оценки клинических данных, выполняется лабораторная и инструментальная диагностика. Изменения могут быть в ОАК (В-12 дефицитная анемия), мазке крови, копрограмме (появление лейкоцитов, непереваренных жиров). При рентгенологическом излучении отмечается симптом ниши в области приводящей петли, гипермоторная дискинезия. Контрастное вещество заполняет приводящую петлю. Также проводится эндоскопическое обследование. При хроническом синдроме приводящей петли часто отмечаются воспалительные изменения в желчном пузыре и протоках. В некоторых случаях развивается панкреатит. При этом воспалению подвергается и поджелудочная железа. При посеве содержимого кишечника отмечаются бактериальная флора, нарушенное соотношение панкреатических ферментов. Степень тяжести заболевания определяется истощением организма, величиной потери желчи, состоянием пациента.
В чем опасность синдрома приводящей петли: осложнения
Следует помнить, что синдром приводящей петли является опасным осложнением резекции желудка. В результате постоянной потери желчи может произойти сильное истощение организма. Пища, попадающая в организм, не может нормально перевариваться (из-за «выключения» ДПК и части тонкой кишки), и полезные вещества не усваиваются. В результате развития кишечного дисбактериоза органы ЖКТ подвергаются воспалительным процессам. При развитии рефлюкс-эзофагита к перечисленным симптомам добавляются боли за грудиной, чувство «кома в горле». Холецистит сопровождается появлением горечи во рту, тошнотой. Если присоединяется воспаление поджелудочной железы, боли могут усиливаться, иметь опоясывающий характер. При длительно текущем панкреатите возможно развитие сахарного диабета. К осложнениям острого синдрома приводящей петли относятся перитонит и кишечная непроходимость. Эти заболевания требует немедленной хирургической помощи.
Лечение синдрома приводящей петли
Выбор метода лечения зависит от состояния больного, данных лабораторных и инструментальных исследований. Важно знать, какую степень тяжести имеет синдром приводящей петли. Лечение может быть консервативным и оперативным. При легкой степени назначают специальную диету, противовоспалительные и антибактериальные препараты (медикаменты «Цефриаксон», «Ципролет»). В некоторых случаях требуются повторные промывания желудка. При средней и тяжелой степени необходимо оперативное лечение. Оно должно быть направлено на устранение застоя пищи. Чаще всего производят реконструкцию анастомоза. При перегибах приводящей петли ей придают правильное положение и подшивают к брюшине. Объем и вид оперативного лечения может быть различным и зависит от причины осложнения.
Профилактика синдрома приводящей петли
В настоящее время операцию по Бильроту-2 стараются заменить другими хирургическими манипуляциями. Это делается с целью сохранения физиологии пищеварительного тракта. Если операция по Бильроту-2 все же была произведена, необходимо выполнять все профилактические меры, назначенные врачом. В первую очередь к ним относится диета. После резекции нельзя употреблять жирную и тяжелую пищу. Принимать еду нужно 6-7 раз в день малыми порциями и в полужидком состоянии (каши, супы).
Источник
Резекция желудка (resectio – отсечение) – хирургическая операция удаления части желудка с восстановлением непрерывного желудочно-кишечного тракта путем наложения пищеводно-желудочного, желудочно-дуоденального или желудочно-тонкокишечного анастомоза; применяется для лечения язвенной болезни желудка и двенадцатиперстной кишки, опухолей желудка, распространенного полипоза и др.
Постгастрорезекционные синдромы (post – после + gaster – желудок + resectio – отсечение) ПС – различные патологические состояния, развивающиеся в отдаленном периоде после резекции желудка. Возникают, как правило, у больных, оперированных по поводу язвенной болезни.
Частота ПС, их характер и тяжесть зависят от вида оперативного вмешательства и размеров удаленной части желудка. После обширной резекции желудка они выражены у 10-15% больных, приводят к нарушениям питания и общего состояния.
Патогенез ПС сложен и не вполне изучен. Ведущую роль в возникновении этих патологических состояний играют связанные с резекцией желудка нарушения синергизма в деятельности органов пищеварительной системы, расстройства эвакуации пищевых масс из верхних отделов пищеварительного тракта, а также не ликвидированные операцией патогенетические механизмы повторного язвообразования.
Выделяют ПС функциональной (демпинг-синдром, гипогликемический синдром, синдром приводящей петли) и органической природы (рецидивные пептические язвы, рак оперированного желудка), а также метаболические расстройства. Это разделение в значительной мере условно, и нередко ПС наблюдаются в различных сочетаниях. Особое место занимают постваготомические синдромы, возникающие после ваготомии (пересечения стволов или ветвей блуждающих нервов), являющейся составной частью так называемых органосохраняющих оперативных вмешательств при язвенной болезни.
Демпинг-синдром наиболее часто встречается после операций на желудке и возникает вскоре после еды. Быстрое опорожнение оперированного желудка и стремительный пассаж сбрасываемого в тощую кишку содержимого с последующими неадекватными осмотическими и рефлекторными влияниями – таковы основные звенья механизма развития синдрома. Массивное поступление жидкости в просвет тонкой кишки приводит к развитию гиповолемии, снижению сердечного выброса и периферической сосудистой резистентности, что и лежит в основе проявления демпинг-синдрома.
Проявления демпинг-синдрома могут быть разделены на три группы: общего характера (слабость, утомляемость); вазомоторные (сердцебиение, головокружение, головная боль, обморочное состояние); желудочно-кишечные (тошнота, рвота, диарея). В зависимости от выраженности этих симптомов различают демпинг-синдром легкой, средней и тяжелой степени.
Диагноз основывается прежде всего на типичных «послеобеденных» проявлениях синдрома, о которых рассказывают сами больные. Характерные для демпинг-синдрома объективные данные (бледность кожи, потливость, учащение пульса и изменение АД, одышка и др.) можно получить при осмотре больного в момент так называемой демпинговой атаки. Рентгенологическое и радионуклидное исследования позволяют уточнить диагноз. При неврологическом исследовании больных с демпинг-синдромом тяжелой степени часто можно выявить вегетативно-сосудистые и нервно-психические нарушения.
Лечение больных с демпинг-синдромом легкой степени не представляет серьезной проблемы. Его можно купировать диетой: частое высококалорийное питание дробными порциями, ограничение углеводов и жидкости, полноценный витаминный состав пищи. Не следует назначать противоязвенную диету, т.к. она может усугублять проявления синдрома.
При демпинг-синдроме средней тяжести кроме диетотерапии целесообразно принимать средства, замедляющие эвакуацию из желудка и снижающие перистальтику тонкой кишки (препараты атропина, ганглиоблокаторы), проводить общеукрепляющую терапию (инфузии растворов глюкозы с инсулином, парентеральную витаминотерапию). Больным с выраженными психоневрологическими нарушениями показаны нейролептики.
Тяжелый демпинг-синдром, по мнению большинства специалистов, является показанием к хирургическому лечению. Основной смысл реконструктивных операций состоит в замедлении опорожнения оперированного желудка. Наиболее распространенной операцией является реконструктивная гастроеюнодуоденопластика (интерпозиция между культей желудка и двенадцатиперстной кишкой тонкокишечного сегмента). Однако существующие методы консервативного и хирургического лечения тяжелого демпинг-синдрома нельзя признать эффективными: синдром, несмотря на лечение, прогрессирует, и больные стойко теряют трудоспособность. (Более подробно – в статье «Реабилитация больных с демпинг-синдромом»).
Синдром приводящей петли (синдром желчной рвоты, дуоденобилиарный синдром) может развиваться после резекции желудка по способу Бильрот II, когда образуется выключенный с одной стороны слепой отдел кишечника (двенадцатиперстная кишка и сегмент тощей кишки до соединения с культей желудка) и нарушается его моторно-эвакуаторная функция. В основе патогенеза этого синдрома лежит нарушение эвакуации содержимого из приводящей петли и его рефлюкс в желудок вследствие изменения нормальных анатомо-функциональных взаимоотношений.
Отмечаются жалобы на тяжесть или распирающие боли в эпигастральной области и правом подреберье, усиливающиеся после приема пищи. Эти ощущения постепенно нарастают и вскоре завершаются обильной желчной рвотой (иногда с примесью пищи), приносящей заметное облегчение. Частота желчной рвоты и ее обилие определяют степень тяжести синдрома.
Диагноз основывается на характерной клинической картине. При осмотре больного иногда можно отметить заметную асимметрию живота за счет выбухания в правом подреберье, легкую желтушность склер, падение массы тела. Лабораторные исследования могут указывать на нарушение функции печени, отмечается анемия. При рентгенологическом исследовании и фиброгастроскопии можно обнаружить органическую патологию в области анастомоза (рубцовая деформация, пептическая язва), а также массивный рефлюкс и длительный стаз в атоничной приводящей петле, гипермоторную дискинезию отводящей петли, признаки рефлюкс-гастрита.
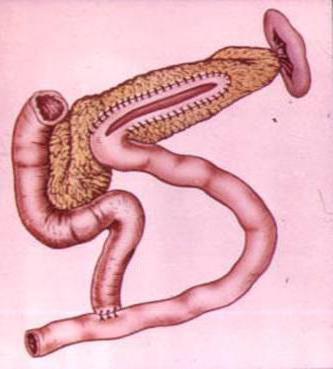
Лечение больных с синдромом приводящей петли легкой степени консервативное: щадящая диета, противовоспалительные средства, повторные промывания желудка. Выраженный синдром с частой и обильной рвотой является показанием к хирургическому лечению. Наиболее обоснованная операция – реконструкция гастроэнтероанастомоза по Ру. При сочетании синдрома с другими пострезекционными нарушениями метод оперативного вмешательства избирают с учетом их особенностей. (Более подробно – в статье «Реабилитация больных с синдромом приводящей петли»).
Рецидивные пептические язвы развиваются после резекции желудка обычно в тощей кишке, в месте ее соустья с желудком или вблизи анастомоза. Частота возникновения пептических язв после обширной резекции желудка, а также после антрумэктомии с ваготомией приблизительно одинакова и составляет 1-3%. Сроки возникновения этой патологии – от нескольких месяцев до многих лет после оперативного вмешательства.
Патогенез пептической язвы, возникшей после резекции желудка, сложен. Хорошо изучены такие их причины, как недостаточная по объему резекция, оставление участка антрального отдела желудка у двенадцатиперстной кишки, формирование чрезмерно длинной приводящей петли, а также неполная ваготомия, если она проводилась в сочетании с экономной резекцией (антрумэктомией). Пептические язвы эндокринной природы (при синдроме Золлингера – Эллисона, аденомах паращитовидных желез и др.) не имеют патогенетической связи с резекцией желудка, хотя по времени и могут развиваться в различные сроки после операции.
По клинической картине пептическая язва сходна с язвенной болезнью, однако отличается большим упорством и постоянством течения. Типичный болевой синдром плохо поддается лечению, периоды ремиссий становятся короткими, больные теряют трудоспособность. Для пептической язвы характерны такие осложнения как кровотечение, перфорация, развитие желудочно-тонко-толстокишечных свищей.
Диагноз, кроме типичной клинической картины, базируется на данных исследования желудочной секреции (высокая кислотопродуцирующая функция оперированного желудка), а также эндоскопического и рентгенологического исследования. Дифференциальный диагноз с такой наиболее частой эндокринной патологией, какой в данном случае является синдром Золлингера – Эллисона, проводят на основании типичной клинической картины и данных лабораторно-инструментальных методов исследования (эндоскопического, лабораторных методов изучения желудочной секреции и уровня гастрина в плазме крови).
Лечение пептической язвы без тяжелых клинических проявлений должно начинаться с консервативных мероприятий. В случае их неэффективности и развития осложнений (кровотечение из язвы, перфорация и др.) показана операция. Выбор метода операции зависит от клинического течения пептической язвы и причин ее развития (резекция желудка, удаление оставленного участка антрального отдела желудка, ваготомия). (Более подробно – в статье «Реабилитация больных с пептическими язвами»).
Анемия после резекции желудка носит, как правило, железодефицитный характер. В ее патогенезе существенное значение имеет резкое снижение продукции соляной кислоты резецированным желудком и быстрый пассаж по тощей кишке, нарушающие всасывание железа и усвоение витаминов. Мегалобластическая (В12-дефицитная анемия) после резекции желудка встречается редко. Лечение включает переливание препаратов крови, назначение препаратов железа, витаминов (С, В1, В12), соляной кислоты или желудочного сока.
Источник – https://www.lood.ru
Костюк И.П.
Смотрите также:
У нас также читают:
Источник
