Синдромы при стенозе митрального клапана
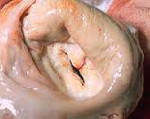

Митральный стеноз – это сужение площади левого атриовентрикулярного устья, приводящее к затруднению физиологического тока крови из левого предсердия в левый желудочек. Клинически сердечный порок проявляется повышенной утомляемостью, перебоями в работе сердца, одышкой, кашлем с кровохарканьем, дискомфортом в груди. Для выявления патологии проводится аускультативная диагностика, рентгенография, эхокардиография, электрокардиография, фонокардиография, катетеризация камер сердца, атрио- и вентрикулография. При выраженном стенозе показана баллонная вальвулопластика или митральная комиссуротомия.
Общие сведения
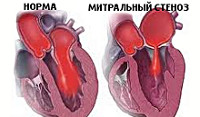
Митральный стеноз
Причины
В 80% случаев стеноз атриовентрикулярного отверстия имеет ревматическую этиологию. Дебют ревматизма, как правило, происходит в возрасте до 20 лет, а клинически выраженный митральный стеноз развивается через 10–30 лет. Среди менее распространенных причин, приводящих к митральному стенозу, отмечены инфекционный эндокардит, атеросклероз, сифилис, травмы сердца.
Редкие случаи митрального стеноза неревматической природы могут быть связаны с тяжелым кальцинозом кольца и створок митрального клапана, миксомой левого предсердия, врожденными пороками сердца (синдромом Лютембаше), внутрисердечными тромбами. Возможно развитие митрального рестеноза после комиссуротомии или протезирования митрального клапана. Развитием относительного митрального стеноза может сопровождаться аортальная недостаточность.
Патогенез
В норме площадь митрального отверстия составляет 4-6 кв. см, а его сужение до 2 кв. см и менее сопровождается появлением нарушений внутрисердечной гемодинамики. Стенозирование атриовентрикулярного отверстия препятствует изгнанию крови из левого предсердия в желудочек. В этих условиях включаются компенсаторные механизмы: давление в полости предсердия повышается с 5 до 20-25 мм рт. ст., происходит удлинение систолы левого предсердия, развивается гипертрофия миокарда левого предсердия, что в совокупности облегчает прохождение крови через стенозированное митральное отверстие. Данные механизмы первое время позволяют компенсировать влияние митрального стеноза на внутрисердечную гемодинамику.
Однако дальнейшее прогрессирование порока и рост трансмитрального гардиента давления сопровождается ретроградным повышением давления в системе легочных сосудов, приводя к развитию легочной гипертензии. В условиях значительного подъема давления в легочной артерии увеличивается нагрузка на правый желудочек и затрудняется опорожнение правого предсердия, что обусловливает гипертрофию правых отделов сердца.
В силу необходимости преодоления значительного сопротивления в легочной артерии и развития склеротических и дистрофических изменений миокарда снижается сократительная функция правого желудочка и происходит его дилатация. При этом возрастает нагрузка на правое предсердие, что в конечном итоге приводит в декомпенсации кровообращения по большому кругу.
Классификация
По площади сужения левого атриовентрикулярного отверстия выделяют 4 степени митрального стеноза:
- I степень – незначительный стеноз (площадь отверстия > 3 кв. см)
- II степень – умеренный стеноз (площадь отверстия 2,3-2,9 кв. см)
- III степень – выраженный стеноз (площадь отверстия 1,7–2,2 кв. см)
- IV степень – критический стеноз (площадь отверстия 1,0–1,6 кв. см)
В соответствии с прогрессированием гемодинамических расстройств течение митрального стеноза проходит 5 стадий:
- I – стадия полной компенсации митрального стеноза левым предсердием. Субъективные жалобы отсутствуют, однако аускультативно выявляются прямые признаки стеноза.
- II – стадия нарушений кровообращения в малом круге. Субъективные симптомы возникают только при физической нагрузке.
- III – стадия выраженных признаков застоя в малом круге и начальных признаков нарушения кровообращения в большом круге.
- IV – стадия выраженных признаков застоя в малом и большом круге кровообращения. У больных развивается мерцательная аритмия.
- V – дистрофическая стадия, соответствует III стадии сердечной недостаточности
Симптомы митрального стеноза
Клинические признаки митрального стеноза, как правило, возникают при площади атриовентрикулярного отверстия менее 2 кв. см. Отмечается повышенная утомляемость, одышка при физическом усилии, а затем и в покое, кашель с выделением прожилок крови в мокроте, тахикардия, нарушение ритма сердца по типу экстрасистолии и мерцательной аритмии. При выраженном стенозе возникает ортопноэ, ночные приступы сердечной астмы, в более тяжелых случаях – отек легких.
В случае значительной гипертрофии левого предсердия может происходить сдавление возвратного нерва с развитием дисфонии. Около 10% пациентов со стенозом митрального отверстия предъявляют жалобы на боли в сердце, не связанные с физической нагрузкой. При сопутствующем коронарном атеросклерозе, субэндокардиальной ишемии возможны приступы стенокардии. Пациенты часто страдают повторными бронхитами, бронхопневмонией, крупозной пневмонией. При сочетании стеноза с митральной недостаточностью часто присоединяется бактериальный эндокардит.
Внешний вид больных с митральным стенозом характеризуется цианозом губ, кончика носа и ногтей, наличием ограниченной багрово-синюшной окраски щек («митральный румянец» или «румянец куклы»). Гипертрофия и дилатация правого желудочка нередко обусловливают развитие сердечного горба.
По мере развития правожелудочковой недостаточности появляется тяжесть в животе, гептомегалия, периферические отеки, набухание шейных вен, водянка полостей (правосторонний гидроторакс, асцит). Основной причиной летального исхода при митральном пороке служит тромбоэмболия легочной артерии.
Диагностика
При сборе сведений о развитии заболевания ревматический анамнез удается проследить у 50–60% пациентов с митральным стенозом. Пальпация надсердечной области выявляет так называемое «кошачье мурлыканье» – пресистолическое дрожанье, перкуторно границы сердца смещены вверх и вправо. Аускультативная картина характеризуется хлопающим I тоном и тоном открытия митрального клапана («митральный щелчок»), наличием диастолического шума. Фонокардиография позволяет соотнести выслушиваемый шум с той или иной фазой сердечного цикла.
- Электрокардиографическое исследование. ЭКГ выявляет гипертрофию левого предсердия и правого желудочка, нарушения сердечного ритма (мерцательную аритмию, экстрасистолию, пароксизмальную тахикардию, трепетание предсердий), блокаду правой ножки пучка Гиса.
- ЭхоКГ. С помощью эхокардиографии удается обнаружить уменьшение площади митрального отверстия, уплотнение стенок митрального клапана и фиброзного кольца, увеличение левого предсердия. Чреспищеводная ЭхоКГ при митральном стенозе необходима для исключения вегетаций и кальциноза клапана, наличия тромбов в левом предсердии.
- Рентгенография. Данные рентгенологических исследований (рентгенографии грудной клетки, рентгенографии сердца с контрастированием пищевода) характеризуются выбуханием дуги легочной артерии, левого предсердия и правого желудочка, митральной конфигурацией сердца, расширением теней полых вен, усилением легочного рисунка и другими косвенными признаками митрального стеноза.
- Инвазивная диагностика. При зондировании полостей сердца обнаруживается повышенное давление в левом предсердии и правых отделах сердца, увеличение трансмитрального градиента давления. Левые вентрикулография и атриография, а также коронарная ангиография показаны всем претендентам на протезирование митрального клапана.
Лечение митрального стеноза
Медикаментозная терапия необходима с целью профилактики инфекционного эндокардита (антибиотики), уменьшения выраженности сердечной недостаточности (сердечные гликозиды, диуретики), купирования аритмий (бета-блокаторы). При тромбоэмболиях в анамнезе назначается подкожное введение гепарина под контролем АЧТВ, прием антиагрегантов.
Беременность женщинам с митральным стенозом не противопоказана в том случае, если площадь атриовентиркулярного отверстия составляет более 1,6 кв. см и отсутствуют признаки сердечной декомпенсации; в противном случае проводится прерывание беременности по медицинским показаниям.
Оперативное лечение проводится при II, III, IV стадиях нарушения гемодинамики. При отсутствии деформации створок, обызвествления, поражения папиллярных мышц и хорд возможно выполнение баллонной вальвулопластики. В остальных случаях показана закрытая или открытая комиссуротомия, в ходе которой рассекаются спайки, створки митрального клапана освобождаются от кальцификатов, удаляются тромбы из левого предсердия, производится аннулопластика при митральной недостаточности. Грубая деформация клапанного аппарата является основанием для протезирования митрального клапана.
Прогноз и профилактика
Пятилетняя выживаемость при естественном течении митрального стеноза составляет 50%. Даже небольшой бессимптомный порок склонен к прогрессированию вследствие повторных атак ревмокардита. Показатель послеоперационной 5-летней выживаемости составляет 85-95%. Послеоперационный рестеноз развивается приблизительно у 30% пациентов в течение 10 лет, что требует проведения митральной рекомиссуротомии.
Профилактика митрального стеноза заключается в проведении противорецидивной профилактики ревматизма, санации очагов хронической стрептококковой инфекции. Пациенты подлежат наблюдению кардиологом и ревматологом и прохождению регулярного полного клинико-инструментального обследования для исключения прогрессирования уменьшения диаметра митрального отверстия.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 24 сентября 2019;
проверки требует 1 правка.
У этого термина существуют и другие значения, см. Стеноз .
Стеноз митрального клапана (на лат. Stenosis ostii atrioventricularis sinistri), (митральный стеноз или сужение левого атриовентрикулярного отверстия) — это часто встречающийся приобретённый порок сердца. Характеризуется сужением предсердно-желудочкового отверстия, приводящие к нарушению диастолического поступления крови из левого предсердия в левый желудочек. Стеноз митрального клапана может быть изолированным или сочетаться с поражением других клапанов, и с недостаточностью митрального клапана.
Эпидемиология[править | править код]
На 100 000 населения 50-80 больных стенозом митрального клапана, чаще встречается у женщин.
Заболевание характеризуется медленным течением. Появление симптомов чаще всего происходит в 40-50 лет.
Врождённый митральный стеноз встречается очень редко.
Этиология[править | править код]
Причиной стеноза митрального клапана в 80 % случаев является раннее перенесённый ревматизм, а остальные 20 % приходится на перенесённые инфекционные заболевания (инфекционный эндокардит, травма сердца и т. д.). Формируется в молодом возрасте, чаще встречается у женщин.
Митральный стеноз заболевание, сопровождающееся нарушением функции клапана расположенным между левыми предсердием и желудочком. Клапан открывается в диастолу, и через него артериальная кровь левого предсердия поступает в левый желудочек. Митральный клапан состоит из двух створок. При митральном стенозе створки клапана утолщаются, в результате происходит уменьшение размера предсердно-желудочкового отверстия. Вследствие, кровь во время диастолы из левого предсердия не успевает откачиваться, и в результате давление в левом предсердии увеличивается. Поэтому, чтобы обеспечить нормальное кровенаполнение левого желудочка, включается ряд вспомогательных компенсаторных механизмов. В полости левого предсердия повышается давление (с нормального в 5 мм до 20-25 мм рт. ст.). Вследствие роста давления, увеличивается градиент давления между левыми предсердие — желудочек, в результате этого облегчается прохождение крови через отверстие митрального клапана.
Патогенез и изменение гемодинамики[править | править код]
В результате увеличения давления в левом предсердии, увеличивается давление в правом желудочке далее в лёгочных артериях и в целом в малом круге кровообращения. Из-за высокого давления в левом предсердии миокард левого предсердия гипертрофируется. Происходит повышенная работа предсердия, при прогрессировании гипертрофируются и стенки правого желудочка. В результате увеличивается давление в лёгочных артериях и в легких.
Клиническая картина[править | править код]
Из-за высокого давления в лёгочных артериях, появляется жалоба на одышку при физической нагрузке. При увеличенной физической нагрузке приток крови в сердце увеличивается и вызывает перенапряжение капилляров, стенок сердца (из-за стеноза атриовентрикулярного клапана)и затрудняется нормальный газообмен. Вследствие этого больные жалуются на одышку при физической нагрузке. При прогрессировании заболевания одышка может появиться и в покое. Очевидная бледность кожи, с выраженным румянцем на щеке с цианозом. Появление акроцианоза (цианоз кончика носа, ушей, подбородка). У больных с высокой лёгочной гипертензией при физической нагрузке цианоз увеличивается и появляется бледность кожи (пепельный цвет кожи)
Источник
I. Синдромы митрального стеноза:
а) Синдромлегочной гипертензии: признаки артериальной и венозной
гипертензии на рентгенограмме. Усиленный, разлитой
правожелудочковый толчок, гипертрофия правого желудочка на ЭКГ,
рентгенограмме (митральная конфигурация сердца), акцент II тона в зоне
легочной артерии.
б)Аускультативные: хлопающий I тон, щелчок открытия митрального
клапана (ЩО), акцент II тона в зоне легочной артерии,
протомезопресистолический шум или протопресистолический; при
мерцательной аритмии – прото- или протомезодиастолический шум. ДШ
усиливается на выдохе, после пробы Вальсальвы достигает прежней
интенсивности через 6-8 сокращений сердца.
в) Фонокардиографический – удлинение (> 0,06″) интервала Q-1 тон,
укорочение интервала II тон-ЩО (< 0,08″), увеличение амплитуды I тона
в зоне верхушки сердца, II тона в зоне легочной артерии.
г) ЭхоКГ – признаки митрального стеноза, дилатация легочной артерии,
гипертрофия ПЖ и ПП.
II. Синдром недостаточности митрального клапана:
а) Синдром перегрузки объемом ЛЖ – усиленный разлитой ЛЖ толчок,
гипертрофия и дилатация ЛЖ по ЭКГ, ЭхоКГ и рентгенограмме.
б) Аускультативные – тихий (реже обычный) I тон, акцент II тона в зоне
легочной артерии, III тон, СШ в зоне верхушки сердца, иррадиирующий
в левую подмышечную область. СШ усиливается на выдохе и после
пробы Вальсальвы достигает прежней интенсивности через 6-8
сокращений сердца.
в) Фонокардиографический – низкая амплитуда I тона, увеличенная
амплитуда II тона в зоне легочной артерии, III тон, систолический шум
(СШ), занимающий всю систолу (убывающий или лентовидный).
г) ЭхоКГ – недостаточность клапана (регургитация), дилатация и
гипертрофия ЛЖ и ЛП.
III. Синдром сочетанного митрального порока.
а) Обычной громкости I тон (реже тихий или усиленный), III тон (иногда
одновременно с ЩО), СШ в зоне верхушки, незначительно
иррадиирующий влево (до переднеподмышечной линии),
протодиастолический или протомезодиастолический шум.
б) ЭхоКГ – незначительный стеноз отверстия и наличие регургитации.
Приложение 2
Клинические синдромы аортального порока
I. Синдромы недостаточности аортального клапана
а) Дилатация и гипертрофия ЛЖ: разлитой, усиленный ЛЖ толчок, признаки
дилатации и гипертрофии ЛЖ по данным инструментальных методов
исследования – ЭКГ, рентгенограмме (аортальная конфигурация сердца),
ЭхоКГ.
б) Аускультативные: тихий (или обычной громкости) I тон, тихий II тон,
ранний диастолический шум (прото- или протомезодиастолический) на
основании сердца (зона аорты) и в зоне Боткина-Эрба. Шум усиливается
на выдохе при изометрическом мышечном напряжении и после
натуживания при пробе Вальсальвы достигает прежней интенсивности
через 6-8 сокращений сердца. Шум Остина Флинта в зоне верхушки.
Фонокардиограмма отражает графическую характеристику аускультативных данных: низкоамплитудные I и II тоны; диастолический шум, начинающийся со II тона, постепенно затухающий в диастоле. Шум Остина Флинта характеризуется некоторым увеличением амплитуды остилляций диастолического шума, примерно, в середине диастолы или пресистоле.
II. Синдром клапанного стеноза устья аорты
а) Гипертрофия ЛЖ. Гипертрофия и дилатация ЛЖ – при возникновении
левожелудочковой недостаточности: усиленный локализованный ЛЖ
толчок, признаки гипертрофии и дилатации ЛЖ по данным
инструментальных методов исследования – ЭКГ, ЭхоКГ,
рентгенография. Аортальная конфигурация сердца при перкуссии и на
рентгенограмме.
б) Аускультативные – тихий или обычной громкости I тон, тихий или
обычной громкости II тон, IV тон (при выраженном стенозе).
Систолический шум в зоне аорты, постепенно усиливающийся, а затем
ослабевающий, иррадиирующий под правую ключицу и на сонные
артерии. Систолический шум зависит от длительности сердечного цикла
при мерцательной аритмии – тише после короткой диастолы и громче
после удлиненной, в экстрасистолическом (желудочковая экстрасистола)
сокращении – тихий.
Фонокардиограмма отражает характеристику звуков при аортальном стенозе: низкоамплитудные I и II тоны (или обычной амплитуды), IV тон, ромбовидный систолический шум.
Приложение3
Программа дифференциально-диагностического поиска при митральном пороке (митральный стеноз, недостаточность митрального клапана) по ведущим симптомам:
Митральный стеноз
I. Гипертрофия ПЖ
а) клапанный стеноз устья легочной артерии
б) правожелудочковая гипертрофическая КМП
в) первичная легочная гипертензия
г) ТЭЛА (рецидивирующая форма)
д) хроническое легочное сердце
е) митральный стеноз
II. Диастолический шум (ДШ) в зоне верхушки сердца
а) трикуспидальный стеноз
б) митральный стеноз
в) шум Остина Флинта
г) шум недостаточности аортального клапана, выслушиваемый лишь
в зоне Боткина-Эрба
Недостаточность митрального клапана
III. Гипертрофия ЛЖ (и СШ в зоне верхушки)
а) недостаточность митрального клапана
б) пролапс митрального клапана с недостаточностью
в) стеноз устья аорты (при наличии симптома Галлавердина – СШ с зоны
основания аорты проводится в зону верхушки сердца)
IV. Систолический шум в зоне верхушки сердца
а) недостаточность митрального клапана
б) пролапс митрального клапана
в) недостаточность трикуспидального клапана
г) дефект межжелудочковой перегородки
д) акцидентальный СШ при его локализации в зоне верхушки сердца
Приложение 3
Программа дифференциально-диагностического поиска при аортальном пороке (недостаточность клапана и клапанный стеноз) по ведущим симптомам:
Недостаточность аортального клапана
I. Гипертрофия ЛЖ (и ДШ на основании сердца)
а) недостаточность аортального клапана
б) незаращенный артериальный проток
II. Диастолический шум на основании сердца
а) недостаточность клапана аорты
б) недостаточность клапана легочной артерии (органическая или функциональный шум Грехема Стилла)
в) незаращенный артериальный проток
г) венозный «шум волчка»
Клапанный аортальный стеноз
III. Гипертрофия ЛЖ (и СШ на основании сердца)
а) клапанный (над- и подклапанный) стеноз устья аорты
б) незаращенный артериальный проток
IV. Систолический шум на основании сердца
а) клапанный (над- и подклапанный) стеноз устья аорты
б) клапанный стеноз устья легочной артерии
в) акцидентальный систолический шум
г) дефект межжелудочковой перегородки
д) гипертрофическая асимметрическая КМП
Приложение 4
Тесты по теме
для контроля исходного уровня знаний:
1. Перечислите фазы сердечного цикла. Покажите по синхроннозаписанным кривым ЭКГ, ФКГ, пульса сонной артерии, левожелудочковой кардиограмме начало и конец каждой фазы
2. Механизм образования 1 тона сердца.
а) закрытие и вибрация М клапана
б) закрытие и вибрация Т клапана
в) мышечный компонент
г) сосудистый компонент
3. Механизм образования II тона сердца в норме:
а) закрытие и вибрация А клапана
б) закрытие и вибрация Л клапана
в) сосудистый компонент
4. Механизм образования III и IУ тонов сердца:
а) вибрация мышцы желудочков
б) вибрация мышцы предсердий
5. Чем образован правый контур сердца на рентгенограмме
а) верхняя полая вена
б) правое предсердие
6. Перечислите дуги левого контура сердца,чем они образованы.
а) 1-аорта
б) 11-легочная артерия
в) 111-ушко левого предсердия
г) 1У –левый желудочек
7. Где находится зона Боткина- Эрба
а) 11 межреберье слева
б) 111 и 1У межреберье слева у грудины
в) 111 и 1У межреберье справа от грудины
8. Локализация левожелудочкового толчка в норме:
а) по срединно-ключичной линии
б) на 1 см кнаружи от срединно-ключичной линии
в) на 1 см кнутри от срединно-ключичной линии
Приложение 4
Ответы на тесты (*) по теме
Источник
