Срединный нерв синдром круглого пронатора
Синдром круглого пронатора. Передний межкостный синдром.
– Анатомия и этиология синдрома круглого пронатора. Синдром круглого пронатора предполагает наличие компрессии срединного нерва в области предплечья, где он проходит между двумя головками круглого пронатора. Эта патология встречается редко и, как правило, возникает у лиц, которым по роду их деятельности приходится совершать повторяющиеся движения, связанные с пронацией предплечья. Такие движения или гипертрофия круглого пронатора могут вызывать компрессию срединного нерва. Другими возможными причинами этого заболевания могут быть фиброзный тяж от круглого пронатора к поверхностному сгибателю пальцев.
– Клиническая картина синдрома круглого пронатора. Доминирующим симптомом является боль по ладонной поверхности предплечья. Иногда наблюдается слабость короткой мышцы, отводящей большой палец, и симптомы нарушения чувствительности в зоне иннервации срединного нерва. Сила самой мышцы круглого пронатора сохраняется. При обследовании могут выявиться болезненность в зоне расположения круглого пронатора и признак Tinel над этой мышцей.
– Диагноз синдрома круглого пронатора ставится преимущественно на основании клинических данных. Результаты ЭДИ часто нормальные, но иногда может наблюдаться замедление СПНВ срединного нерва в сегменте предплечья.

Передний межкостный синдром
– Анатомия и этиология переднего межкостного синдрома. Эта относительно редкая патология срединного нерва включает компрессию передней межкостной ветви срединного нерва в области предплечья, как правило, фиброзным тяжем от круглого пронатора или поверхностных сгибателей пальцев. Это заболевание могут вызвать также другие аномалии предплечья или травма предплечья. Передний межкостный нерв является исключительно двигательным нервом, иннервирующим длинный сгибатель большого пальца, сгибатель I и II пальцев и квадратный пронатор.
– Клиническая картина переднего межкостного синдрома включают боль в предплечье и локте в комбинации с недостаточностью сгибания дистальных фаланг большого пальца, указательного и среднего пальцев или недостаточностью некоторых из этих функций. Больные замечают неспособность соединить вместе большой и указательный пальцы, но в большинстве своем не жалуются на недостаточность пронации, поскольку круглый пронатор — основная мышца, участвующая в пронации — не вовлекается в патологический процесс.
– Диагноз переднего межкостного синдрома устанавливается на основании вышеупомянутых клинических данных и результатов ЭДИ. Исследования СПНВ срединного нерва нормальные, т. к. п. interosseus anterior (AIN) не иннервирует мышцу, в которой определяется скорость проведения импульса по срединному нерву, а чувствительные волокна срединного нерва не проникают в AIN. ЭМГ выявляет потенциалы фибрилляции в одной или нескольких вышеперечисленных мышцах, иннервируемых AIN. Когда AIN вызывает слабость m. flexor pollicis longus (FPL), ЭМГ чрезвычайно полезна при проведении дифференциальной диагностики между частичным синдромом AIN и разрывом сухожилия FPL.
Синдром локтевого канала
– Анатомия и этиология синдрома локтевого канала. Наиболее частой причиной ущемления локтевого нерва в области локтя является его компрессия в локтевом канале. Дно канала формируется средней связкой локтя, а его крышей является апоневроз мышцы локтевого сгибателя кисти. Локтевой нерв проходит через это пространство, а затем под локтевым сгибателем кисти. Давняя травма локтя, с переломом или без него, предрасполагает к позднему развитию нейропатии в области локтевого сустава в результате ущемления нерва (поздний паралич локтевого нерва). Однако у многих пациентов нейропатия локтевого нерва развивается в результате его компрессии в локтевом канале без предшествующей травмы. Повторяющиеся движения в локтевом суставе или длительное сгибание в локтевом суставе могут явиться предрасполагающими факторами.
– Клиническая картина синдрома локтевого канала включает жалобы на нарушение чувствительности в локтевом отделе кисти (пятый палец и медиальная часть четвертого пальца) и в части кисти и запястья, иннервируемой локтевым нервом. Чувствительные расстройства могут заключаться в снижении чувствительности, появлении парестезии и боли. Боль может возникать в медиальной части предплечья и локтя. Отмечается слабость межкостных мышц, малой мышцы, отводящей пальцы, мышцы, приводящей большой палец, и короткого сгибателя большого пальца. При хронической слабости может наблюдаться атрофия мышц и развитие деформации кисти по типу «когтистой кисти». Чаще всего сила локтевого сгибателя кисти сохраняется. Для постановки диагноза нейропатии локтевого нерва необходимо, чтобы сила мышц, иннервируемых срединным и лучевым нервами (С8-Т1), была нормальной.
– Диагноз синдрома локтевого канала устанавливается на основании характерного анамнеза, данных объективного обследования и результатов ЭДИ. При нейропатии локтевого нерва в области локтевого сустава может наблюдаться снижение МПД и ПДЧН локтевого нерва. Могут быть признаки блокады проведения в двигательных волокнах, которая может локализоваться в локтевой области. СПН локтевого нерва может быть замедлена при прохождении через локоть. EMG-исследование выявляет потенциалы фибрилляции и/ или патологические двигательные единичные потенциалы (MUPs) в мышцах кисти, иннервируемых локтевым нервом. Как правило, в локтевом сгибателе кисти потенциалы фибрилляции не наблюдаются, за исключением случаев, когда двигательная часть нерва, иннервирующая эту мышцу, тоже сдавлена.
– Вернуться в оглавление раздела “Неврология.”
Оглавление темы “Радикулопатии. Ущемления. Синдромы ущемления.”:
1. Поясничная радикулопатия. Причины и признаки поясничной радикулопатии.
2. Анамнез поясничной боли. Объективное обследование при поясничной боли.
3. Дифференциальный диагноз поясничной боли. Диагностический подход при поясничной боли.
4. Лечение поясничной боли. Принципы лечения поясничной боли.
5. Боли и парестезии в верхних конечностях при ущемлениях. Анамнез при ущемлениях.
6. Начало ущемления нерва. Провоцирующие факторы ущемления нерва.
7. Системные заболевания и ущемление нерва. Объективное обследование при болях из-за ущемления нерва.
8. Лабораторные исследования при ущемлении нерва. Методы лучевой диагностики ущемления нерва.
9. Синдром карпального канала. Причины и признаки синдрома карпального канала.
10. Синдром круглого пронатора. Передний межкостный синдром.
Источник
Дефиниция. Туннельный синдром круглого пронатора [pronator teres] (КП) – это комплекс чувствительных, двигательных, вегетативных симптомов, возникающий при нарушении питания ствола срединного нерва [median nerve] (СН) в верхней трети предплечья в фиброзно-мышечном канале, образованном локтевой и плечевой головками КП вследствие компрессии и (или) перерастяжения, а также нарушения скольжения СН. Динамический туннельный синдром является подтипом туннельного синдрома КП, при котором симптомы обычно провоцируются физической нагрузкой или определенным положением конечности ([!!!] симптомы туннельного синдрома КП стихают при прекращении действия провоцирующего фактора и возвращаются при повторении движений; неврологическое обследование и исследование нервной проводимости, выполненные в покое, обычно не выявляют изменений).
Этиология. Синдром КП часто развивается после повторяющейся форсированной пронации-супинации предплечья и кисти, и одновременного сжатия пальцев в кулак, например, при пользовании отверткой, при выжимании белья и т.п., при профессиональной деятельности массажиста, мануального терапевта, зубного врача, гитариста и пр. В результате в тканях КП начинается отек, образуются фиброзные спайки, СН может спаяться с окружающими тканями; в этом случае СН фиксируется между брюшками КП. Постоянные рывки дистальнее места фиксации СН при повседневных движениях кисти и руки в целом могут привести к раздражению СН.
Мышца круглый пронатор предплечья (Musculus pronator teres) – наиболее проксимальная мышца, иннервируемая СН (действие КП: главный пронатор предплечья). Ветви к этой мышце отходят от СН в нижней части плеча до прохождения СН между двумя головками КП. В ней (т.е. в мышце КП) выделяют две головки: [1] большая плечевая головка (лат. caput humerale), которая начинается от медиального надмыщелка плечевой кости, медиальной межмышечной перегородки плеча и фасции предплечья, и [2] меньшая локтевая головка (лат. caput ulnare), лежащая под ней и берущая начало от медиального края бугристости локтевой кости. Обе головки образуют несколько сплющенное спереди назад брюшко, которое переходит в узкое сухожилие. Мышца идет косо изнутри кнаружи и прикрепляется к средней трети латеральной поверхности тела лучевой кости. СН проходит между двумя головками КП; при этом локтевая головка оказывается позади нерва, а плечевая – над ним. У некоторых лиц СН проходит через плечевую головку.
[анатомия musculus pronator teres]
читайте также статью: Четыре туннеля для срединного нерва (на laesus-de-liro.livejournal.com) [читать]
Клиника. Для синдрома КП характерны боль в предплечье и гипестезия, а не парестезия. Болевой синдром обусловлен как компрессией СН, так и мышечно-фасциальным болевым синдромом, обусловленным наличием мышечно-фасциальных триггерных точек. В КП триггерные точки чаще всего локализуются в месте прикрепления плечевой головки несколько выше и латеральнее медиального надмыщелка плечевой кости. При пальпации этой зоны боль отражается в область локтевого сустава, дистально в лучевую сторону предплечья и кисти, а у некоторых пациентов – проксимально в область бицепса. Нейропатическая боль из ствола СН обычно тупого, ноющего, мозжащего характера, ощущается в глубине предплечья, области тенара, а также в области лучезапястного сустава. Пальпаторная болезненность в области тенара усиливается при активной пронации предплечья с сопротивлением и при пассивной максимальной супинации предплечья.
Чувствительные расстройства у пациентов с синдромом КП распространяются на всю зону иннервации СН, в том числе и на область тенара, в отличие от компрессии в области запястного канала, когда чувствительные нарушения определяются только в дистальных фалангах большого, указательного, среднего и половины безымянного пальцев, но не в области тенара. Это связано с тем, что СН до входа в область кисти отдает чувствительную ветвь – ладонную кожную ветвь, которая идет в области запястного канала поверхностно (а точнее – вне канала) и разветвляется над проксимальной частью лучевой половины ладони, особенно в области тенара (однако следует помнить, что симптомы синдрома КП могут начинаться с концевых нервных волокон на пальцах, что может привести к ошибочному диагнозу синдрома запястного канала).
При повреждении (компрессии или перерастяжении) СН на уровне КП при мануальном мышечном тестировании определяется функциональная слабость всех мышц, иннервируемых СН, за исключением самого КП. Все мышцы, иннервируемые СН, можно разделить на три группы: [1] мышцы, иннервируемые общим СН до того, как от него отходит передний межкостный нерв (круглый пронатор предплечья, лучевой сгибатель кисти, длинная ладонная мышца, поверхностный сгибатель пальцев); [2] мышцы, иннервируемые передним межкостным нервом (глубокий сгибатель пальцев для второго и третьего пальцев, длинный сгибатель большого пальца, квадратный пронатор); [3] мышцы возвышения большого пальца (мышцы тенара), иннервируются срединным нервом после прохождения запястного канала (короткая мышца, отводящая большой палец, короткий сгибатель большого пальца, мышца, противопоставляющая большой палец) …
… подробнее в статье «Динамический туннельный синдром круглого пронатора: мануальная диагностика и лечение» А.В. Стефаниди, Иркутская государственная медицинская академия последипломного образования – филиал ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» (журнал «Мануальная терапия» №1 (65), 2017) [читать]
читайте также статью: Динамический синдром запястного канала и нагрузочный «тест компьютерной мышки» (на laesus-de-liro.livejournal.com) [читать]
Источник
Компрессия срединного нерва – методы диагностики, лечения по Европейским рекомендациям
Основные синдромы компрессии срединного нерва:
– Пронатор-синдром
– Передний межкостный синдром
– Синдром запястного канала
а) Проксимальное ущемление срединного нерва. Срединный нерв может быть компримирован на различных уровнях в области предплечья. Круглый пронатор в большинстве случаев является фактором компрессии проксимального отдела нерва, но давление на нерв могут также оказывать фиброзные арки поверхностного сгибателя пальцев и апоневроз двуглавой мышцы плеча.
Основными жалобами у пациентов с синдромом пронатора являются боли в проксимальной части предплечья и слабость мышц. Этот синдром может быть связан с парестезиями кисти, но в отличие от синдрома запястного канала это парестезии возникают в дневное время. Внутренней атрофии не происходит. Физикальное исследование выявляет болезненность над местом компрессии. Провокационные тесты и электродиагностика часто не дают результатов. Консервативное лечение заключается в модификации провоцирующих движений или иммобилизации руки с помощью шины. При отсутствии ответа на лечение показана хирургическая декомпрессия.
б) Передний межкостный синдром. Передний межкостный нерв является ветвью срединного нерва. На него могут оказывать давление круглый пронатор или плечевая фасция. Передний межкостный синдром является чисто двигательным синдромом. Может появиться боль в проксимальном отделе предплечья, часто исчезающая при возникновении паралича. Пациент жалуется на отсутствие активного сгибания в межфаланговом суставе большого пальца и/или дистальном межфаланговом суставе указательного пальца. Передний межкостный синдром необходимо дифференцировать от разрыва сухожилий сгибателей. При отсутствии признаков спонтанного улучшения показана хирургическая декомпрессия.
в) Синдром запястного канала. Синдром запястного канала (СЗК) является компрессионным синдромом в результате ущемления нерва. Поэтому обязательным для описания является документирование изменений давления в канале запястья. Объем кистевого туннеля может уменьшаться за счет внешних или внутренних факторов, что и приводит к появлению симптомов.
Синдром запястного канала является наиболее распространенной этиологией компрессионной мононейропатии. Часто фактором компрессии является удерживатель сгибателей из поперечной связки запястья. Тендовагинит сухожилий сгибателей или воспалительные изменения в поперечной связке запястья нередко предполагаются основной причиной идиопатического синдрома запястного канала. Исследования не дают однозначного подтверждения, так как у многих пациентов связки и сухожилия оказываются нормальными. Есть мнение, что пациенты с синдромом запястного канала имеют врожденный анатомически меньший размер канала запястья.
Внутренний синдром запястного канала вызван факторами, которые увеличивают объем содержимого запястного туннеля. Примерами таких патологических изменений являются случаи компрессии нервных структур во время беременности или при метаболических нарушениях. При наружном синдроме запястного канала изменения размеров запястного канала происходят, например, после перелома запястья или артрита лучезапястного сустава. С помощью МРТ Т2-взвешенных изображений с подавлением сигнала от жировой ткани можно выявить отек и ишемию срединного нерва.
Анатомические данные получают при помощи МРТ Т1-взвешенных изображений в плоскости параллельно и поперечно ходу нерва. Для демонстрации анатомических структур запястья также используется УЗИ.
Пока еще не совсем понятна связь этих данных с повышением давления и нейрофизиологией. Классическими симптомами является онемение или покалывание в руках соответственно распределению срединного нерва. Симптомы в ночное время часто являются более тревожными для пациентов, чем днем. Обычны жалобы на нарушения сна с облегчением ощущений при встряхивании пораженной руки. Может появиться боль в запястье. Также возможно выпадение предметов из рук.
Существует большая вероятность того, что пациент с описанными выше симптомами страдает от синдрома запястного канала. Полезным инструментом при диагностике этого заболевания может стать простая анкета. Обязательно следует обследовать руки, т. к. можно обнаружить атрофию возвышения большого пальца кисти, который является симптомом на поздних стадиях заболевания. Мышца, отводящая мизинец, должна быть проверена на наличие пареза. Выполняются тесты Durkan и Phalen, оценивается симптом Тинеля и обязательно исследуется дискриминационная чувствительность с помощью двухточечного дискриминационного теста или теста с мононитью.
Если синдром запястного канала определяется только по клиническим параметрам, должны быть включены несколько симптомов. Szabo показал, что у пациентов с завершенной диаграммой руки, ночными болями и нарушениями чувствительности высокой чувствительностью и специфичностью обладают положительный тест Durkan и тест с монофиламентной нитью. Если все четыре параметра были выявлены, то диагноз синдром запястного канала был верным у 86% пациентов.
Atroshi обнаружил у 30% пациентов с «типичными» клиническими симптомами синдрома запястного канала нормальные результаты нейрофизиологического исследования, у 32% с неопределенными клиническими симптомами результаты нейрофизиологического исследования были положительными, и у 18% лиц, не имеющих никаких симптомов, нейрофизиологическое исследование также было положительным.
Клинические симптомы и результаты нейрофизиологических изменений меняются и нередко сочетаются так, что синдром запястного канала можно разделить на четыре группы:
1. Периодическая ишемия сенсорных нейронов без значительного нарушения чувствительности нервной проводимости. Клинически эти больные страдают от акропарастезий, но нет документированных нарушений чувствительности.
2. Хроническая ишемия сенсорных аксонов с фокусным снижением скорости сенсорной нервной проводимости в связи с частичной демиелинизацией, и проявляющейся клинически незначительной гипостезией и ночными болезненными парестезиями.
3. Аксональная дегенерация со снижением проводимости, снижением амплитуды потенциалов сенсорных нервов и денервацией потенциалов в отводящей мизинец мышце. Клинически это проявляется нарушением чувствительности и атрофией мышц и парезом мышцы, отводящей мизинец.
4. Потеря многих аксонов и последующее значительное снижение проводимости, а в терминальной стадии прекращение функционирования волокон. В то же время отмечаются стойкая гипастезия/анестезия и найдено меньше клинических симптомов, в том числе отсутствие ночной парестезии.
Из этого следует, что документирование функциональных нарушений срединного нерва и клинические нейрофизиологические исследования играют важную роль в описании и определении типа синдрома запястного канала при решении вопроса о хирургической декомпрессии. Следует учитывать, что в первой группе не очевидно изменение давления в канале запястья при использовании методов нейрофизиологии.
Для оценки состояния нерва в запястном канале полезны такие исследования как МРТ или сонография. Золотым стандартом в диагностике синдрома запястного канала до сих пор считаются электродиагностические методы. Это неверно, так как электродиагностические тесты могут быть отрицательными, в отличие от нейровизуализационных срезов запястного канала. Важную роль играют технические факторы, такие как усиление, настройки фильтра, размеры электродов, форма и материал, расстояние между электродами и температура кисти/руки. В настоящее время используются преимущественно поверхностные электроды.
Нейрофизиология фокусируется на мышцах, альфа-волокнах двигательного нерва и крупных миелинизированных чувствительных нервных волокнах, тогда как вегетативные функции и сенсорные функции при участии тонких миелиновых волокон или немиелинизированных С-волокон систематически не исследуются. Но именно эти волокна предположительно в первую очередь поражаются при синдроме запястного канала. Электродиагностика является важным методом, так как позволяет получить объективное описание симптомов, более точное, чем субъективные данные полученные от пациента.
Оценка кистевой диаграммы является методом выбора в большой группе пациентов для скрининга. Инъекции стероидов в запястье могут давать значительное облегчение симптомов, но эффект часто носит временный характер. Применение пероральных стероидов также может давать положительный результат, но это лечение не рекомендуется из-за побочных эффектов. Положительный эффект от лечения витамином В6 пока не доказан. В более легких случаях синдрома запястного канала, например, во время беременности, показано наложение шины для обездвиживания в лучезапястном суставе.
Хирургическая декомпрессия нерва является предпочтительным методом лечения и может выполняться открытым способом или с использованием эндоскопических методов. Открытая хирургия включает в себя несколько типов хирургических вмешательств. Можно выполнить лишь разрезы проксимальнее складки по средней линии, пересечь складку в косом или прямом направлении, поперечно по ходу третьего промежутка, на третьем пальце, на безымянном пальце или по складке возвышения большого пальца. Разрезы могут быть прямыми, изогнутыми, S-образными, комбинированными с длиной от 2 до 8 см. Интраоперационное увеличение может использоваться или нет, но мы считаем использование операционного микроскопа целесообразным.
Даже лупы лучше невооруженного взгляда. Без микроскопа увеличивается риск неправильной мобилизации, повреждения нервов и сосудов. Должна использоваться биполярная коагуляция, что предотвращает послеоперационные кровотечения.
Хирургическая декомпрессия выполняется под местной анестезией со жгутом или без него. Описан ряд ограниченных возможностей и специальных инструментов. Совсем недавно Krishnan была разработана комбинированная эндоскопическая/микрохирургическая техника. Выбор метода и техники хирургической операции зависит от опыта и подготовки хирурга.
Поскольку двигательная ветвь имеет различные уровни отхождения от нерва, она становится уязвимой во время операции, что требует особого внимания.
Результаты после операции впечатляют: более чем 90% пациентов выздоравливают. Некоторые пациенты жалуются на послеоперационные боли, которые обычно спонтанно исчезают через несколько месяцев.
Принято считать, что после эндоскопической декомпрессии реабилитация часто занимает меньше времени и пациенты быстрее возвращаются на работу. В недавнем обзоре, проблемы связанные с возможностью возвращения к определенным видам деятельности и компенсации, были обсуждены в ряде изданий США, при этом разницы между открытыми и эндоскопическими методами обнаружено не было, в то время как в странах Скандинавии служащие, как правило, дольше остаются на больничном, чем «синие воротнички» (рабочие, выполняющие физическую работу).
Это может быть связано с различиями в структуре общества. Частота осложнений при открытых операциях такая же, как при эндоскопических, но тяжесть осложнений, например, повреждение нерва и инфекция глубоких структур кисти, гораздо выше. На рисунке ниже показано определение сроков операции.
Серьезные осложнения являются следствием небрежности или недостаточного опыта, а надежный способ их предотвращения — проведение операции под прямым визуальным контролем.
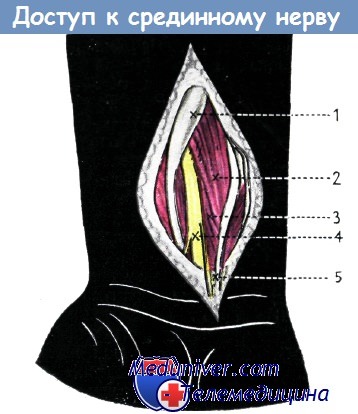
Отыскание срединного нерва в нижней трети предплечья. На коже производится дугообразный разрез. Сухожилие длинной ладонной мышцы оттягивается в локтевом направлении.
Срединный нерв располагается между сухожилиями лучевого сгибателя кисти и поверхностным сгибателем пальцев.
1. Лучевой сгибатель кисти,
2—3. поверхностный сгибатель пальцев,
4. срединный нерв,
5. сухожилие длинной ладонной мышцы

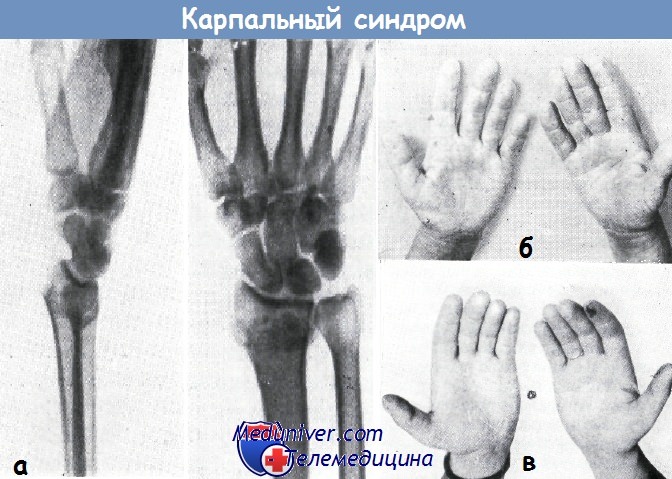
а – рентгеновская картина перелома луча, осложненного симптоматическим карпальным «туннель-синдромом»
б – атрофия тенара вследствие сдавливания срединного нерва
в – двусторонняя атрофия тенара вследствие сдавливания срединного нерва

Учебное видео анатомии мышц и нервов верхней конечности (ветвей плечевого сплетения)

– Также рекомендуем “Компрессия локтевого нерва – методы диагностики, лечения по Европейским рекомендациям”
Оглавление темы “Нейрохирургия нервов.”:
- Повреждение нерва – причины, симптомы и диагностика
- Электромиография (ЭМГ) – показания, возможности
- Исследование нервной проводимости – показания, методы
- Оценка результатов электромиографии (ЭМГ) и исследования нервной проводимости
- Принципы лечения повреждений периферических нервов
- Компрессия срединного нерва – методы диагностики, лечения по Европейским рекомендациям
- Компрессия локтевого нерва – методы диагностики, лечения по Европейским рекомендациям
- Компрессия лучевого нерва – методы диагностики, лечения по Европейским рекомендациям
- Компрессия плечевого сплетения – методы диагностики, лечения по Европейским рекомендациям
- Травма плечевого сплетения – методы диагностики, лечения по Европейским рекомендациям
Источник
