Тип аллергической реакции при синдром
Лекарственное средство (препарат, лекарство) — это природное или искусственно созданное вещество (смесь веществ), представленное в форме таблетки, раствора или мази, которое предназначено для лечения, профилактики и диагностики заболеваний. Прежде чем препараты допускают к использованию, они проходят клинические исследования, в ходе которых выявляются их лечебные свойства и побочные эффекты.
С древних времён люди для спасения своей жизни и избавления от страданий использовали различные природные лекарственные средства, которые содержались в растениях или животном сырье. С развитием такой науки, как химия, выяснилось, что целебные свойства этих средств заключаются в определённых химических соединениях, которые избирательно воздействуют на организм. Постепенно эти “лечебные” соединения стали синтезировать в лабораторных условиях.
В связи с возникновением всё большего количества лекарств и широкого их применения для лечения разных патологий всё чаще стали возникать нежелательные реакции на препараты. Их можно разделить на две основные группы:
- предсказуемые и дозозависимые;
- непредсказуемые и дозонезависимые.
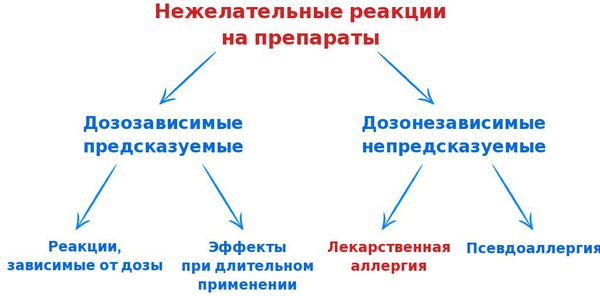
Также нежелательные реакции подразделяют на четыре типа:
- Нежелательные реакции, зависимые от дозы — реакции, связанные с фармакологическими свойствами препарата (например, токсичное влияние на печень парацетамола или кардиотоксичность дигоксина). Они составляют до 90% всех НР. Их возникновение предсказуемо и зависит от дозировки препарата. Летальность таких НР невысока. Для их устранения, как правило, достаточно уменьшить дозу лекарства или отменить его.
- Эффекты при длительном применении — предполагается зависимость от препарата, синдром отмены, толерантность (невосприимчивость) или эффекты подавления выработки гормонов (например, повышение артериального давления после отмены празозина и клофелина; тахикардия после отмены бета-блокаторов; развитие толерантности к нитратам или синдром Кушинга на фоне применения кортикостероидов). В таких случаях необходимо снизить дозу, сделать перерыв в приёме либо отменить препарат.
- Отсроченные эффекты — реакции, возникающие через какое-то время от начала приёма лекарства (например, нарушение репродуктивной функции или канцерогенность). Они встречаются редко и, как правило, являются дозозависимыми.
- Нежелательные реакции, не зависимые от дозы — реакции, в основе которых лежат иммуноаллергические или генетические механизмы. Они непредсказуемы и не зависят от дозы препарата. Возникают реже, чем первый тип НР, но имеют более серьёзные, жизнеугрожающие последствия (лекарственная аллергия, лекарственная непереносимость и идиопатические реакции). В таких случаях необходима отмена препарата и запрет на его дальнейшее использование.
Лекарственная аллергия — это реакция организма, связанная с повышенной чувствительностью к препарату, в развитии которой участвуют механизмы иммунной системы.[2] Аллергическую реакцию на препараты также называют лекарственной гиперчувствительностью.
В настоящее время количество пациентов, обращающихся к аллергологам в связи с предполагаемой аллергией на медикаменты, неуклонно растёт.
Вызвать лекарственную аллергию может любой препарат.[10] К лекарствам, чаще всего вызывающим аллергические реакции, относят:
- антибактериальные препараты — пенициллины и другие бетта-лактамные антибиотики, сульфаниламидные препараты и ванкомицин (гликопептидный антибиотик);
- анальгетики (болеутоляющие) и нестероидные противовоспалительные средства (НПВС) — аспирин, диклофенак, ибупрофен;
- пиразолоны — анальгин;
- местные анестетики — новокаин, прокаин, лидокаин.
Факторы риска лекарственной аллергии:
- другие виды аллергии, имеющиеся у человека;
- наследственность;
- одновременное применение большого количества препаратов;
- персистирование (длительное выживание в организме) герпес-вирусов (например, вируса Эпштейна — Барра);
- возраст (чем старше человек, тем выше риск развития аллергической реакции на препарат);[7]
- наличие нескольких заболеваний одновременно (особенно болезней печени и почек).[8][9]
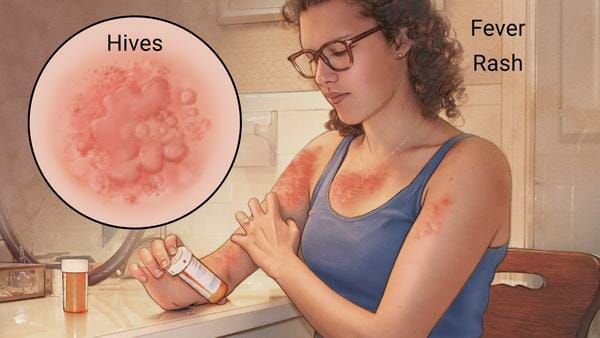
Аллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев.
Выделяют три группы симптомов лекарственной аллергии:
- проявления, возникающие в первые минуты или в течение часа после введения препарата — острая крапивница, анафилактический шок, бронхоспазм, ангиоотёк;
- аллергические реакции подострого типа, развивающиеся до 24 часов после применения препарата — макулопапулёзная экзантема, лихорадка, тромбоцитопения, агранулоцитоз;
- симптомы, формирующиеся в течение нескольких дней или недель после использования лекарства — сывороточная болезнь, поражение внутренних органов, лимфоаденопатия, васкулит, артралгия.
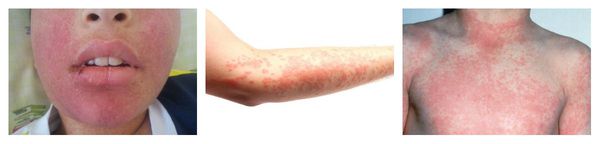
Наиболее частые проявления лекарственной аллергии:
- крапивница — возникновение на коже тела и лица элементов сыпи от мелких бледно-розовых до крупных пятен ярко розового или даже бордового цвета, занимающих практически всю площадь тела (отличительной особенностью является зуд этих элементов);
- повышение температуры на фоне высыпаний (не всегда);
- отёки лица или век (чаще всего асимметричный);
- поражение верхних дыхательных путей (бронхоспазм).
При лекарственной аллергии возможны нарушения различного характера:
- системные (поражающие весь организм);
- локализованные:
- кожные поражения;
- поражения других органов и систем.[11]
СИСТЕМНЫЕ ПОРАЖЕНИЯ
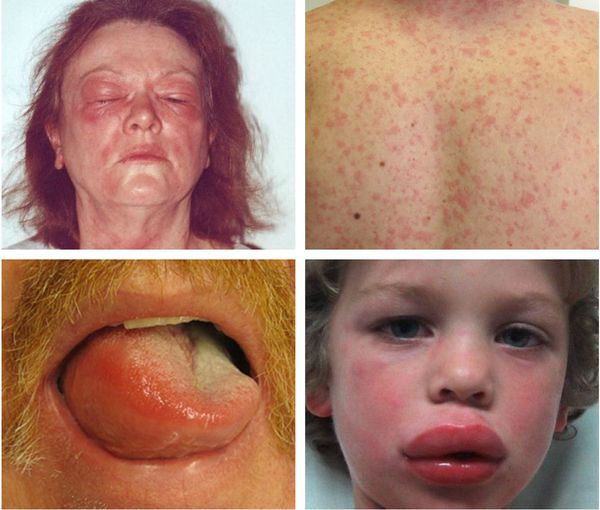
Анафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена.
Об анафилаксии свидетельствует появление двух и более следующих симптомов:
- распространённая крапивница на коже и/или слизистых, которая сопровождается зудом и/или покраснением, отёком губ, языка или нёбного язычка;
- кашель, чихание, заложенность носа, хрипы в груди, одышка, затруднение дыхания (иногда с шумом и свистом) и, как следствие, гипоксемия (недостаток кислорода в крови);
- резкое падение артериального давления (АД), потеря сознания, паралич сфинктеров;
- изменения со стороны пищеварительной системы — спастические боли в животе и рвота.
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста.
Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше.
Острые тяжёлые распространённые дерматозы:
- Многоформная экссудативная эритема (МЭЭ) — высыпания различной формы, представленные очаговыми покраснениями и “мишеневидными” папулами, которые могут перерасти в везикулы и буллы (пузыри), а также в эрозии. Сыпь, как правило, возникает на коже кистей, стоп, гениталий и слизистых оболочках.
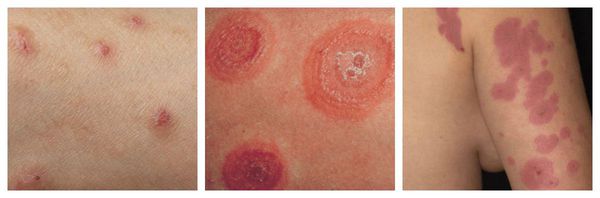
- Синдром Стивенса — Джонсона (ССД) — тяжёлая форма МЭЭ, при которой поражаются не только кожа и слизистые, но и внутренние органы. Площадь аллергических высыпаний на коже занимает не более 10%. Сопровождается лихорадкой и недомоганием.
- Токсический эпидермальный некролиз (синдром Лайелла) — тяжёлая аллергическая реакция, угрожающая жизни, проявляющаяся распространённым поражением кожного и слизистого покрова (более 30% поверхности), шелушением кожи, тяжёлой интоксикацией и нарушениями функционирования всех органов. Зачастую этому состоянию предшествует МЭЭ и ССД.[2]
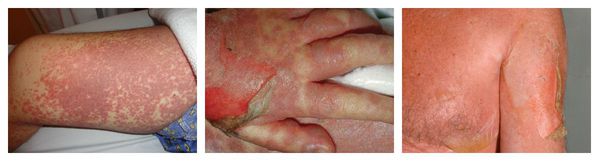
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
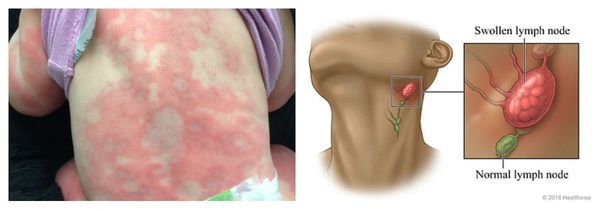
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела).
Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии “бабочки” на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель.
Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов.
Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.

КОЖНЫЕ ПОРАЖЕНИЯ
Макулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты.
Крапивница — единичные или множественные волдыри различного размера и локализации, способные сливаться и сопровождаться ангиоотёком. Как правило, сыпь исчезает бесследно. Провоцирующие препараты: НПВС, ингибиторы АПФ, рентгеноконтрастные (йодосодержащие) вещества, витамины группы В, наркотические анальгетики, сульфаниламиды, пенициллины и другие антибиотики.
Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
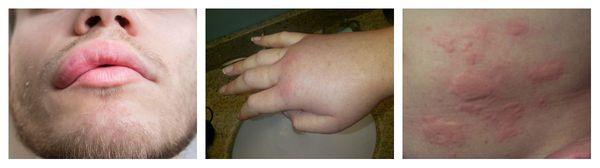
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
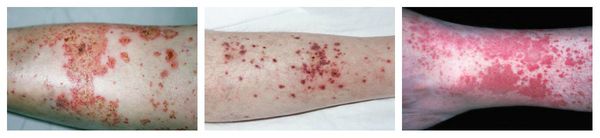
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики.
Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
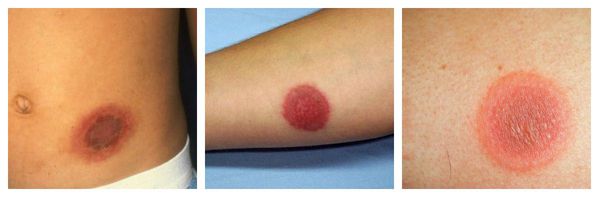
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины.
Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения).
Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
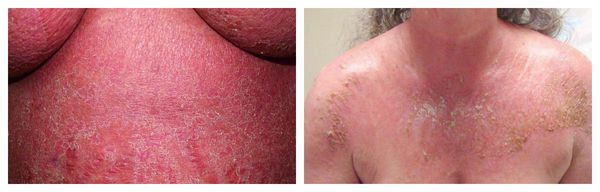
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
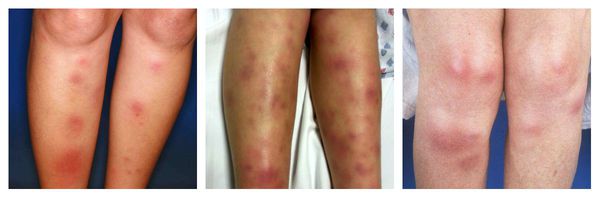
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
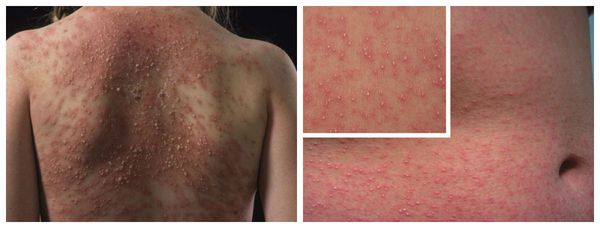
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМ
Помимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
- поражения органов дыхания — ринит, бронхоспазм, воспаление лёгкого и образование в нём эозинофильного инфильтрата (синдром Леффлера) — по причине аллергии на пиразолоны, карбамазепин, ацетилсалициловую кислоту и другие НПВС, ингибиторы АПФ, β-блокаторы, пенициллины и сульфаниламиды;
- поражения системы кроветворения — гемолитическая анемия и тромбоцитопения — в ответ на приём стрептомицина, хинидина, рифампицина, пенициллина, ибупрофена и прочих сульфаниламидов, производных сульфанилмочевины, тиазидных диуретиков и соли золота;
- поражение органов кровообращения — миокардит (встречается крайне редко) — при приёме сульфаниламида, пенициллина и метилдопы;
- поражения ЖКТ и гепатобилиарной системы — гастроэнтероколит, холестаз, острый гепатит, хронический гепатит (редко) — при приёме пиразолонов, сульфасалазина, карбамазепина, аллопуринола, сульфаниламидов, галотана, изониазида и фенитоина;
- поражения мочевыделительной системы (встречаются крайне редко) — острый интерстициальный нефрит и гломерулонефрит — следствие реакции организма на соли золота, НПВС, героин, каптоприл, сульфаниламиды, пеницилламин, пенициллины и другие β-лактамы, рифампицин, ципрофлоксацин и аллопуринол;
- поражения нервной системы — периферические невриты — реакция на соли золота и сульфаниламиды.
Большинство лекарств — это простые химические вещества небелковой природы, которые подвергаются метаболическим превращениям в организме. Если в результате биотрансформации препарата образуется вещество, которое способно соединяться с белком организма, то создаётся предпосылка для сенсибилизации — повышения чувствительности организма к чужеродным веществам (антигенам).
Так как в иммунологическом отношении лекарства являются неполноценными антигенами (т. е. гаптенами), то для сенсибилизирующего действия они должны превратиться в полный гаптен.
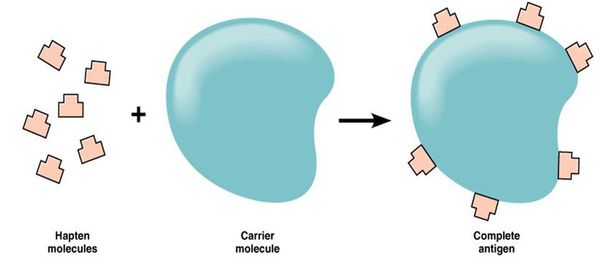
В связи с этим для развития лекарственной аллергии необходимы, по меньшей мере, три этапа:
- образование гаптена — превращение лекарственного препарата в форму, которая может реагировать с белками организма;
- соединение гаптена с белком конкретного организма или другой соответствующей молекулой-носителем, что приводит к образованию полного антигена;
- развитие иммунной реакции организма на образовавшийся комплекс гаптен-носителя, ставшего для организма чужеродным.
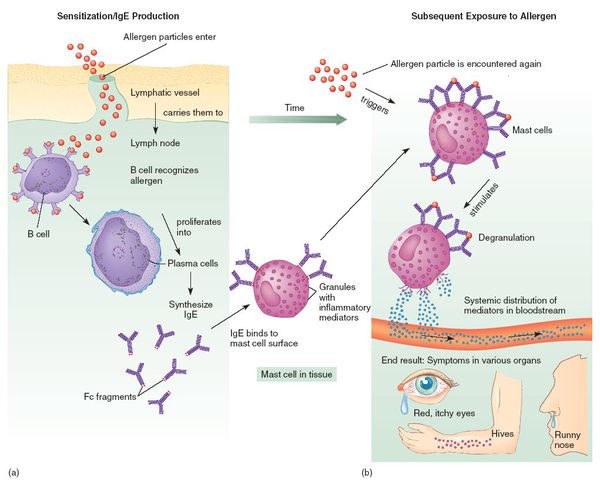
При развитии иммунного ответа на лекарственные препараты продуцируются гуморальные антитела (в том числе IgE) и сенсибилизированные Т-лимфоциты.
ЛА зачастую развивается после повторного приёма препарата. В редких случаях сенсибилизация не происходит, и аллергическая реакция возникает после первого применения лекарства. Такие ситуации относятся к псевдоаллергиям из-за отсутствия третьего этапа — развития иммунной реакции.[9]
Лекарственную аллергию можно классифицировать по механизму её развития.[2]
| Тип | Вид иммунного ответа | Патофизиология | Клинические симптомы | Типичная хронология реакции |
|---|---|---|---|---|
| I | IgE-зависимые реакции (немедленные) | Дегрануляция тучных клеток и базофилов | анафилактический шок, ангиоотёк, крапивница, ринит, бронхоспазм, конъюнктивит | от нескольких минут до одного часа (реже 1-6 часов) после последнего приёма препарата |
| II | Цитото- ксические реакции | комплимент- зависимая и IgG цитотоксичность | цитопения, гломерулонефрит, гемолитическая, волчаночноподобный синдром, анемия | на 5-15 день после начала приёма подозреваемого препарата |
| III | Иммуно- комплексные реакции | Иммунные комплексы IgM или IgG + комплимент или FcR | сывороточная болезнь, васкулит, крапивница, феномен Артюса | • на 7-8 день ⠀для сывороточной ⠀болезни ⠀и крапивницы; • на 7-21 день ⠀для васкулита |
| IV a | Th1 (IFNy) | Моноцитарное воспаление | контактный аллергический дерматит, экзема | на 1-21 день от начала приёма препарата |
| IV b | Th2 (IL-4 и IL-5) | Эозинофильное воспаление | DRESS-синдром, макулопапулёзная экзантема | • один или ⠀несколько дней ⠀для экзантемы; • 2-6 недель ⠀для DRESS- ⠀синдрома |
| IV c | Цитото- ксические Т-лимфоциты | Гибель кератиноцитов, вызванная CD4 или CD8 | макулопапулёзная экзантема, синдром Стивенса — Джонсона, синдром Лайелла, пустулёзная экзантема | • на 1-2 день ⠀для фиксированных ⠀высыпаний; • на 4-28 день ⠀для ССД и ТЭН |
| IV d | Т-лимфоциты (IL-8 CXCL8) | Нейтрофильное воспаление | острый генерализованный экзантематозный пустулёз | обычно на 1-2 день, но может быть и позже |
Источник
Аллергической реакцией называют изменение свойства человеческого организма отвечать на воздействие окружающей среды при повторных воздействиях на него. Подобная реакция развивается как ответ на влияние веществ белковой природы. Чаще всего они попадают в организм через кожу, кровь или дыхательные органы.
Такими веществами бывают чужеродные белки, микроорганизмы и продукты их жизнедеятельности. Поскольку они способны влиять на изменения чувствительности организма, именуются аллергенами. Если вещества, вызывающие реакцию, образуются в организме при повреждении тканей, их называют аутоаллергенами, или эндоаллергенами.
Внешние вещества, попадающие в организм, именуются экзоаллергенами. Реакция проявляется к одному или нескольким аллергенам. Если имеет место последний случай, это поливалентная аллергическая реакция.
Механизм воздействия вызывающих аллергию веществ таков: при первичном попадании аллергенов организм вырабатывает антитела, или противотела, — белковые вещества, противостоящие конкретному аллергену (например, цветочной пыльце). То есть в организме вырабатывается защитная реакция.
Повторное попадание того же аллергена влечет изменение ответной реакции, что выражается либо приобретением иммунитета (пониженной чувствительности к конкретному веществу), либо повышением восприимчивости к его действию вплоть до сверхчувствительности.
Аллергическая реакция у взрослых и детей является признаком развития аллергических заболеваний (бронхиальной астмы, сывороточной болезни, крапивницы и т. д.). В развитии аллергии играют роль генетические факторы, что отвечает за 50% случаев возникновения реакции, а также окружающая среда (например, загрязнение воздуха), аллергены, передающиеся через пищу и воздух.
Аллергические реакции и иммунная система
Вредоносные агенты устраняются из организма антителами, вырабатываемыми иммунитетом. Они связывают, нейтрализуют и удаляют вирусы, аллергены, микробы, вредные вещества, попадающие в организм из воздуха или с пищей, раковые клетки, отмершие после травм и ожогов ткани.
Каждому конкретному агенту противостоит специфическое антитело, к примеру, вирус гриппа устраняют антигриппозные антитела и т. д. Благодаря налаженной работе иммунной системы из организма устраняются вредоносные вещества: он защищен от генетически чуждых компонентов.
В удалении чужеродных веществ принимают участие лимфоидные органы и клетки:
- селезенка;
- вилочковая железа;
- лимфатические узлы;
- лимфоциты периферической крови;
- лимфоциты костного мозга.
Все они составляют единый орган иммунной системы. Действующими ее группами являются В- и Т-лимфоциты, система макрофагов, благодаря действию которых обеспечиваются разнообразные иммунологические реакции. Задача макрофагов состоит в нейтрализации части аллергена и поглощении микроорганизмов, Т- и В-лимфоциты полностью устраняют антиген.
Классификация
В медицине аллергические реакции различают в зависимости от времени их возникновения, особенностей действия механизмов иммунной системы и др. Наиболее применяемой является классификация, согласно которой аллергические реакции разделены на замедленный или немедленный типы. Ее основа — время возникновения аллергии после контакта с возбудителем.
Согласно классификации реакция:
- немедленного типа — появляется в течение 15–20 мин.;
- замедленного типа — развивается через сутки-двое после воздействия аллергена. Недостаток такого разделения состоит в невозможности охватить разнообразные проявления заболевания. Есть случаи, когда реакция возникает через 6 или 18 часов после контакта. Руководствуясь данной классификацией, трудно отнести подобные явления к определенному типу.
Распространена классификация, в основу которой положен принцип патогенеза, то есть особенности механизмов повреждения клеток иммунной системы.
Выделяют 4 типа аллергических реакций:
- анафилактический;
- цитотоксический;
- Артюса;
- замедленная гиперчувствительность.
Аллергическая реакция І типа называется также атопической, реакцией немедленного типа, анафилактической или реагиновой. Она возникает через 15–20 мин. после взаимодействия антител-реагинов с аллергенами. В результате в организм выделяются медиаторы (биологически активные вещества), по которым можно увидеть клиническую картину реакции 1-го типа. Этими веществами бывают серотонин, гепарин, простагландин, гистамин, лейкотриены и проч.
Второй тип чаще всего связан с возникновением лекарственной аллергии, развивающейся из-за гиперчувствительности к медицинским препаратам. Результатом аллергической реакции становится соединение антител с видоизмененными клетками, что приводит к разрушению и удалению последних.
Гиперчувствительность третьего типа (прецитипиновая, или иммунокомплексная) развивается вследствие соединения иммуноглобулина и антигена, что в комплексе приводит к повреждению тканей и их воспалению. Причиной реакции являются растворимые белки, которые попадают повторно в организм в большом объеме. Такими случаями бывают вакцинации, переливание плазмы крови или сыворотки, инфицирование грибами плазмы крови или микробами. Развитию реакции способствует образование белков в организме при опухолях, гельминтозах, инфекциях и других патологических процессах.
Возникновение реакций 3-го типа может указывать на развитие артрита, сывороточной болезни, вискулита, альвеолита, феномена Артюса, узелковых периартериитов и др.
Аллергические реакции IV типа, или инфекционно-аллергические, клеточно-опосредованные, туберкулиновые, замедленные, возникают из-за взаимодействия Т-лимфоцитов и макрофагов с носителями чужеродного антигена. Эти реакции дают знать о себе во время контактного дерматита аллергической природы, ревматоидных артритов, сальмонеллеза, лепры, туберкулеза и других патологий.
Аллергию провоцируют микроорганизмы-возбудители бруцеллеза, туберкулеза, лепры, сальмонеллеза, стрептококки, пневмококки, грибы, вирусы, гельминты, опухолевые клетки, измененные собственные белки организма (амилоиды и коллагены), гаптены и др. Клинические проявления реакций бывают разными, но чаще всего инфекционно-аллергическими, в виде конъюнктивита или дерматита.
Типы аллергенов
Пока нет единого разделения веществ, приводящих к аллергии. В основном их классифицируют по пути проникновения в человеческий организм и возникновению:
- промышленные: химические вещества (красители, масла, смолы, дубильные вещества);
- бытовые (пыль, клещи);
- животного происхождения (секреты: слюна, моча, выделения желез; шерсть и перхоть преимущественно домашних животных);
- пыльцевые (пыльца трав и деревьев);
- инсектные (яды насекомых);
- грибковые (грибковые микроорганизмы, попадающие с пищей или воздушным путем);
- лекарственные (полноценные или гаптены, то есть выделяющиеся в результате метаболизма лекарств в организме);
- пищевые: гаптены, гликопротеиды и полипептиды, содержащиеся в морепродуктах, меде, коровьем молоке и прочих продуктах.
Стадии развития аллергической реакции
Существует 3 стадии:
- иммунологическая: ее продолжительность начинается с момента попадания аллергена и заканчивается соединением антител с повторно возникшим в организме или персистирующим аллергеном;
- патохимическая: она подразумевает образование в организме медиаторов — биологически активных веществ, возникающих в результате соединения антител с аллергенами или сенсибилизированными лимфоцитами;
- патофизиологическая: отличается тем, что образовавшиеся медиаторы проявляют себя, оказывая патогенное действие на организм человека в целом, в особенности на клетки и органы.
Классификация по МКБ 10
База международного классификатора болезней, в которую зачисляют аллергические реакции, является системой, созданной медиками для удобства пользования и хранения данных о различных заболеваниях.
Алфавитно-цифровой код — это преобразование словесной формулировки диагноза. В МКБ аллергическая реакция значится под числом 10. Код состоит из буквенного обозначения на латинице и трех цифр, что дает возможность закодировать 100 категорий в каждой группе.
Под 10 номером в коде классифицируются следующие патологии в зависимости от симптомов протекания заболеваний:
- ринит (J30);
- контактный дерматит (L23);
- крапивница (L50);
- неуточненная аллергия (T78).
Ринит, имеющий аллергическую природу, разделяется еще на несколько подвидов:
- вазомоторный (J30.2), возникающий вследствие вегетативного невроза;
- сезонный (J30.2), вызванный аллергией на цветочную пыльцу;
- поллиноз (J30.2), проявляющийся во время цветения растений;
- аллергический (J30.3), являющийся результатом действия химических соединений или укусов насекомых;
- неуточненной природы (J30.4), диагностирующийся в случае отсутствия окончательного ответа на пробы.
Классификация МКБ 10 вмещает группу Т78, где собраны патологии, возникающие во время действия определенных аллергенов.
Сюда относят болезни, которые проявляются аллергическими реакциями:
- анафилактический шок;
- другие болезненные проявления;
- неуточненный анафилактический шок, когда невозможно установить, какой аллерген вызвал реакцию иммунной системы;
- ангиоотек (отек Квинке);
- неуточненная аллергия, причина которой — аллерген — остается неизвестной после проведения проб;
- состояния, сопровождающиеся аллергическими реакциями с неуточненной причиной;
- другие неуточненные аллергические патологии.
Виды
К аллергическим реакциям быстрого типа, сопровождающимся тяжелым течением, принадлежит анафилактический шок. Его симптомы:
- снижение артериального давления;
- низкая температура тела;
- судороги;
- нарушение дыхательного ритма;
- расстройство деятельности сердца;
- потеря сознания.
Анафилактический шок
Анафилактический шок наблюдается при вторичном попадании аллергена, особенно при введении лекарств или при их наружном применении: антибиотиков, сульфаниламидов, анальгина, новокаина, аспирина, йода, бутадиена, амидопирина и др. Эта острая реакция носит угрозу для жизни, поэтому требует неотложной медпомощи. До этого больному нужно обеспечить приток свежего воздуха, горизонтальное положение и тепло.
Чтобы не допустить анафилактического шока, нужно не заниматься самолечением, поскольку неконтролируемый прием медикаментов провоцирует более тяжелые аллергические реакции. Больному стоит составить список препаратов и продуктов, вызывающих реакции, и на приеме у врача сообщать о них.
Бронхиальная астма
Наиболее распространенным видом аллергии является бронхиальная астма. Ею страдают люди, проживающие в определенной местности: с повышенной влажностью или промышленной загрязненностью. Типичный признак патологии — приступы удушья, сопровождающиеся першением и царапаньем в горле, кашлем, чиханием и затрудненным выдохом.
Причинами астмы становятся аллергены, распространяющиеся в воздухе: от пыльцы растений и бытовой пыли до промышленных веществ; пищевые аллергены, провоцирующие понос, колики, боль в животе.
Причиной болезни становится также чувствительность к грибкам, микробам или вирусам. О ее начале сигнализирует простуда, которая постепенно развивается в бронхит, что, в свою очередь, вызывает затруднение дыхания. Причиной патологии становятся также инфекционные очаги: кариес, синусит, отит.
Процесс формирования аллергической реакции сложен: микроорганизмы, длительное время действующие на человека, явно не ухудшают здоровье, но незаметно формируют аллергическое заболевание, в том числе предастматическое состояние.
Профилактика патологии включает в себя принятие не только индивидуальных мер, но и общественных. Первые — это закаливание, проводимое систематически, отказ от курения, занятия спортом, регулярная гигиена жилища (проветривание, влажные уборки и т. д.). Среди общественных мер выделяют увеличение количества зеленых насаждений, в том числе парковых зон, разделение промышленных и жилых городских районов.
Если предастматическое состояние дало знать о себе, необходимо сразу начать лечение и ни в коем случае не заниматься самолечением.
Крапивница
После бронхиальной астмы наиболее распространенной является крапивница — высыпание на любом участке тела, напоминающее последствия контакта с крапивой в виде зудящих небольших волдырей. Такие проявления сопровождаются повышением температуры до 39 градусов и общим недомоганием.
Длительность заболевания — от нескольких часов до нескольких суток. Аллергическая реакция повреждает сосуды, повышает проницаемость капилляров, вследствие чего из-за отека появляются волдыри.
Жжение и зуд настолько сильны, что больные могут до крови расчесывать кожу, занося инфекцию. К образованию волдырей приводит воздействие на организм тепла и холода (соответственно различают тепловую и холодовую крапивницу), физических предметов (одежда и др., от чего возникает физическая крапивница), а также нарушение функционирования желудочно-кишечного тракта (энзимопатическая крапивница).
Отек Квинке
В сочетании с крапивницей возникает ангиоотек, или отек Квинке — аллергическая реакция быстрого типа, для которой характерна локализация в области головы и шеи, в частности на лице, внезапное появление и быстрое развитие.
Отек представляет собой утолщение кожи; его размеры варьируются от горошины до яблока; при этом зуд отсутствует. Болезнь длится 1 час – несколько дней. Возможно ее повторное появление в том же месте.
Отек Квинке также возникает в желудке, пищеводе, поджелудочной железе или в печени, сопровождается выделениями, болями в области ложечки. Наиболее опасными местами проявления анги
