Уколы при синдроме грушевидной мышцы

Синдром грушевидной мышцы успешно поддается консервативному лечению, но многие доктора рекомендуют совершено напрасно хирургическое вмешательство. Более подробно об этом заболевании – в статье.
Синдром грушевидной мышцы встречается часто. Но по причине сложности проведения дифференциальной диагностики многим пациентам ошибочно ставят диагноз ишиаса. Проводимое лечение при этом не помогает и усугубляет течение патологии.
Если у вас присутствует боль в нижней конечности, в области бедра, ягодицы, крестца, то вам нужно как можно быстрее посетить врача невролога. В Москве можно прямо сейчас записаться на бесплатный прием к неврологу в нашей клинике мануальной терапии «Свободное движение».
Что такое синдром грушевидной мышцы?
Грушевидная мышца начинается в районе крестца и заканчивается в области вертела тазобедренного сустава. Внутри неё располагается туннельное пространство, через которое проходит седалищный нерв, крупные кровеносные сосуды. Синдром грушевидной мышцы является ишемической туннельной патологией. Она может быть обусловлена травматическими воздействиями, воспалениями, опухолевым ростом, стриктурами туннеля, спастическими сокращениями миоцитов и т.д.
Самая распространенная причина развития этого заболевания – радикулопатия в пояснично-крестцовом отделе позвоночного столба. У пациентов с длительно протекающим болевым синдромом в области поясницы и крестца происходит перенапряжение мышечного каркаса тела. При длительном спастическом напряжении мышцы сокращается просвет туннеля. Начинает оказываться компрессионное давление на кровеносные сосуды и седалищный нерв.
В ответ на это возникает вторичная реакция воспаления на фоне ишемии нервного волокна. Это сочетанный вид патологических изменений, что накладывает определённый отпечаток на принципы терапии и возможности реабилитации.
Как проявляется синдром грушевидной мышцы?
Существует ряд клинических симптомов, которые указывают на данную патологию. Но большинство из них присутствуют и при других болезнях опорно-двигательного аппарата человека. Поэтому неопытный врач не сможет быстро поставить точный диагноз. Тем не менее, современные способы обследований позволяют дифференцировать поясничный радикулит, ишиас, дегенеративные дистрофические патологии хрящевых тканей межпозвоночных дисков от синдрома грушевидной мышцы.
Стоит обратить внимание на следующие проявления болезни:
- боль, локализующаяся в области ягодицы и крестца;
- распространение болезненности в виде прострелов по задней поверхности бедра, внутренней и внешней проекции голени;
- снижение мышечной силы ноги на стороне поражения;
- парезы стопы;
- появление признаков нарушения иннервации тканей нижних конечностей (онемение, ощущение ползающих мурашек, изменение цвета и местной температуры кожных покровов;
- изменение походки вплоть до хромоты;
- отличительный клинический признак – сложности при отведении ноги в сторону от тела под нагрузкой.
Для проведения диагностики необходимо обратиться на прием к неврологу. Это доктор уже в ходе первичного приема сможет поставить правильный предварительный диагноз. Затем назначает ряд специальных обследований. Они включают в себя рентгенографический снимок пояснично-крестцового отдела позвоночника, подвздошно-крестцового и тазобедренного сустава на стороне поражения. Также проводится МРТ обследование, в ходе которого можно увидеть рубцовые деформации туннеля в толще грушевидной мышцы. Применяется электромиография, электронейрография, биохимические исследования состава крови и т.д.
Все эти исследования позволяют не только правильно поставить диагноз, но и выявить потенциальную причину развития синдрома грушевидной мышцы.
Современные способы лечения
Выбор подходящего способа лечения синдрома грушевидной мышцы во многом зависит от степени запущенности состояния. Если пациент не обращается за медицинской помощью своевременно, то у него может развиваться грубая рубцовая деформация мышечной ткани.
При значительном сужении просвета туннеля начинаются необратимые атрофические процессы в толще нервного волокна. Если существует угроза атрофии седалищного нерва, то официальная медицина рекомендует незамедлительно проводить хирургическую операцию по резекции рубцовой ткани и расширению пространства туннеля.
На самом деле пациенту можно помочь и консервативными способами. Купировать избыточное давление на седалищный нерв можно методами мануальной терапии. Они же позволяют быстро и эффективно запустить механизмы регенерации всех тканей.
В нашей клинике мануальной терапии «Свободное движение» для лечения синдрома грушевидной мышцы могут применяться следующие виды воздействия:
- остеопатия – позволяет снять избыточное тоническое напряжение мышечного волокна и запустить процесс ускорения микроциркуляции крови и лимфатической жидкости, что провоцирует начало регенерации;
- массаж – нормализует работоспособность грушевидной мышцы и обеспечивает устранение компрессии с седалищного нерва и крупных кровеносных сосудов;
- рефлексотерапия – воздействие на биологически активные точки на теле человека запускают процесс регенерации тканей за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия и лечебная гимнастика обеспечивают нормальный кровоток и тонус мышечного волокна;
- физиотерапия ускоряет биохимические и обменные процессы на клеточном уровне.
Помимо этого может использоваться лазерная терапия, электромиостимуляция и другие методики. Курс лечения обычно разрабатывается индивидуально с учетом особенностей состояния здоровья пациента.
Обращаем ваше внимание, что вся представленная в статье информация не может использоваться вами для проведения самостоятельной диагностики и лечения. Настоятельно рекомендуем вам своевременно обращаться за медицинской помощью. Как только почувствуете первые признаки недомогания, обратитесь к врачу.
В Москве вы можете прямо сейчас записаться на первичную бесплатную консультацию невролога в нашей клинике мануальной терапии «Свободное движение».
Если Вам была полезна статья, пожалуйста – поставьте лайк, поделитесь в соц сетях и подпишитесь на канал.
Источник
Синдром грушевидной мышцы – наиболее часто встречающаяся невропатия седалищного нерва. Она относится к туннельным невропатиям (в англоязычных странах в ходу еще одно название: ловушечные невропатии), характеризующимся несовпадением диаметров нервного ствола и его канала в костях или мускулах.
Подразумевается, что недостаточный диаметр костно-мышечного прохода вызывает ущемление нерва, которое сопровождается сильнейшим болевым синдромом.
Симптомы и причины возникновения патологии

Лечение этого заболевания назначается врачом только после полного всестороннего обследования пациента, так как патология может быть вызвана различными факторами:
- травмами пояснично-ягодичной области (ушибы, растяжения);
- миозитами;
- перенапряжением;
- растяжением мышц и связок;
- внутримышечной инъекцией, сделанной с нарушением правил;
- длительным статичным неизменным положением (сидячая работа).
Этот болевой синдром может быть следствием различных позвоночных патологий, в частности, межпозвоночной грыжи и остеохондроза. Также он может быть вызван различными патологиями в области малого таза.
Наиболее интенсивные болевые ощущения пациент испытывает в ягодичной области, при этом боли распространяются вниз по ходу нервного ствола. Для этой невропатии характерна походка с выносом несгибающейся ноги с больной стороны.
Кроме жалоб на боль, пациенты жалуются на онемение ноги, чувство мурашек, жжение. Визуально может отмечаться побледнение кожи, вызванное недостаточным кровоснабжением.
Консервативная терапия: когда лекарства и физиотерапия идут рядом
Медикаментозное назначение делается врачом только после полного всестороннего обследования пациента. Когда диагноз подтвержден результатами обследования, выяснены причины и симптомы, назначается и лечение.
Таблетки и инъекции и другие методы выбираются сугубо индивидуально, с учетом этиологии и особенностей протекания болезни, а также индивидуальных особенностей каждого больного.
Медикаментозное лечение является неотъемлемой частью комплексного консервативного подхода при синдроме грушевидной мышцы. Применяя исключительно фармакологические препараты, невозможно добиться устойчивого положительного эффекта.
Лекарственные средства обязательно должны сочетаться с лечебным массажем, физкультурой, физиотерапией и остальными консервативными терапевтическими мерами.
В настоящее время перед специалистами не стоит проблема, чем лечить синдром грушевидной мышцы. Медикаментозно применяют несколько групп препаратов для лечения как симптоматического, так и направленного на устранение причины заболевания:
- противовоспалительные нестероидные;
- миорелаксанты;
- венотонизаторы;
- анальгетики.
В отдельных случаях могут выписывать также антидепрессанты.
Наряду с этим специалисты подчеркивают нецелесообразность назначения комбинированных медикаментов, в состав которых входят гормональные препараты и витамин B в большой дозировке.
Хирургические методы лечения тоже могут применяться, в частности, когда синдром грушевидной мышцы вызван межпозвоночной грыжей, подлежащей оперативному вмешательству.
От капельниц до таблеток
Обратите внимания, что все лекарства имеют свои противопоказания и побочные эффекты. Поэтому не назначайте самостоятельно себе лечение. Это должен делать только врач. Ниже информация о препаратах дана только для общего ознакомления.
Для медикаментозного лечения воспаления грушевидной мышцы применяются самые различные лекарственные формы: таблетированные препараты, растворы для инъекций и инфузий, мази.

Эти средства могут применяться перорально, внутривенно, внутримышечно и местно. Некоторые препараты вводят непосредственно в грушевидную мышцу, в ее брюшко – для купирования сильных болей.
Такие высокоэффективные препараты, как Церебролизин и Актовегин, широко применяются для лечения синдрома грушевидной мышцы. Особенно отмечают Актовегин, который показывает хороший результат даже в тех случаях, когда остальные медикаментозные методы лечения не приносят облегчения.
Первые пять дней назначается капельница с 200 мг Актовегина в сутки, далее пероральный прием таблетированного Актовегина. Назначают эти препараты в острой и подострой стадиях.
Для восстановления нарушенной гемодинамики используют Трентал, Истенон, Кавинтон и другие аналогичные лекарства. Эффективно улучшает микроциркуляцию Истенон: капельница 2 мл на 200 мл физраствора до 10 процедур в зависимости от тяжести состояния, после чего 4 недели – Инстенон форте, таблетка три раза в день.
Прекрасно себя проявила комбинация Актовегин внутривенно (капельница) и Истенон внутримышечно или перорально.
Из противовоспалительных препаратов нужно отметить Ксефокам (и он же применяется для внутримышечной блокады, в сочетании с глюкозой). Это лекарство не только дает стойкий положительный эффект, но и обладает гораздо меньшими побочными действиями.
Не секрет, что нестероидные противовоспалительные средства обладают высокой гастротоксичностью, и ряд противопоказаний к приему этих препаратов очень широк. Ксефокам же относительно лоялен по отношению к желудочно-кишечному тракту, что тоже говорит в пользу его выбора при лечении синдрома грушевидной мышцы.
Из средств местного действия можно назвать мази Финалгон, Випротокс, Меновазин, Нифлурил и другие.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник
Миофасциальный синдром грушевидной мышцы – это патологическое состояние с характерным болевым спазмом в ягодичном районе. Неприятные ощущения связаны с ущемлением нервных волокон и развитием воспаления. Чтобы быстро избавиться от боли, необходимо знать, как снять спазм при первых проявлениях синдрома грушевидной мышцы.
Причины спазма и основные признаки недуга
 Факторов риска миофасцита этой области много – от неудачной спортивной тренировки до неудобной позы. Грушевидный мускул перенапрягается, что ведет к защемлению седалищного нервного волокна, дисфункциям кровотока в крупных сосудах тазово-ягодичной зоны.
Факторов риска миофасцита этой области много – от неудачной спортивной тренировки до неудобной позы. Грушевидный мускул перенапрягается, что ведет к защемлению седалищного нервного волокна, дисфункциям кровотока в крупных сосудах тазово-ягодичной зоны.
Часто болевые симптомы регистрируются у тех, кто страдает радикулитом, корешковым остеохондрозом крестцово-поясничной области.
Воспаления и застойные явления в малом тазу, нервные и сосудистые нарушения также способны негативно влиять на связочно-мускульный аппарат. Иногда спазмы возникают из-за неправильно сделанного укола, травматического повреждения либо переохлаждения.
Симптомы воспаления и спазма грушевидной мышцы:
- болевые ощущения в районе ягодиц, тазобедренных сочленений, нарастающие при смене телесного положения, перемене погоды, стрессовых ситуациях;

- излишняя плотность грушевидного мускула, прощупываемого в состоянии покоя;
- боли при пальпации задней поверхности ноги;
- половые дисфункции и проблемы с мочеиспусканием;
- изменение осанки, походки;
- тянущее чувство в мускулах нижних конечностей после интенсивного движения;
- одеревенение ног или «мурашки».
Болеть может постоянно, либо дискомфорт возникает в форме приступов, например, в неудобной позе, после перегрузки.
Методы лечения
Простым обезболиванием это недомогание не вылечить. Важен комплексный подход. Чтобы облегчить состояние больного, нужно сочетать несколько методик.
Фармацевтические препараты
 Справиться с болью и воспалением помогают нестероидные медикаменты: «Мовалис», «Диклофенак», «Диклоберл», «Кетарол», «Дикло-Ф», «Вольтарен», «Мелоксикам» и другие. Ускорить обезболивающий эффект можно, если использовать внутримышечные инъекции НПВП.
Справиться с болью и воспалением помогают нестероидные медикаменты: «Мовалис», «Диклофенак», «Диклоберл», «Кетарол», «Дикло-Ф», «Вольтарен», «Мелоксикам» и другие. Ускорить обезболивающий эффект можно, если использовать внутримышечные инъекции НПВП.
Для устранения неприятных ощущений используют фармсредства с анальгезирующим эффектом: «Брал», «Темпалгин» и «Баралгин». Против спазма можно выпить «Но-Шпу», «Дротаверин». К миорелаксантам, которые быстро расслабляют спазмированные мышечные волокна, прибегают, если упомянутые выше спазмолитические средства не действуют.
К консервативной терапии относят медикаментозные блокады. Они снимают спазматические синдромы мускулатуры малого таза.
По рекомендации врача можно делать примочки с «Димексидом» – стероидным анестетическим фармпрепаратом. Их накладывают на полчаса на ягодично-крестцовую зону близ больного места.
В сложных случаях проводится оперативное вмешательство – хирургическое освобождение седалищного нерва.
Оздоровительная физкультура
Врач направит пациента на занятия ЛФК. Посоветовавшись с ним, можно делать гимнастику и в домашних условиях. Комплекс, разработанный профессором Бубновским, способствует избавлению от спазмирующих ощущений.
Чтобы мускульная система нормально функционировала, следует выполнять такие упражнения:
- Сядьте на четвереньки и расслабьте мускулатуру позвоночника на пять секунд. Повторяйте пять раз.
- В этой же позе, выдыхая, выгните спину, чувствуя растяжение мускулов, а на вдохе прогнитесь. Повторяйте двадцать раз.
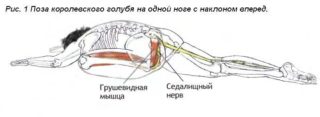
Поза помогает расслабить грушевидную мышцу и освободить седалищный нерв
- В аналогичном положении перенесите вес на одну ногу и вытяните соответствующую руку. Другую нижнюю конечность отведите назад. Делайте глубокие шаги, меняя ноги местами, как и вытянутые руки. Повторяйте двадцать раз.
- Из той же позиции упритесь локтями и коленками в пол. Без прогиба в пояснице тянитесь корпусом вперед. Повторяйте пять раз.
- Также на четвереньках сядьте на пятки, а руки согните в локтях. Вдохните, а на выдохе вернитесь в изначальную позицию. Повторяйте пять раз.
- Лягте на спину, руки за голову, ноги согнуты в коленках. Выдыхая, прижмитесь подбородком к корпусу, оторвите лопатки от пола. Прикоснитесь коленками к локтям, напрягая мускулы брюшины. Повторяйте пять раз.
- В этом же положении вытяните руки вдоль тела и, выдыхая, попробуйте приподнять тазовую часть. На вдохе опуститесь. Повторяйте двадцать раз.
Не следует сразу «брать рекорды», число упражнений и подходов увеличивайте постепенно.
Кинезиотерапия
Метод предполагает тейпирование специальными эластичными полосками. Эффект кинезиотейпинга идет за счет того, что фиксирующие липкие ленты – тейпы – мягко иммобилизируют и поддерживают пораженные мышцы.
Для наложения полосок предварительно требуется слегка растянуть зажатый мускул, насколько возможно вытягивая носок ступни. Колено должно быть выпрямлено. Полоски при тейпировании напряженной грушевидной мышцы наклеиваются:
- по наружной поверхности от коленного до бедренного сустава;
- над коленом перпендикулярно первому тейпу;
- на два сантиметра выше второй ленты;
- от пояса через ягодицу до верхней трети бедра.
Кинезиотейпирование нормализуют микроциркуляцию крови и лимфы, снимает напряжение, дает эффект релаксации и ускоряет регенерацию поврежденных тканей, если мускульные волокна были растянуты или надорваны.
Мануальная терапия
Мускульные патологии можно лечить и нетрадиционным способом. Манипуляции выполнять может только опытный врач-остеопат. Он поможет унять болевой синдром, сделать разблокировку седалищного нерва, что поспособствует восстановлению двигательных функций.
Важно найти высококлассного мануального терапевта в медучреждении с хорошей репутацией, где смогут предъявить все сертификаты и продемонстрировать варианты успешного излечения.
Массаж и самомассаж

Аппликатор Кузнецова улучшает кровообращение в проблемных зонах
Для массажной процедуры также можно найти специалиста либо проводить ее дома самостоятельно. В последнем случае необходимо улечься набок и массировать ягодицу большим пальцем, разминая уплотнения. Массаж эффективнее, если мускул находится в немного растянутом положении. Для этого требуется согнуть ногу в коленке. Помогает снять спастическое ощущение простой теннисный мячик: надо катать его по ягодичной зоне.
Применение аппликатора Кузнецова при синдроме грушевидной мышцы быстро снимает неприятные ощущения, позволяет проводить профилактику обострения.
Для расслабления напряженной мускулатуры в медицинских учреждениях используют мягкотканые массажные техники, позволяющие глубоко проработать пораженную зону. Также помогает ректальное массажирование. Это эффективная процедура, дающая возможность быстро успокоить проявления ишемии мускульных волокон и нерва седалища.
Рефлексотерапия
Включает в себя несколько различных методов:
- иглорефлексотерапию;
- нажатие пальцами на особые точки;
- прогревание и прижигание активных участков;
- действие на них лазерными лучами и электроимпульсами;
- точечно-линейное массажирование.
Метод подбирается индивидуально, на основе ярко выраженных признаков и этапа заболевания. По отзывам, при данном болевом синдроме особенно эффективно иглоукалывание.
Физиопроцедуры
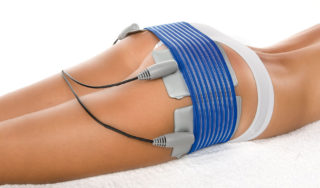
Миостимуляция низкочастотными токами
Устраняют мышечный спазм и болевой синдром следующие процедуры:
- УВЧ;
- ультразвук;
- вакуумный массаж;
- парафиновые аппликации;
- воздействие низкочастотными токами;
- диадинамотерапия;
- амплипульс;
- лазерное лечение;
- фонофорез.
Физиотерапия снимает болезненность в пораженной зоне и помогает справиться с воспалительным процессом. Улучшается кровообращение, что ускоряет процесс регенерации. В домашних условиях можно использовать физиотерапевтический аппарат «Витафон».
Народные средства

Среди рецептов русской народной медицины есть много средств, направленных на снятие болевых ощущений в мускулатуре бедер и ягодиц. Лекари рекомендуют использовать настойку окопника внутрь, спиртовой настой на мухоморе и черном перце для натирания или прикладывать к больному месту грелку.
Далеко не всегда такие советы безопасны: разогрев может усилить воспаление, а целебные травы вызвать аллергию или навредить при беременности. Перед применением народных снадобий следует посоветоваться с врачом.
Щадящие рецепты, которые можно использовать всем:
- Сок лопуха. Смазывают пораженный участок или делают ночные компрессы из ошпаренного листа растения.
- Дегтярно-медовый компресс. Мед и большую ложку сладкосливочного масла топят на водяной бане, перемешивают с березовым дегтем. Накладывают на больное место и накрывают хлопковым лоскутом и полиэтиленом. Оставляют на ночь. Повторяют до полного исчезновения боли.
- Целебный чай. Цветки ромашки, календулы и корень аира заливают кипятком и настаивают час. Фильтруют и пьют как чай на протяжении месяца.
Средства на основе меда не стоит использовать тем, у кого есть аллергия на продукты пчеловодства.
Профилактические рекомендации
Помимо регулярных профилактических обследований, превентивные меры предполагают:
- не перенапрягать пояснично-крестцовый отдел;
- избегать переохлаждения;
- исключить тренировки, провоцирующие раздражение грушевидного мускула: спуски и подъемы, быстрый набор скорости и торможение, крутые развороты.
При сидячей работе важно периодически менять позицию, вставать, прогуливаться и делать легкую гимнастику.
Даже при однократном спазмирующем ощущении в зоне ягодиц стоит показаться врачу. Само по себе защемление не пройдет, болевой синдром повторится или усугубится.
Источник

