В чем разница между синдромом и болезнью кушинга
Все мы сталкиваемся с различными стрессовыми ситуациями в нашей повседневной жизни. Кортизол – это гормон, который отвечает за регулирование реакции на стресс. Гормон АКТГ, вырабатываемый нашей гипоф
Основное отличие – болезнь Кушинга от синдрома Кушинга
Все мы сталкиваемся с различными стрессовыми ситуациями в нашей повседневной жизни. Кортизол – это гормон, который отвечает за регулирование реакции на стресс. Гормон АКТГ, вырабатываемый нашей гипофизом, стимулирует выработку, а также высвобождение кортизола, и когда правильная регуляция этого процесса выходит из-под контроля, это приводит к избыточной выработке гормона. Болезнь Кушинга и синдром Кушинга являются двумя эндокринными состояниями, которые возникают из-за чрезмерного производства вышеупомянутого кортизола. Болезнь Кушинга вызывается опухолью или чрезмерным ростом гипофиза, и эта болезнь является основной причиной синдрома Кушинга. В этом главное отличие болезни Кушинга от синдрома Кушинга.
Здесь мы будем обсуждать,
1. Что такое болезнь Кушинга?
– Причина, Признаки и симптомы, Диагностика, Лечение и последующее наблюдение
2. Что такое синдром Кушинга?
– Причина, Признаки и симптомы, Диагностика, Лечение и последующее наблюдение
3. В чем разница между болезнью Кушинга и синдромом Кушинга?
Что такое болезнь Кушинга?
Болезнь Кушинга характеризуется избыточной выработкой гормона АКТГ из гипофиза и, как известно, является одной из основных причин синдрома Кушинга. Будучи очень редким заболеванием, поражающим лишь 10-15 человек на миллион, оно имеет значительное женское преобладание и чаще всего наблюдается у людей в возрасте от 20 до 50 лет.
Это заболевание обычно вызывается опухолью или чрезмерным ростом гипофиза, и известно, что аденома, доброкачественная опухоль железы, является одним из основных инициативных факторов. Эта опухоль начнет высвобождать чрезмерное количество АКТГ, которое, в свою очередь, высвободит кортизол и приведет к усиленному метаболизму углеводов, жиров и белков и уменьшит возможное воспаление.
Признаки и симптомы болезни Кушинга
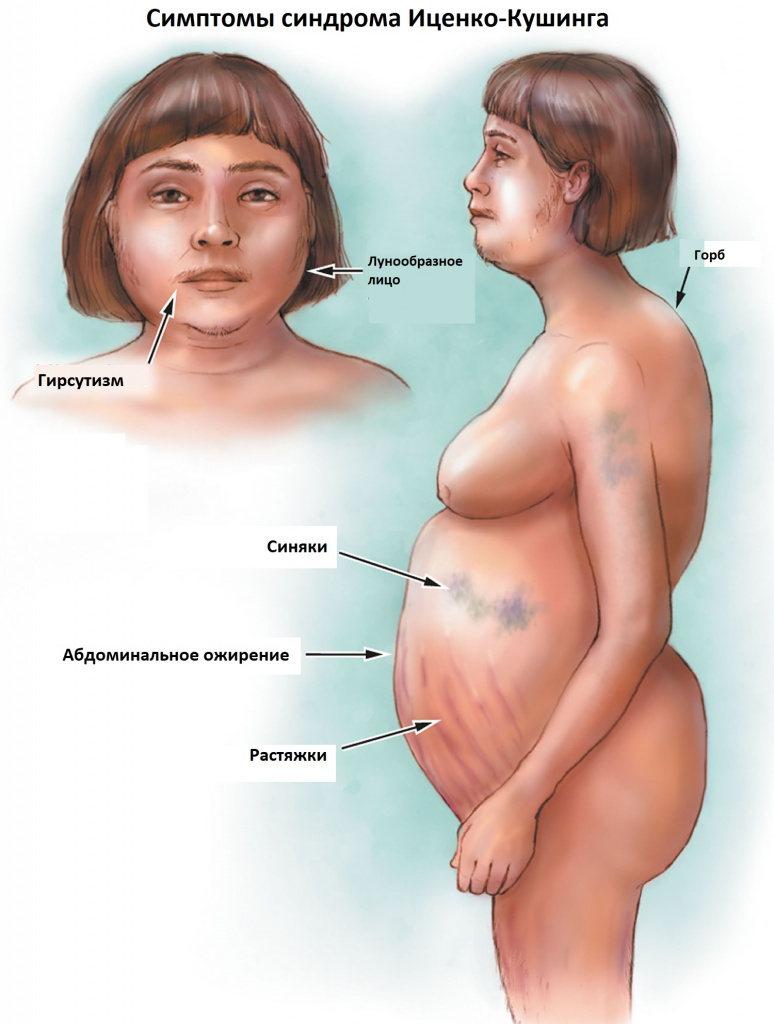
- Ожирение выше талии (верхней части тела) с тонкими верхними и нижними конечностями.
- Луноподобное лицо – полное, круглое и красное
- Задержка роста у детей
- Прыщи
- Кожные инфекции
- Фиолетовые стрии (следы) на коже живота, бедра и груди
- Легко синяки особенно на коже рук и кистей
- Боли в спине при нагрузке
- Буффало горб – отложение жира между плеч
- Мышечная слабость
- Боль в костях и нежность
- Чрезмерный рост волос на теле
- Нерегулярные периоды
- Снижение либидо
- импотенция
- Необъяснимая головная боль
- Увеличение частоты мочеиспускания
Диагностика, лечение и последующее наблюдение
Диагноз болезни Кушинга может быть поставлен на основании полной истории болезни вместе с тщательным физическим обследованием, чтобы увидеть наличие вышеупомянутых признаков и симптомов.
Тем не менее, дальнейшие исследования могут быть проведены для подтверждения чрезмерного уровня кортизола в организме:
- 24 часа – анализ мочи на кортизол
- Тест на подавление дексаметазона в низкой дозе
- Анализ слюны на кортизол (образцы поздней ночи и раннего утра)
Чтобы определить причину:
- Уровни АКТГ в крови
- МРТ головного мозга для исключения опухолей гипофиза
- Тест на кортикотрофин-рилизинг-гормон
- Тест на подавление высокой дозы дексаметазона
- Выборка нижнего синуса Петросала (IPSS)
Чтобы исключить любые связанные заболевания:
- Уровень сахара в крови натощак и HBA1c
- Уровни липидов и холестерина
- Минеральная плотность кости для исключения остеопороза
Что касается лечения болезни Кушинга, хирургическое удаление опухоли гипофиза является выбором выбора. Однако это может быть отложено в зависимости от тяжести состояния. После операции, гипофиз медленно начнет работать здоровым образом, как требуется.
Во время выздоровления пациентам будет назначена заместительная терапия кортизолом, так как железе потребуется достаточно много времени, чтобы начать вырабатывать АКТГ.
В случае, если опухоль не удалена полностью по определенной причине, показана лучевая терапия для медленного подавления усиленной активности.
Если опухоль не реагирует на хирургическую или лучевую терапию, пациенты должны будут использовать лекарства против кортизола, чтобы остановить выработку кортизола в организме.
Необработанная болезнь Кушинга может привести к различным другим осложнениям, таким как,
- Компрессионные переломы
- повышенное кровяное давление
- Сахарный диабет
- Камни в почках
- Инфекции
- Психиатрические состояния
Что такое синдром Кушинга
Это эндокринное заболевание, при котором организм вырабатывает повышенное количество кортизола из-за нескольких нарушений здоровья, таких как:
- Синдром экзогенного кушинга в результате чрезмерного потребления глюкокортикостероидов (преднизолон, дексаметазон) для лечения таких заболеваний, как астма, воспалительные заболевания кишечника, злокачественные новообразования, боли в суставах и т. Д.
- Болезнь Кушинга
- Опухоль надпочечника
- Опухоль, продуцирующая кортикотрофин – высвобождающий гормон (CRH)
- Эктопический синдром Кушинга – высвобождение чрезмерного АКТГ
Признаки и симптомы синдрома Кушинга схожи с синдромом Кушинга, и их диагностируют таким же образом, чтобы выявить избыточное присутствие кортизола в организме и возможные осложнения.
лечение Модальность синдрома Кушинга в основном зависит от этиологии.
- Пациентам, у которых это развивается после чрезмерного употребления кортикостероидов, рекомендуется медленно уменьшать лекарственную дозу и прекращать ее. В тех случаях, когда невозможно остановить дозировку из-за хронических заболеваний (диабет, гипертония), уровень кортизола следует тщательно контролировать для выявления любых возможных побочных эффектов.
- Если диагностирован опухоль гипофиза, удалите его хирургическим путем или проведите лучевую терапию с последующей заменой кортизола.
- Препараты, высвобождающие кортизол, для пациентов, опухоль которых не может быть удалена.
Разница между болезнью Кушинга и синдромом Кушинга
И болезнь Кушинга, и синдром Кушинга возникают из-за эндокринных нарушений в организме, особенно из-за чрезмерной секреции гормона кортизола.
Болезнь Кушинга является одной из основных причин синдрома Кушинга и предрасположен к опухоли гипофиза или аденоме головного мозга.
С другой стороны, синдром Кушинга может иметь множество причин, включая болезнь Кушинга, а также длительное потребление кортикостероидов, эктопические опухоли, высвобождающие ЦРБ и т. д.
Оба состояния диагностируются одинаково; лечение болезни Кушинга включает хирургическое удаление или лучевую терапию опухоли, а синдром Кушинга управляется в соответствии с первопричиной, как описано выше.
Изображение предоставлено:
«Синдром Кушинга» Микаэль Хэггстрем – собственная работа
Источник
Дифференциация болезни и синдрома Иценко-Кушинга
Определенные трудности могут быть при дифференциальной диагностике между болезнью Иценко — Кушинга и синдромом Иценко — Кушинга, возникающим при развитии кортикостеро-мы надпочечника. При гормональном обследовании в обоих случаях обнаруживают значительное увеличение суммарных 17-0КС в моче (до 20—25 мг в сутки), в то время как 17-КС мочи остаются в пределах нормы или незначительно повышаются.
После введения кортизона или декеаметазона при болезни Иценко — Кушинга 17-КС мочи снижаются, а при злокачественной опухоли надпочечника этого не происходит. Однако иногда 17-КС мочи при болезни Иценко — Кушинга повышаются до 68,8 мг в сутки [Васюкова Е. И.]. Некоторые авторы объясняют это ускоренным переходом глюкокортикоидов в 17-КС, в результате чего уровень 17-ОКС мочи может снижаться.
Сочетание рано появляющейся гипертонии с высоким систолическим и диастолическим давлением, холестеринемией, повышением сахара в крови, глюкозурией и нарушением электролитного обмена также характерно для болезни Иценко — Кушинга. В то же время многие считают, что при данной болезни чаще наблюдается остеопороз и меньше выражена маскулинизация, чем при синдроме Кушинга.
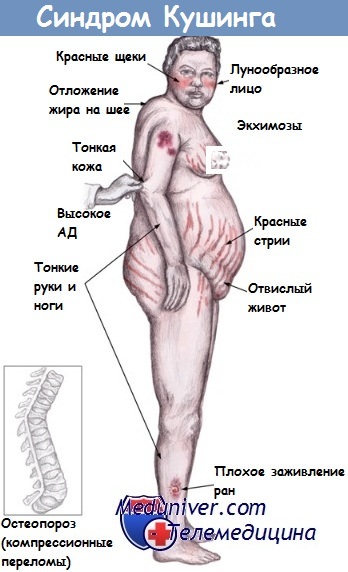
Кроме того, при рентгенографии черепа в случае болезни Иценко — Кушинга обнаруживаются изменения турецкого седла, а в условиях ретропневмоперитонеума можно выявить не только опухоль надпочечника, но и гиперплазию его коры [Перепуст Л. Н. и др.].
Гиперплазия надпочечников распознается на основании интенсивности тени нормальных надпочечников, которая всегда меньше, чем тень верхнего полюса почки; усиление интенсивности тени надпочечника происходит только при гиперплазии.
Таким образом, при сочетании указанных клинических и гормональных данных можно диагностировать болезнь Иценко—Кушинга в ранней стадии. При дальнейшем развитии заболевания тень надпочечников становится негомогенной, с неровными и нечеткими контурами вследствие скопления большого количества жира в надпочечнике и в околонадпочечниковой клетчатке [Перепуст Л. Н. и др.].
Эти рентгенологические данные позволяют клиницисту распознать гиперкортицизм даже при наличии лишь одного патологического симптома и незначительной его выраженности. Имеются сообщения, что гиперфункция коры надпочечника может проявляться только гипертонией, остеопорозом или нарушением углеводного обмена.
Применение современных методов диагностики дает возможность клиницисту своевременно выявлять различные виды патологии надпочечников. При этом следует особенно осторожно диагностировать конституциональный гирсутизм, так как нередко за ним можно просмотреть ранние симптомы вирильного синдрома, который иногда проявляется только в гирсутизме. Хотя конституциональный гирсутизм может встречаться у совершенно здоровых женщин без каких-либо отклонений в выделении мочевых стероидов, тем не менее для уточнения диагноза в сомнительных случаях нужно производить гормональное обследование больной.
Имеются данные, что у больных с гирсутизмом повышено соотношение ЛГ/ФСГ и в 87% случаев наблюдается повышение андростендиона и тестостерона в плазме.
– Также рекомендуем “Лечение вирильного синдрома и аномалий наружных половых органов”
Оглавление темы “Вирильный синдром. Поликистоз яичников”:
- Дифференциация болезни и синдрома Иценко-Кушинга
- Лечение вирильного синдрома и аномалий наружных половых органов
- Эффекты длительного лечения глюкокортикоидами. Терапия адреногенитального синдрома
- Синдром склерокистозных яичников (Штейна — Левенталя)
- Теория надпочечникового генеза поликистозных яичников
- Теория морфологических и функциональных нарушений яичников при поликистозе
- Клиника и проявления синдрома Штейна—Левенталя
- Диагностика синдрома Штейна—Левенталя. Гормональные нарушения при поликистозе яичников
- Лечение синдрома Штейна—Левенталя. Операция при поликистозе яичников
- Маскулинизирующие опухоли яичников. Арренобластома
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Кушинга: причины появления, симптомы, диагностика и способы лечения.
Синдром Иценко-Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Иценко-Кушинга – это синдром Кушинга, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная небольшой доброкачественной опухолью гипофиза – аденомой. Иногда АКТГ производится опухолью, которая не связана с гипофизом, она может находиться где угодно, чаще – в легких и грудной клетке. Порой злокачественные опухоли хорошо маскируются под железы и начинают вырабатывать гормоны альдостерон и кортизол, что, в свою очередь, приводит к повышению их концентраций в человеческом организме. При этом собственные железы понемногу начинают атрофироваться – таким образом организм старается бороться с избытком гормонов.
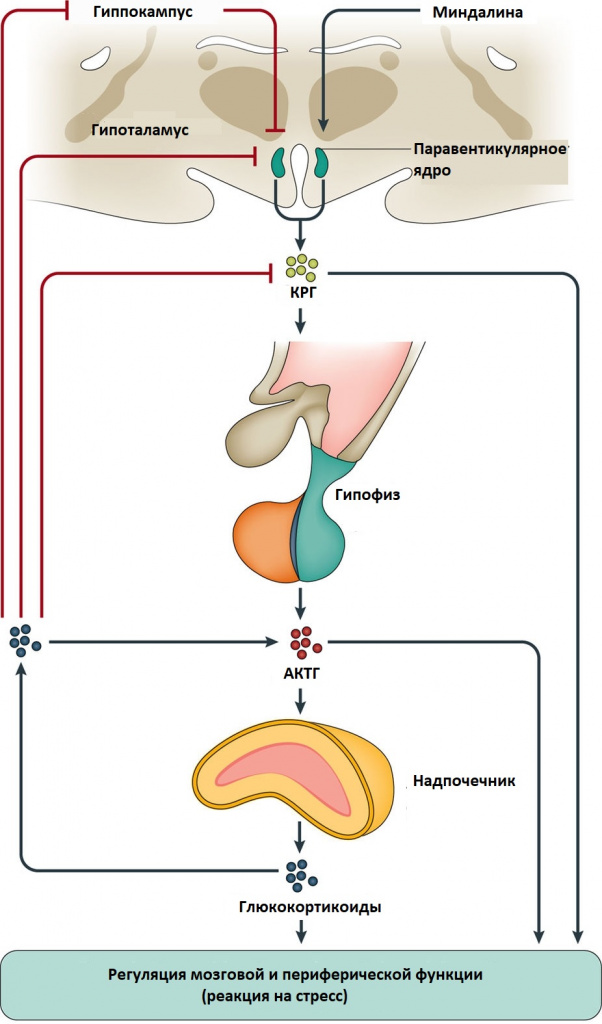
Синдром Иценко-Кушинга также возникает из-за перепроизводства кортизола надпочечниками или употребления больших доз глюкокортикоидных препаратов таких как преднизолон или дексаметазон при лечении ряда болезней (астмы, ревматоидного артрита и некоторых других аутоиммунных патологических состояний). Заболевание может возникнуть в любом возрасте, но чаще всего в 20-40 лет, оно может быть врожденным или приобретенным. Женщины поражаются в 10 раз чаще, чем мужчины.
У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, а также во время беременности, иногда наблюдается небольшое повышение уровня гормонов надпочечников и развивается псевдо-синдром Иценко-Кушинга.
Классификация заболевания. Кодирование по МКБ-10
Синдром Иценко-Кушинга (E24):
E24.0. Болезнь Иценко-Кушинга гипофизарного происхождения (гиперсекреция АКТГ гипофизом, гиперадренокортицизм гипофизарного происхождения);
E24.1. Синдром Нельсона;
E24.3. Эктопический АКТГ-синдром;
E24.4. Кушингоидный синдром, вызванный алкоголем;
E24.8. Другие состояния, характеризующиеся кушингоидным синдромом;
E24.9. Синдром Иценко-Кушинга неуточненный.
Симптомы синдрома Иценко-Кушинга
У большинства больных с различными формами гиперкортицизма: АКТГ-зависимыми (болезнь Иценко-Кушинга, аденома гипофиза, АКТГ эктопический синдром) и АКТГ-независимыми формами (аденома коры надпочечника и/или двусторонняя микро-, макроузелковая гиперплазия) клинические проявления заболевания постоянны и зависят от скорости секреции кортизола надпочечниками.
К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо багрово-красного цвета, часто возникают многочисленные угревидные высыпания, центральное ожирение с одновременной потерей жировой ткани на бедрах, ягодицах и руках, истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. За счет неправильного и неравномерного жироотложения происходит необратимая деформация позвоночника, больные сутулятся, происходит нарушение осанки (кифоз, сколиоз). На бедрах, предплечьях, животе можно увидеть растяжки ярко-красного или даже фиолетового цвета, надключичные жировые подушечки и периферические отеки. Часто происходит разрушение костной ткани, отмечается склонность к переломам. У женщин по причине избытка половых гормонов возникают признаки излишнего оволосения по мужскому типу, появляются существенные перебои менструального цикла. У детей самым ранним признаком служит избыточная масса тела при задержке роста.

За счет повышенного уровня кортизола могут возникать гипертония, аритмия, поражение сердца и сосудов, высокий уровень глюкозы в крови, снижение зрения, приступы агрессивности, депрессия, нарушения терморегуляции (именно такие больные очень часто потеют, а также могут мерзнуть в жаркую погоду).
Диагностика синдрома Иценко-Кушинга
Ярко выраженный синдром Иценко-Кушинга не представляет особых диагностических трудностей. Достаточно лишь оценить внешний облик человека и провести с ним беседу. Но заболевание с умеренными проявлениями может вызвать у врача ряд проблем. Всегда следует исключать предварительный прием глюкокортикостероидов пациентом (экзогенный синдром Кушинга). Диагноз ставится клинически, а подтверждается данными лабораторных и визуализирующих методов исследований для установления стадии болезни и выяснения первопричины патологии.
Подтверждение избытка кортизола выполняется строго по показаниям врача одним из четырех методов:
- оценка количества кортизола – определение свободного кортизола мочи в двукратных суточных пробах;
Свободный кортизол (суточная моча) (Free cortisol, urine)
Синонимы: Кортизол мочи; Свободный гидрокортизон в суточной моче.
Hydrocortisone; Urine cortisol; Free Cortisol Urine Test; Urine Cortisol Test.
Краткое описание теста «Свободный кортизол (суточная моча)»
Скрининговый тест, применяющийся в диагностике синдрома Куши…
975 руб
Кортизол (Гидрокортизон, Cortisol)
Синонимы: Кортизол, Гидрокортизон. Cortisol, Hydrocortisone. Compound F.
Краткая характеристика определяемого вещества Кортизол
Стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.
Регулятор углеводного, белкового и жирового обмена. Кортизол в…
660 руб
Кортизол, слюна (Cortisol, Saliva)
Синонимы: Свободный гидрокортизон слюны.
Cortisol saliva test; Salivary Cortisol (hydrocortisone, Compound F).
Краткое описание определяемого аналита Кортизол
Кортизол – основной глюкокортикоидный гормон коры надпочечников, который участвует в гормональной регуляции функц…
595 руб
В связи с высокой вариабельностью физиологической секреции кортизола и ограничениями всех существующих тестов рекомендуется использовать минимум два теста первой линии для подтверждения или исключения диагноза. При выборе диагностических тестов первой линии важно учитывать возможность их проведения в амбулаторных условиях, их диагностическую информативность, простоту выполнения для пациента и противопоказания.
Для выяснения причины синдрома Кушинга определяют уровень адренокортикотропного гормона (АКТГ):
- Если уровень АКТГ и провокационные тесты указывают на гипофизарную причину гиперкортицизма, применяют методы визуализации гипофиза. Самые точные результаты дает МРТ с контрастным усилением, но некоторые микроаденомы визуализируются и с помощью КТ.
- При негипофизарном происхождении заболевания используют КТ с высоким разрешением для исследования грудной клетки, области поджелудочной железы и надпочечников.
Необходима также сдача лабораторных анализов:
общего анализа мочи
,
клинического анализа крови
, анализа на уровень сахара в крови, биохимического анализа крови.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетическ…
280 руб
К каким врачам обращаться
При наличии симптомов синдрома Кушинга и для уточнения диагноза пациент направляется на консультацию и лечение к
врачу-эндокринологу
. Часто возникает необходимость в получении консультаций других специалистов (по показаниям):
- окулиста,
- кардиолога,
- уролога,
- гинеколога,
- невролога.
Лечение синдрома Иценко-Кушинга
Основная задача медикаментозной терапии – устранить механизм избыточной выработки гормонов надпочечников, нормализовать уровень кортизола в организме и купировать неприятные симптомы заболевания. Лечение пациентов, причина заболевания которых кроется в приеме гормональных препаратов, состоит в замене кортикотропных средств на другие препараты. При наличии новообразования лечение направлено на уменьшение объема опухоли и/или стабилизацию ее роста.
Трудной задачей в лечении синдрома является коррекция расстройств со стороны жизненно важных органов и систем. В ряде случаев проводится симптоматическое лечение нарушений белкового и углеводного обмена, нормализация уровня артериального давления, лечение сердечной недостаточности, генерализированного остеопороза. При необходимости могут назначаться антидепрессанты или транквилизаторы.
Так как в большинстве случаев синдром Кушинга развивается вследствие опухолевых новообразований, часто проводят хирургическое лечение, направленное на удаление опухоли. Всем пациентам с впервые установленным диагнозом «болезнь Иценко-Кушинга» должно быть рекомендовано нейрохирургическое лечение – эндоскопическая трансназальная аденомэктомия. Медикаментозное лечение болезни Иценко-Кушинга может быть только временным или служить методом подготовки к операции.
При наличии у пациента кортикостеромы производится удаление надпочечника (адреналэктомия). В последнее время стало возможным проведение хирургических операций на надпочечниках с применением мини-инвазивных доступов и технологий. Адреналэктомия позволяет остановить выработку слишком большого количества кортизола. В зависимости от гормональной активности специалисты принимают решение об одностороннем или двустороннем иссечении надпочечников. Однако это также означает, что необходима пожизненная заместительная гормональная терапия для восполнения функции удаленных надпочечников.
Если хирургическое лечение синдрома Иценко-Кушинга оказалось малоэффективным, а проведение повторной операции невозможно или не имеет смысла, то пациенту может быть показано проведение лучевой терапии. В последнее время с этой целью используется методика «Кибер-нож», которая обладает высокой точностью облучения новообразования и низкой токсичностью для организма, является безболезненной и бескровной.
Осложнения
При отсутствии лечения синдром Кушинга вызывает серьезные осложнения, угрожающие жизни человека: сердечная или легочная недостаточность, почечная гипертония, уменьшение минеральной плотности костей и остеопороз, миопатия, расстройства нервной и иммунной систем и другие тяжелые состояния. Именно поэтому необходимо обращаться к врачу-эндокринологу при появлении самых ранних симптомов заболевания.
Метаболические изменения, вызываемые длительным повышением циркулирующего в крови кортизола, приводят к развитию стероидного сахарного диабета 2-го типа, артериальной гипертензии и дислипидемии.
После успешной операции требуется довольно продолжительное время, прежде чем восстановится нормальное функционирование гипофиза и надпочечников. Переход пациентов от слишком большого количества кортизола в крови к нормальному уровню часто воспринимается организмом как недостаток этого гормона, и в течение этого времени пациенту может быть необходима адаптация к периодически возникающим головным болям, болям в конечностях, усталости и подавленному состоянию. Не следует забывать, что синдром Кушинга, если не заниматься его лечением, со временем может стать причиной преждевременной смерти.
Профилактика синдрома Иценко-Кушинга
Для профилактики синдрома Кушинга важно не принимать гормональные препараты без назначения врача. В случае приема глюкокортикоидов более трех месяцев необходимо получить консультацию и пройти диагностическое обследование у врача-эндокринолога.
С целью контроля повторного роста опухоли проводятся регулярные контрольные МРТ-исследования головного мозга. Вторичная профилактика заключается в предотвращении осложнений и рецидивов заболевания.
Больным рекомендуется один раз в год обращаться к врачу-эндокринологу для коррекции поддерживающей терапии.
Источники:
- Дедов И.И. Клиническая нейроэндокринология. — М.: УП «Принт», 2011. С. 52.
- Марова Е.И., Арапова С.Д., Белая Ж.Е. и др. Болезнь Иценко-Кушинга: клиника, диагностика, лечение. М.: ГЭОТАР-Медиа, 2012. С. 64.
- Трошина Е.А. Диагностика, дифференциальная диагностика и лечение эндогенного гиперкортицизма / Е.А. Трошина [и др.] // Пробл. Эндокр. – 2010. №2. С. 53-63.
- Болезнь Иценко-Кушинга. Клинические рекомендации. Российская ассоциация эндокринологов/Ассоциация нейрохирургов России. Минздрав РФ. 2016.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Катаракта
Катаракта: причины появления, классификация, симптомы, диагностика и способы лечения.
Гирсутизм
Гирсутизм: причины появления, симптомы, диагностика и способы лечения.
Аллергии
Аллергические заболевания являются серьезной и распространенной проблемой. Они представляют собой неадекватную реакцию иммунной системы на воздействие веществ, которые в норме не приводят к патологическим реакциям: продукты питания, пыльца растений, лекарства и т. д.
Мастопатия
Мастопатия: причины появления, симптомы, диагностика и способы лечения.
Источник
