Вакуум синдром в коленном суставе
Редченко Е. В.
Врач-рентгенолог областной клинической больницы г.Саратов.
В данном случае эффект имеет не грозные последствия, а скорее некоторое диагностическое значение.
В различных сочленениях организма имеется то или иное количество жидкости (геля), заключённое между суставными поверхностями, и ограниченное связочным аппаратом. При насильственном растяжении в суставе объём его полости (если позволяет связочный аппарат) стремится увеличиться при том же количестве содержимого, и давление жидкого содержимого стремительно падает, вследствие чего резко снижается растворимость азота, и он высвобождается в полость сустава.
«Вакуум-эффект» применяется в педиатрии у начавших хромать детей для установления наличия выпота в полости тазобедренного сустава. Методика проста: с помощью специального устройства производится тракция нижней (больной, естественно) конечности до наступления характерного щелчка, после чего производится рентгенография. При наличии избыточного количества жидкости суставная щель расширяется, но газа в суставе не наблюдается. В норме же имеет место описанный выше эффект с образованием в полости сустава свободного газа.
Второй известный мне способ применения данного эффекта в диагностике разрабатывался на базе кафедры рентгенологии Саратовского медицинского института и представлял собой метод пневмоартрографии коленного сустава без введения газа извне; методика аналогична вышеприведённой.
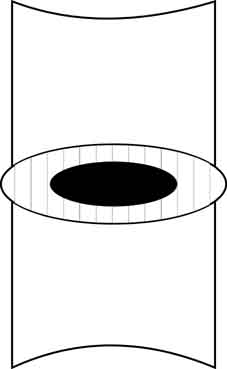
В позвоночных дисках картина несколько иная, можно сказать, противоположная. В норме (чаще в молодом возрасте) межпозвонковый диск представляет собой как бы тугую амортизирующую подушку, состоящую из фиброзного кольца, содержащего в центре пульпозное ядро. Волокна кольца очень прочны и при условии поддержки изнутри пульпозным ядром обеспечивают позвоночному сегменту хорошую стабильность.
Но при дистрофических процессах в диске ядро уменьшается в размерах, связки фиброзного кольца ослабевают без поддержки изнутри и в сегменте возникает гипермобильность – так называемая ортопедическая стадия остеохондроза.
Тело вышележащего позвонка обретает дополнительную степень свободы, и может смещаться в горизонтальной плоскости чаще кзади, что обусловлено строением дугоотросчатых суставов (так называемый «дегенеративный сдвиг»). Кроме того, увеличивается и вертикальная подвижность краёв соседних позвонков, что при форсированных сгибании и разгибании приводит к возникновению отрицательного давления в «полости» межпозвонкового диска и как следствие этого к появлению «вакуум-феномена».
При наличии грыжи межпозвонкового диска газ может определяться в полости её при компьютерной томографии.
На рентгеновских снимках эффект выявляется редко.
Больной мужчина 48 лет поступил в отделение нейрохирургии с болями в поясничном отделе позвоночника, корешковыми жалобами. Оперирован 4 года назад по поводу грыжи диска L4-5 (гемиламинэктомия L4). На обзорных снимках поясничного отдела позвоночника выявлены признаки остеохондроза, смещение тел L3, L4 кзади на 3 и 4 мм соответственно. Для исключения гипермобильности были произведены функциональные рентгенограммы в положении максимального сгибания и разгибания, на которых значительного увеличения листеза выявлено не было, отмечалось увеличение вертикальной подвижности тел позвонков (в основном в сегментах L3-4и L4-5).
Кроме того, в проекции дисков L3-4, L4-5 и L5-S1 визуализировались треугольной формы просветления газовой плотности, которые и были расценены как «вакуум-феномен» (на данной рентгенограмме газ чётко виден только в диске L3-4)
Данное наблюдение представлено всего одним случаем и имеет целью ознакомить коллег с ним воочию, так как этот эффект в практике рентгенолога встречается довольно редко.
Источник
Синоним: вакуум-эффект.
Коротко о физической природе этого эффекта:
Все ткани человеческого организма насыщены атмосферными газами, причём растворимость их зависит от давления, под которым находится данная жидкость и ткань, и при уменьшении давления растворимость уменьшается также. На примере кессонной болезни мы видим результат такого процесса, когда кровь буквально вскипает в сосудах и газовыми эмболами закупоривает их.
Редченко Е. В.
Врач-рентгенолог областной клинической больницы г.Саратов.
(собщение на заседании Саратовского областного общества рентгенологов и лучевых терапевтов 30 апреля 2003г)
В данном случае эффект имеет не грозные последствия, а скорее некоторое диагностическое значение.
В различных сочленениях организма имеется то или иное количество жидкости (геля), заключённое между суставными поверхностями, и ограниченное связочным аппаратом. При насильственном растяжении в суставе объём его полости (если позволяет связочный аппарат) стремится увеличиться при том же количестве содержимого, и давление жидкого содержимого стремительно падает, вследствие чего резко снижается растворимость азота, и он высвобождается в полость сустава.
«Вакуум-эффект» применяется в педиатрии у начавших хромать детей для установления наличия выпота в полости тазобедренного сустава. Методика проста: с помощью специального устройства производится тракция нижней (больной, естественно) конечности до наступления характерного щелчка, после чего производится рентгенография. При наличии избыточного количества жидкости суставная щель расширяется, но газа в суставе не наблюдается. В норме же имеет место описанный выше эффект с образованием в полости сустава свободного газа.

Второй известный мне способ применения данного эффекта в диагностике разрабатывался на базе кафедры рентгенологии Саратовского медицинского института и представлял собой метод пневмоартрографии коленного сустава без введения газа извне; методика аналогична вышеприведённой.
В позвоночных дисках картина несколько иная, можно сказать, противоположная. В норме (чаще в молодом возрасте) межпозвонковый диск представляет собой как бы тугую амортизирующую подушку, состоящую из фиброзного кольца, содержащего в центре пульпозное ядро. Волокна кольца очень прочны и при условии поддержки изнутри пульпозным ядром обеспечивают позвоночному сегменту хорошую стабильность.

Но при дистрофических процессах в диске ядро уменьшается в размерах, связки фиброзного кольца ослабевают без поддержки изнутри и в сегменте возникает гипермобильность – так называемая ортопедическая стадия остеохондроза.
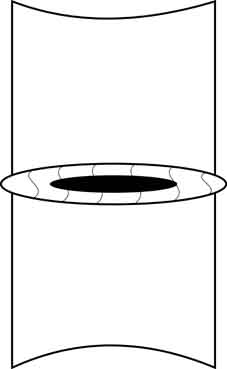
Тело вышележащего позвонка обретает дополнительную степень свободы, и может смещаться в горизонтальной плоскости чаще кзади, что обусловлено строением дугоотросчатых суставов (так называемый «дегенеративный сдвиг»). Кроме того, увеличивается и вертикальная подвижность краёв соседних позвонков, что при форсированных сгибании и разгибании приводит к возникновению отрицательного давления в «полости» межпозвонкового диска и как следствие этого к появлению «вакуум-феномена».
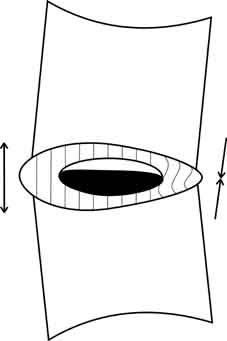
При наличии грыжи межпозвонкового диска газ может определяться в полости её при компьютерной томографии.
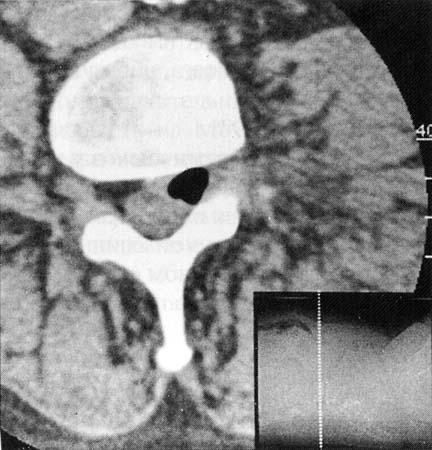
На рентгеновских снимках эффект выявляется редко.
Больной мужчина 48 лет поступил в отделение нейрохирургии с болями в поясничном отделе позвоночника, корешковыми жалобами. Оперирован 4 года назад по поводу грыжи диска L4-5 (гемиламинэктомия L4). На обзорных снимках поясничного отдела позвоночника выявлены признаки остеохондроза, смещение тел L3, L4 кзади на 3 и 4 мм соответственно. Для исключения гипермобильности были произведены функциональные рентгенограммы в положении максимального сгибания и разгибания, на которых значительного увеличения листеза выявлено не было, отмечалось увеличение вертикальной подвижности тел позвонков (в основном в сегментах L3-4и L4-5).
Кроме того, в проекции дисков L3-4, L4-5 и L5-S1 визуализировались треугольной формы просветления газовой плотности, которые и были расценены как «вакуум-феномен» (на данной рентгенограмме газ чётко виден только в диске L3-4)
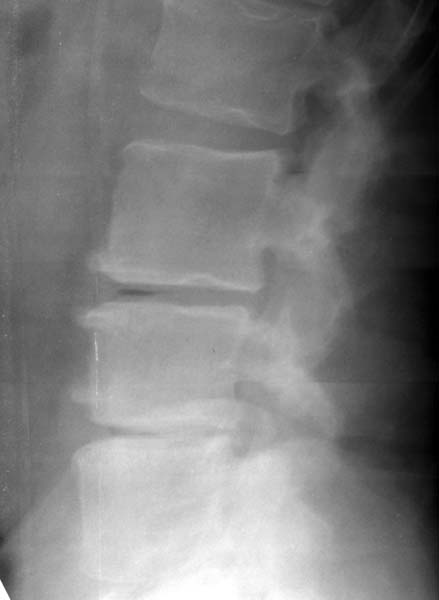
Данное наблюдение представлено всего одним случаем и имеет целью ознакомить коллег с ним воочию, так как этот эффект в практике рентгенолога встречается довольно редко.
Литература
Юбилейная книга NICER 1995 года
“Общее руководство по радиологии”
Редактор Holger Pettersson MD.
Главный редактор русского издания Л.С.Розенштраух.
Русское издание РА “Спас” 1996г Москва.
Автор выражает благодарность Дмитрию Лукашенко за помощь в подготовке иллюстраций.
Авторские права, 2003 © Редченко Е. В.
Поместить комментарий
Источник
Вакуумный эффект позвоночника или вакуум-феномен – это патология, которая характеризуется скоплением газов в межпозвоночном диске вследствие его изнашивания. Так как симптом возникает на фоне другого патологического процесса, в первую очередь требуется лечение провоцирующего фактора.
Функции диска и его строение
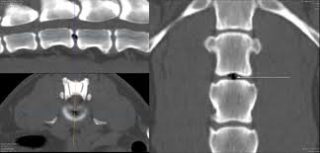
Вакуум-феномен при дегенеративных изменениях диска
Межпозвоночный диск – один из основных структурных элементов позвоночника, благодаря которому столб может сгибаться и двигаться. Совокупность всех дисков составляет треть высоты позвоночника. Основные функции органа – опора и амортизация.
Межпозвонковые диски имеют сложное строение. По центру располагается пульпозное ядро, вокруг которого размещается фиброзное кольцо. Вверху и снизу ядра располагаются замыкательные пластинки.
Пульпозное ядро образовано коллагеновыми и эластическими волокнами, которые хорошо гидратированы. В области, где соединяется пульпозное ядро и фиброзное кольцо, присутствует совокупность клеток низкой плотности по типу хондроцитов.
Во внутреннее содержимое межпозвоночного диска не проходят кровеносные сосуды и нервные отростки. Они содержатся лишь во внешних структурах фиброзного кольца. В замыкательных пластинах, как и в гиалиновом хряще, нервы и сосуды также отсутствуют.
По мере старения организма граница между фиброзным кольцом и пульпозным ядром постепенно стирается, появляются участки с фиброзом тканей. Происходит слияние или раздваивание кольцевых пластинок и волокон.
В полости пульпозного ядра появляются трещины, в поражение вовлекаются нервы с кровеносными сосудами. По мере развития патологических процессов клетки диска погибают – происходят дегенеративные изменения.
Вакуум-феномен при дегенерации диска
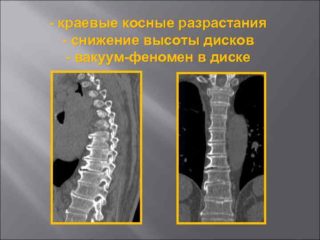
Сопутствующие изменения диска при вакуумном феномене
Вакуум-эффект в межпозвонковых дисках – это скопление газов в данной среде, которые имеют смешанный состав. В большей части здесь присутствует азот. Как правило, симптомы при таком состоянии у человека не возникают: отсутствует боль, отек, не ограничивается подвижность. Выявить скопления можно лишь по результатам инструментальной диагностики.
Почему развивается вакуум-феномен межпозвонковых дисков, какие причины могут этому способствовать, на сегодняшний день до конца не понятно. Существуют лишь предрасполагающие факторы, к которым относят развитие дегенеративно-дистрофических процессов в межпозвоночных дисках.
Азот высвобождается вследствие принудительного растяжения пространства между двумя позвонками. Это способствует снижению давления жидкости в данной среде и нарушению процесса растворения азота, что обуславливает его выделение в сустав.
По структуре межпозвоночный диск схож с амортизационной подушкой за счет расположения по центру пульпозного ядра, а по окружности плотного фиброзного кольца. Поэтому многие медицинские сотрудники именуют вакуум-феномен «фантомом пульпозного ядра».
В большинстве случаев патологическое состояние выявляют в нижних отделах столба и в верхних. Грудные сегменты страдают редко за счет малой подвижности и низкого риска развития дегенеративно-дистрофических процессов.
Исследования для выявления патологии
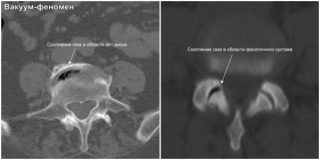
МРТ или КТ позволяют увидеть диск в разных проекциях
Так как выраженные клинические проявления вакуум-эффекта не возникают, такое состояние обнаруживают случайно во время диагностики других заболеваний. Выявить феномен можно по результатам:
- рентгенограммы, на снимке которой видны изменения, характерные для структурных аномалий межпозвоночного диска, нестабильности сегмента;
- компьютерной томографии (КТ), которую чаще назначают для выявления заболеваний костных структур, в том числе позвоночника (выявляется скопление плотных газовых очагов с четкими границами);
- магнитно-резонансной томографии (МРТ), на снимке которой вакуум-эффект выглядит как мягко-тканное объемное новообразование с плотностью, подобной жировой ткани.
Из перечисленных диагностических мероприятий наиболее информативной считается компьютерная томография. Исследование позволяет выявить вакуум-феномен даже в трудно диагностируемых областях, например, в пояснично-крестцовой области. Компьютерная томография помогает обнаружить газы в диске и в эпидуральном пространстве.
По результатам магнитно-резонансной томографии иногда ставят неправильный диагноз, путая скопление газов с грыжей секвестрированного характера. Поэтому для подтверждения диагноза назначают несколько диагностических мероприятий.
Способы устранения патологии
Вылечив грыжу, можно удалить скопления азота
Лечение вакуум-феномена позвоночника проводится с учетом причинного фактора. Часто скопление азота в межпозвонковом пространстве диагностируют на фоне присутствия грыжеподобного выпячивания. Вакуум-эффект может косвенно говорить о разрыве задней продольной связки.
Если первичный патологический процесс сопровождается пережатием нервного отростка и развитием неврологической симптоматики, ставят вопрос о хирургическом вмешательстве. Это позволяет избавиться от дискомфорта, в комплексе устранив газовое скопление, а также исключить негативные последствия.
После операции назначают консервативное лечение, которое помогает улучшить общее состояние и восстановить организм после вмешательства. Это могут быть физиопроцедуры, направленные на восстановление кровообращения в позвоночнике и регенерацию тканей, физические упражнения для разработки отдела. Большинству пациентов назначают ношение послеоперационного бандажа.
Для устранения болевого синдрома, который еще некоторое время может присутствовать после операции, можно использовать народные средства. Например, делают компрессы из лекарственных трав (ромашки, тысячелистника, зверобоя и др.) или других природных компонентов.
Профилактика заболеваний дисков позвоночника

Подъем тяжестей при слабой спине чреват появлением протрузии и грыжи
Для снижения риска заболеваний позвоночника, которые могут сопровождаться скоплением газов в межпозвоночных дисках, рекомендуется соблюдать следующие правила:
- не перегружать спину тяжестями;
- не делать резкие движения и рывки, особенно при выполнении профилактической гимнастики;
- не сутулиться во время сидения, исключить наклон корпуса в одну сторону;
- приобрести для сна ортопедический матрас и такого же рода подушку, лучше спать на боку;
- правильно питаться с достаточным включением в рацион витаминов, которые содержатся в овощах и фруктах, рыбе, мясной продукции и т.д.;
- не вести малоподвижный образ жизни, во время работы за компьютером делать перерывы, во время которых выполнять легкую разминку.
Лечить вакуум-феномен самостоятельно нельзя. Состояние протекает на фоне другого патологического процесса, поэтому после подтверждения диагноза нужна комплексная терапия.
Источник
Симптомы и лечение синовита голеностопного сустава

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
 Что такое синовит голеностопного сустава и что собой представляет заболевание?
Что такое синовит голеностопного сустава и что собой представляет заболевание?
Синовит голеностопа представляет собой воспалительный процесс во внутреннем слое суставной капсулы, приводящий к образованию экссудата. Это довольно редкая патология поражает в основном один сустав, а более распространенными являются синовит локтевого и коленного суставов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Классификация болезни
Характер течения заболевания подразумевает разделения форм течения на острую и хроническую. Острая стадия патологического процесса характеризуется повышением температуры тела, сильными суставными болями и образованием экссудата.
Хронический синовит голеностопного сустава характеризуется незначительным болевым синдромом с постепенным накоплением суставной жидкости.
Причины возникновения воспаления
Асептические синовиты возникают по причине:
- сильных травм, которые способны привести к разрушению сустава: пореза, ссадины или ушиба, а также в результате раздражения синовиальной оболочки оторванного мениска или пораженного суставного хряща;
- аллергической реакции (например, по причине механического или токсического воздействия, может развиться реактивный синовит голеностопного сустава;
неврологии; - эндокринного расстройства;
- артрита;
- гемофилии;
- статической деформации;
- слабости или нестабильности связочного аппарата.
Синовиты по причине инфекции подразделяются на:
- специфические;
- неспецифические.
Неспецифическое воспаление возникает в результате воздействия на синовиальную оболочку различных микроорганизмов: пневмококков, стафилококков, стрептококков и других. Проникают они после травмы кожи в области сустава, при различных внутрисуставных инъекциях и других медицинских процедур с нарушением антисептических правил.
Синовиты специфические являются результатом заноса некоторых возбудителей гематогенным и лимфогенным путем из инфицированных органов. Такое возможно при туберкулезе, сифилисе или других болезнях.
Симптоматика, присущая заболеванию
Острый период синовита голеностопного сустава проявляет себя довольно ярко. В первую очередь присутствует сильная боль в области локализации воспаления, болевые ощущения усиливаются при пальпации. Кроме этого сустав сильно отекает, изменяется его форма. Подвижность сустава резко уменьшается, нарушены функции конечностей, ослаблен связочный аппарат. Результат — нестабильность сустава.
Хроническая стадия менее агрессивна. Периодически возникает накопление суставной жидкости, боль выражена слабо. При несвоевременном лечении и затянувшемся процессе болезни возможны дегенеративные процессы в суставе.
Симптомы синовита голеностопного сустава следующие:
- отек сустава;
- изменение формы сустава;
- боль в области сустава;
- гиперемия;
- ограниченность движений;
- нарушение суставных функций;
- болезненность при пальпации;
- повышение температуры тела.
Диагностические методы
Для проведения полноценной диагностики, в первую очередь, специалист визуально оценивает способность конечностей опираться в состоянии покоя, ходьбы и при подъеме на носки. Если на передней поверхности вырисовывается валикообразная опухоль, ставят предварительно диагноз «синовит».
У больного человека будет наблюдаться хромота на пораженную конечность. Шаг становится укороченным, опора на ногу кратковременна, а переката стопы с пятки на носок нет.
Информация, которую дает визуальное расследование, дополняет УЗИ, рентгенография и МРТ. Они позволяют выявить расширение полости сустава. Суставная жидкость при этом имеет вид негомогенный со взвесью. Также можно наблюдать реакцию окружающих сустав тканей и сопутствующий артрит.
Основным диагностическим методом выявления синовита является пункция сустава. По полученной жидкости определяют характер экссудата и инфекционного возбудителя, выявляют его чувствительность к антибактериальным препаратам. Иногда пункцию применяют в лечебных целях.
Лечебные процедуры при заболевании
Лечение синовита голеностопного сустава должно включать в себя комплексное решение. И, в первую очередь, цель лечения — избавиться от боли, а затем уже устранить анатомические и физиологическую аномалии сустава.
В лечении применяют следующие методы:
- Остеопатия или фиксация повязкой больного сустава, которая помогает восстановить правильную структуру больного сустава с точки зрения анатомии;
- Восстановление микроциркуляции крови в пораженном суставе и соседних тканях за счет вакуум-градиентной терапии;
- Гомеопатические обкалывания, которые особенно актуальны при хронической форме синовита. Они улучшают обмен веществ и восстанавливают эластичность;
- Лечебную гимнастику, которая способствует формированию устойчивого связочного аппарата;
- Физиотерапию, способную устранить воспаление и уменьшить боль;
- Ортопедия, включающая ношение ортопедических бандажей, что способствует снятию отеков в самом суставе;
- Медикаментозное лечение, необходимое при инфекционной форме заболевания.
Первая помощь
 В первую очередь, что должен сделать врач — зафиксировать поврежденный сустав с помощью повязки. Период нахождения сустава в повязке определяет только врач, так как слишком продолжительная фиксация может спровоцировать осложнения.
В первую очередь, что должен сделать врач — зафиксировать поврежденный сустав с помощью повязки. Период нахождения сустава в повязке определяет только врач, так как слишком продолжительная фиксация может спровоцировать осложнения.
В среднем повязку не снимают около 7 дней.
С помощью давящей повязки сустав фиксируют в нужном положении, обеспечивая суставу покой. Для этого используют: тугую давящую повязку и фиксирующую деталь.
Полностью исключить подвижность сустава не рекомендуется, следует лишь максимально снизить нагрузку на него.
Какие препараты назначают
В случае инфекционного синовита медикаментозное лечение включает прием антибактериальных средств.
В других назначают прием нестероидных противовоспалительных средств: диклофенак, вольтарен, индометацин, мовалис. При сопутствующих патологиях органов пищеварения назначают нимесулид и целекоксиб — они менее выражено раздражают слизистую оболочку желудка и кишечника. В качестве противовоспалительных средств применяют наружные средства, нанося на область больного сустава.
Чтобы унять боль, назначают анальгетики. Также применяют мази обезболивающего направления: финалгон, диклак или фастум-гель. При сильной боли назначают внутрисуставное введение кортикостероидов.
Лечение обязательно должно включать в себя хондромодулирующую терапию, особенно в случае развития деформирующего синовита голеностопного сустава.  Используют хондропротекторы в виде кремов и гелей, а также в виде пищевых добавок. В их состав входит гидролизат коллагена и глюкозамин, предотвращающие деструкцию сустава. Они стимулируют восстановление хрящевой ткани, уменьшают воспалительные процессы и активизируют синтез собственного коллагена.
Используют хондропротекторы в виде кремов и гелей, а также в виде пищевых добавок. В их состав входит гидролизат коллагена и глюкозамин, предотвращающие деструкцию сустава. Они стимулируют восстановление хрящевой ткани, уменьшают воспалительные процессы и активизируют синтез собственного коллагена.
По истечении 2-3 дней после начала курса лечения рекомендуется прохождение физиотерапевтических процедур: электрофореза, ультрафиолетового излучения и фонофореза. В случае хронической формы синовита назначают препараты, тормозящие активность протеолитических веществ.
При синовите используют также препараты, влияющие на состояние сосудов: трентал, никотиновую кислоту и агапурин. Они улучшат кровоснабжение и активизируют обменные процессы в больных суставах.
Хирургическая операция
Если болезнь запущена и после медикаментозного лечения положительного результата нет, специалисты советуют прибегнуть к хирургической операции. В процессе операции хирург удаляет полностью или частично синовиальную оболочку. Вскрывается суставная полость голеностопного сустава и удаляют травмированные мениски.
Самый сложный этап операции — отделение синовиальной оболочки от капсулы. Тем, кому полностью удаляют синовиальную оболочку, придется долго проходить реабилитацию, приблизительно пол года.
Лечение народными средствами
- Смешать в равных пропорциях травы: эвкалипт, чабрец, пижму, тысячелистник, омелу белую, эхинацею, грецкий орех и лист березы. Залить смеси 1 ст. л. 2 стаканами кипятка, оставить на 1 час, процедить и употреблять. Пьют настой на протяжении всего дня равными пропорциями между употреблениями пищи;
- Смешать в равных частях корень окопника в измельченном виде и несоленое свиное сало. Этой мазью натирают пораженные суставы дважды в день, после чего обматывают бинтом.
- 2 ст. л. измельченных лавровых листьев помещают в емкость из стекла и заливают в нее 2 стакана подсолнечного (оливкового) масла, плотно закрывают крышкой и настаивают в течение недели. Затем процеживают и натирают им перед сном больные места.
- Высушенные листья хмеля, донника и зверобоя по 2 большие ложки соединяют с 50 г вазелина. Растирают и втирают в больное место.
Прогноз
Прогноз синовита голеностопного сустава зависит от организма человека и от своевременно предпринятых мер по лечению заболевания. Возможно развитие тугоподвижности или же полной неподвижности сустава.
Профилактика
В профилактических целях рекомендуется выполнять ряд специальных упражнений, которые улучшают кровообращение в голеностопе, а также не травмировать сустав и не переохлаждаться.
Меню должно включать в себя продукты, богатые на коллаген, витамины и ненасыщенные жиры. Физические нагрузки должны быть умеренными.
Видео: Как укрепить голеностоп и избежать его травмирования
Источник
