Ведущий синдром при язвенном колите

Неспецифический язвенный колит – хроническое с прогрессирующим течением заболевание, в основе которого лежит воспалительный процесс в толстой кишке с выраженными некротическими изменениями слизистой и подслизистой оболочек, вплоть до их изъязвления с кровотечениями и перфорациями, тяжелыми иммунологическими реакциями, и проявляющиеся в стойких и нарастающих нарушениях функций толстого кишечника, пищеварения, общего состояния больных, летальных осложнениях.
ЭТИОЛОГИЯ неспецифического язвенного колита полностью не выяснена. Ранее придавали значение микробной инфекции, вирусам, грибам, а также их ассоциациям. Однако микробный фактор играет определенную роль только в формировании дисбактериоза и сам по себе недостаточен для развития заболевания. В настоящее время все большее значение придают нарушениям неспецифической резистент-ности и иммунологической реактивности с повышением чувствительности к упомянутым факторам, неадекватной реакцией на них, в том числе та. генетически детерминированной. Установлена роль главного комплекса гистосовместимости – HLA, хотя и не всегда находят корреляции между началом, частотой, распространенностью и определенными антигенами HLA-фенотипа.
ПАТОГЕНЕЗ. В результате повреждения стенки толстой кишки развивается хроническое воспаление с выраженными альтеративными процессами. При этом страдает слизистая оболочка органа, содержащая высокоспециализированную эпителиальную ткань, а также под-слизистая, мышечная оболочки и лимфоидная ткань. В результате повреждения слизистой оболочки воспаление приобретает некротический и язвенный характер, распространяется на серозную оболочку органа. Некротические и язвенные процессы осложняются кровотечением, а также перфорацией с последующим перитонитом. В силу распространенного воспалительного процесса наступают дегенеративные изменения в структуре покровного эпителия до его ростковой зоны. В базальной мембране отмечается выраженное воспаление иммунного характера с повреждением основного вещества, утолщением и разрыхлением волокнистых структур. Эти изменения способствуют образованию на месте гибели эпителия эрозий. Отмечаются выраженная отечность тканей, истинные и связанные с деструкцией сосудов геморрагии. Повреждение сосудов поддерживает процесс воспаления и способствует его дальнейшему прогрессированию. Воспалительные инфильтраты характеризуются высокой плотностью упаковки клеток, преобладанием среди них макрофагов с высокой фагоцитарной активностью, эозинофильных гранулоцитов, базофилов, плазмоцитов, Т-лимфоцитов, которые инфильтрируют слизистую и подслизистую кишки, усиливая повреждение эпителия. Возрастает активность лим-фоидных фолликулов, которым, вероятно, принадлежит особое значение в язвенно-некротическом течении воспалительного процесса в силу поддерживаемых ими иммунопатологических нарушений. Микробный фактор способствует вторичной инфильтрации стенки кишки и дисбактериозу. Последний определяет рост условно-патогенной флоры, оказывающей патогенное действие на организм больного посредством усиления некроза и иммунопатологического воспаления. При этом нарушается синтез Vit К, В^, В@, фолиевой и никотиновой кислот.
Особое значение принадлежит изменению иммунологической реактивности организма, способной вызывать образование аутоантител к антигенам бокаловидных клеток кишечника. Рассматривается возможность модулирования аутоагресии под действием пищевых антигенов.
По мере нарастания тяжести неспецифический язвенный колит лимфоцитарная инфильтрация возрастает как в пораженном, так и в непораженном участке кишки за счет увеличения абсолютного содержания Т- и В-лимфоцитов. В собственной пластинке слизистой оболочки кишки значительно увеличивается количество Ig-продуцирующих клеток, главным образом за счет lgG-продуцирующих моноцитов. Этим объясняется повышение при неспецифическом язвенном колите содержания Ig засчет Ig G.
КЛАССИФИКАЦИЯ
Формы:
а) хроническая непрерывная форма;
б) хроническая рецидивирующая форма;
в) острая форма.
Для пунктов а) и б) – фаза
1. обострения (активная фаза)
2. ремиссии.
Для пункта №1 и подпункта в) указать степень активности:
1. минимальная
2. умеренная (средняя)
3. резко выраженная
Течение:
1. легкое
2. средней тяжести
3. тяжелое
Локализация (распространенность воспалительного процесса в толстом кишечнике)
1 .Проктосигмоидит.
2.Левосторонний (колит).
3.Тотальный (колит).
Осложнения:
а) местные (свищи и трещины прямой кишки, перфорация толстой кишки, токсический мегаколон, массивные кишечные кровотечения, малигнизация, полипоз кишечника);
б) системные (реактивный гепатит, постнекротический цирроз, стоматит, крапивница, мультиформная эритема, гангренозная пиодермия, конъюнктивит, увеит, эписклерит, артриты – в том числе ан-килозирующий спондилит).
КЛИНИКА. Симптоматология зависит от распространенности поражения, тяжести течения заболевания, его давности, вовлеченности в процесс других органов и систем. Выделяют несколько синдромо-комплексов:
СИНДРОМЫ.
1. Синдром нарушения моторно-эвакуаторной функции толстого
кишечника.
В его основе лежат повреждения ганглионарных клеток подслизи-стого и мышечного сплетений, повышенная экссудация в стенку кишки, выделение слизи и нарушение всасывания. Основное клиническое проявление – диарея, тенезмы, метеоризм, боль в животе. Число дефекаций может достигать 20-25 в сутки, стул теряет каловый характер, приобретает водянистую консистенцию, в кале примесь слизи, крови и гноя. Причинами боли являются воспалительные изменения стенки кишки, ее брыжейки и гиперперистальтика.
2. Синдром интоксикации.
Проявляется лихорадкой, ознобами, тесно связанными с интенсивностью гнойно-деструктивного процесса в кишке, лабораторными признаками воспаления (увеличение СОЭ, лейкоцитоз, нейтрофилез и т.п.).
3. Синдром, кишечных кровотечений.
Причинами кровотечений являются множественные, поверхностные эрозии легкоранимой слизистой, рыхлость и полнокровие слизистой прямой кишки. При наличии язв в стенке сигмовидной кишки, дно которых покрыто некротическим налетом, развивается гнойное воспаление, что может быть причиной выраженных кровотечений из эрозированного сосуда и токсической дилятации толстой кишки, а также воспалительные изменения кишки в ножке промежности.
4. Синдром нарушений обмена веществ.
Проявляется в обезвоживании организма, потере веса, сухости кожных покровов, адинамии, снижении аппетита, гипотензии.
5. Астено-невротический синдром.
Наблюдается тревога, депрессия, иногда ажитация вплоть до стойких изменений личности.
ДИАГНОСТИКА. Физикальное исследование обычно мало информативно для диагностики неспецифического язвенного колита и дает только общую оценку состояния его здоровья. Объективизация диагноза достигается при ректороманоскопии (РМС). К колоноскопии при неспецифическом язвенном колите следует относиться с осторожностью и проводить ее лишь в тех случаях, когда РМС не дает надежной информации для выявления правостороннего колита.
На основе эндоскопических исследований выделяют ряд клинико-морфологических вариантов течения неспецифического язвенного колита:
1. Воспалительно-геморрагический вариант. Слизистая оболочка кишки утрачивает свойственные физиологическим условия влажность и блестящий вид, становится матовой, слегка зернистой, легко ранима, покрыта точечными геморрагиями. Сосудистый рисунок сохраняется в виде островков, разбросанных на анемичном фоне. В просвете обнаруживают: кровь, гной, после удаления которых становится видна зернистая кровоточащая поверхность в виде губки. Отек и инфильтрация стенки суживают просвет кишки.
2. Язвенный вариант. На всем протяжении прямой и сигмовидной кишок определяются множественные поверхностные эрозии или язвы с подрытыми краями, покрытые некротическим налетом.
3. Гипертрофический вариант. Просвет кишки заполнен разросшимися воспалительными псевдополипами с легко ранимыми стенками.
Наиболее информативный метод рентгенологического исследования при неспецифическом язвенном колите – двойное контрастирование при полном очищении кишечника. При реализации его имеет значение выбор консистенции контрастного раствора и его количества. С помощью этого метода определяют рельеф слизистой, контуры и диаметр кишки, гаустрацию.
На ранних стадиях заболевания прозрачность дробной контрастной рентгенограммы уменьшается и контуры растворимого контраста становятся бархатными. С прогрессированием заболевания контуры слизистой приобретают вид грануляций. В более поздних стадиях гауст-рации усиливаются, становятся нерегулярными, внутренний слой кишки утрачивает гладкую, ровную четкую линию, становится зубчатым, а рельеф – зернистым. При инсуфляции воздухом наблюдаются выравнивание гаустр, уменьшение растяжения кишечника. Если имеются глубокие язвы, иногда сливающиеся, проникающие до серозного слоя, то выявляется двойной контур кишки. Рельеф слизистой приобретает характерную мраморность, обусловленную затеканием контраста в язвы. В фазе ремиссии происходит заживление язв. При этом обнаруживаются островки или участки просветления – поля грануляционной ткани, которые выступают над слизистой и придают ей псевдополипозный вид.
Псевдополипозный неспецифический язвенный колит в фазе ремиссии документируется на рентгенограммах наличием полипов, придающих слизистой изъеденный вид. В хронической фазе неспецифического язвенного колита слизистая атрофируется, жидкий контраст к ней не прилегает и рельеф остается плоским. Поэтому контуры стенки гладкие, ригидные, гаустры отсутствуют, просвет сужен, физиологические изгибы утрачены.
Ирригоскопия при неспецифическом язвенном колите позволяет выявить утолщение складок слизистой, уменьшение их количества.
Бактериологическое исследование испражнений обнаруживает гнилостные и патогенные микроорганизмы. Особенно высока частота обнаружения протея, что свидетельствует о III-IV стадии дисбактериоза.
В анализе крови выявляется анемия, лейкоцитоз, ускорено СОЭ (до 60-80мм/час), гипоальбуминемия, снижение уровня общего белка, нарастание у-глобулиновых фракций, а также a,i- и аа-глобулинов. Возрастает активность АлАТ, АсАТ, глутатиондегидрогеназы, увеличивается содержание IgA, IgM, IgG, появляются циркулирующие иммунные комплексы, снижается количество Т-супрессоров, угнетается фагоцитарная и метаболическая активность полиморфноядерных лейкоцитов.
Для неспецифического язвенного колита свойственно осложненное течение. Осложнения как местные, так и общие обычно неизбежно присоединяются на разных временных этапах развития заболевания (см. классификацию).
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Неспецифический язвенный колит необходимо дифференцировать с:
- болезнью Крона;
- бактериальными колитами (иерсиниоз, сальмонелез, дизентерия и др.);
- псевдомембранозным колитом;
- ишемическим колитом.
ЛЕЧЕНИЕ неспецифического язвенного колита комплексное. В период обострения:
1. Диета 46, не исключая молоко и грубую клетчатку.
2. Салазо-производные (сульфасалазин, мезолазин, салазопиридазин, салазодиметоксин), оказывающие местное противовоспалительное действие, связанное с торможение синтеза простагландинов – м, влиянием на кинетику клеток и воспалительного инфильтрата в стенке кишки.
Оптимальные дозы препаратов от 2,0 до 6-8г в сутки, подбираются индивидуально.
3. Кортикостероиды.
Назначаются местно в клизмах или внутрь и/или парентерально по общим правилам.
4. При неэффективности противовоспалительной терапии возможно использование иммунодепрессантов (азатиоприн, 6-меркаптопурин) и/или иммуномодуляторов (декарис, тималин, Т-активин) в общепринятых дозах.
5. Спазмолитические средства (но-шпа, феникаберан).
6. Регуляторы работы ЖКТ и антидиарейные средства (имодиум, реа-сек).
7. Комплексные мероприятия, направленные на нормализацию физиологических процессов в организме:
- инфузии белковых, аминокислотных, солевых растворов;
- витамины;
- анаболические стероиды (ретаболил, феноболил);
- биогенные стимуляторы (апилак, элеутерококк);
- возможны гемотрансфузии по общепринятым показаниям.
8. Антибиотикотерапия (нитрофураны, полусинтетические пеницил-лины) после которой назначают микробные препараты (колибакте-рин, бактисуптил, лактобактерин).
9. Ферментные лекарственные средства (фестал, дигестал, лизим-форте), дозировка которых подбирается индивидуально. При противорецидивном лечении используют в основном салазо-производные в более низких дозах (1,0-2,0г/сутки) Средний курс составляет в среднем 6-8 месяцев.
Прогноз определяется тяжестью, клиническим вариантом заболевания. Часто неблагоприятен.
Источник
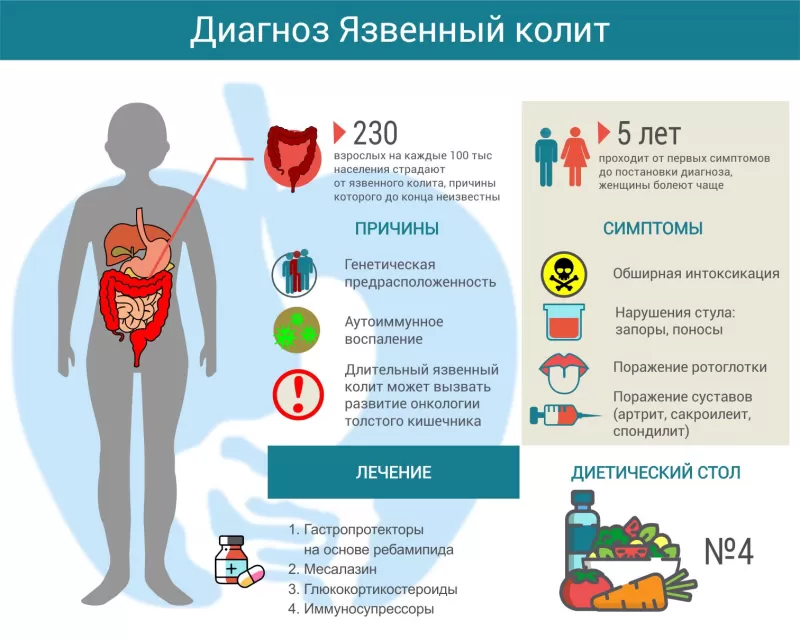
Язвенный колит (другое название – неспецифический язвенный колит, НЯК) – аутоиммунное заболевание, которое проявляется хроническим гнойно-геморрагическим воспалением стенок толстого кишечника. Чаще болеют люди от 20 до 40 лет, как мужчины, так и женщины. В мире частота патологии варьируется от 50 до 230 человек на 100000 населения[1]. Возможно, такой разброс заболеваемости вызван не объективными причинами, а различными подходами к диагностике. Болезнь отличается разнообразием проявлений, и зачастую от первых симптомов до установления окончательного диагноза проходит несколько лет. Позднее обнаружение и неадекватное лечение приводят к развитию осложнений и способствуют увеличению смертности (в России – 17 случаев на миллион населения, в Европе – 6 случаев[2]).
Причины язвенного колита
Врачи до сих пор не до конца понимают механизм развития язвенного колита. Известно, что основная проблема – аутоиммунная реакция. По какой-то причине иммунитет начинает воспринимать ткани толстой кишки как чужеродные и пытается их уничтожить. Предположительно, первопричиной являются генетические изменения, провоцирующие чрезмерную иммунную реакцию на бактериальные антигены.
Бактериальных клеток в толстом кишечнике в 10 раз больше, чем клеток во всем человеческом организме, и с какого-то момента иммунная реакция переносится с них на компоненты кишечной стенки. Подобный механизм – сходство антигена бактерии и некоторых тканей организма, «сбивающее» с толку иммунитет – лежит в основе ревматизма и гломерулонефрита.
Катализатора подобных реакций пока не выявлено. Можно говорить лишь о предрасполагающих факторах:
- наследственность: у кровных родственников пациентов с язвенным колитом вероятность заболеть в 15 раз выше, чем у «среднестатистического» человека[3];
- стресс;
- кишечная инфекция;
- острая вирусная инфекция (не обязательно энтеровирусная);
- гиповитаминоз D;
- дефицит пищевых волокон и избыток животного белка в питании.
Классификация язвенных колитов
По расположению воспаления наибольшей активности язвенный колит делится на:
- дистальный (проктит, проктосигмоидит) – воспалены самые дальние участки кишечника: прямая и сигмовидная кишка;
- левосторонний – как следует из названия, воспалены левые отделы толстого кишечника вплоть до середины поперечной ободочной. Это уже упомянутые прямая и сигмовидная плюс нисходящая ободочная и частично поперечная ободочная кишка;
- тотальный – воспаление поражает толстый кишечник на всем протяжении.
По тяжести текущего обострения (атаки) язвенный колит может быть:
- легким;
- средней тяжести;
- тяжелым.
По характеру заболевания:
- острый – диагностирован впервые, первые симптомы появились менее полугода назад;
- хронический непрерывный: обострения следуют практически без перерыва, длительность ремиссии менее 6 месяцев;
- хронический рецидивирующий: обострения сменяются ремиссиями продолжительностью более полугода.
Язвенный колит – причины, симптомы, лечение, диетический стол
Симптомы язвенного колита
Как говорилось выше, симптомы язвенного колита крайне разнообразны и зачастую на первый взгляд не имеют никакого отношения к кишечнику. Именно поэтому нередки диагностические ошибки и неправильное лечение.
Синдром нарушения стула:
- диарея – в тяжелых случаях до 20 раз в сутки;
- примесь слизи, гноя, крови в водянистом кале;
- тенезмы – ложные болезненные позывы к дефекации;
- «ректальный плевок» – выделение небольшого количества кровянистой слизи после позыва.
Чем обширнее поражения, тем тяжелее диарея. При дистальном колите (поражение только прямой и сигмовидной кишки) поносы могут чередоваться с запорами, вызванными спазмом вышележащих отделов кишечника.
Болевой синдром: ноющие, схваткообразные болислева и внизу живота, реже – в районе пупка. Появляются через 30-90 минут после еды, достигают максимальной интенсивности непосредственно перед дефекацией, после чего ослабевают. По мере того, как патология прогрессирует, связь между болью и приемом пищи стирается.
Геморрагический синдром. Воспаленные участки кишечника кровоточат, что постепенно приводит к развитию анемии.
Внекишечные проявления язвенного колита есть почти у половины пациентов[4]. Именно они создают разнообразие симптоматики и условия для диагностических ошибок.
Аутоиммунные системные проявления вызваны вовлечением в аутоиммунную реакцию других органов:
- артропатии (боли и воспаления в суставах);
- поражение кожи (гангренозная пиодермия, узловатая эритема);
- афтозный стоматит (язвочки на слизистой рта);
- воспаление склеры, радужной оболочки глаз (увеит, ирит, иридоциклит, эписклерит);
Системные проявления, вызванные метаболическими нарушениями, появляются на фоне длительного воспаления и связанных с ним изменений в организме:
- холелитиаз (камни в желчном пузыре);
- стеатоз печени, стеатогепатит;
- тромбоз периферических вен;
- тромбоэмболия легочной артерии.
Нередко пациент меняет одного узкого специалиста за другим с жалобами на внекишечные проявления прежде, чем попадает к гастроэнтерологу, который и собирает «пазл». К тому же внекишечные проявления могут начаться раньше кишечных симптомов.
Осложнения язвенного колита

Боль и частые позывы к дефекации – основные симптомы со стороны кишечника
Кишечное кровотечение. «Подкравливает» язвенный колит постоянно, но при повреждении крупного сосуда кровотечение становится опасным для жизни. Пациент жалуется на резкую слабость, сердцебиение, покрывается холодным потом. Резко падает АД. В тяжелых случаях возможна спутанность сознания, шок.
Токсическая дилатация толстой кишки – паралич толстого кишечника с повышением давления внутри него. Внезапно повышается температура, опасно снижается АД, пациент жалуется на резкую слабость. Токсическая дилатация опасна перфорацией и перитонитом. Смертность при этом осложнении достигает 50%[5].
При малейшем подозрении на возможное осложнение язвенного колита нужно немедленно обратиться к врачу для госпитализации в хирургический стационар.
Диагностика язвенного колита
Основной метод диагностики – колоноскопия, во время которой врач проводит биопсию (забор образцов тканей кишечника для изучения под микроскопом).
В качестве дополнительного обследования могут назначить ирригоскопию, магнитно-резонансную или компьютерную томографию с контрастированием.
Чтобы уточнить общее состояние организма, назначают общий и биохимический анализы крови, анализ кала и другие исследования, в зависимости от жалоб конкретного пациента.
Лечение язвенного колита
В периоды обострений рекомендуется диетический стол №4. По мере стихания симптомов рацион расширяют, ориентируясь на переносимость тех или иных продуктов.
Для уменьшения активности воспалительного процесса рекомендуют месалазин в виде ректальных суппозиториев, ректальной пены или таблеток – в зависимости от тяжести и распространенности процесса.
Чтобы улучшить регенерацию слизистой оболочки, назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Кроме того, чтобы купировать воспаление, могут рекомендовать глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб).
Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии – преждевременное прекращение лечения способствует рецидиву.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.
Прогноз и профилактика язвенного колита
Кишечное кровотечение крайне опасно
При легком течении заболевания и адекватной терапии прогноз благоприятен. Возможна многолетняя ремиссия.
Угрозу несут осложнения, возникшие на фоне тяжелого обострения. Риск его в течение жизни составляет 15%[6]. Еще одна причина возможного неблагоприятного исхода – малигнизация процесса. Вероятность злокачественного перерождения тканей кишечника увеличивается вместе со «стажем» заболевания. Поэтому нужно регулярно проходить процедуру колоноскопии (минимум раз в год).
Так как причины болезни до конца не выяснены, специфической профилактики не существует.
[1] С.Р.Абдулхаков, Р.А.Абдулхаков. Неспецифический язвенный колит: современные подходы к диагностике и лечению. Вестник современной клинической медицины, 2009.
[2] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2011.
[3] там же.
[4] Н.Т. Ватутин, А.Н. Шевелёк, В.А. Карапыш, И.В Василенко. Неспецифический язвенный колит. Архив внутренней медицины, 2015.
[5] Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
[6] там же
Источник
