Витрэктомия код по мкб 10
Рубрика МКБ-10: H43.1
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H43-H45 Болезни стекловидного тела и глазного яблока / H43 Болезни стекловидного тела
Определение и общие сведения[править]
Кровоизлияние в стекловидное тело (гемофтальм) – проявление других заболеваний, может быть вызвано разрывом нормальных кровеносных сосудов, кровотечением из поражённых сосудов сетчатки, кровотечением из аномальных новообразованных сосудов или распространением кровоизлияния в стекловидное тело через сетчатку из других источников. У пожилых кровоизлияние в стекловидное тело обычно происходит спонтанно и лишь изредка может быть результатом травмы.
Эпидемиология
Частота интравитреальных кровоизлияний в общей популяции составляет 7 случаев на 100 тыс. населения в год.
Классификация
Интравитреальные кровоизлияния подразделяют по объёму, локализации и стадиям развития заболевания.
1. По объёму: частичный, субтотальный и тотальный гемофтальм.
2. По локализации кровоизлияния:
– Ретролентальная
Между передней гиалоидной мембраной СТ и задней капсулой хрусталика.
– Парацилиарная
Окружает сзади периферическую часть хрусталика.
– Преретинальная
Между задней пограничной мембраной СТ и сетчаткой.
– Эпимакулярная
В полости, находящейся между задней пограничной мембраной и сетчаткой в области макулы (витреошизис).
– Интравитреальная
В полости СТ.
– Комбинированная
Занимает несколько участков СТ.
Этиология и патогенез[править]
– У пожилых наиболее частыми причинами интравитреальных кровоизлияний являются задняя отслойка сетчатки (с ретинальным разрывом или без него) (38%); далее по частоте следует пролиферативная диабетическая ретинопатия (32%) и пролиферативная ретинопатия после окклюзии ретинальных вен (11%). Все остальные причины в совокупности составляют 19%.
– У взрослых частота причин распределяется следующим образом: наиболее частой является диабетическая ретинопатия (39-54%). Другие важные причины – ретинальный разрыв без отслойки сетчатки (12-17%), задняя отслойка СТ (7,5-12%), регматогенная (вследствие разрыва или отрыва сетчатки) отслойка сетчатки (7-10%) и ретинальная неоваскуляризация после окклюзии ЦВС и её ветвей (3,5-10%). Также интравитреальное кровоизлияние может явиться следствием любого заболевания, вызывающего периферическую неоваскуляризацию .
– У детей ведущей причиной кровоизлияний в СТ является травма (включая синдром “жёстокой тряски младенцев” – преретинальные кровоизлияния – субгиалоидное расположение).
Клинические проявления[править]
1. Облаковидные или паутинообразные тени в поле зрения, “туман” перед глазами.
2. Сгустки свернувшейся крови в СТ, приводящие к появлению перемещающихся теней в поле зрения.
3. Массивное кровоизлияние снижает остроту зрения вплоть до уровня восприятия света.
– При небольшом кровоизлиянии в СТ пациент жалуется на внезапное появление плавающих помутнений, красного или гораздо чаще чёрного цвета. При более выраженных кровоизлияниях отмечается внезапная потеря зрения. Если причиной гемофтальма является ЗОС, возможно наличие фотопсий (впечатление вспыхивающих огоньков) вследствие механической стимуляции ганглиозных клеток сетчатки отслаивающейся поверхностью задней гиалоидной мембраны (тракции).
– При исследовании в проходящем свете красный рефлекс с глазного дна приглушён, детали глазного дна (ДЗН и ретинальные сосуды) в тумане или неразличимые. В передних отделах СТ могут определяться эритроциты, ВГД может быть повышено, особенно в случае длительного существования гемофтальма. В этом случае при биомикроскопии передних отделов СТ видны “ghost-cells” (“клетки-тени”) – выщелоченные эритроциты. Изредка возможно сочетание с гифемой, особенно при наличии у пациента интраокулярной линзы и задней капсулотомии в анамнезе. Причину интравитреального кровоизлияния можно заподозрить при наличии рубеоза радужки, новообразованных сосудов в углу передней камеры, задних синехий и относительного афферентного зрачкового дефекта.
Кровоизлияние в стекловидное тело: Диагностика[править]
– Степень снижения остроты зрения может варьировать от незначительного снижения до уровня восприятия света.
– Офтальмоскопия: перемещающиеся тени на фоне красного рефлекса, детали глазного дна неразличимы.
Анамнез
– Жалобы на нарушения зрения (зрительные нарушения).
– Глазная травма в анамнезе, включая внутриглазную хирургию.
– Общие заболевания.
Обследование
Особенное внимание необходимо уделить следующим этапам:
– остроте зрения;
– биомикроскопии переднего сегмента глазного яблока;
– биомикроскопии СТ, обращая внимание на предмет отслойки СТ, наличие пигментированных клеток в передних отделах СТ, конденсатов, локализации кровоизлияния;
– гониоскопии;
– измерению ВГД;
– осмотру периферии глазного дна со склеральным поддавливанием;
– ультразвуковому B-сканированию.
Дифференциальный диагноз[править]
Кровоизлияние в стекловидное тело: Лечение[править]
– Если причина кровоизлияния неизвестна, в тот же день или на следующий день после его обнаружения необходима срочная консультация офтальмолога. Больным СД с диагностированной пролиферативной диабетической ретинопатией следует обратиться к наблюдающему их офтальмологу.
– Небольшие кровоизлияния рассасываются самостоятельно, без специфического лечения.
– Больному рекомендуют спать в положении полусидя, чтобы кровь осела под действием силы тяжести и глазное дно стало доступным для осмотра.
– При пролиферативной ретинопатии и разрывах сетчатки вследствие задней отслойки СТ проводят лазеркоагуляцию сетчатки (немедленно или после восстановления прозрачности СТ).
– При значительном нарушении прозрачности СТ можно диагностировать отслойку с помощью УЗИ.
– Витрэктомия показана, если прозрачность СТ не восстанавливается, а также сразу же при возникновении отслойки сетчатки.
Лечение интравитреального кровоизлияния включает лечение причины, вызвавшей его, самого кровоизлияния и возможных осложнений.
Большинство гемофтальмов разрешается самостоятельно; тем не менее возможны и осложнения, включая вторичную гемолитическую глаукому, так называемую глаукому “теневых” клеток, или “клеток-теней” (“ghost cells”), и затуманивание зрения вследствие медленного удаления клеточного детрита из СТ. По поводу обоих состояний может быть проведена витрэктомия.
Профилактика[править]
Прочее[править]
Обучение больного
Особенно важно при пролиферативной диабетической ретинопатии и рецидивирующем гемофтальме. В случае появления плавающего красного или чёрного пятна (или пятен), “летающих мушек” перед глазами, облаковидных или паутинообразных теней в поле зрения, а также резкого снижения зрения пациенту рекомендуется принять 10% р-р кальция хлорида внутрь; должны быть обеспечены холод на область глаза на 2-3 ч, покой (постельный режим). Срочное обращение к наблюдающему офтальмологу.
Дальнейшее ведение
Лечение заболеваний, явившихся причиной возникновения интравитреального кровоизлияния, профилактика рецидива гемофтальма и кровоизлияния на парном глазу.
Прогноз
Прогноз зависит от причины кровоизлияния, хотя большинство небольших кровоизлияний в СТ склонны к постепенному рассасыванию . Также большое значение для течения и исхода имеют объём и локализация кровоизлияния.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : клинические рекомендации : клинические рекомендации / Алябьева Ж.Ю., Астахов Ю.С., Волобуева Т.М., Городничий В.В. и др. Под ред. Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова. – М. : ГЭОТАР-Медиа, 2009. – (Серия “Клинические рекомендации”). – https://www.rosmedlib.ru/book/RML0308V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Пилокарпин
- Этамзилат
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Ретинопатия недоношенных.
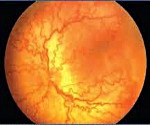
Ретинопатия недоношенных
Описание
Ретинопатия недоношенных. Вазопролиферативное поражение сетчатки, обусловленное незрелостью структур глаза у детей, рожденных раньше срока. Ретинопатия недоношенных характеризуется нарушением нормального васкулогенеза и нередко самопроизвольно регрессирует. В остальных случаях сопровождается помутнением стекловидного тела, миопией, астигматизмом, косоглазием, катарактой, глаукомой, тракционной отслойкой сетчатки. Ретинопатия диагностируется в ходе осмотра недоношенного ребенка детским офтальмологом с помощью офтальмоскопии, УЗИ глаза, электроретинографии, зрительных ВП. Лечение ретинопатии недоношенных может включать крио- или лазеркоагуляцию сетчатки, витрэктомию, склеропломбирование.
Дополнительные факты
Ретинопатия недоношенных – нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст. Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев. Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.

Ретинопатия недоношенных
Причины
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. О. , чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон. Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами – факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор. Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови. Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. Е. Расщепления глюкозы, протекающего без участия кислорода. Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и тд Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов. При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
Классификация
Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
• I стадия. Образование демаркационной линии – узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
• II стадия. Формирование на месте демаркационной линии возвышения – демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
• III стадия. В области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
• IV стадия. Соответствует частичной отслойке сетчатки, обусловленной экссудативно – тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa – без отслойки макулы и IVб — с вовлечением в отслойку макулярной зоны.
• V стадия. Тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки. IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений. В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Диагностика
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения. В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни). Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога.
Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза). С помощью УЗИ глаза дополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях. С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку. Для исключения ретинобластомы информативны УЗИ и диафаноскопия.
Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию.
Лечение
В I–II стадии ретинопатии недоношенных лечение не показано. В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки. Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию.
Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней. При стабилизации или регрессе процесса лечение расценивается как эффективное. В случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов (дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
Прогноз
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения. Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм). При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом. Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и тд.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Разрыв сетчатки глаза представляет собой патологию, которая развивается как самостоятельное заболевание или симптом других офтальмологических болезней. При этом в результате изменений, происходящих в оптических средах глаза, человек может полностью ослепнуть.
Код по МКБ-10
H33.0 Отслойка сетчатки с разрывом сетчатки.
Причины патологии
Разрыв сетчатки глаза в большинстве случаев происходит у людей из группы риска, обусловленной наличием следующих факторов:
- Неконтролируемые физические нагрузки.
- Травма глаз в результате механического воздействия.
- Длительные психоэмоциональные всплески.
- Скачки артериального давления.
- Возрастные изменения.
- Усугубление близорукости.
- Сахарный диабет.
- Наследственная предрасположенность.
Разрыв сетчатки может произойти во время беременности и родов. У молодых людей он может появиться спустя несколько лет после черепно-мозговых травм или повреждений зрительных органов. Одна из причин разрыва сетчатки описывается пользователями интернета таким образом:
Классификация разрывов сетчатки
Причины патологии и расположение дефектов послужили основой для разделения разрывов сетчатки на такие виды:
- Дырчатый. Чаще всего образуется на участках, отвечающих за периферическое зрение. Причина патологии – дистрофия сетчатки. При этом нередко отмечаются ее отслойка или сращение со стекловидным телом.
- Отрыв ретины. Проходит вдоль зубчатой линии. Происходит из-за сотрясений мозга, травм головы и зрительных органов.
- Клапанный разрыв. Происходит в результате сращения сетчатки и стекловидного тела. Риск подобной патологии увеличивается с возрастом. Процесс образования разрыва начинается с попадания в область между ретиной и мембраной стекловидного тела вещества из последнего.
- Макулярный разрыв. Расположен в области центрального зрения. Результат полного сращения сетчатки и стекловидного тела в макулярной зоне. Данная патология приравнивается к отклонениям тяжелой формы. Ее лечение откладывать нельзя.
Несмотря на различный механизм образования разрывов, они имеют общую симптоматику. Отдельного внимания заслуживает макулярный разрыв сетчатки.
Макулярный разрыв
Такой тип разрыва подразумевает образование макулярного отверстия. Оно появляется в результате отделения сетчатки от стекловидного тела, происходящего из-за возрастных изменений. Иное название макулярного разрыва – спонтанный или идиопатический. Он может распространяется на все слои сетчатки (сквозной) или затрагивать некоторые из них (несквозной). Второе название несквозного разрыва – ламеллярный.
По статистике 10% случаев макулярного разрыва спровоцировано распространением ударной волны во время травмы на глазное яблоко. Разрыв при таких обстоятельствах размещается в центре сетчатки там, где ее ткани более тонкие. В 1% случаев патология наблюдается в качестве послеоперационного последствия.
Зафиксировано, что макулярному разрыву чаще подвержены женщины старше 55 лет. В большинстве случаев заболевание носит двусторонний характер.
Симптомы разрыва сетчатки
Очень редко разрыв сетчатки проявляется сразу. Длительное время он может протекать бессимптомно или с незначительными изменениями в состоянии зрительных органов. Поэтому стоит насторожиться при появлении таких признаков:
- Интенсивные вспышки перед глазами наподобие молний, чаще всего появляющиеся в темноте.
- Появление в поле зрения точек, мушек и линий.
- Снижение остроты зрения.
- Размытость или затуманенность изображения.
- Появление слепых зон в поле зрения и их постепенное увеличение.
Данные симптомы говорят о том, что началось отслоение сетчатки, вызванное ее разрывом. Обнаружив их, нужно незамедлительно обратиться за врачебной помощью.
Последствия разрывов
Разрыв сетчатки при отсутствии должного лечения может спровоцировать патологические состояния зрительных органов. Среди них — появление на сетчатки рубцов, стягивающих ее ткани по направлению к дефекту. Также могут произойти кровоизлияния, которые в последствии превращаются в гематомы. Все эти образования приводят к отслоению сетчатки. Она постепенно отслаивается от сосудистой оболочки, теряя доступ к питанию. Происходит медленная гибель сетчатки. Человек становится слепым. Данный процесс необратим.
Методы диагностики
Несмотря на то, что симптоматически разрыв сетчатки себя никак не проявляет, выявить его на ранней стадии можно, если периодически проходить осмотр у офтальмолога. Врачу достаточно провести осмотр с помощью щелевой лампы, чтобы выявить нарушение. Составить более точную клиническую картину помогает исследование глазного дна и УЗИ зрительных органов.
Лечение при разрыве сетчатки
Разрыв сетчатки лечат только хирургическим методом. Если вовремя не диагностировать отклонение и не прибегнуть к оперативному вмешательству, человек может ослепнуть. В зависимости от клинической картины врач отдает предпочтение одной из следующих операций:
В некоторых случаях стойкий положительный эффект достигается после того, как были проведены несколько операций. Пациентам, которые столкнулись с этим, нужно чаще наблюдаться у офтальмолога. Они рискуют снова получить разрыв сетчатки.
Послеоперационная реабилитация
После операции у пациента на глазах оставляют повязку. Она снимается только на следующее утро. Пациент наблюдается в стационаре в течении трех дней. После чего его выписывают с рекомендациями от врача. При этом назначаются мази для глаз, которые нужно использовать в течение недели.
Обратите внимание: Для предотвращения кровотечения в глаз вводится специальная воздушная или газовая смесь. При этом иногда резко снижается зрение, картинка перед глазами расплывается. Смеси удаляются из глаз после операции промыванием. Остаточные явления могут наблюдаться от нескольких дней до двух месяцев.
Профилактически меры
Профилактические меры сводятся к недопущению дальнейшего развития заболевания и последующей отслойки сетчатки. Для этого следует:
- Вовремя лечить общие заболевания организма.
- Соблюдать режим труда и отдыха.
- Защищать глаза от воздействия ультрафиолетовых лучей.
- Предотвращать появление травм зрительных органов и головы.
- Контролировать артериальное давление и уровень сахара в крови.
Постоянное наблюдение у офтальмолога дает шанс выявить патологию до того момента, как произошла отслойка сетчатки.
Источник
