Водянка беременных код мкб

Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Водянка беременных.
Водянка беременных
Описание
Водянка беременных. Одно из проявлений позднего токсикоза, характеризующееся скоплением жидкости в мягких тканях при отсутствии протеинурии и артериальной гипертензии. Основными симптомами данного состояния являются стойкие отеки, ухудшение общего самочувствия, нарушение работы сердечно-сосудистой системы. Клиническая диагностика водянки беременных заключается в объективном осмотре женщины, контроле над прибавкой массы тела. Дополнительно используются лабораторные анализы, УЗИ. Лечение водянки беременных проводится в амбулаторных условиях с назначением медикаментозной терапии. В тяжелых случаях показана госпитализация.
Дополнительные факты
Водянка беременных – форма ОПГ-гестоза, развивающаяся вследствие нарушения водно-солевого баланса. При этом наблюдается повышение проницаемости сосудистых стенок и выход плазмы в межклеточное пространство. Как следствие, нарушаются реологические характеристики крови, отмечается повышение гематокрита, гемоглобина. Такие изменения при водянке беременных ведут к расстройству маточно-плацентарного кровообращения и нередко провоцируют хроническую гипоксию плода. Примерно в 25% случаев данная акушерская патология приводит к развитию нефропатии беременных. Диагностируется водянка беременных преимущественно при многоплодии, первые признаки обычно возникают в сроке 27-30 недель. Прогноз при данном диагнозе для матери и плода благоприятный.
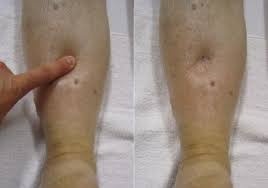
Водянка беременных
Причины
Этиопатогенез водянки беременных до конца не изучен. Специалисты связывают происходящие в организме женщины изменения с нарушением нейроэндокринной регуляции, вследствие чего наблюдается расстройство кровообращения в капиллярной и прекапиллярной сети на фоне водно-солевого дисбаланса. В результате крово- и лимфоотток при водянке беременных замедляются, сосудистая стенка становится более проницаемой, возникают отеки. Таким образом, нарушение метаболизма является основной причиной данной формы ОПГ-гестоза. Наиболее склонны к развитию водянки беременных пациентки, страдающие избыточным весом, так как в этом случае изначально присутствует расстройство обменных процессов.
Водянка беременных зачастую возникает на фоне других экстрагенитальных патологий: артериальной гипертензии, сахарного диабета, эндокринопатий, заболеваний почек, легких. В группу риска также входят женщины, страдающие пороками сердца (при наличии анемии). Водянка беременных чаще диагностируется у пациенток с отягощенным анамнезом, если предыдущие вынашивания плода также сопровождались гестозами. Факторами, способствующими развитию водянки беременных, являются возраст матери младше 18 или старше 30 лет, наличие внутриутробной задержки плода, резус-конфликта. Не стоит исключать влияние негативных условий труда и пагубных привычек.
• 0 – отечность отсутствует, на данном этапе водянка беременных носит скрытый характер, заподозрить ее можно только по снижению диуреза и быстрому увеличению массы тела.
• I – патология сопровождается незначительными отеками на нижних конечностях – стопах и голенях.
• II – отеки при водянке беременных распространяются на ноги и руки, иногда отмечается скопление свободной жидкости в зоне передней брюшной стенки.
• III – диагностируется анасарка (отечность всего тела), распространяющаяся абсолютно на все анатомические структуры, включая лицо.
Точно установить стадию развития водянки беременных может только акушер-гинеколог, сопоставив выявленные патологические симптомы с результатами лабораторных и инструментальных исследований, данными объективного осмотра.
Симптомы
Водянка беременных обычно возникает во второй половине гестации, клиническая картина зависит от степени прогрессирования болезни. На начальных этапах отмечается незначительная отечность конечностей, на запущенных стадиях отеки распространяются на все тело. Характерный признак водянки беременных – стремительное увеличение массы тела (более 300 г в неделю). При этом женщина ощущает жажду. Из-за задержки жидкости в организме позывы к мочеиспусканию становятся гораздо реже обычного. Общее состояние пациентки при водянке беременных удовлетворительное. Может присутствовать тахипноэ, тахикардия, повышенная утомляемость.
Ассоциированные симптомы: Гипопротеинемия. Жажда. Отеки ног.
Диагностика
Заподозрить развитие водянки беременных можно путем постоянного контроля над весом женщины. В норме недельная прибавка составляет 300 г, при данном заболевании этот показатель увеличивается до 400-700 г. Также показано отслеживание суточного диуреза. При водянке беременных наблюдается учащение ночного мочеиспускания, при этом объем выделений будет на 75 мл больше, чем обычно. Однако суточный диурез постоянно уменьшается. Такой признак является характерным именно для водянки беременных. При лабораторном исследовании мочи протеинурия не выявляется.
При водянке беременных женщинам назначают общий анализ крови. О наличии патологии свидетельствует повышение гемоглобина и уровня хлоридов, гипопротеинемия. В ходе диагностики водянки беременных проводится проба Мак-Клюра-Олдрича (выполняется внутрикожная инъекция 0,2 мл физраствора). Образовавшийся пузырь в норме рассасывается через 45-60 минут, при наличии патологии этот период составляет всего 15-20 минут. Из инструментальных методов при водянке беременных используется УЗИ. С его помощью удается обнаружить свободную жидкость в брюшной полости.
Лечение
Больные с водянкой беременных 0 и I стадии наблюдаются в амбулаторных условиях. Пациенткам показано строгое соблюдение питьевого режима, сбалансированное питание. Суточный объем потребляемой жидкости не должен превышать 1 л. Также при водянке беременных нужно ограничить количество соли до 3-4 г в день. В меню следует включить белковую пищу: мясо, рыбу, творог. Обязательным является присутствие свежих фруктов и овощей в ежедневном рационе. Кроме того, женщина, страдающая водянкой беременных, должна больше отдыхать.
Водянка беременных предполагает медикаментозное лечение. Назначаются седативные препараты, спазмолитики, десенсибилизирующие средства. Прием диуретиков при водянке беременных не рекомендуется, так как данные препараты способствуют выходу плазмы из кровеносного русла, что может способствовать усугублению отеков. При II-III стадии болезни ведение беременности продолжают в условиях стационара. Пациенткам также назначается консервативное лечение и постельный режим.
Профилактика водянки беременных предполагает соблюдение режима труда и отдыха. Спать женщине нужно не менее 10 часов в сутки, обязателен дневной отдых на протяжении 60 минут. Следует придерживаться активного образа жизни – заниматься плаванием, ходьбой, гимнастикой, если для них нет противопоказаний. Больным, которые принадлежат к группе риска по развитию водянки беременных, назначаются препараты, способствующие восстановлению свойств клеточных мембран.
Источник
Утратил силу — Архив
Также:
Р-О-021
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Вызванные беременностью отеки с протеинурией (O12.2)
Общая информация
Краткое описание
Отеки – генерализованнное скопление жидкости, которое не проходит после 12-часового постельного режима или определяется прибавкой веса более 2,2 кг в неделю.
Код протокола: P-O-021 “Вызванные беременностью отеки и протеинурия без гипертензии”
Профиль: акушерско-гинекологический
Этап: ПМСП
Код (коды) по МКБ-10:
O12 Вызванные беременностью отеки и протеинурия без гипертензии
O12.0 Вызванные беременностью отеки
O12.1 Вызванная беременностью протеинурия
O12.2 Вызванные беременностью отеки с протеинурией
Факторы и группы риска
Нарушения режима и характера питания, курение.
В 80% случаев отеки у беременных при отсутствии протеинурии (более 300 мг/л в сутки) и артериальной гипертензии носят характер физиологический.
Диагностика
Диагностические критерии: [9,19]
– отеки верхних, нижних конечностей, лица или генерализованные;
– протеинурия более 0,3 г/л в сутки или ее отсутствие;
– нормальные показатели АД.
Жалобы: отечность верхних, нижних конечностей, лица.
Анамнез: продолжительность отеков.
Физикальное обследование:
– общее состояние;
– АД;
– пульс;
– диурез;
– симптом «кольца»;
– акушерский осмотр.
Лабораторные исследования:
– общий анализ крови;
– гематокрит, концентрация, количество тромбоцитов;
– скрининг мочи на асимптомную бактериурию;
– концентрация креатинина, мочевины в сыворотке крови;
– коагулограмма;
– концентрация сывороточных трансаминаз, альбумина (по показаниям);
– бактериологический посев мочи (по показаниям).
Инструментальные исследования [19]: УЗИ плода в сроках 20-22, 30-34 недели.
Показания для консультации специалистов: консультация терапевта, нефролога.
Перечень основных диагностических мероприятий:
1. Общий анализ крови.
2. Гематокрит, концентрация, количество тромбоцитов.
3. Скрининг мочи на асимптомную бактериурию.
4. Концентрация креатинина, мочевины в сыворотке крови.
5. Коагулограмма.
6. УЗИ плода в сроках 20-22, 30-34 недели.
Перечень дополнительных диагностических мероприятий:
1. Бактериологический посев мочи.
2. Концентрация сывороточных трансаминаз, альбумина.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
1. Лечебно-охранительный режим.
2. Дезагрегантная терапия.
3. По показаниям – внутривенная инфузия низкомолекулярных декстранов.
Цели лечения: отсутствие протеинурии и отеков.
Немедикаментозное лечение [5,16]:
1. Лечебно-охранительный режим.
2. Фитотерапия.
3. Оксигенотерапия.
Медикаментозное лечение:
1. Витаминотерапия (аскорбин ацид, витамин Е, поливитамины) (A) [4,6,10,11].
2. Препараты калия (оротик ацид, калия и магния аспарагинат) (B) [6,14].
3. Препараты, улучшающие реологию крови (дипиридамол) (A) [4,6,10,11].
4. Спазмолитики (аминофиллин, папаверин гидрохлорид, дротаверин) (A) [4,5,6,10,11].
Показания к госпитализации
Плановая госпитализация – при выраженной протеинурии и при присоединении симптомов преэклампсии.
Профилактические мероприятия (профилактика обострений и осложнений):
– фитотерапия;
– витаминотерапия;
– лечебная физкультура;
– нормализация режимов труда и отдыха.
Дальнейшее ведение, принципы диспансеризации:
– постановка на диспансерный учет;
– анализы мочи каждые 10 дней, до конца беременности;
– консультация нефролога.
Перечень основных и дополнительных медикаментов:
1. Аскорбин ацид
2. Витамин Е
3. Поливитамины
4. Оротик ацид
5. Калия и магния аспарагинат
6. Дипиридамол
7. Аминофиллин
8. Папаверин гидрохлорид
9. Дротаверин
Индикаторы эффективности лечения:
1. Нормализация анализов мочи.
2. Устранение клинических проявлений.
Профилактика
– сбалансированное питание;
– положение на левом боку во второй половине беременности.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. Davison J. M., Dunlop W. Renal hemodynamics and tubular function in normal
human pregnancy. Kidney Int. 18:152, 1980.
2. Sims E. A. H., Krantz K. E. Serial studies of renal function during pregnancy and
the puerperium in normal women. J. Clin. Invest. 37:1764, 1958.
3. First M. R., Pollack V. E. Pregnancy and Renal Disease. In R. W. Schrier,
C. W. Gottschalk (eds.), Diseases of the Kidney. Boston: Little, Brown, 1988.
4. Lim V. S., Katz A. I., Lindheimer M. D. Acid-base regulation in pregnancy. Am.
J. Physiol. 231(6):1764, 1976.
5. Clapp J. F., III et al. Maternal physiologic adaptations to early human pregnancy.
Am. J. Obstet. Gynecol. 159:1456, 1988.
6. Brown M. A. et al. Sodium excretion in normal and hypertensive pregnancy: A
prospective study. Am. J. Obstet. Gynecol. 159:297, 1988.
7. Lenke R. R., VanDorsten J. P., Schifrin B. S. Pyelonephritis in pregnancy: A
prospective randomized trial to prevent recurrent disease evaluating suppressive
therapy with nitrofurantoin and close surveillance. Am. J. Obstet. Gynecol.
146:953, 1983.
8. Whalley P. J., Cunningham F. G., Martin F. G. Transient renal dysfunction
associated with acute pyelonephritis of pregnancy. Obstet. Gynecol. 46(2):174,
1975.
9. Hayslett J. P. Interaction of renal disease and pregnancy. Kidney Int. 25:579,
1984.
10. Fisher K. A. et al. Nephrotic proteinuria with preeclampsia. Am. J. Obstet.
Gynecol. 129:643, 1977.
11. Barcelo P. et al. Successful pregnancy in primary glomerular disease. Kidney Int.
30:914, 1986.
12. Hou S. H., Grossman S. D., Madias N. E. Pregnancy in women with renal disease
and moderate renal insufficiency. Am. J. Med. 78:185, 1985.
13. Bobrie G. et al. Pregnancy in lupus nephritis and related disorders. Am. J. Kidney
Dis. 9(4):339, 1987.
14. Fine L. G. et al. Systemic lupus erythematosus in pregnancy. Ann. Intern. Med.
94:667, 1981.
15. Uhle B. U., Long P., Oats J. Early onset preeclampsia: Recognition of underlying
renal disease. Br. Med. J. 294:79, 1987.
16. Grunfeld J. P., Ganeval D., Bournerias F. Acute renal failure in pregnancy.
Kidney Int. 18:179, 1980.
17. Pockros P. J., Peters R. L., Reynolds T. B. Idiopathic fatty liver of pregnancy:
findings in ten cases. Medicine (Baltimore) 63(l):l, 1984.
18. Lindheimer M. D. et al. Acute Renal Failure in Pregnancy. In B. M. Brenner,
J. M. Lazarus (eds.). Acute Renal Failure (2nd ed.). New York: Churchill-
Livingstone, 1988.
19. Davison J. M. The effect of pregnancy on kidney function in renal allograft
recipients. Kidney Int. 27:74, 1985.
- Список использованной литературы:
Информация
Список разработчиков:
Тулебаева Л. Р. – зам. главного врача ГККП «Костанайский городской родильный дом».
Жумагалиева А. К. – врач акушер-гинеколог ГККП «Костанайский городской родильный дом».
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Водянка беременных – одно из проявлений позднего токсикоза, характеризующееся скоплением жидкости в мягких тканях при отсутствии протеинурии и артериальной гипертензии. Основными симптомами данного состояния являются стойкие отеки, ухудшение общего самочувствия, нарушение работы сердечно-сосудистой системы. Клиническая диагностика водянки беременных заключается в объективном осмотре женщины, контроле над прибавкой массы тела. Дополнительно используются лабораторные анализы, УЗИ. Лечение водянки беременных проводится в амбулаторных условиях с назначением медикаментозной терапии. В тяжелых случаях показана госпитализация.
Общие сведения
Водянка беременных – форма ОПГ-гестоза, развивающаяся вследствие нарушения водно-солевого баланса. При этом наблюдается повышение проницаемости сосудистых стенок и выход плазмы в межклеточное пространство. Как следствие, нарушаются реологические характеристики крови, отмечается повышение гематокрита, гемоглобина. Такие изменения при водянке беременных ведут к расстройству маточно-плацентарного кровообращения и нередко провоцируют хроническую гипоксию плода. Примерно в 25% случаев данная акушерская патология приводит к развитию нефропатии беременных. Диагностируется водянка беременных преимущественно при многоплодии, первые признаки обычно возникают в сроке 27-30 недель. Прогноз при данном диагнозе для матери и плода благоприятный.
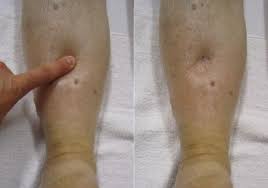
Водянка беременных
Причины водянки беременных
Этиопатогенез водянки беременных до конца не изучен. Специалисты связывают происходящие в организме женщины изменения с нарушением нейроэндокринной регуляции, вследствие чего наблюдается расстройство кровообращения в капиллярной и прекапиллярной сети на фоне водно-солевого дисбаланса. В результате крово- и лимфоотток при водянке беременных замедляются, сосудистая стенка становится более проницаемой, возникают отеки. Таким образом, нарушение метаболизма является основной причиной данной формы ОПГ-гестоза. Наиболее склонны к развитию водянки беременных пациентки, страдающие избыточным весом, так как в этом случае изначально присутствует расстройство обменных процессов.
Водянка беременных зачастую возникает на фоне других экстрагенитальных патологий: артериальной гипертензии, сахарного диабета, эндокринопатий, заболеваний почек, легких. В группу риска также входят женщины, страдающие пороками сердца (при наличии анемии). Водянка беременных чаще диагностируется у пациенток с отягощенным анамнезом, если предыдущие вынашивания плода также сопровождались гестозами. Факторами, способствующими развитию водянки беременных, являются возраст матери младше 18 или старше 30 лет, наличие внутриутробной задержки плода, резус-конфликта. Не стоит исключать влияние негативных условий труда и пагубных привычек.
Классификация водянки беременных
Водянка беременных проявляется отёчностью мягких тканей вследствие скопления жидкости. Специалисты выделяют три стадии заболевания в зависимости от локализации и выраженности патологических симптомов:
- 0 – отечность отсутствует, на данном этапе водянка беременных носит скрытый характер, заподозрить ее можно только по снижению диуреза и быстрому увеличению массы тела.
- I – патология сопровождается незначительными отеками на нижних конечностях – стопах и голенях.
- II – отеки при водянке беременных распространяются на ноги и руки, иногда отмечается скопление свободной жидкости в зоне передней брюшной стенки.
- III – диагностируется анасарка (отечность всего тела), распространяющаяся абсолютно на все анатомические структуры, включая лицо.
Точно установить стадию развития водянки беременных может только акушер-гинеколог, сопоставив выявленные патологические симптомы с результатами лабораторных и инструментальных исследований, данными объективного осмотра.
Симптомы водянки беременных
Водянка беременных обычно возникает во второй половине гестации, клиническая картина зависит от степени прогрессирования болезни. На начальных этапах отмечается незначительная отечность конечностей, на запущенных стадиях отеки распространяются на все тело. Характерный признак водянки беременных – стремительное увеличение массы тела (более 300 г в неделю). При этом женщина ощущает жажду. Из-за задержки жидкости в организме позывы к мочеиспусканию становятся гораздо реже обычного. Общее состояние пациентки при водянке беременных удовлетворительное. Может присутствовать тахипноэ, тахикардия, повышенная утомляемость.
Кожа женщин, страдающих водянкой беременных, имеет глянцевый оттенок, что дает возможность визуально отличить данную патологию от проблем с почками. В последнем случае дерма будет бледной, при наличии заболеваний сердца – синюшной. Также при водянке беременных возникает симптом кольца – украшение начинает плотно прилегать к пальцу, его трудно снять, а порой даже прокрутить. Свидетельствовать о наличии отеков способна и обувь, больная предъявляет жалобы на то, что ранее удобные туфли или сапоги становятся тесными, не застегиваются, сдавливают конечности.
Диагностика водянки беременных
Заподозрить развитие водянки беременных можно путем постоянного контроля над весом женщины. В норме недельная прибавка составляет 300 г, при данном заболевании этот показатель увеличивается до 400-700 г. Также показано отслеживание суточного диуреза. При водянке беременных наблюдается учащение ночного мочеиспускания, при этом объем выделений будет на 75 мл больше, чем обычно. Однако суточный диурез постоянно уменьшается. Такой признак является характерным именно для водянки беременных. При лабораторном исследовании мочи протеинурия не выявляется.
При водянке беременных женщинам назначают общий анализ крови. О наличии патологии свидетельствует повышение гемоглобина и уровня хлоридов, гипопротеинемия. В ходе диагностики водянки беременных проводится проба Мак-Клюра-Олдрича (выполняется внутрикожная инъекция 0,2 мл физраствора). Образовавшийся пузырь в норме рассасывается через 45-60 минут, при наличии патологии этот период составляет всего 15-20 минут. Из инструментальных методов при водянке беременных используется УЗИ. С его помощью удается обнаружить свободную жидкость в брюшной полости.
Лечение водянки беременных
Больные с водянкой беременных 0 и I стадии наблюдаются в амбулаторных условиях. Пациенткам показано строгое соблюдение питьевого режима, сбалансированное питание. Суточный объем потребляемой жидкости не должен превышать 1 л. Также при водянке беременных нужно ограничить количество соли до 3-4 г в день. В меню следует включить белковую пищу: мясо, рыбу, творог. Обязательным является присутствие свежих фруктов и овощей в ежедневном рационе. Кроме того, женщина, страдающая водянкой беременных, должна больше отдыхать.
Водянка беременных предполагает медикаментозное лечение. Назначаются седативные препараты, спазмолитики, десенсибилизирующие средства. Прием диуретиков при водянке беременных не рекомендуется, так как данные препараты способствуют выходу плазмы из кровеносного русла, что может способствовать усугублению отеков. При II-III стадии болезни ведение беременности продолжают в условиях стационара. Пациенткам также назначается консервативное лечение и постельный режим.
Прогноз и профилактика водянки беременных
Прогноз при водянке беременных благоприятный. Своевременно оказанная медицинская помощь и соблюдение предписаний врача позволяют доносить плод до 38-40 недель гестации и родить здорового младенца. Начинать профилактику водянки беременных следует еще на ранних этапах вынашивания. Прежде всего, следует определить, принадлежит ли женщина к группе риска по развитию данной патологии. Абсолютно всем пациенткам для предупреждения водянки беременных следует придерживаться сбалансированного питания, меню должно включать белковую пищу, овощи и фрукты.
Профилактика водянки беременных предполагает соблюдение режима труда и отдыха. Спать женщине нужно не менее 10 часов в сутки, обязателен дневной отдых на протяжении 60 минут. Следует придерживаться активного образа жизни – заниматься плаванием, ходьбой, гимнастикой, если для них нет противопоказаний. Больным, которые принадлежат к группе риска по развитию водянки беременных, назначаются препараты, способствующие восстановлению свойств клеточных мембран.
Источник
