Заложенность носа при синдроме позвоночной артерии
При шейном остеохондрозе заложенность носа часто возникает как основной симптом. Это связано со сдавливанием сосудистого сплетения в шейном отделе и компенсаторным его расширением в области головы, что является защитной реакцией организма против гипоксии. В результате происходит отек слизистой носа, из-за чего становиться трудно дышать. Избавиться от проблемы можно, только если комплексно воздействовать на проблему верхней части позвоночника.

Занятие лечебной гимнастикой поможет предотвратить шейный остеохондроз.
Почему может закладывать нос при остеохондрозе шеи?
Остеохондроз шейного отдела позвоночника вызывает сдавливание сосудов в верхней части позвоночника, которые связаны с важными органами в области головы. Это вызывает кислородное голодание. Кроме этого, пережимаются венозные сосуды, которые отвечают за вывод из тканей продуктов обмена и лишней жидкости. В результате нарушенного оттока возникает застой, в том числе в слизистых носа. Это провоцирует расширение капилляров и значительный отек тканей. Выделение слизи с носа связано с работой апокриновых клеток, а чем лучше в них кровоснабжение, тем больше они продуцируют секрет. Увеличенные сосуды являются благоприятной средой для внедрения болезнетворных микроорганизмов, что провоцирует в дальнейшем воспалительные процессы в пазухах и заложенность носа больного на шейный остеохондроз.
Вернуться к оглавлению
Причины заложенности носа при остеохондрозе
Первоосновой возникновения отека слизистой и заложенности носа является нарушение тонуса сосудов шеи, что часто вызвано шейным остеохондрозом. При этом, даже если сосудистое русло, идущее к этому органу не повреждено расширение вен и артерий, а также пропитывание окружающих тканей эксудатом осуществляется за счет компенсаторной реакции. Эта проблема часто сопровождается общим отеком лица, мешками под глазами и заложенными ушами.
Вернуться к оглавлению
Что при этом делать?
 Для выявления сосудистой патологии может понадобиться УЗИ с допплером.
Для выявления сосудистой патологии может понадобиться УЗИ с допплером.
Очень важно выявить причину проблем с носом ведь достаточно часто непосредственная причина насморка остается неизвестной, а длительное лечение не дает долгосрочного положительного результата. Для диагностики остеохондроза шейного отдела позвоночника используют рентгенографическое исследование, позволяющее определить аномалии костных структур. С целью выявить нарушение тонуса сосудистого русла применяется ультразвуковая диагностика с доплерографией. Если картина болезни не точная применяется магнитно-резонансная томография.
Когда патология подтвердилась, то больному назначают необходимый курс терапии, который включает в себя такие подходы:
- Снятие симптомов. Осуществляется за счет приема нестероидных противовоспалительных препаратов и миорелаксантов, которые в виде мазей наносят на области шеи. Кроме этого, показаны сосудосуживающие капли в нос, позволяющие больному временно нормализовать дыхание.
- Восстановительный период. Включает в себя прием хондропротекторов и комплексных поливитаминов для возобновления нормальной работы позвоночного столба. В нос рекомендуется капать средства на основе растительных компонентов, которые предотвратят развитие осложнений, связанных с присоединением бактериальных или вирусных агентов.
- Устранение причины остеохондроза и заложенности носа. Происходит за счет курса физиотерапии, в комплекс которой входит воздействие на воротниковую зону электрофорезом, полный курс массажа и лечебная гимнастика. Нормализовать кровоток в носовых пазухах помогут ингаляции с эфирными маслами.
При шейном остеохондрозе, который сопровождается заложенностью носа, пациенту показано санаторно-курортное лечение.
Вернуться к оглавлению
Меры профилактики
Для предотвращения насморка, связанного с остеохондрозом важно вести здоровый образ жизни и отказаться от вредных привычек. Проблемы воротниковой зоны позвоночника провоцирует неправильная осанка или нарушения опорно-двигательного аппарата. Поэтому важно следить за здоровьем костно-мышечной системы. Правильное питание с достаточным содержанием витаминов и кальция, а также занятие умеренной физической нагрузкой поспособствует отсутствию остеохондроза шейного отдела позвоночника, являющегося одной из причин невозможности дышать.
Источник
Развивается вертеброгенный синдром позвоночной артерии на фоне заболевания шейного остеохондроза очень стремительно. Вследствие этого процесса у больного отмечается общее ухудшение самочувствия, проявляющиеся через множество различных признаков. Конечным итогом синдрома является нарушение кровообращения в головном мозге, что в свою очередь, ведет к серьезным патологиям других органов и систем.

Причины развития синдрома
Сдавления позвоночной артерии представляют собой совокупность различных симптомов, которые развиваются вследствие сжатия артерии позвоночника или симпатического сплетения. Причины прогрессирования состояния заключаются в следующем:
- развитие сколиоза или других подобных патологий в шейном отделе;
- сжатие опухолевыми образованиями сосудов;
- компрессия вертебральной артерии;
- нарушение кровотока в позвоночнике;
- аномальные процессы в мышцах и позвонках, расположенных в шейном отделе.
Вернуться к оглавлению
Симптомы заболевания
Синдром позвоночной артерии при шейном остеохондрозе проявляется через несколько различных признаков. Чаще всего симптомы имеют похожие проявления, как и при заболевании остеохондроза. Но, кроме основных проявлений, для синдрома сдавливания позвоночной артерии характерны следующие моменты:
 Часто патологии сопутствуют головокружения.
Часто патологии сопутствуют головокружения.
- постоянные головокружения;
- тошнота и рвота;
- кратковременные потери остроты зрения и слуха;
- частые обмороки;
- онемение конечностей.
Важно уделять внимание похожим проявлениям и в случае ухудшения самочувствия немедленно известить врача.
Вернуться к оглавлению
Шум в ушах и проблемы со зрением
В случаях, когда страдает шейная артерия различные расстройства слуха и зрения не являются редкостью. Кровь перестает должным образом поступать в мозг, после чего у больных отмечается появление «мушек» в глазах, резкий шум в ушах. Приступы чаще всего происходят в ночное время или утром, сразу после того, как человек просыпается. Степень выраженности шума зависит от структуры лабиринта внутреннего уха и от физиологических особенностей. Дискомфорт возникает при поворотах головы из стороны в сторону.
Вернуться к оглавлению
Головокружение
Сдавливания позвоночной артерии практически во всех случаях проявляется слабостью. Вследствие упадка сил у пациента случаются приступы головокружения, нередко заканчивающиеся обмороками. Больной пребывает в состоянии, как будто «земля плывет» под ногами, происходит подобное зачастую после пробуждения и длится от нескольких минут до часу. На фоне головокружений у пациента нарушается координация движений, что часто создает опасные для здоровья ситуации.
Вернуться к оглавлению
Тошнота и рвота
 Перед началом головной боли у человека начинается тошнота.
Перед началом головной боли у человека начинается тошнота.
Синдром позвоночной артерии сопровождается общим недомоганием. Больного начинает мутить, после чего начинаются приступы неконтролируемой рвоты, которые не приносят удовлетворения. Подобные симптомы являются предвестником развития головных болей. При резком изменении положения головы отмечаются симптомы тошноты, усиливающиеся при движении.
Вернуться к оглавлению
Онемение конечностей
На фоне остеохондроза и сдавливания позвоночных артерий нарушается кровообращение нервов черепно-мозгового отдела. Следствием этого процесса является постепенное онемение конечностей и участков лица (скулы, ротовая область, шея, височная зона). При визуальном осмотре определяется постоянная асимметрия лица, которая чаще всего выражается в том, один уголок рта находится выше другого.
Вернуться к оглавлению
Обмороки и потери сознания
Когда голова пациента длительный промежуток времени находится в состоянии разгибания, нередко ситуация заканчивается головокружениями. После этого человек теряет сознание. Шейный остеохондроз приводит к нарушениям в функционировании всей вертебрально-базилярной системе человека, после чего голова получает меньше необходимых веществ. Несмотря на то, что артерии позвоночника доставляют в головной мозг меньше кислорода и питательных элементов, чем другие сосуды, снижение уровня способствует развитию подобных проблем. К потере сознания добавляются нарушение координации, снижение остроты зрения и качества слуха, проблемы с речью.
Вернуться к оглавлению
Депрессия и агрессия
 Частое обострение симптоматики заболевания приводят к развитию депрессивного состояния.
Частое обострение симптоматики заболевания приводят к развитию депрессивного состояния.
Хроническое проявление симптомов патологии приводит к развитию нервного срыва и эмоционального истощения. Если у пациента диагностируется синдром вертебральной артерии, подобные пациенты выглядят подавленно. На это влияет нарушение качества сна, регулярные головокружения и обмороки, постоянный страх за свое здоровье. Такие люди становятся раздражительными, агрессивными, у них развивается паническая атака и депрессии. Психоэмоциональные факторы ухудшают общее качество жизни ничуть не меньше чем другие.
Вернуться к оглавлению
Другие симптомы
Признаки пережатия артерии также выражаются в головной боли. Мучительные и невыносимые приступы болевых ощущений не дают возможности сконцентрироваться на работе. Интенсивность усиливается после того, как человек долго держал голову запрокинутой назад. Чаще всего подобное происходит после сна на неудобной подушке, бега или ходьбы. Болевые импульсы возникают в разных частях: виски, теменная область, над бровью. Характерным проявлением синдрома является то, что со сменой положения головы боль резко прекращается — позвонки встают в нужную позицию, и приступ проходит.
Вернуться к оглавлению
Диагностика расстройства
Чтобы диагностировать синдром позвоночной артерии на фоне шейного остеохондроза, необходима консультация нескольких специалистов. Для этого больной обращается за помощью к терапевту и неврологу, которые на основании жалоб и осмотра проводят заключение и выписывают направления на исследования. Диагностика проводится с учетом следующих результатов:
- рентген;
- МРТ;
- КТ.
Вернуться к оглавлению
Как проходит лечение?
Лекарства
 Винпоцетин способствует нормализации мозгового кровообращения.
Винпоцетин способствует нормализации мозгового кровообращения.
Лечить последствия синдрома необходимо комплексно, внимательно относится ко всем рекомендациям врача. Медикаментозное лечение включает следующие группы препаратов:
- для улучшения кровообращения в головном мозге — «Винпоцетин»;
- от головокружения — «Бетагистин»;
- противовоспалительные средства — «Диклофенак»;
- хондропротекторы — «Хондроитин»;
- витамины и антидепрессанты.
Вернуться к оглавлению
Массаж при синдроме позвоночной артерии и остеохондрозе
На основании показаний врач принимает решение о целесообразности такого метода лечения, как массаж. Чаще всего подобные манипуляции не рекомендуется проводить даже на этапе ремиссии заболевания. Обосновывается это тем, что массаж может только усугубить картину, вызывая смещение позвонков шейного отдела с последующим защемлением сосудисто-нервного пучка. Чтобы устранить симптомы синдрома предпочтительно используют рефлексотерапию.
В особых случаях массаж все же полезен. С помощью него устраняется компрессия сосудов и расслабляются мышцы.
Вернуться к оглавлению
Гимнастика и упражнения
 Для восстановления кровообращения, уменьшения частоты и степени интенсивности приступов нужно выполнять упражнения.
Для восстановления кровообращения, уменьшения частоты и степени интенсивности приступов нужно выполнять упражнения.
Выполняя специальные упражнения при синдроме позвоночной артерии можно существенно минимизировать влияние симптомов на организм человека. Желательно проводить лечебную гимнастику утром после сна в одно и то же время каждый день. Выполнять упражнения нужно обязательно без резких движений, так как это может привести к ухудшению состояния и очередному приступу. После гимнастики рекомендуется принять душ.
Вернуться к оглавлению
Физиотерапия
Если поражается позвоночник, то лечение практически каждого вида заболевания предполагает использования физиотерапевтических методик. Включают физиотерапию исключительно как вариант дополнительного лечения и разрешается осуществлять манипуляции только в период ремиссии с разрешения врача. Основные виды процедур:
- иглоукалывание;
- мануальные методы воздействия;
- массажи воротниковых зон.
Вернуться к оглавлению
Операция при синдроме
В особых случаях назначается проведение хирургического вмешательства. Основными показаниями для операции являются:
- Опухоли. Последствия развития онкологических образований в шейном отделе мешает кровотоку, в результате чего в головной мозг не поступают необходимые вещества.
- Грыжи. Если диагностика выявила подобные образования после неэффективного лечения, удаление происходит на операционном столе.
Вернуться к оглавлению
Терапия народными средствами
 В народной медицине для лечения такого состояния готовят различные средства на конском каштане.
В народной медицине для лечения такого состояния готовят различные средства на конском каштане.
Не только на медикаментах строится терапевтический курс. Лечение синдрома позвоночной артерии народными средствами используется редко, но многие пациенты до сих включают природные снадобья в терапию. Устранить причины и вылечить остеохондроз травяными настойками невозможно, но в какой-то мере можно попробовать улучшить кровообращение в сосудах, применяя настойки боярышника, кукурузных рылец и зверобоя. Если зажата артерия, рекомендуется использовать средства на основе конского каштана.
Вернуться к оглавлению
Коррекция образа жизни
Важно также пересмотреть отношение к своему здоровью через питание и физическую активность. Рекомендуется значительно сократить употребление в пищу соли и животных жиров. В результате этого повышается показатель холестерина, наблюдается пагубное воздействие на сосуды. В процессе лечения и после него необходимо привести в порядок нервную систему — меньше переживать по пустякам. Корректировке также подвергается режим дня, полноценный сон — залог хорошего самочувствия.
Вернуться к оглавлению
Последствия
Если вовремя не устранить причины синдрома, существует риск развития множества осложнений. Если у пациентов до появления заболевания был нарушен слух, то с вертеброгенным синдромом проблема может усугубиться вплоть до полной потери возможности слышать. Если в малой степени наблюдались проблемы со зрением — при развитии основной патологии результат может быть аналогичным проблеме слуха. В запущенных случаях у пациентов развивается сердечная и дыхательная недостаточность.
Источник

НеврологCтаж — 13 летКандидат наук
«Медицина компьютерных технологий» на 9 Мая
Клиника «Первый меридиан»
«Медицина компьютерных технологий» на Карамзина
Дата публикации 7 ноября 2019Обновлено 7 ноября 2019
Определение болезни. Причины заболевания
Синдром позвоночной артерии (синдром Барре — Льеу, задний шейный симпатический синдром) — это состояние, при котором в одной из позвоночных артерий нарушается кровоток.
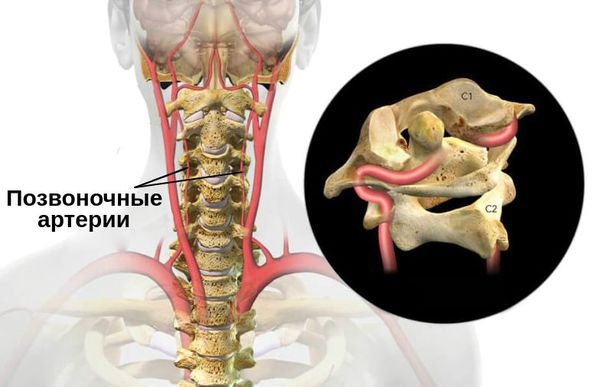
На текущий момент нет однозначного определения данного синдрома. Под ним подразумеваются различные проявления:
- вегетативные — нарушения вегетативной нервной системы;
- церебральные — дисциркуляторная энцефалопатия (ДЭП);
- сосудистые — патологическая извитость, гипоплазия (сужение диаметра) и атеросклероз позвоночных артерий.
Эти проявления могут возникать по разным причинам:
- сдавление симпатического сплетения позвоночной артерии;
- деформация стенки или изменение просвета позвоночной артерии [1].
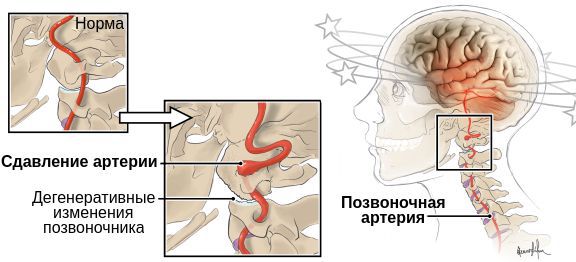
В связи разнообразием причин развития синдрома МКБ-10 (Международная классификация болезней) кодирует его по-разному. Например, он может рассматриваться как начальные проявления недостаточности кровоснабжения в вертебробазилярной системе — структурах головного мозга, кровоснабжаемых позвоночной и базилярной артериями. В таком случае он кодируется как G 45.0 Синдром вертебробазилярной артериальной системы [4][5][6].
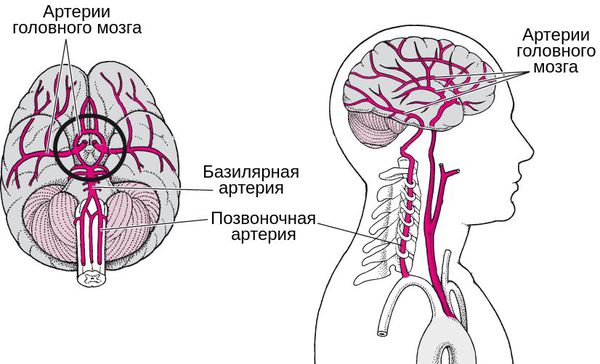
Также синдром позвоночной артерии может кодироваться как:
- М 47.0 Синдром сдавления передней спинальной или позвоночной артерии;
- G 99.2* Миелопатия — данный диагноз обязательно сочетается с другим заболеванием;
- М 53.0 Шейно-черепной синдром;
- М 53.2 Спинальная нестабильность — в рамках нестабильности шейного отдела позвоночника [7][8].
О распространённости синдрома позвоночной артерии можно судить по частоте нарушения кровотока в вертебробазилярной системе, которая достигает 25-30 % всех случаев нарушений мозгового кровообращения, а количество транзиторных ишемических атак доходит до 70 % [1][2][3][4].
За последние 30 лет синдром вертебробазилярной недостаточности стал чаще встречаться у людей трудоспособного возраста, хотя раньше данная патология в основном возникала у людей старшей возрастной группы. При этом прежней причиной недостаточности считались дегенеративно-дистрофические изменения в шейном отделе позвоночника, которые проявлялись нистагмом (неконтролируемым движением глаз), головокружением, параличом взора, снижением слуха, нарушением чувствительности и другими симптомами. Сейчас же на первый план выходит нестабильность в шейном отделе позвоночника — подвижность позвонков при сгибании и разгибании шеи и неспособность мышечно-связочного аппарата обеспечить синхронное движение шейных позвонков [3][4][5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы синдрома позвоночной артерии
К проявлениям синдрома позвоночной артерии можно отнести следующие симптомы [1][9][10]:
- Зрительные (офтальмические) проявления: ощущение пелены перед глазами; скотомы — слепые участки в поле зрения; фотопсии — пятна, молнии или точки перед глазами; боли и ощущение инородного тела в глазу; преходящее выпадение полей зрения (чаще в виде концентрического сужения).


- Вестибулярные расстройства: шум в ухе, который может зависеть от положения головы; пароксизмальное несистемное головокружение — чувство неустойчивости, шаткость, ощущение укачивания, тошнота; системное головокружение — ощущение “вращения предметов”, “перевёрнутой комнаты”.
- Вегетативные (диэнцефальные) нарушения: чувство жара, озноба, похолодание рук и ног, гипергидроз, изменения цвета кожи, непреодолимая сонливость, резкая общая слабость, нарушения ритма сон-бодрствование, внезапное повышение артериального давления, нарушения сердечного ритма.
- Гортанно-глоточные нарушения: покалывание в горле, ощущение ползающих мурашек, першение, кашель, затруднения при глотании, извращение вкуса.
- Дроп-атаки: внезапные падения без потери сознания при резком запрокидывании или повороте головы с быстрым восстановлением.
При синкопальном вертебральном синдроме (синдроме Унтерхарншайдта) — крайнем проявлении синдрома позвоночной артерии — возникает потеря сознания и гипотония мышц после резкого движения головой или долгого нахождения в вынужденном положении. Причина тому — ишемия задних отделов ствола головного мозга и мозжечка [1][10].
Патогенез синдрома позвоночной артерии
Патогенез синдрома позвоночной артерии связан с механическим воздействием на ствол артерии и вегетативным нервным сплетением, идущим вместе с ним. Это приводит к рефлекторному сужению просвета артерии и спазму сосудов головного мозга. В результате снижается кровоток в заднем отделе мозга, стволовых структурах и мозжечке [1][7].
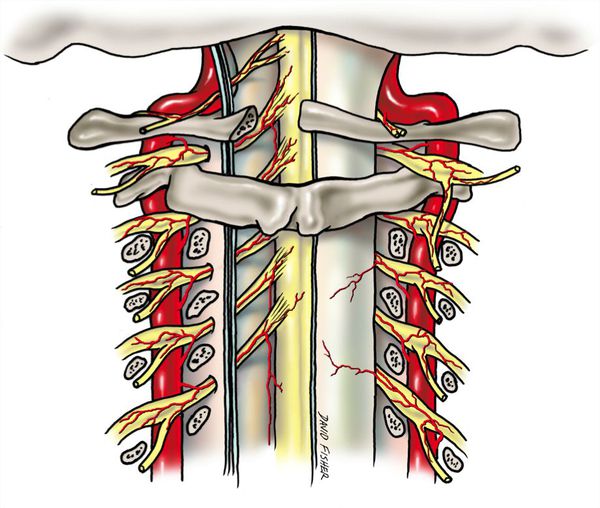
Воздействие на позвоночную артерию происходит при различных нарушениях:
- подвывихе суставных отростков позвонков;
- нестабильности или гипермобильности позвонков;
- травмировании остеофитами — патологическими наростами, расположенными на поверхности позвонка;
- унковертебральном артрозе — деформации шейных суставов;
- добавочном шейном ребре;
- спазме в мышцах шеи или нижней косой мышце головы;
- врождённых аномалиях артерий — сужении просвета одной из позвоночных артерий.
Эти причины по-разному влияют на каждый участок позвоночной артерии. До входа в канал поперечных отростков (особенно при высоком вхождении) артерия сдавливается лестничными мышцами. В канале поперечных отростков на артерию воздействуют остеофиты, артрозы суставов, смещение позвонков, унковертебральные артрозы, нестабильность шейных позвонков. При выходе из канала артерия подвержена воздействию нижней косой мышцы головы. При комбинации нескольких факторов вероятность травмирования позвоночной артерии возрастает [9].

Некоторые авторы кроме механического воздействия на позвоночную артерию выделяют рефлекторные причины синдрома — так называемый “рефлекторный ангиоспастический синдром”. Эти причины кроются в близком расположении иннервации позвоночной артерии и межпозвонковых суставов со звёздчатым (шейно-грудным) узлом [11].
Классификация и стадии развития синдрома позвоночной артерии
Основная классификация, которая используется на практике, была предложена в 2010 году [1]. Она разделяет синдром по трём признакам: механизму воздействия на позвоночную артерию, характеру нарушения кровообращения и клиническим проявлениям.
По типу воздействия на позвоночную артерию выделяют:
- синдром, спровоцированный подвывихом суставных отростков позвонков;
- синдром, связанный с патологической подвижностью позвоночно-двигательного сегмента;
- синдром, возникший в результате сдавления артерии остеофитами;
- синдром, причиной которого стал спазм сосуда в связи с раздражением нервного сплетения;
- синдром, вызванный сдавлением артерии в области первого шейного позвонка (аномалии развития);
- синдром, возникший в связи с унковертебральным артрозом;
- синдром, связанный с артрозом дугоотростчатых суставов;
- синдром, вызванный грыжей дисков шейного отдела;
- синдром, возникший при рефлекторно мышечной компрессии (сжатии).
По характеру нарушения кровотока можно выделить следующие варианты синдрома [1][9][10]:
- компрессионный — механическое сдавление артерии;
- ирритативный — раздражение вегетативных нервных волокон;
- ангиоспастический — рефлекторный ответ на раздражение позвоночно-двигательного сегмента, при этом появление симптомов в меньшей степени зависит от поворотов головы;
- смешанный — сочетание нескольких вариантов, например, компрессионного и ирритативного.
По клиническим проявлениям выделяют две стадии синдрома [1]:
- первая — функциональная;
- вторая — органическая.
Для функциональной стадии характерны:
- постоянная или приступообразная головная боль пульсирующего, ноющего характера с вегетативными проявлениями, может усиливаться при движении головой, распространяется от затылочной области к лобной;
- кохлеовестибулярные проявления: ощущение неустойчивости, покачивания в сочетании с шумом в ушах и снижением слуха;
- зрительные нарушения: потемнения, ощущение песка в глазах, фотопсии.
Органическая стадия начинает развиваться, если воздействие на позвоночную артерию продолжается и дальше. При хроническом травмировании артерии нарушается крово- и лимфообращение в вертебробазилярной системе. Начинают страдать задние отделы ствола головного мозга и миелобульбарная область — переход спинного мозга в продолговатый. Это приводит к преходящим и стойким нарушениям кровообращения мозга, головокружениям, нарушениям координации движений и ходьбы, тошноте, рвоте, нарушениям артикуляции, дроп-атакам — внезапным падениям без потери сознания [1][4][7][8].
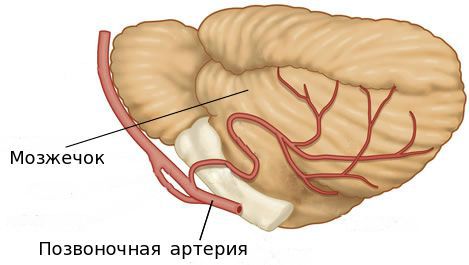
Осложнения синдрома позвоночной артерии
Длительное сдавление позвоночной артерии при отсутствии адекватной терапии может стать причиной недостаточного кровообращения в вертебробазилярном бассейне. При этом изменение текучести крови вносит дополнительный вклад в прогрессирование симптомов. К важным показателям, которые следует контролировать, можно отнести гемостаз (свёртываемость крови), липидный спектр, общий анализ крови — уровень фибриногена, вязкость крови, склеивание тромбоцитов и гематокрит (объём красных кровяных телец). Изменение этих показателей может ухудшить микроциркуляцию — движение крови в мелких кровеносных сосудах [2][10].
Присоединение симптомов, вызванных недостаточностью кровообращения в вертебробазилярной системе, сначала носит преходящий характер, но затем становится стойким. Это способствует присоединению атеросклероза и артериальной гипертензии. Если данное состояние не контролировать, может возникнуть реальная угроза ишемического инсульта с локализацией инфаркта в стволе головного мозга, мозжечке, бассейне задней мозговой артерии [2].
Диагностика синдрома позвоночной артерии
В диагностике синдрома позвоночной артерии возможны некоторые затруднения из-за разнообразия клинических проявлений. Поэтому постановка диагноза не может основываться только на жалобах пациента. Кроме клинических проявлений необходимо инструментальное подтверждение признаков нарушения кровотока и воздействия на позвоночную артерию [1][4][7][10].
Так, для установления диагноза должны присутствовать минимум три признака [1][7]:
- Хотя бы одно клиническое проявление: кохлео-вестибулярные, зрительные или вегетативные нарушения; наличие транзиторной ишемической атаки в истории болезни; синкопальный приступ Унтерхарншайдта (потеря сознания и гипотония мышц после резкого движения головой); приступы дроп-атак; базилярная мигрень.
- Рентгенологические проявления: признаки спондилоартроза (поражения дугоотросчатых суставов), спондилёза (изнашивания структур позвоночника), унковертебрального артроза, подвывиха суставных отростков позвонков; признаки нестабильности и гипермобильности позвонков, аномалий краниовертебрального перехода.
- Ультразвуковые проявления: сдавление позвоночной артерии; асимметрия линейной скорости кровотока, воздействие позвоночных структур на позвоночную артерию.
При неврологическом осмотре могут быть выявлены:
- нистагм — неконтролируемое движение глаз;
- статическая или динамическая атаксия — нарушение точности и координации движений;
- шаткость в позе Ромберга — стоя со сдвинутыми стопами и вытянутыми вперёд руками;
- отклонения при проведении пробы Унтербарга — марш на месте с закрытыми глазами в течение 1-3 минут (допускается отклонение вперёд не больше, чем на одни метр, или поворот более чем на 40-60 градусов);
- напряжение подзатылочных мышц при пальпации;
- ограниченная подвижность шейного отдела позвоночника.
Рентгенологическое исследование эффективно только с проведением функциональных проб (неврологических тестов), где кроме признаков артроза и аномалий развития также выявляется нестабильность позвонков при максимальном сгибании или разгибании шеи [1][4][7][8].
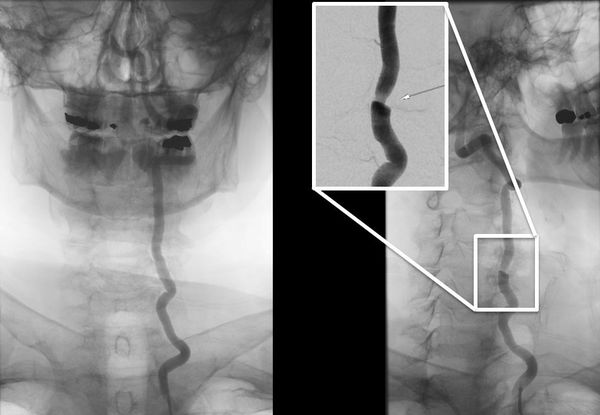
Ультразвуковая допплерография магистральных сосудов позволяет оценить скорость и направление кровотока в позвоночных артериях. Также можно получить ценные данные о состоянии сосудистой стенки, наличии атеросклероза и состоянии позвоночных вен, которые могут играть дополнительную роль в развитии симптоматики [1][4][7][8].
Подтвердить наличие атактических нарушений позволяет постурография — оценка способностей пациента контролировать положение собственного тела. Применение слуховых вызванных потенциалов покажет состояние ствола головного мозга [7].
Лечение синдрома позвоночной артерии
При хронической боли в шее используются хирургические и фармакологические методы лечения, а также различные способы тракционной терапии — вытяжения позвоночника с помощью специальных приспособлений (блоков, поясов, колец) [12].
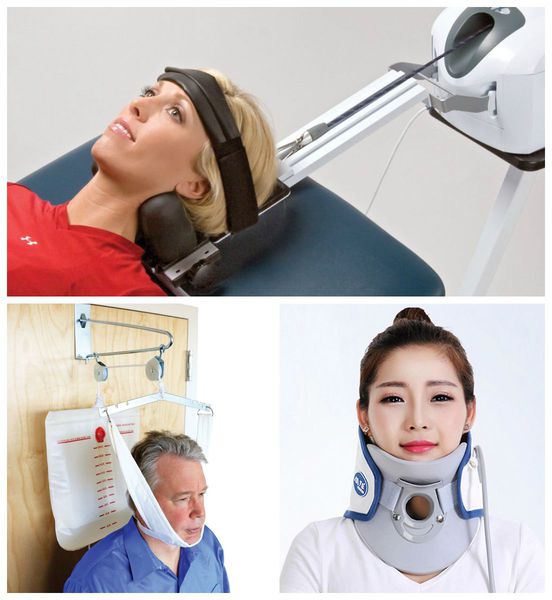
Эффективность методов мануальной терапии — мягких техник, постизометрической релаксации, растяжения мышц — ещё изучается. С этой целью в 2015 году было проведено два исследования. Метаанализ китайских учёных показал, что мануальные техники менее действенны при устранении болевого синдрома, чем тракция шейного отдела позвоночника [13]. Однако исследование канадских учёных выявило, что мануальная терапия становятся эффективнее в сочетании с другим методом активного лечения острой и хронической боли в шее. Также мануальные техники лучше справляются с хронической болью, чем массаж, и эффективнее борются с острой и подострой болью в шее, чем медикаментозное лечение. При этом из-за побочных эффектов от приёма препаратов мануальная терапия является предпочтительной. По эффективности мануальные методики схожи с мобилизацией шейного отдела позвоночника, однако мобилизация как отдельное вмешательство не уменьшает боль [14].
Что касается такого немедикаментозного метода лечения, как иглоукалываение, то метаанализ 2016 года показал его эффективность над фиктивной акупунктурой (иглоукалыванием неакупунктурных точек) и неактивным лечением [15].
Несомненным действенным методом лечения синдрома являются физические упражнения. Их эффективность в устранении острого и хронического болевого синдрома подтверждает обзор 2005 года. При этом стоит акцентировать внимание на растяжке шейного отдела, плечевого пояса и грудной клетки. А сочетание упражнений с мобилизацией и мануальными техниками на шейном отделе способствует уменьшению боли в краткосрочной и долгосрочной перспективе [16].
К операционным методам стабилизации позвоночника относят:
- пункционный межтеловой спондилодез — объединение и фиксирование нескольких позвонков во избежание их смещения;
- фенестрация — частичное удаление дужки межпозвоночного диска;
- аутодермопластика межпозвоночных дисков — замена диска собственными тканями.
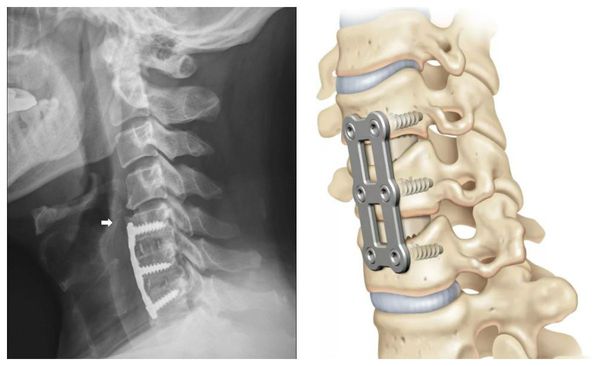
При проведении операции вживляются пористые эксплантаты из сплава титана и никеля. За счёт пористости в них быстро прорастают костные ткани. Это позволяет сделать фиксацию прочной и значительно сократить срок нетрудоспособности пациента и нахождения шеи в неподвижном положении.
Помимо стабилизирующих операций шейного отдела позвоночника также проводятся и другие виды вмешательств:
- декомпрессивно-стабилизирующие — устранение сдавления с последующей фиксацией позвоночника;
- декомпрессивно-пластические (ламинопластика) — устранение сдавления путём увели?
