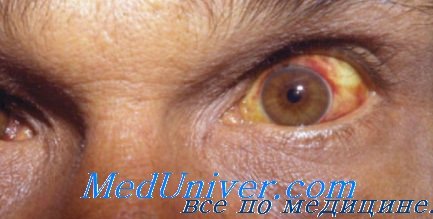
Желтушный синдром при лептоспирозах обусловлен
Желтуха при лептоспирозе. Пример поражения печени при лептоспирозеВ настоящее время выделено более 200 серологических вариантов лептоспир, объединенных в 23 серологические группы. Резервуаром инфекции являются животные, в последнее время возросла эпидемиологическая роль серых крыс и собак. Больной человек является «тупиком» в эпидемиологической цепи, и источником инфекции быть не может. Желтушный лептоспироз впервые описан в 1886 году в Германии А. Вейлем, в 1888 году в России И. П. Васильевым и известен как «болезнь Вейля-Васильева». Впоследствии было установлено, что возбудитель болезни — Leptospira icterohaemorrhagiae. Тяжесть лептоспироза обусловлена повреждением эндотелия капилляров. С первого дня страдают почки — наиболее богатые капиллярами органы — с быстро прогрессирующей острой почечной недостаточностью. Поражение печени в форме гепатита сочетается с гемолизом эритроцитов, вызванных лептоспирами. Поэтому интенсивность желтухи быстро нарастает, что маскирует более грозные симптомы болезни и симулирует вирусный гепатит. Можно определенно утверждать, что дальнейшая судьба пациента зависит от способности врача в первые часы дифференцировать или хотя бы заподозрить лептоспироз и госпитализировать в специализированное отделение, обладающее опытом ведения больных и возможностью гемодиализа. В диагнозе «вирусный гепатит» заставляют усомниться внешний вид и поведение, оттенок желтухи, результаты целенаправленного анамнеза. Больной выглядит уставшим, пассивным, неохотно вступает в контакт. Движения затруднены из-за мышечных болей, в основном — в икроножных мышцах. Лицо несколько пастозно, инъецированы сосуды склер и конъюнктив. Желтуха маскируется бледностью и сероватым оттенком кожи. Возможная полиморфная сыпь располагается симметрично. В анамнезе — внезапное стойкое повышение температуры до фебрильных цифр, головная боль, тошнота, прогрессирующее ухудшение состояния, снижение диуреза.
В эпидемиологическом анамнезе — за 1-2 недели до повышения температуры купание в вод еме, отдых в деревне или на даче, возможный контакт с грызунами. Взрослые и подростки могут инфицироваться во время ухода за домашними животными, в основном на свинофермах. Ребенок К., 14 лет, направлен на госпитализацию с диагнозом «вирусный гепатит, тяжелая клиническая форма». В приемное отделение поступил 19.08. С 13.08. наблюдался педиатром с диагнозом «респираторная инфекция». При обследовании на 6 день болезни по поводу абдоминальных болей: Эр — 4 000 000, НВ — 120 г/л, лейкоциты — 7 600 э2п5с65л25м 3, СОЭ — 60! мм/час; в анализе мочи белок— 1,0 г/л, лейкоциты — 20—30 в поле зрения, эритроциты — 10—12 в поле зрения, цилиндры гиалиновые— 10—15, зернистые — 2—4 в поле зрения. Направлен в терапевтическое отделение, в связи с обнаруженной в приемном отделении желтухой переведен в инфекционную больницу. При поступлении состояние ребенка очень тяжелое. Пассивен. Лабилен. Жалобы на повышение температуры до 39—40 “С в течение 9 дней, слабость, головную боль, боли в животе, изменение окраски мочи. Яркая желтуха на фоне бледности, перорального цианоза. Склеры ярко иктеричны, инъецированы. Печень на 2—3—3 см выступает из подреберья, мягка, чувствительна при пальпации. При ходьбе мальчик хромает в связи с болями в икроножных мышцах, которые появились в последние 4—5 дней. Именно этот симптом стал определяющим для подозрения на лептоспироз. При тщательном расспросе рассказал об отдыхе в лагере на берегу Оки в течение 10 дней за 3. недели до начала болезни, о снижении диуреза в течение 2 суток. Родители работают на мясокомбинате, отец — в котельной, которую мальчик посещал. Ребенок в экстренном порядке обследован. Билирубин — 274,6 мкмоль/л, прямой— 248,2 мкмоль/л, АЛТ — 220 ед, ACT—170 ед, тимоловая проба — 4,9 ед, сулемовая— 1,4 мл, холестерин — 7,7 ммоль/л, b-липопротеиды— 11,7 ммоль/л, глюкоза — 5,5 ммоль/л, СРВ положительный ++, креатинин — 208 ммоль/л, остаточный азот— 124,0 мг (норма 20—40), мочевина — 25,8 мг (норма 4—8). Эритроциты — 4 780 000, НВ — 112 г/л, лейкоциты — 16 300 п 11 с 62, СОЭ — 63 мм/час. Моча не получена. Диагностирован лептоспироз, желтушная форма, почечно-печеночная недостаточность. Диагноз подтвержден серологически — РМА с диагностикумом Leptospira Icterohaemorrhagiae положительна (1:100), с последующим нарастанием титра до 1 600, Canicula— 1:200, Hebdomadis— 1:200. Маркеры вирусов гепатитов не обнаружены. По линии санитарной авиации через 4 часа после поступления консультирован главными специалистами и переведен в отделение реанимации при инфекционном отделении Тульской областной больницы. Симптомы почечной недостаточности в течение первых суток нарастали. Ухудшились показатели функциональных проб печени. Только благодаря адекватной интенсивной терапии состояние ребенка стабилизировалось, выписан по выздоровлении. По нашим данным, в очагах лептоспироза (как, впрочем, и других зоонозов) дети менее подвержены риску инфицирования, чем взрослые. Лептоспирозом и геморрагической лихорадкой с почечным синдромом болели только мальчики. – Также рекомендуем “Поражение печени при крымской (конго) геморрагической лихорадке” Оглавление темы “Инфекционные болезни с поражением печени”:
|
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 8 августа 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Лептоспироз (болезнь Васильева — Вейля, водная лихорадка, нанукаями) — острое инфекционное заболевание, вызываемое патогенными бактериями рода Leptospira, поражающими печень, почки, мышцы, лёгкие, центральную нервную системы (ЦНС), селезёнку и другие органы.
Клинически характеризуется синдромом общей инфекционной интоксикации, увеличением печени и селезёнки, распадом мышечной ткани и почечными синдромами. Летальность составляет (даже в случае своевременно начатого лечения) до 40%.
Этиология
Царство — Бактерии
Род — Leptospira
Виды — L. interrogans (около 200 серотипов) и L. biflexa (сапрофит)
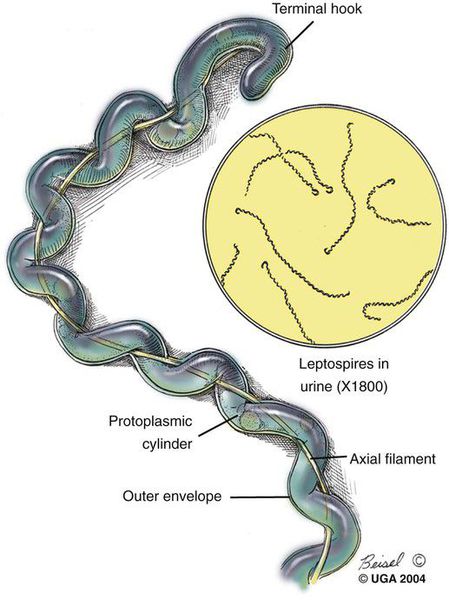
Представляют грамм-отрицательную бактерию-спирохету, имеет спиралевидную форму, концы закручены в виде крючков, количество завитков зависит от длины (в среднем 20). Обладают многообразной подвижностью (тип движения — вращательно-поступательный), с которой связана их высокая инвазионная способность (внедрение в организм через клеточные и тканевые барьеры). Способны быстро перемещаться в направлении более вязкой среды.
Углеводы не ферментируют. Имеется эндотоксин, а также некоторые факторы патогенности: гиалуронидаза, фибринолизин, гемолизин и другие.
Содержит антигены: белковый соматический (определяет видовую специфичность) и поверхностный полисахаридный (определяет группы и серовары).
Выращиваются на средах, включающих сыворотку крови. Строгие аэробы, то есть существуют только в условиях кислородной среды. Являются гидрофилами: важное условие для жизни — повышенная влажность окружающей среды. Растут медленно (5-8 дней). При серебрении приобретают коричневый или чёрный цвет, по Романовскому — Гимзе окрашиваются в розовый или красноватый цвет.
Относительно неустойчивы во внешней среде, при кипячении или подсушивании погибают мгновенно, под воздействием дезинфектантов — в течении 10 минут. При низких температурах, например, в замороженном мясе сохраняются до 10 суток, летом в пресноводных водоёмах — до одного месяца, во влажной почве — до 270 суток, в молоке — до одного дня, в почках животных при разделке и охлаждении (0-4°C) — до одного месяца.[2][3]
Эпидемиология
Зоонозное заболевание. Очень распространён (убиквитарен).
Источник инфекции — дикие грызуны и насекомоядные животные (инфекция протекает бессимптомно), лисицы, домашние животные (коровы, овцы, козы, собаки, лошади, свиньи, являющиеся антропургическими очагами, у которых инфекция может протекать в различных клинических формах, в том числе носительства), выделяющие лептоспир при мочеиспускании в природную среду. Больной человек теоретически может быть заразен.
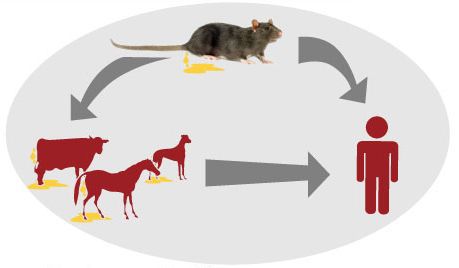
Механизм передачи: фекально-оральный (алиментарный, водный, контактно-бытовой) и контактный (разделка мяса, купание, хождение босиком по влажной почве).
Водная лихорадка имеет профессиональный характер, болеют преимущественно дератизаторы (специалисты по уничтожению грызунов), доярки, фермеры, пастухи, лесники, охотники, ветеринары, шахтёры, а также купальщики в лесных и луговых водоёмах.
Характерна летне-осенняя сезонность.
Иммунитет стойкий, типоспецифический.[1][3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы лептоспироза
Инкубационный период — от 4 до 14 дней. Начало острое.
Характерные синдромы:
- синдром общей инфекционной интоксикации (с лихорадкой постоянного типа);
- гепатолиенальный синдром (увеличение печени и селезёнки);
- синдром рабдомиолиза (разрушение и гибель клеток скелетной мышечной ткани);
- синдром поражения почек (ведущий синдром заболевания);
- менингеальный синдром (вовлечение в патологический процесс мозговых оболочек);
- синдром нарушения пигментного обмена (желтуха) — с его появлением состояние ухудшается;
- геморрагический (в том числе с лёгочным кровотечением);
- экзантемы (кожные высыпания);
- поражения дыхательной системы (пневмония);
- поражения сердечно-сосудистой системы (миокардит).
Начало заболевания характеризуется внезапным повышением температуры тела до 39-40°C (продолжительность до 10 дней), сопровождающееся потрясающим ознобом, нарастающей головной болью, бессоницей, нарушением аппетита, тошнотой и выраженной жаждой. Появляются боли в мышцах (преимущественно в икроножных), позже присоединяется желтушность кожи и слизистых оболочек, высыпания на коже различного характера.
При осмотре обращает на себя внимание выраженная заторможенность, при развитии тяжёлых форм — бред, нарушения сознания и адинамия (бессилие). Лицо гиперемированное, одутловатое, часто с продолжением на шею и верх грудной клетки (симптом «капюшона»). Склеры глаз инъецированы (выраженные сосуды).
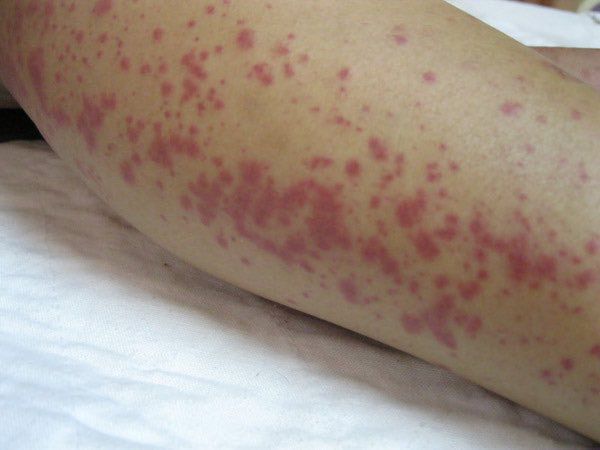
На 3-6 сутки появляются высыпания на туловище и конечностях (сыпь различного характера – пятнисто-папулёзная, мелкопятнистая, мелкоточечная, петехиальная, эритематозная с тенденцией к слиянию; после разрешения оставляет шелушение).
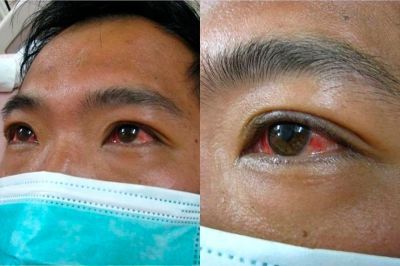
При развитии желтухи на 3-5 день появляется желтушное окрашивание кожи различной интенсивности, иктеричность (желтушность) склер, темнеет моча.
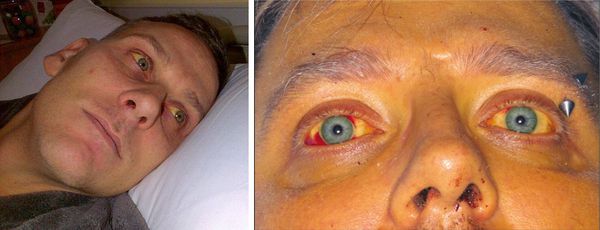
Характерным признаком является выраженная болезненность икроножных мышц, особенно при надавливании на них, а также ограничение подвижности больного из-за боли. Периферические лимфоузлы не изменяются. Со стороны сердечно-сосудистой системы наблюдается тахикардия, понижение артериального давления, глухость сердечных тонов. Возможно развитие ринофарингита и пневмонии.
К 3-4 дню увеличиваются размеры печени и селезёнки, из-за кровоизлияний появляются боли в животе. При фарингоскопии наблюдается умеренная гиперемия слизистой оболочки ротоглотки, иногда энантема (сыпь на слизистых оболочках), язык сухой, покрыт жёлто-коричневым налётом. Характерна олигоанурия (снижение количества выделяемой мочи), тёмная моча, болезненность при поколачивании по поясничной области.
Для заболевания при отсутствии адекватного лечения характеры рецидивы (через 2-7 дней нормальной температуры тела возобновление клинических проявлений) и обострения (на фоне течения заболевания усиление клинической симптоматики).
После болезни характерна длительная астения (нервно-психическая истощённость), мышечная слабость (резидуальные явления), возможно формирование хронической почечной недостаточности.
Лептоспироз у беременных протекает крайне тяжело: возникает высокий риск выкидыша, острой почечной недостаточности, ДВС-синдрома и смертельного исхода.[1][2][4]
Патогенез лептоспироза
Входные ворота — кожа с нарушением её целостности, слизистые оболочки ЛОР-органов, глаз, желудочно-кишечного тракта. В месте внедрения изменений не наблюдается (без первичного аффекта). Лимфогенно возбудитель пробирается в регионарные лимфатические узлы (опять же без воспалительных изменений) и далее гематогенно (через кровь) разносится во все органы и ткани, где наблюдается развитие и накопление лептоспир. Это время соответствует инкубационному периоду (то есть нет никакой симптоматики).
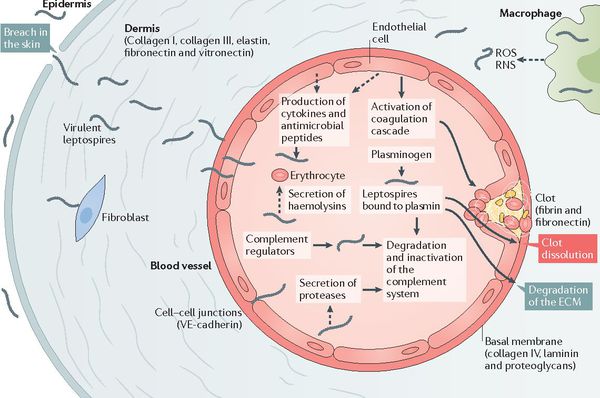
После мнимого благополучия происходит вторичный выброс лептоспир и их токсинов в кровь (при разрушении первичным звеном иммунной системы), что обуславливает начало клинических проявлений заболевания. Яды и продукты жизнедеятельности лептоспир воздействуют на стенку капилляров, что повышает их проницаемость и нарушает функционирование. Глобальный капилляротоксикоз ведёт к возникновению геморрагического синдрома (избыточной кровоточивости). Возникают кровоизлияния в надпочечники, что ведёт к острой надпочечниковой недостаточности.
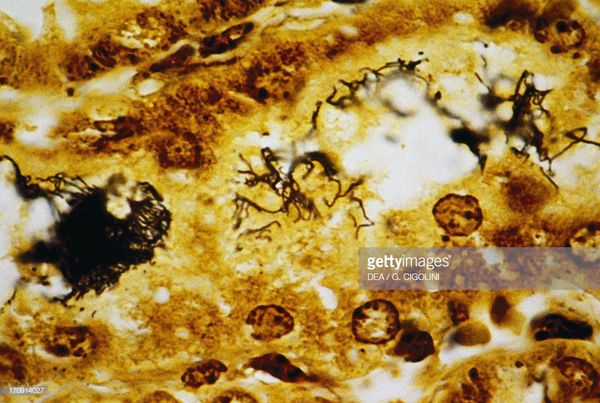
Появление желтухи обусловлено отёком, деструктивно-некротическими поражениями паренхимы (ткани печени) и распадом эритроцитов посредством гемолизинов. В почках повреждается эпителий почечных канальцев и всех структурных слоёв, что проявляется нарушением образования и экскреции мочи, доходя до стадии острой почечной недостаточности. Иногда происходит проникновение лептоспир через гематоэнцефалический барьер и развитие бактериального поражения оболочек мозга (формирование менингита). Поражаются скелетные мышцы (рабдомиолизис), особенно икроножные. Через 4-6 недель при благоприятном течении формируется иммунная защита и происходит элиминация (устранение) возбудителя. Хронизация инфекции не характерна.[2][4]
Классификация и стадии развития лептоспироза
По степени тяжести:
- тяжелый (выраженная желтушное окрашивание кожи, тромбогеморрагический синдром, острая почечная и надпочечниковая недостаточность, менингит, часто так называемый синдром Вайля — лептоспироз с сильной лихорадкой, выраженным синдромом общей инфекционной интоксикации, снижением гемоглобина и синдромом нарушения пигментного обмена);
- средней тяжести;
- лёгкой степени тяжести.
По клинической форме:
- типичная;
- геморрагическая;
- желтушная;
- ренальная (почечная);
- менингеальная;
- смешанная.
Классификация по МКБ-10:
- А27.0 Лептоспироз желтушно-геморрагический;
- А27.8 Другие формы лептоспироза;
- А27.9 Лептоспироз неуточнённый.
По наличию осложнений:
- без осложнений;
- с осложнениями (инфекционно-токсический шок, острая почечная недостаточность, острая надпочечниковая недостаточность, ДВС-синдром и другие).[1][5]
Осложнения лептоспироза
- острая почечная недостаточность (олигоурия, анурия, рост уровня креатинина);
- менингит, менингоэнцефалит, полиневрит;
- миокардит;
- пневмония;
- ирит, увеит, иридоциклит (глазные осложнения);
- отит (воспаление уха);
- у детей может наблюдаться повышение артериального давления, холецистит и панкреатит;
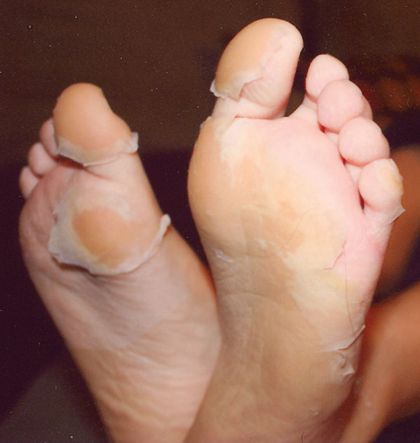
- синдром Кавасаки (развитие миокардита, сопровождающегося водянкой желчного пузыря, экзантемой, покраснением и припухлостью ладоней и подошв с последующей десквамацией кожи).[1][2]

Диагностика лептоспироза
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ, анемия, тромбоцитопения);
- общий анализ мочи (анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- биохимический анализ крови (билирубинемия преимущественно за счёт непрямой фракции, снижение протромбинового индекса, повышение АЛТ, АСТ, КФК-ММ, ЛДГ общ, ЩФ, креатинина, СРБ);
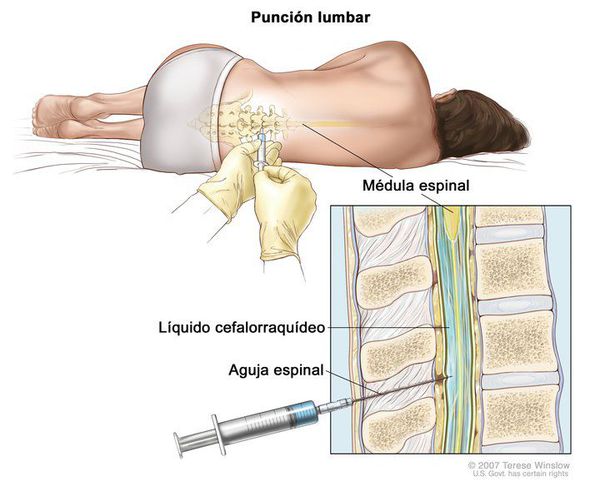
- люмбальная пункция при менингите (цитоз до 500 кл в 1 мкл, нейтрофильный плеоцитоз, повышение белка);
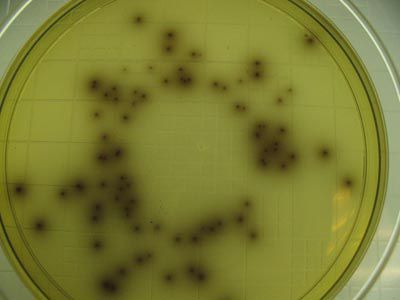
- бактериальный посев на листерии (материал — кровь, моча, ликвор на среды с добавлением 5 мл воды и 0,5 мл сыворотки кролика — среда Терского);
- пассажи на животных;
- серологические иммунологические реакции (РСК, РНГА, РНИФ, РМА, ИФА и другие);
- ПЦР диагностика;
- микроскопия в тёмном поле (материал — кровь, ликвор, моча);
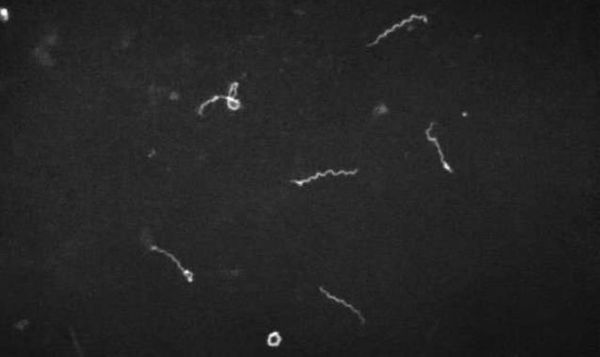
- биопсия икроножных мышц с последующим серебрением биоптата;
- ЭКГ (диффузные поражения).[2][4]
Лечение лептоспироза
Место лечения — инфекционное отделение больницы, отделение реанимации и интенсивной терапии (ОРИТ).
Режим — палатный, постельный.
Диета № 7 или № 2 по Певзнеру (с ограниченим Na+ и контролем жидкости).
В виду выраженной аллергизации, полиорганного характера патологии незамедлительно показано введение стандартных доз глюкокортикоидов и последующая незамедлительная антибиотикотерапия (наиболее эффективна в первые трое суток заболевания). Могут быть применены препараты пенициллина, тетрациклиновая группа, фторхинолоны. Этиотропное лечение вначале должно проводиться под непрерывным контролем медицинского персонала, так как возможно развитие реакции Яриша — Герксгеймера (массивный бактериолизис и, как следствие, инфекционно-токсический шок).
При отсутствии антибиотиков возможно введение специфического гамма-глобулина на фоне десенсибилизации.
Патогенетически обосновано назначение глюкокортикостероидов, переливание плазмы, гепаринотерапия (при развитии ДВС-синдрома), сердечных гликозидов, вазопрессоров, гипербарической оксигенации, мочегонных энтеросорбентов. При ухудшении состояния больной переводится в ОРИТ, проводиться перитонеальный диализ.
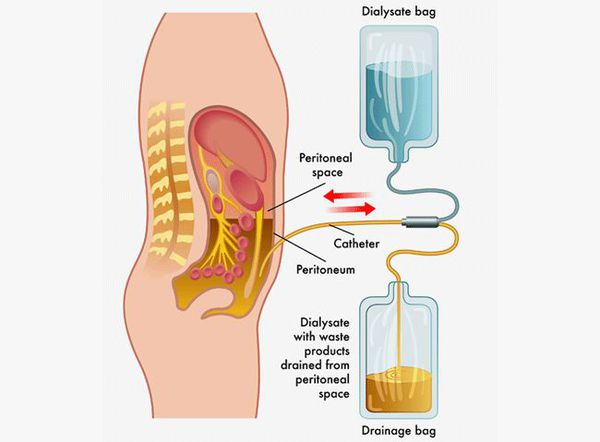
Выписка из стационара осуществляется после нормализации температуры тела, клинического состояния и лабораторных показателей. За реконвалесцентами осуществляется динамическое наблюдение в течении шести месяцев с периодическими (раз в два месяца) осмотрами врачом-инфекционистом и лабораторным обследованием. [1][3]
Прогноз. Профилактика
Прогноз при своевременно начатой терапии в случаях средней и лёгкой степени тяжести относительно благоприятный, при развитии тяжёлого течения заболевания и осложнений возможен летальный исход.
Меры профилактики и противоэпидемические мероприятия:
- проведение борьбы с грызунами (дератизация);
- вакцинация восприимчивых домашних животных, спец. работников;
- соблюдение рекомендаций по купанию, использование защитной одежды;
- контроль за объектами централизованного водоснабжения;
- санитарно-гигиеническое просвещение населения.[1][4]
Источник