Абсцесс заушной области код по мкб
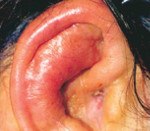
Рубрика МКБ-10: H60.0
МКБ-10 / H60-H95 КЛАСС VIII Болезни уха и сосцевидного отростка / H60-H62 Болезни наружного уха / H60 Наружный отит
Определение и общие сведения[править]
Фурункул наружного слухового прохода (ограниченный наружный отит, otitis externa circumscripta) – острое воспаление волосяного фолликула, сальной железы с ограниченным воспалением кожи и подкожной клетчатки перепончато-хрящевой части наружного слухового прохода.
Этиология и патогенез[править]
Фурункулы наружного слухового прохода наблюдаются нередко и возникают в результате внедрения кокковой инфекции (чаще стафилококковой) в волосяные мешки и сальные железы при расчёсах кожи пальцами, при манипуляциях в ушах спичками, шпильками или инструментами, особенно при гноетечении из уха.
Воспалительный процесс носит ограниченный характер, сопровождается поражением кожи и подкожного жирового слоя перепончато-хрящевой части наружного слухового прохода. Как и при других локализациях, существует стадийность развития фурункула: инфильтрация, абсцедирование, вскрытие, разрешение.
Общими предрасполагающими факторами служат нарушение обмена, в частности углеводного, неполноценное питание, авитаминозы и другие явления. Фурункул чаще возникает в передненижнем отделе слухового прохода, так как именно эту часть слухового прохода дети чаще травмируют; также может возникать и при общем фурункулёзе.
Клинические проявления[править]
Дети жалуются на резкую боль в ухе, иногда иррадиирующую по всей голове, обостряющуюся ночью, нередко лишающую ребёнка сна. Интенсивность боли связана с тем, что воспалительный инфильтрат оказывает сильное давление на надхрящницу, тесно спаянную с кожей и обильно снабжённую чувствительными волокнами. Боль усиливается при жевании и разговоре, так как суставная головка нижней челюсти во время смещения оказывает давление на стенки наружного слухового прохода. Кроме того, резкая боль возникает при надавливании на козелок и оттягивании ушной раковины. При резком сужении просвета слухового прохода отмечают снижение слуха. Температура тела зависит от выраженности симптомов интоксикации, чаще она повышена.
Если фурункул локализован на передней стенке слухового прохода, то ведущий симптом – боль (раздражение тройничного нерва). Если фурункул находится на задней стенке слухового прохода – кашель и рвота (раздражение веточек блуждающего нерва).
Нередко воспалительный процесс распространён на окружающие ткани, особенно на заднюю поверхность ушной раковины, сосцевидный отросток и веки. Регионарные лимфатические узлы увеличены, плотны и болезненны, особенно если фурункулы образуются по всей окружности слухового прохода. При расположении фурункула на передней или нижней стенке в области санториниевых щелей возможно распространение инфекции на околоушную железу.
Абсцесс наружного уха: Диагностика[править]
Диагностика обычно не составляет трудности и основана на типичных жалобах больного и данных осмотра (воспалительный инфильтрат конусовидной формы, после выделения стержня – кратерообразное углубление, источающее гной).
В плане общего обследования больного необходимо исследовать кровь и мочу для определения содержания глюкозы, а также на стерильность. Рецидивирующие фурункулы наружного слухового прохода и общий фурункулёз служат показаниями к консультации дерматолога, эндокринолога (детальное исследование углеводного обмена).
Дифференциальный диагноз[править]
Как и при диффузном наружном отите, при локализации отёка и припухлости в заушной области необходимо дифференцировать фурункул с мастоидитом. Кроме того, необходимо проведение дифференциальной диагностики с гнойным паротитом. Последний может быть и осложнением фурункула наружного слухового прохода, врождённым околоушным свищом, новообразованием наружного слухового прохода.
Абсцесс наружного уха: Лечение[править]
Показания к госпитализации те же, что и при диффузном наружном отите. Помимо устранения местных причин болезни необходимо помнить, что фурункулы образуются при ослаблении общего иммунитета к стафилококкам. Наиболее часто фурункулёз возникает при гиповитаминозе А, В, С, диабете и других заболеваниях, ослабляющих иммунитет. Назначают антибиотики пенициллинового ряда, витамины. Для повышения общего иммунитета показаны аутогемотерапия, введение стафилококкового анатоксина.
В стадии инфильтрации назначают турунды со спиртовыми растворами, мазями бактробан, левосин, левомеколь 3-4 раза в день на 1-2 ч, ультрафиолетовое облучение, УВЧ-терапию. Для уменьшения зуда и предупреждения рецидивов рекомендуют смазывать поражённую кожу 1% раствором бриллиантового зелёного.
Если консервативное лечение безуспешно (усиливается болевой синдром, возникает флюктуация), то прибегают к хирургическому вскрытию фурункула.
Разрез делают в месте наибольшего выбухания под местной аппликационной или инфильтрационной анестезией, удаляют стержень и гной, при необходимо-сти вводят резиновый дренаж, а затем турунды с гипертоническим раствором. В последующем до прекращения выделения гноя используют турунды с гипертоническим раствором 3-4 раза в день на 40 мин, а далее – те же мази, что и в стадии инфильтрации.
Профилактика[править]
Профилактика состоит в правильном гигиеническом уходе при гнойных отитах, личной гигиене (в том числе использование индивидуальных полотенец, постельного белья), лечении хронических гнойничковых заболеваний у членов семьи. Фурункулы нередко рецидивируют в результате расчёсов кожи слухового прохода.
Прочее[править]
Прогноз
Прогноз благоприятный. При проведении лечения фурункул в стадии инфильтрации может рассосаться, обычно же на 5-7-й день на его верхушке происходит гнойное расплавление кожи, некротический стержень вместе с гноем выделяется в слуховой проход. После отторжения стержня и выхода гноя боль стихает, быстро наступает улучшение самочувствия и выздоровление.
Источники (ссылки)[править]
Болезни уха, горла, носа в детском возрасте [Электронный ресурс] / Под ред. М.Р. Богомильского, В.Р. Чистяковой – М. : ГЭОТАР-Медиа, 2008. – https://www.rosmedlib.ru/book/ISBN9785970408476.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Абсцесс мягких тканей.
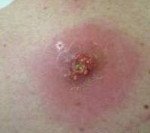
Абсцесс мягких тканей
Описание
Абсцесс мягких тканей. Расположенная в мышцах или подкожной жировой клетчатке отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Абсцесс мягких тканей характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в области его локализации; общесоматическими изменениями (головная боль, гипертермия, недомогание, расстройство сна). Диагностическое обследование включает осмотр пораженной области, УЗИ, рентгенологическое исследование, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его открытое или закрытое вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
Дополнительные факты
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний (эмпиемы, флегмоны) наличием инфильтративной капсулы или, как ее еще называют, пиогенной мембраны. Подобную капсулу имеют также абсцессы других локализаций: абсцесс головного мозга, абсцесс легкого, поддиафрагмальный абсцесс, заглоточный абсцесс, абсцесс предстательной железы, околочелюстной абсцесс и тд Капсула абсцесса мягких тканей ограничивает его от рядом расположенных анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву абсцесса мягких тканей с выходом его гнойного содержимого в окружающую клетчатку или межмышечные пространства с развитием разлитого гнойного воспаления — флегмоны.
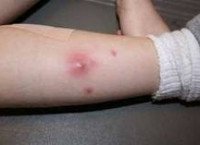
Абсцесс мягких тканей
Причины
Абсцесс мягких тканей обусловлен попаданием в них гноеродных микроорганизмов. Примерно в четверти случаев абсцесс мягких тканей вызван стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. Патогенные микроорганизмы. Зачастую абсцесс мягких тканей имеет полимикробную этиологию. При костно-суставной форме туберкулеза может наблюдаться «холодный» абсцесс мягких тканей, вызванный микобактериями туберкулеза.
Проникновение гноеродных микроорганизмов, вызывающих абсцесс мягких тканей, чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов. Например, фурункула, карбункула, пиодермии, гнойной ангины, перитонита и пр. Инфицирование с образованием абсцесса мягких тканей может произойти ятрогенным путем при проведении инъекции инфицированной иглой. В редких случаях наблюдается асептический абсцесс мягких тканей, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и тд ).
Благоприятствующим развитию абсцесса мягких тканей фоном является наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит ), длительно протекающего заболевания желудочно-кишечного тракта (язва желудка, хронический гастрит, дуоденит, энтероколит), расстройств периферического кровообращения, обменных нарушений (ожирение, гипотиреоз, сахарный диабет, авитаминоз).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. Если абсцесс мягких тканей расположен поверхностно, то местная симптоматика отчетливо выражена и дополняется возникающим через несколько дней после образования абсцесса симптомом флюктуации, свидетельствующим о скоплении жидкого содержимого внутри воспалительного очага. При глубоко расположенном абсцессе, его местные симптомы не так заметны, флюктуация не наблюдается и на первый план могут выходить изменения в общем состоянии пациента.
Общесоматические признаки абсцесса мягких тканей не носят специфического характера. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40°С и сопровождаться ознобом. Выраженные симптомы интоксикации могут быть связаны с всасыванием в кровоток токсических веществ, образующихся в результате распада тканей внутри абсцесса, или свидетельствовать о распространении гнойного процесса и угрозе сепсиса.
Боль в копчике. Высокая температура тела. Лейкоцитоз. Ломота в мышцах. Недомогание. Нейтрофилез. Озноб. Разбитость. Сильная жажда.
Диагностика
В ходе диагностического обследования пациента травматолог или хирург должны обратить внимание на наличие в его анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Более глубокие абсцессы требуют проведения УЗИ и диагностической пункции. После проведения пункции полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам.
При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза. Диагностируют также фоновые заболевания пациента, для чего могут потребоваться консультации смежных специалистов: отоларинголога, гастроэнтеролога, эндокринолога.
Лечение
В начальной стадии рекомендовано консервативное лечение: противовоспалительная терапия и УВЧ. Сформировавшийся абсцесс мягких тканей подлежит обязательному хирургическому лечению. Вскрытие и дренирование абсцесса мягких тканей обычно проводится хирургом в амбулаторной операционной. Госпитализация необходима в случае осложненного абсцесса, рецидива абсцесса после проведенного хирургического лечения, наличия тяжелого фонового заболевания или состояния пациента, анаэробного характера инфекции, высокого риска развития послеоперационных осложнений при расположении абсцесса на лице, вблизи крупных сосудов или нервных стволов.
В травматологии и хирургии в настоящее время применяется открытое и закрытое хирургическое лечение абсцесса мягких тканей. Закрытый способ производится через небольшой разрез. Он включает кюретаж стенок и аспирацию содержимого абсцесса, применение двупросветной трубки для дренирования, активную аспирацию и промывание полости абсцесса после операции по его вскрытию. Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки.
Если вскрытие и дренирование абсцесса не приводит к ослаблению и постепенному исчезновению общесоматических и интоксикационных симптомов, то следует думать о генерализации гнойной инфекции и развитии сепсиса. В таких случаях необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Профилактика
Предупреждение образования абсцесса в мягких тканях заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной и тщательной первичной обработке ран.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Абсцесс наружного уха.

Абсцесс наружного уха
Описание
Абсцесс наружного уха. Это гнойно-некротический процесс, который поражает один или несколько волосяных фолликулов, сальную железу и прилегающие мягкие части мембрано-хрящевой части ушного канала или ушной раковины. Проявляется при гиперемии, отеках кожи, болях различной интенсивности в зоне абсцесса, симптомах общего отравления. Диагноз ставится на основании исследований, данных отоскопии и лабораторных исследований. Назначается консервативная терапия антибиотиками и антисептиками. При отсутствии эффекта абсцесс вскрывают хирургическим путем.
Дополнительные факты
Абсцесс наружного уха возникает, когда инфекция проникает в глубокие слои кожи, подкожную клетчатку ушной раковины или ушной канал. В зависимости от частоты встречаемости заболевание занимает третье место среди всей патологии наружного уха. Абсцесс наружного слухового прохода, чаще наблюдается нагноение атеромы за ухом, реже гнойное воспаление лоскута. Люди всех возрастов болеют. Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет и у пожилых людей с сахарным диабетом, еще одной хронической иммунопатологией, ослабляющей иммунную систему. В МКБ 10 абсцесс, фурункул и карбункул наружного уха сгруппированы вместе.
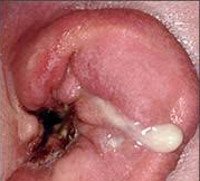
Абсцесс наружного уха
Причины
Возбудителями заболевания являются бактерии. Чаще всего прямой причиной появления абсцесса является золотистый стафилококк и синегнойная палочка, реже стрептококки и другие представители грамположительной микрофлоры коккалии. Staphylococcus aureus обитает на коже и слизистых оболочках большинства людей, Pseudomonas aeruginosa живет повсюду в воде и воздухе. Будучи оппортунистическими, эти микроорганизмы обычно провоцируют развитие заболевания при наличии следующих факторов риска:
• Повреждение внешнего уха. Формирование ограниченного нагноения в наружном слуховом канале вызывает травмы его стенок. Повреждение происходит при неправильном закрытии унитаза – использовании предметов, которые могут нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто следствие пирсинга.
• Состояния иммунодефицита. Патология часто встречается у пациентов с нарушениями иммунитета. Абсцесс наружного уха развивается у ВИЧ-инфицированных лиц с туберкулезом и другими тяжелыми хроническими заболеваниями, со снижением местного иммунитета, например, после облучения головы или шеи.
Часто появляется локальное нагноение наружного уха, рецидивирует на фоне сахарного диабета и другой эндокринной патологии, хронического нагноения со стороны уха. Обязательным условием возникновения заболевания иногда является длительное пребывание в стационаре. Нозокомиальный абсцесс более тяжелый. Больничные штаммы кокковой флоры, Pseudomonas aeruginosa часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозе.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волосы: в фибро-хрящевой части слухового прохода, в ушной раковине. Инфекционные агенты вводятся через повреждение кожи наружного уха, в волосяной фолликул, сальную железу. Развивается воспалительная реакция, нейтрофилы устремляются к месту скопления бактерий. Инфильтратор сформирован. Иногда воспаление распространяется на мягкие ткани лица и шеи, сосцевидный отросток. Слюнные железы и лимфатические узлы часто участвуют в патологическом процессе.
В области воспалительного инфильтрата под воздействием ферментов, выделяемых нейтрофилами, происходят некроз и плавление тканей. Формируется гнойная полость, окруженная гнойной капсулой. Позже абсцесс самопроизвольно опорожняется, гнойный экссудат отделяется. Формируется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцы. После того, как небольшое кипение зажило, никаких следов не осталось.
Симптомы
На начальной стадии заболевания наблюдается покраснение кожи, отек и сужение ткани в месте абсцесса. Пациент беспокоит зуд в ушах, а затем возникает боль. Степень выраженности болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении наружного слухового канала боль носит интенсивный, пульсирующий характер. Симптом усиливается ночью, во время жевания он распространяется на височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только после пальпации инфильтрата.
Большой абсцесс частично блокирует слуховой проход, вызывая ощущение удушья в ухе и потерю слуха. Есть симптомы общей интоксикации – температура тела поднимается до субфебрильных и лихорадочных значений. Околоушные лимфатические узлы увеличены. Маленькие дети с этим заболеванием ведут себя беспокойно, притягивая руки к больному уху. У детей нарушен сон, отсутствует аппетит. Абсцесс в задней стенке слухового прохода вызывает кашель и рвоту у больного ребенка. После вскрытия абсцесса из раны в умеренном количестве гной высвобождается, состояние больного значительно улучшается.
Заложенность уха. Кашель. Нейтрофилез. Рвота.
Возможные осложнения
Абсцесс наружного уха способен самопроизвольно рассасываться, автоматически открываясь и опорожняясь на 3-7 день болезни. При нарушенной функции местной или системной иммунной защиты гнойный процесс часто распространяется дальше вдоль стенок слухового прохода и приобретает длительный характер. Острый или хронический диффузный наружный отит не образуется. Через трещины Санторинии инфекция проникает в околоушные железы и вызывает воспаление.
В результате прохождения патологического процесса к хрящу уха возникает воспаление хряща, деформация ушной раковины. Реже нагноение в области слухового прохода вызывает появление среднего отита, миелита. Люди с ослабленным иммунитетом имеют гематогенное распространение инфекции, мастит, сепсис и отогенные внутричерепные осложнения, которые могут быть смертельными. Смертность пациентов с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск подозрительного абсцесса наружного уха проводится отоларингологом. При расположении нагноения вблизи устья слухового прохода, на мочке уха или в области за ухом формация визуализируется невооруженным глазом. Наблюдается выраженная гиперемия кожи, видимые отеки. Пальпация предсердия вызывает боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза проводятся: Это основной метод исследования, используемый для выявления абсцесса в ушном канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. Вверху кипения находится гнойная желтовато-белая шапочка. После опорожнения абсцесса сохраняется углубление в форме кратера. Отоскопия позволяет дифференцировать ограниченный наружный средний отит с обратным отитом, исключить патологию среднего уха.
• Лабораторные исследования. Определение уровня глюкозы в крови и тестирование на ВИЧ-инфекцию проводят для выяснения иммунного статуса пациента и выявления диабета. При необходимости посев проводится по микрофлоре и чувствительности к антибактериальным препаратам.
Длительное и рецидивирующее течение локального гнойного воспалительного процесса требует дифференциальной диагностики абсцесса с онкологическим заболеванием наружного уха. Для исключения новообразований проводится дермоскопия и биопсия с последующим цитологическим исследованием патологического материала. Этим пациентам необходима дополнительная консультация с онкологом. В неясных случаях используются лучевые методы – рентгенография, компьютерная томография височных костей.
Лечение
Фармакологическая терапия включает использование антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается в первый день. Предпочтение отдается актуальным лекарствам в виде мазей, растворов. Наиболее часто используемые комбинированные препараты. Применение системных антибиотиков показано при выраженных местных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста чувствительности к микрофлоре антибиотики назначаются эмпирически. Используется широкий спектр препаратов – защищенные аминопенициллины, макролиды, при неэффективном лечении – фторхинолоны. Чтобы ускорить созревание абсцесса, дополнительно применяют УФ, УВЧ и другие физиотерапевтические процедуры. В то же время проводится медицинская коррекция существующей хронической патологии, снижение уровня глюкозы в крови.
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Другими показаниями к операции являются большие размеры абсцесса, высокий риск осложнений. При манипуляциях вскрывается абсцесс. Полученную полость промывают антисептиком, устанавливается дренаж.
Лечение абсцесса наружного уха.
В большинстве случаев пациенты с местным гнойным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализация в отоларингологическом отделении подлежит детям и пожилым людям с тяжелым иммунодефицитом и другими сопутствующими патологиями, тяжелыми клиническими проявлениями, а также пациентам с мастоидитом и другими осложнениями. Тяжелая, требующая хирургического вмешательства.
Список литературы
1. Ограниченный наружный отит – дифференциальная диагностика и подходы к терапии/ Крюков А. И. , Гуров А. В. , Изотова Г. Н. , Лучшева Ю. В. , Шадрин Г. Б. , Кравчук А. П. // Медицинский совет. – 2015 – №3.
2. Клинические рекомендации Министерства Здравоохранения Российской Федерации по диагностике и лечению наружных отитов. – 2014.
3. Методические рекомендации ГБОУ ВПО «Первый Московский государственный медицинский университет имени И. М. Сеченова»/ Наружный отит – этиология, патогенез, особенности фармакотерапии// Г. Н. Никифорова, С. В. Старостина – 2014.
Источник
