Аденома желудка код мкб
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: D13,1 Доброкачественное новообразование желудка.
D13.1 Доброкачественное новообразование желудка
Описание
Доброкачественные опухоли желудка. Группа новообразований эпителиального и неэпителиального гистогенеза, исходящих из разных слоев желудочной стенки, характеризующихся медленным развитием и относительно благоприятным прогнозом. Опухоли могут проявляться болями в эпигастрии, симптомами желудочного кровотечения, тошнотой, рвотой. Основными методами диагностики доброкачественных опухолей являются рентгенография желудка и фиброгастроскопия, гистологическое исследование опухолевой ткани. Лечение доброкачественных опухолей желудка заключается в их удалении эндоскопическим методом или хирургическим путем.
Дополнительные факты
Доброкачественные опухоли желудка составляют в гастроэнтерологи 2-4% от общего числа всех опухолевых новообразований органа. Опухоли желудка могут исходить из его слизистого, подслизистого, мышечного или подсерозного слоя; из эпителиальных, нервных, сосудистых, жировых структур. По типу роста различают эндогастральные новообразования (растущие в сторону просвета желудка), экзогастральные (растущие в сторону соседних органов) и интрамуральные (с внутристеночным ростом).
Классификация
В зависимости от происхождения доброкачественные опухоли желудка разделяются на эпителиальные и неэпителиальные. Среди эпителиальных опухолей встречаются единичные или множественные аденоматозные и гиперпластические полипы, диффузный полипоз. Полипы представляют собой опухолевидные эпителиальные выросты в просвете желудка с ножкой или широким основанием, шаровидной и овальной формы, с гладкой или грануляционной поверхностью, плотной или мягкой консистенцией. Полипы желудка чаще всего возникают у лиц мужского пола в возрасте 40-60 лет, обычно располагаются в пилороантральном отделе. Ткани полипа представлены разросшимся покровным эпителием желудка, железистыми элементами и соединительной тканью, богатой сосудами.
Аденоматозные полипы желудка – истинные доброкачественные опухоли из железистого эпителия состоят из папиллярных и/или тубулярных структур с выраженной клеточной дисплазией и метаплазией. Аденомы опасны в плане малигнизации и часто приводят к развитию рака желудка. До 75% доброкачественных эпителиальных опухолей желудка составляют гиперпластические (опухолеподобные) полипы, возникающие вследствие очаговой гиперплазии покровного эпителия, имеющие относительно низкий риск озлокачествления (около 3%). При диффузном полипозе желудка выявляются и гиперпластические, и аденоматозные полипы.
Редко встречающиеся неэпителиальные доброкачественные опухоли желудка формируются внутри желудочной стенки – в ее подслизистом, мышечном или подсерозном слое из различных элементов (мышечной, жировой, соединительной тканей, нервов и сосудов). К ним относятся миомы, невриномы, фибромы, липомы, лимфангиомы, гемангиомы, эндотелиомы и их смешанные варианты. Также в желудке могут наблюдаться дермоиды, остеомы, хондромы, гамартомы и гетеротопии из тканей поджелудочной железы, дуоденальных желез. Неэпителиальные доброкачественные опухоли желудка чаще возникают у женщин и иногда могут достигать значительных размеров. Они имеют четкие контуры, обычно округлую форму, гладкую поверхность.
Причины
Причины развития доброкачественных опухолей желудка окончательно не выяснены. С точки зрения дисрегенераторной теории, развитие полипов может быть связано с нарушением регенерации слизистой оболочки желудка, дискоординацией процессов пролиферации и дифференцировки ее клеток при хроническом гастрите. Аденомы желудка возникают на фоне атрофического гастрита в результате перестройки желез и покровного эпителия, появления кишечной метаплазии. Гиперпластические полипы развиваются при нарушении обновления и увеличения продолжительности жизни клеток, из-за избыточной регенерации покровно-ямочного эпителия. Также отмечено, что чаще всего полипы желудка возникают в зонах со сниженной секрецией соляной кислоты (нижняя треть желудка), у больных с гипо- и ахлоргидрией.
Источником неэпителиальных доброкачественных опухолей желудка может быть гетеротопированная эмбриональная ткань, сохранившаяся в слизистой оболочке при нарушении внутриутробного развития.
Симптомы
В половине случаев полипы желудка протекают без клинических проявлений. Симптомы полипов желудка в основном определяются фоновым заболеванием (хроническим гастритом) и осложнениями (изъязвлением верхушки полипа, кровотечением, пролапсом полипа в двенадцатиперстную кишку и непроходимостью привратника).
Боли при полипах желудка обусловлены воспалительным процессом в окружающей его слизистой оболочке, локализуются в эпигастральной области и имеют тупой, ноющий характер. Сначала они возникают после приема пищи, затем становятся постоянными. Могут наблюдаться жалобы на горечь во рту, тошноту и отрыжку. При развитии непроходимости привратника – появляется рвота, при ущемлении полипа – начинаются схваткообразные боли в подложечной области и по всему животу. Изъязвление полипа приводит к умеренному желудочному кровотечению; при этом может выявляться кровь в рвотной массе, дегтеобразный стул, недомогание, бледность кожных покровов, анемия. Малигнизация полипов, как правило, происходит незаметно, поэтому подозрение должны вызвать отсутствие аппетита, похудание, нарастание общей слабости, диспепсические расстройства.
Клинические признаки неэпителиальных доброкачественных опухолей желудка зависят от их локализации, характера и скорости роста, наличия изъязвления поверхности. Чаще всего неэпителиальные опухоли желудка сопровождаются кратковременными и постоянными болями, возникающими натощак, после приема пищи, при изменении положения тела. При невриномах болевой синдром сильный, жгучего характера. Изъязвление опухоли (особенно, гемангиомы) может вызывать скрытые или обильные желудочные кровотечения с угрозой для жизни больного.
Диагностика
Диагностировать опухоли желудка позволяют данные анамнеза, рентгенологического и эндоскопического исследований. На наличие полипов при рентгенографии желудка может указывать дефект наполнения, повторяющий очертания опухоли: четкие, ровные контуры, круглую или овальную форму, его смещаемость при наличии ножки или неподвижность – при полипе с широким основанием. В случае полипоза желудка выявляют большое число разных по величине дефектов наполнения. Перистальтика стенок желудка при этом сохраняется. Признаки отсутствия перистальтики, увеличение размера, изменение формы, появление нечеткости контуров дефекта наполнения при динамическом наблюдении могут говорить о малигнизации полипа.
Диагноз уточняется при фиброгастродуоденоскопии (ФГДС), которая позволяет провести визуальный осмотр состояния слизистой оболочки желудка, распознавание и дифференциацию полипов от других заболеваний. Визуальная дифференциация доброкачественного полипа от малигнизированного затруднена. Обычно об озлокачествлении могут свидетельствовать наличие полипа размером более 2 см, с бугристой дольчатой поверхностью, неправильными изъеденными контурами. Для точного определения характера полипа во время ФГДС выполняется биопсия подозрительных участков с морфологическим исследованием биоптатов.
Диагноз неэпителиальной доброкачественной опухоли желудка в большинстве случаев можно установить только после операции и морфологического исследования данного новообразования. Наличие клинических проявлений (например, кровотечения) указывает на возможность опухолевого процесса. ФГДС более информативна при эндогастральном росте неэпителиальных опухолей желудка. При интрамурально или экзогастрально расположенных опухолях при эндоскопическом исследовании определяется сдавление желудка извне.
Рентгенография желудка при неэпителиальных доброкачественных опухолях помогает обнаружить округлые или неправильные контуры дефекта наполнения с сохранением перистальтики и складок на подслизистом слое; экзогастральный рост новообразования с оттягиванием стенки желудка; изъязвление с образованием ниши на верхушке опухоли и тд Для обнаружения экзогастральных опухолей желудка могут быть использованы УЗИ и КТ брюшной полости.
Лечение
Лечение доброкачественных опухолей желудка – только хирургическое; метод оперативного вмешательства зависит от вида, характера опухоли и ее локализации. В отсутствии надежных критериев малигнизации доброкачественных опухолей желудка, необходимо проводить удаление всех выявленных новообразований. Основными методами удаления доброкачественных опухолей желудка в настоящее время являются малоинвазивная эндоскопическая электроэксцизия (или электрокоагуляция), энуклеация, резекция желудка, редко – гастрэктомия.
Эндоскопическая полипэктомия проводится при небольших одиночных полипах, локализующихся в различных отделах желудка: при размере менее 0,5 см – прижиганием с помощью точечного коагулятора, при размере от 0,5 до 3 см – методом электроэксцизии. При крупных одиночных полипах желудка на широком основании выполняют хирургическую полипэктомию (иссечение в пределах слизистой оболочки или со всеми слоями стенки желудка) с предварительной гастротомией и ревизией желудка.
При множественных полипах или подозрении на малигнизацию выполняют ограниченную или субтотальную резекцию желудка. После полипэктомии и резекции существует риск неполного удаления, рецидива и малигнизации опухоли, возможно развитие послеоперационных осложнений и функциональных расстройств. Гастрэктомия может быть показана при диффузном полипозе желудка.
Во время удаления неэпителиальных опухолей желудка проводится срочное гистологическое исследование опухолевых тканей. Небольшие доброкачественные новообразования, растущие в направлении просвета желудка, удаляют эндоскопически; инкапсулированные опухоли вылущивают методом энуклеации. Большие, труднодоступные эндо- и экзогастральные доброкачественные опухоли желудка удаляют методом клиновидной или парциальной резекции, при подозрении на малигнизацию – резекцию производят с соблюдением онкологических принципов.
После удаления доброкачественных опухолей желудка показано динамическое диспансерное наблюдение гастроэнтеролога с обязательным эндоскопическим и рентгенологическим контролем.
Источник
D10
D10.0
D10.1
D10.2
D10.3
D10.4
D10.5
D10.6
D10.7
D10.9
D11
D11.0
D11.7
- подъязычной железы
- поднижнечелюстной железы
D11.9
D12
D12.0
D12.1
D12.2
D12.3
D12.4
D12.5
D12.6
D12.7
D12.8
D12.9
D13
D13.0
D13.1
D13.2
D13.3
D13.4
D13.5
D13.6
D13.7
D13.9
D14
D14.0
D14.1
D14.2
D14.3
D14.4
D15
D15.0
D15.1
D15.2
D15.7
D15.9
D16
D16.0
D16.1
D16.2
D16.3
D16.4
D16.5
D16.6
D16.7
D16.8
D16.9
D17
D17.0
D17.1
D17.2
D17.3
D17.4
D17.5
D17.6
D17.7
D17.9
- липомы, не классифицированные в других рубриках
D18
D18.0
- ангиомы, не классифицированные в других рубриках
D18.1
D19
D19.0
D19.1
D19.7
D19.9
D20
D20.0
D20.1
D21
D21.0
D21.1
D21.2
D21.3
D21.4
D21.5
D21.6
D21.9
D22
D22.0
D22.1
D22.2
D22.3
D22.4
D22.5
D22.6
D22.7
D22.9
D23
D23.0
D23.1
D23.2
D23.3
D23.4
D23.5
D23.6
D23.7
D23.9
D24
D25
D25.0
D25.1
D25.2
D25.9
D26
D26.0
D26.1
D26.7
D26.9
D27
D28
D28.0
D28.1
D28.2
D28.7
D28.9
D29
D29.0
D29.1
D29.2
D29.3
D29.4
D29.7
D29.9
D30
D30.0
D30.1
D30.2
D30.3
D30.4
D30.7
D30.9
D31
D31.0
D31.1
D31.2
D31.3
D31.4
D31.5
D31.6
D31.9
D32
D32.0
D32.1
D32.9
D33
D33.0
D33.1
D33.2
D33.3
D33.4
D33.7
D33.9
D34
D35
D35.0
D35.1
D35.2
D35.3
D35.4
D35.5
D35.6
D35.7
D35.8
D35.9
D36
D36.0
D36.1
D36.7
D36.9
Источник
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
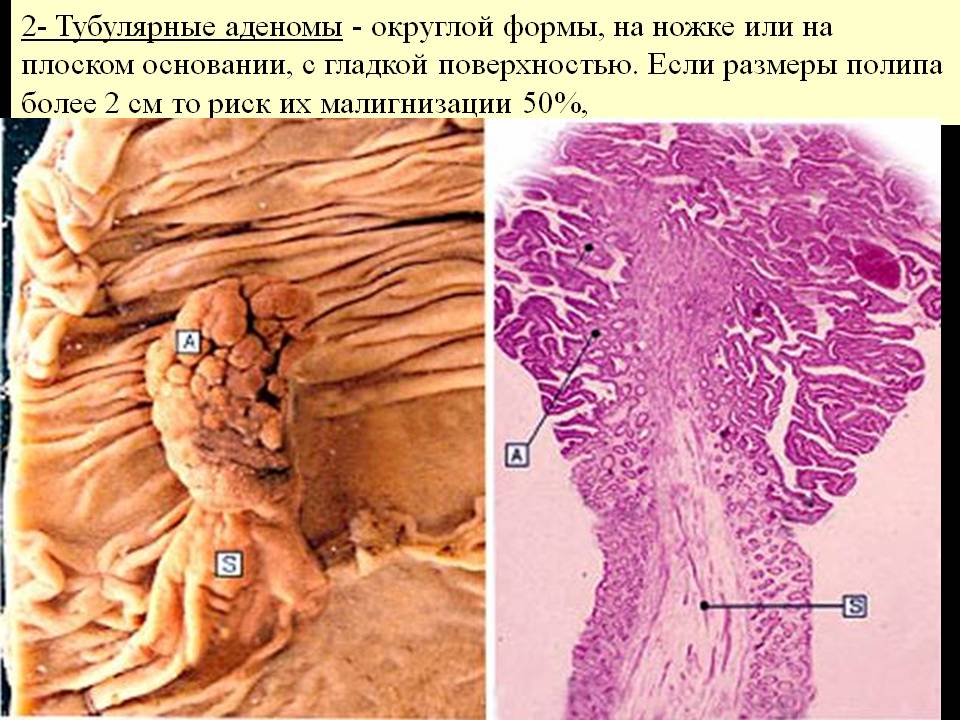
Тубулярная аденома.

Тубулярная аденома
Описание
Тубулярная аденома (полипоидная аденома) — доброкачественная опухоль, являющаяся моноклональным производным видоизмененной эпителиальной клетки. Небольшая (менее 1 см) тубулярная аденома имеет незначительный риск перерождения в рак. Большинство колоректальных раков возникают из аденоматозных полипов. Поэтому успехи в лечении и предупреждении рака толстой кишки во многом определяются своевременной диагностикой аденом.
Причины
Причина возникновения тубулярных аденом неизвестна. Эпидемиологические исследования показывают, что избыток животного жира в рационе способствует возникновению не только рака толстой кишки, ной аденоматозных полипов. Известно также, что в странах с высокой заболеваемостью раком толстой кишки употребляют много животного жира и мало фруктов, овощей и других продуктов, содержащих пищевые волокна. Чрезмерно калорийная пища также увеличивает риск проявления колоректальных опухолей.
Аденомы выявляют примерно у 5% обследованных лиц и обнаруживают в любом возрасте, в том числе и у маленьких детей. Колоректальные полипы чрезвычайно распространены и в западных странах обнаруживаются по материалам вскрытий более, чем у 30% людей старше 60 лет.
Тубулярные аденомы имеют тенденцию к росту по мере увеличения возраста. По своим размерам аденомы бывают разные — совсем маленькие от нескольких миллиметров до 1 см, а иногда достигают 2—3 Полипы могут иметь нож- су и могут располагаться на широком основании (сидячие). Ножка аденомы зависит от размера опухоли; может быть тонкой и иметь длину lo 1 —1,5 см, но чаще она бывает толще и короче (длиной 0,3—0,5 см). При перекруте ножки аденома может некротизироваться и самоампутироваться. При достижении значительной величины она может стать источником кровотечения в случае изъязвления или вызвать усиленную секрецию слизи, привести к непроходимости или инвагинации.
Основная причина изучения полипов связана с их возможным злокачественным перерождением в рак. Известно, что более 95% колоректапьных раков возникают из доброкачественных аденоматозных полипов. Исключение составляют гиперпластические полипы, гамартомы, лимфоидные фолликулы и воспалительные полипы, не перерождающиеся в злокачественные опухоли.
Неопластические полипы или аденомы, способные к злокачественному перерождению, классифицируются согласно МКБ-10 Всемирной организации здравоохранения как трубчатые (тубулярные), трубчатоворсинчатые и ворсинчатые аденомы. Трубчатые аденомы формируются из прямых или ветвящихся трубочек дисплазированной ткани; ворсинчатые аденомы содержат пальцевидные выросты дисплазированного эпителия. Приблизительно 70% полипов, удаляемых при колоноскопии, составляют аденомы. От 70% до 85% из них классифицируются как трубчатые аденомы (содержат до 25% ворсинчатой ткани), от 10 до 25% — трубчатоворсинчатые (содержат 25—75% ворсинчатой ткани) и около 5% составляют ворсинчатые опухоли (содержат от 75% до 100% ворсинчатой ткани).
Элементы дисплазии в некоторой степени присущи всем аденоматозным полипам. Различают низко- и высокодифференцированную дисплазии. Высоко дифференцированная дисплазия очень похожа на рак «in situ». Высокую степень дисплазии имеют приблизительно 5—7% больных с аденомой, у 3—5% выявляется рак «in situ». Степень дисплазии возрастает по мере увеличения доли ворсинчатой ткани и возраста больных. Частота рака «in situ» увеличивается по мере увеличения размеров аденоматозного полипа.
Наиболее часто встречаются одиночные аденомы. На каком-то участке толстой кишки располагается плотное образование округлой формы, гладкое, без изъязвлений, обычно имеющее ножку (но иногда сидящее на широком основании). Слизистая оболочка, покрывающая аденому, так же как и вообще слизистая оболочка толстой кишки, как правило, не изменена, имеет розовый цвет и нормальный сосудистый рисунок.
Множественные аденомы, как правило, небольшого размера (максимум 0,5 см в диаметре) и обычно имеют совсем короткую ножку. Слизистая оболочка на остальном протяжении кишки не изменена. Иногда вся слизистая оболочка ободочной кишки покрыта аденомами различной формы и величины в таком количестве, что участка здоровой слизистой оболочки даже не видно.
Симптомы
Большинство полипов — бессимптомные образования, обнаруживаемые случайно во время диагностических исследований. Самый характерный симптом аденомы — кровотечение. Проявляется оно в виде полоски крови (светлой и алой) на поверхности кала. Функция кишечника при аденоме, если нет других заболеваний, не нарушается. Лишь иногда в тех случаях, когда аденома достигает больших размеров, могут появляться запоры или поносы.
Диагностика
Коло ректальные полипы выявляют при эндоскопии и рентгенологическом исследовании. Точность диагностики полипов при колоноскопии и ирригоскопии достигает соответственно 94% до 67%. При ирригоскопии пропекаются 52% полипов размерами до 1.
Несомненным преимуществом колоноскопии является возможность осуществить биопсию и электрокоагуляцию полипа. Это необходимо потому, что в каждом случае обнаружения аденомы прежде всего следует исключить возможность ее малигнизации. Удаление аденоматозных полипов предотвращает колоректальный рак.
Несмотря на указанные преимущества, колоноскопия также имеет ограничения при осмотре некоторых отделов ободочной кишки. К ним относятся области селезеночного и печеночного изгибов, особенно при наличии острых углов. Нередко возникают трудности визуализации илеоцекального клапана. Кроме того, у 5—10% больных, особенно перенесших операции на тазовых органах, не удается провести инструмент в слепую кишку.
Следует также отметить, что большинство больных с полипами, обнаруженными при ректороманоскопии и рентгенологическом исследовании, должны подвергаться колоноскопии, чтобы исключить дополнительные новообразования. В случаях, когда величина полипа меньше 1 см, решение должно быть индивидуальным. Оно зависит возраста больного, наследственности и анамнеза, в частности, наличия колоректальных полипов в прошлом. Колоноскопия должна быть сделана перед каждой полипэктомией, чтобы обнаружить все синхронные аденомы. Частота синхронных аденом у пациентов с одиночными аденомами колеблется по данным разных авторов от 30 до 50%.
Дифференциальная диагностика
Заболевания желудка, печени, поджелудочной железы, нередко сопутствующие аденомам толстой кишки, затушевывают даже те незначительные симптомы, которые сопровождают аденому. Учитывая все это, важно при любом заболевании желудочно-кишечного тракта проводить проктологическое обследование с ректороманоскопией. В пределах доступности ректороманоскопа находятся приблизительно 2/3 аденом толстой кишки. Это обстоятельство подчеркивает важность диспансерных обследований с целью активного выявления заболеваний толстой кишки.
Ректороманоскопия требует тщательной подготовки — наличие кала лишь в некоторых участках может привести к тому, что аденома не будет обнаружена.
Аденомы, как истинные полипы, следует дифференцировать от гиперпластических, воспалительных полипов (псевдополипов) и фиброзных полипов.
Гиперпластические полипы неозлокачествляются. Воспалительные полипы состоят из грануляционной ткани, возникают при язвенном колите и других воспалительных заболеваниях толстой кишки. Псевдополипы имеют неправильную цилиндрическую или округлую форму, легко кровоточат, не имеют ножки, располагаются на фоне воспаленной слизистой оболочки.
Фиброзный полип состоит в основном из соединительной ткани и может иметь ножку.
Лечение
Лечение аденом должно быть только хирургическим. Существует два метода удаления их: иссечение и электрокоагуляция с обязательным гистологическим исследованием удаленной опухоли.
Большинство полипов можно полностью удалить электрокоагуляционной техникой. Хирургическая резекция кишки выполняется только в случаях, когда имеется явно злокачественный полип. Большинство полипов, имеющих ножку, подвергаются гистологическому исследованию целиком после удаления. В этом случае полип может быть правильно классифицирован и полностью доказывается присутствие или отсутствие малигнизации.
Большие сидячие полипы обычно удаляются по частям. В этих случаях более сложно провести полное гистологическое исследование полипа. Для того, чтобы более радикально и удобно было удалить подобный полип, Shirai М. И соавт. (1994) предварительно вводят солевой раствор в подслизистую основу.
Метод электрокоагуляции не рекомендуется применять при удалении аденом, расположенных в заднепроходном канале, так как анатомические условия этой области мешают заживлению остающейся ожоговой поверхности. Поэтому удаление аденом этой локализации осуществляется путем иссечения.
Электрокоагуляцию необходимо осуществлять так, чтобы аденома была удалена полностью, и в дальнейшем не возникло рецидива. С другой стороны, электрокоагуляция должна коснуться только слизистой оболочки. Повреждение более глубоких слоев может привести к перфорации стенки с образованием абсцессов в тазу, парапроктита и даже перитонита. Следует также опасаться кровотечения.
Необходимо подчеркнуть, что аденомы ни в коем случае нельзя удалять путем простого выкручивания. Этот метод не радикален, а самое главное может привести к опасному профузному кровотечению.
Электрокоагуляцию аденом производят во время колоноскопии.
После удаления аденомы остается ожоговая поверхность размером приблизительно 1.
Эндоскопическая полипэктомия уменьшает частоту рака толстой кишки на 50—79%. Winawer S. J. (1993) проследил 1418 пациентов, подвергнувшихся колоноскопии с удалением по крайней мере одного аденоматозного полипа. На протяжении последующих 5 лет частота возникновения рака у них была на 76—90% ниже, чем в группе контроля.
Перфорация и кровотечение осложняют эндоскопическую полипэктомию примерно в 0,2% и 1% случаев, соответственно.
Прогноз
После иссечения большого сидячего полипа (более 2 см), контрольная колоноскопия обычно проводится через 3—6 месяцев. Если обнаруживают остатки полипа, то его вновь иссекают и полноту резекции контролируют через следующие 3—6 месяцев. Если полную резекцию осуществить не удается после двух или трех электрокоагуляций, то больному следует предложить хирургическое лечение.
Последующие контрольные эндоскопические исследования должны проводиться не реже 1 раза в год.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
