Адреногенитальный синдром и врожденная дисфункция коры надпочечников

Адреногенитальный синдром — наследственное заболевание надпочечников, при котором вследствие функциональной несостоятельности ферментов нарушается стероидогенез. Проявляется вирилизацией гениталий, маскулиноподобным телосложением, недоразвитием груди, гирсутизмом, акне, аменореей или олигоменореей, бесплодием. В ходе диагностики определяют уровни 17-гидроксипрогестерона, 17-кетостероидов, андростендиона, АКТГ, проводят УЗИ яичников. Пациенткам назначают заместительную гормонотерапию глюкокортикоидами и минералокортикоидами, эстрогены в комбинации с андрогенами или прогестинами нового поколения. При необходимости выполняют пластику половых органов.
Общие сведения
Адреногенитальный синдром, или врожденная дисфункция (гиперплазия) коры надпочечников, — наиболее частое из наследуемых заболеваний. Распространенность патологии отличается у представителей разных национальностей. Классические варианты АГС у лиц европеоидной расы встречаются с частотой 1:14 000 младенцев, в то время как у эскимосов Аляски этот показатель составляет 1:282.
Существенно выше заболеваемость у евреев. Так, неклассическую форму адреногенитального расстройства выявляют у 19% лиц еврейской национальности группы ашкенази. Патология передается по аутосомно-рецессивному типу. Вероятность рождения ребенка с таким синдромом при носительстве патологического гена у обоих родителей достигает 25%, в браке носителя и больного — 75%. Если один из родителей имеет полноценные ДНК, клинические проявления синдрома у детей не развиваются. При наличии АДС у отца и матери ребенок также будет болен.
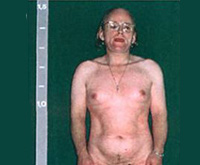
Адреногенитальный синдром
Причины
У больных с наследуемой гиперплазией надпочечников генетический дефект проявляется несостоятельностью ферментных систем, участвующих в секреции стероидных гормонов. В 90-95% случаев патология возникает при повреждении гена, который отвечает за синтез 21-гидроксилазы — фермента, влияющего на образование кортизола. В остальных клинических случаях вследствие дефекта ДНК нарушается производство других ферментов, обеспечивающих стероидогенез, — StAR/20,22-десмолазы, 3-β-гидрокси-стероиддегидрогеназы, 17-α-гидроксилазы/17,20-лиазы, 11-β-гидроксилазы, P450-оксидоредуктазы и синтетазы альдостерона.
У пациентов с признаками вирилизирующего синдрома вместо активного гена CYP21-B в коротком плече 6-й аутосомы расположен функционально несостоятельный псевдоген CYP21-A. Структура этих участков ДНК-цепи во многом гомологична, что повышает вероятность конверсии генов в мейозе с перемещением участка нормального гена на псевдоген или делецию CYP21-B.
По-видимому, именно этими механизмами объясняется существование скрытых форм болезни, дебютирующих в пубертате или постпубертатном периоде. В таких случаях клинические признаки патологии становятся заметными после нагрузок, истощающих кору надпочечников: тяжелых болезней, травм, отравлений, радиационных воздействий, длительного периода интенсивной работы, психологически напряженных ситуаций и т. д.
Патогенез
В основе механизма развития наиболее распространенного варианта адреногенитального синдрома с дефектом CYP21-B-гена лежит принцип обратной связи. Ее начальным звеном становится дефицит стероидов — кортизола и альдостерона. Несостоятельность процессов гидроксилирования сопровождается неполным переходом 17-гидроксипрогестерона и прогестерона в 11-дезоксикортизол и дезоксикортикостерон. В результате снижается секреция кортизола, а для компенсации этого процесса в гипофизе усиливается синтез АКТГ — гормона, вызывающего компенсаторную гиперплазию коры надпочечников для стимуляции выработки кортикостероидов.
Параллельно возрастает синтез андрогенов и появляются видимые признаки их влияния на чувствительные ткани и органы. При умеренном снижении активности фермента минералокортикоидная недостаточность не развивается, поскольку потребность организма в альдостероне почти в 200 раз ниже по сравнению с кортизолом. Только глубокий дефект гена вызывает тяжелую клиническую симптоматику, которая проявляется с раннего возраста. Патогенез развития заболевания при нарушении структуры других участков ДНК аналогичен, однако пусковым моментом являются нарушения в других звеньях стероидогенеза.
Классификация
Систематизация различных форм вирилизирующей гиперплазии надпочечников основана на особенностях клинической картины заболевания, выраженности генетического дефекта и времени проявления первых патологических признаков. Тяжесть расстройства напрямую связана со степенью повреждения ДНК. Специалисты в сфере эндокринологии различают следующие виды адреногенитального синдрома:
- Сольтеряющий. Самый тяжелый вариант патологии, проявляющийся в первый год жизни ребенка грубыми нарушениями строения наружных половых органов у девочек и их увеличением у мальчиков. Активность 21-гидроксилазы составляет не более 1%. Значительное нарушение стероидогенеза приводит к выраженным соматическим нарушениям — рвоте, поносу, судорогам, чрезмерной пигментации кожи. Без лечения такие дети умирают в раннем возрасте.
- Простой вирильный. Течение заболевания менее тяжелое, чем при сольтеряющем варианте. Преобладают проявления неправильного развития гениталий у младенцев женского пола, увеличение их размеров у мальчиков. Признаки надпочечниковой недостаточности отсутствуют. Уровень активности 21-гидроксилазы снижен до 1-5%. С возрастом у пациентов нарастают признаки вирилизации вследствие стимулирующего действия андрогенов.
- Неклассический (постпубертатный). Наиболее благоприятная форма АГС, явные признаки которой возникают в период полового созревания и в репродуктивном возрасте. Наружные половые органы имеют нормальное строение, может быть увеличен клитор у женщин и половой член у мужчин. Функциональность 21-гидроксилазы снижена до 20-30%. Заболевание выявляется случайно при обследовании в связи с бесплодием или нарушениями менструальной функции.
Сольтеряющий и простой вирильный виды адреногенитальных расстройств относят к категории антенатальной патологии, формирующейся внутриутробно и проявляющейся с момента рождения. При дефекте строения других генов наблюдаются более редкие варианты заболевания: гипертензивные — классический (врожденный) и неклассический (поздний), гипертермический, липидный, с ведущими проявлениями гирсутизма.
Симптомы
Сольтеряющий и простой вирильный
При антенатальных формах заболевания основным клиническим симптомом является видимая вирилизация гениталий. У новорожденных девочек обнаруживаются признаки женского псевдогермафродитизма. Клитор большой по размерам или имеет пенисообразную форму, преддверие влагалища углублено, сформирован урогенитальный синус, большие и малые половые губы увеличены, промежность высокая. Внутренние половые органы развиты нормально.
У младенцев-мальчиков увеличен половой член и гиперпигментирована мошонка. Кроме того, при сольтеряющем адреногенитальном расстройстве выражена симптоматика надпочечниковой недостаточности с тяжелыми, зачастую несовместимыми с жизнью соматическими нарушениями (понос, рвота, судороги, обезвоживание и др.), которые проявляются с 2-3-недельного возраста. У девочек с простым вирильным АГС по мере взросления признаки вирилизации усиливаются, формируется диспластическое телосложение.
Из-за ускорения процессов окостенения пациентки отличаются невысоким ростом, широкими плечами, узким тазом, короткими конечностями. Трубчатые кости массивные. Половое созревание начинается рано (до 7 лет) и протекает с развитием вторичных мужских половых признаков. Отмечается увеличение клитора, снижение тембра голоса, нарастание мышечной силы, формирование типичной для мужчин формы перстневидного хряща щитовидной железы. Грудь не растет, менархе отсутствует.
Неклассический
Менее специфичны клинические симптомы при неклассических формах вирилизирующего синдрома, возникшие в пубертате и после стрессовых нагрузок (выкидыша на ранних сроках беременности, медицинского аборта, операции и др.). Обычно пациентки вспоминают, что у них еще в младшем школьном возрасте появилось небольшое оволосение в подмышечных впадинах и на лобке. В последующем развились признаки гирсутизма с ростом стержневых волос над верхней губой, по белой линии живота, в области грудины, в сосково-ареолярной зоне.
Женщины с АГС предъявляют жалобы на стойкую угревую сыпь, пористость и повышенную жирность кожи. Менархе наступает поздно — к 15-16 годам. Менструальный цикл неустойчив, интервалы между менструациями достигают 35-45 дней и более. Кровянистые выделения во время месячных скудные. Молочные железы небольшие. Клитор несколько увеличен. Такие девушки и женщины могут иметь высокий рост, узкий таз, широкие плечи.
По наблюдениям специалистов в сфере акушерства и гинекологии, чем позже развиваются адреногенитальные расстройства, тем менее заметны внешние признаки, характерные для мужчин, и тем чаще ведущим симптомом становится нарушение месячного цикла. При более редких генетических дефектах пациентки могут жаловаться на повышение артериального давления или, наоборот, гипотонию с низкой работоспособностью и частыми головными болями, гиперпигментацию кожи с минимальными симптомами вирилизации.
Осложнения
Основным осложнением адреногенитального синдрома, по поводу которого пациентки обращаются к акушерам-гинекологам, является стойкое бесплодие. Чем раньше проявилось заболевание, тем меньше вероятность забеременеть. При значительной ферментной недостаточности и клинических проявлениях простого вирилизирующего синдрома беременность вообще не наступает.
У забеременевших пациенток с пубертатными и постпубертатными формами заболевания возникают самопроизвольные выкидыши на раннем сроке. В родах возможна функциональная истмико-цервикальная недостаточность. Такие женщины более склонны к возникновению психоэмоциональных расстройств — склонности к депрессии, суицидальному поведению, проявлениям агрессии.
Диагностика
Постановка диагноза при антенатальных типах АГС с характерными изменениями половых органов не представляет сложности и проводится сразу после родов. В сомнительных случаях применяют кариотипирование для подтверждения женского кариотипа (46ХХ). Большее значение диагностический поиск приобретает при позднем клиническом дебюте или скрытом течении с минимальными внешними проявлениями вирилизации. В подобных ситуациях для выявления адреногенитального синдрома используют следующие лабораторные и инструментальные методы:
- Уровень 17-ОН-прогестерона. Высокая концентрация 17-гидроксипрогестерона, который является предшественником кортизола — ключевой признак недостаточности 21-гидроксилазы. Его содержание увеличено в 3-9 раз (от 15 нмоль/л и выше).
- Стероидный профиль (17-КС). Повышение уровня 17-кетостероидов в моче у женщин в 6-8 раз свидетельствует о высоком содержании андрогенов, производимых корой надпочечников. При выполнении преднизолоновой пробы концентрация 17-КС уменьшается на 50-75%.
- Содержание андростендиона в сыворотке крови. Повышенные показатели этого высокоспецифичного метода лабораторной диагностики подтверждают усиленную секрецию предшественников мужских половых гормонов.
- Уровень АКТГ в крови. Для классических форм заболевания характерна компенсаторная гиперсекреция адренокортикотропного гормона передней долей гипофиза. Поэтому при синдроме вирилизирующей дисфункции показатель повышен.
- УЗИ яичников. В корковом веществе определяются фолликулы на разных стадиях созревания, не достигающие преовуляторных размеров. Яичники могут быть несколько увеличены, однако разрастания стромы не наблюдается.
- Измерение базальной температуры. Температурная кривая типична для ановуляторного цикла: первая фаза растянута, вторая укорочена, что обусловлено недостаточностью желтого тела, которое не образуется из-за отсутствия овуляции.
Для сольтеряющего варианта АГС также характерна повышенная концентрация ренина в плазме крови. Дифференциальная диагностика адреногенитальных расстройств, возникших в пубертатном и детородном возрасте, проводится с синдромом поликистозных яичников, овариальными андробластомами, андростеромами надпочечников, вирильным синдромом гипоталамического происхождения и конституциональным гирсутизмом. В сложных случаях к диагностике привлекают эндокринологов, урологов, врачей-генетиков.
Лечение адреногенитального синдрома
Основным способом коррекции вирильной дисфункции надпочечников является заместительная гормональная терапия, восполняющая дефицит глюкокортикоидов. Если у женщины со скрытым АГС нет репродуктивных планов, кожные проявления гиперандрогении незначительны и месячные ритмичны, гормоны не применяют. В остальных случаях выбор схемы лечения зависит от формы эндокринной патологии, ведущей симптоматики и степени ее выраженности. Зачастую назначение глюкокортикоидных препаратов дополняют другими медикаментозными и хирургическими методами, подобранными в соответствии с конкретной терапевтической целью:
- Лечение бесплодия. При наличии планов по деторождению женщина под контролем андрогенов крови принимает глюкокортикоиды до полного восстановления овуляторного месячного цикла и наступления беременности. В резистентных случаях дополнительно назначают стимуляторы овуляции. Во избежание выкидыша гормонотерапию продолжают до 13-й недели гестационного срока. В I триместре также рекомендованы эстрогены, во II-III — аналоги прогестерона, не обладающие андрогенным эффектом.
- Коррекция нерегулярных месячных и вирилизации. Если пациентка не планирует беременность, но жалуется на расстройство менструального цикла, гирсутизм, угри, предпочтительны средства с эстрогенным и антиандрогенным эффектом, оральные контрацептивы, содержащие гестагены последнего поколения. Терапевтический эффект достигается за 3-6 месяцев, однако по окончании лечения при отсутствии заместительной гормонотерапии признаки гиперандрогении восстанавливаются.
- Лечение врожденных форм АГС. Девочкам с признаками ложного гермафродитизма проводят адекватную гормонотерапию и выполняют хирургическую коррекцию формы половых органов — клитеротомию, интроитопластику (вскрытие урогенитального синуса). При сольтеряющих адреногенитальных расстройствах кроме глюкокортикоидов под контролем рениновой активности назначают минералокортикоиды с увеличением терапевтических доз при возникновении интеркуррентных заболеваний.
Определенные сложности в ведении пациентки возникают в тех случаях, когда заболевание не диагностировано в акушерском стационаре, и девочка с выраженной вирилизацией гениталий регистрируется и воспитывается как мальчик. При решении о восстановлении женской половой идентичности хирургическую пластику и гормонотерапию дополняют психотерапевтической поддержкой. Решение о сохранении гражданского мужского пола и удалении матки с придатками принимается в исключительных случаях по настоянию больных, однако такой подход считается ошибочным.
Прогноз и профилактика
Прогноз при своевременном обнаружении адреногенитального синдрома и адекватно подобранной терапии благоприятный. Даже у пациенток со значительной вирилизацией гениталий после пластической операции возможна нормальная половая жизнь и естественные роды. Заместительная гормонотерапия при любой форме АГС способствует быстрой феминизации — развитию грудных желез, появлению месячных, нормализации овариального цикла, восстановлению генеративной функции. Профилактика заболевания осуществляется на этапе планирования беременности.
Если в роду наблюдались случаи подобной патологии, показана консультация генетика. Проведение пробы с АКТГ обоим супругам позволяет диагностировать гетерозиготное носительство или скрытые формы адреногенитального расстройства. При беременности синдром может быть обнаружен по результатам генетического анализа клеток хорионических ворсин или содержимого околоплодных вод, полученных методом амниоцентеза. Неонатальный скрининг, проводимый на 5-е сутки после родов, направлен на выявление повышенной концентрации 17-гидропрогестерона для быстрого выбора терапевтической тактики.
Источник
Благодаря медицинским экспериментам уже давно достоверно известно, что большое число самых разных заболеваний возникают по причине нервного перенапряжения. Дело в том, что когда организм человека находится по постоянным стрессовым воздействием и человек вечно о чем-то переживает, то окружающая информация просто не способна восприниматься адекватно, что приводит к потере внимания и концентрированности. Такие симптомы начинают появляться из-за большого количества кортизола, а это такой гормон, который отвечает функцию гиппокампа. В результате начинается нарушения в работе надпочечников, на это также оказывает влияние нерегулируемое количество гормонов, а за это уже несет ответственность гипоталамус.

Врожденная дисфункция коры надпочечников
Такая патология, как надпочечниковая недостаточность начинает развиваться в случае нарушения процесса транспортных соединений белкового типа. Именно они принимают активное участие в гормональном производстве кортизола, которые осуществляется в этой области. Для того, чтобы организм рос и развивался, ему необходимы те гормоны, которые выделяют надпочечники. Если такой процесс имеет определенные нарушения, то развиваются недуги наследственного типа. Врожденная дисфункция коры надпочечников иногда называется гиперплазией или синдромом адреногенитального типа. Среди наследственных заболеваний она является одной из самых опасных, она может быть спровоцирована разными факторами, в том числе и гормональным дефицитом.
Недуг, прежде всего, характеризуется тем, что понижается кортизоловый уровень, а значит секреция гормона адренокортикотропного типа начинает увеличиваться, вследствие этого кора начинает становится более толстой. Если говорить о гендерной принадлежности, то такой недуг одинаково часто поражает как мальчиков так и девочек. Такая врожденная патология, как надпочечниковая недостаточность разделяется на шесть вариантов клинической формы. Есть среди них такие варианты, когда организм человека просто лишен возможности функционировать в нормальном режиме. А это становится причиной, что такой недуг, как надпочечниковая недостаточность не редко становится причиной смерти новорожденных детей.
В подавляющем большинстве случаев все эти формы недугов вызваны тем, что имеет белковый эффект 21-гидроксилазы. Примечательно, что на распространенность недуга во многом влияет национальная принадлежность.
Лечение врожденной гиперплазии надпочечников
В основном, проводят заместительную гормональную терапию. Врачи корректируют концентрацию стероидных гормонов, которые вырабатывает кора надпочечников и минералокортикостероидов. Гормональную терапию могут также назначать беременным, если установили диагноз в период гестации. Благодаря ранней диагностике, можно предотвратить неправильное развитие гениталий у девочек. Правда, такое лечение все еще признанно не всеми, ведь у беременной женщины могут возникать: отечность, повышенное артериальное давление, а также лишний вес. О влиянии терапии на плод достоверной информации пока нет.
Дополнительно к гормонотерапии может применятся оперативное вмешательство устраняющее дефект развития гениталий. Врачи рекомендуют проводить хирургическую коррекцию как можно раньше, но все зависит от индивидуального случая, а также от решения родителей.
Каковы причины заболевания и его последовательность
Врожденная дисфункция коры надпочечников имеет наследственную форму, однако, есть определенные факторы, наличие которых существенно повышает риск развития недуга:
- кто-то из родителей имеет патологию;
- родители являются носителями гена, которые провоцирует дефект белков транспортного типа.
Если же оба родителя имеют такой ген, тогда ребенок рискует заболеть в 25 процентов случаев. Когда транспортный белковый процесс подвергается нарушению, то ощущается острый недостаток в кортизоле, а также в коре надпочечников не хватает альдостерона. В результате этого начинает свое развитие надпочечниковая недостаточность, что сопровождается увеличением выработки определенных гормонов.
Если наблюдается гиперплазия, то начинают в усиленном режиме вырабатываться мужские гормоны, которые называются андрогенами. Если таких мужских гормонов в организме человека становится слишком много, то может развиться гиперадрогения. А это заключается в видоизменении половых органов, а также на лице и на теле начинает расти слишком много волос, причем в самых неожиданных местах.

Симптомы
Симптомы врожденной гиперплазии коры надпочечников у детей обычно заметны сразу после рождения. Чаще всего ребёнок рождается с увеличенной массой тела. Нельзя не заметить и аномальные размеры половых органов — так, у мальчиков увеличен пенис, зато яички могут быть слишком мелкими. У девочек практически всегда имеет большие размеры клитор, а половые губы способны по строению напоминать мужскую мошонку.
По мере взросления наблюдаются и другие симптомы заболевания:
- Раннее огрубение голоса;
- Несвоевременное появление волос на половых органах и на теле;
- Несоразмерный с возрастом рост массы тела;
- Угри на коже в детском возрасте;
- Прекращение формирования скелета к 16 годам;
- Низкорослость;
- Постоянная жажда;
- Онемение мышц;
- Снижение памяти;
- Психозы;
- Позднее начало месячных у девочек.
У ребенка с сольтеряющей формой патологии клиническая картина осложняется сбоями водно-солевого обмена. Это приводит к рвоте, жидкому стулу, обезвоживанию со всеми вытекающими последствиями. Без лечения такое состояние может спровоцировать гибель больного.
У взрослых все признаки заболевания обусловлены сбоями работы гипофиза и гипоталамуса, а также, собственно, надпочечников. У женщин ВГКН без лечения приводит к половой дисфункции, сбоям цикла, бесплодию, развитию остеопороза. У мужчин часто повышается артериальное давление, наблюдается атрофия мышц, развивается сахарный диабет. Среди взрослых широко распространены заболевания органов пищеварения, мочевыделительной системы, нарушение работы иммунной системы, выпадение волос, кожные заболевания.
Как себя проявляет дисфункция
Что касается картины клинического характера, то здесь все находится в прямой зависимости от того, какую степень имеют нарушения и все это имеет три формы:
- Форма сольтеряющего типа.
- Форма простая вириальная.
- Форма неклассическая.
Если говорить о степени распространенности, то здесь первое место принадлежит сольтеряющей форме, которые возникает в 75 процентов случаев. Именно такая форма становится причиной блокады белка 21-гидроксилазы. Все это сопровождается нарушением выработки глюкокортикоидов. Причем, начало патологии осуществляется ещё когда ребенок находится в материнской утробе, а все симптомы явственно видны почти всегда сразу по появлении малыша не свет.
Среди первичных признаков можно отметить следующие:
- надпочечниковая недостаточность;
- андрогенный избыток.
Если дело идет о девочках, то у них половые органы развиваются как у мужчин:
- клитор становится больше;
- половые губы начинают сращиваться и становятся похожими на мошонку.
Что касается внутренних половых органов, то особых изменений не претерпевают, то есть их анатомическая форма остается нормальной, иных признаков не наблюдается. Если такую патологию не начать своевременно лечить, то девочки не будут иметь менструального цикла, а гормональная сфера не будет регулироваться.
Если все это начинает развиваться у мальчиков, то у них половой член становится больше, а мошонка подвергается усиленной пигментации. Здесь очень важно вовремя начать процесс корректировки гиперандрогении, тогда недуг не станет быстро прогрессировать. Если все пустить на самотек, то ростовые зоны костей начнут быстро закрываться, а это приводит к крайне низкому роту детей. Причем, мальчики, которые всего 2-3 года от роду могут иметь неестественно грубый голос, мускулатура развивается ненормально, а паховая область начинает покрываться волосами.
Когда развивается простая вирильная форма, то ферментивная активность частично сохраняется, тогда надпочечниковая недостаточность не начинает активно развиваться, а что касается трансформации половых органов, то здесь все аналогично сольтерящей форме. Бывает так, что ферменты гидроксиклазы обладают определенными отклонениями, как правило, незначительного характера. Однако, это может привести к развитию постпубертатной формы болезни, что сопровождается пониженным гормональным уровнем, а что касается концентрации адренокортикотропного гормона, то она увеличивается, но не сильно. Что касается младенцев, то у них в таких случаях нет не надпочечниковой недостаточности, ни изменений половых органов. Такая проблема не редко выявляется только после того, как к врачу обращается женщина по причине бесплодия или у неё есть дисфункция менструального цикла.
А ещё не редко причиной становится рост волос по телу, как у мужчин. Но бывает и так, что дефект генетического типа настолько незначителен, что человек о нем может не знать в течении всей жизни.

Неклассическая форма дефицита Р450с21
Клинические проявления:
- гирсутизм — 60%
- олиго- или аменорея — 54%
- акне — 33%
- бесплодие — 13%
Вирилизации наружных половых органов не наблюдается
Возможен:
- ускоренный рост
- опережение костного возраста относительно паспортного
- раннее закрытие зон роста
- ранняя инициация лобкового и аксиллярного оволосения
Лабораторная диагностика:
- 17-ОН-прогестерон может быть в пределах нормы (базальные значения 170–300 нг/дл могут быть использованы в качестве скрининговых маркеров);
- золотой стандарт — диагностический тест с 1-24 АКТГ (Синактен).
В настоящее время в России используется модификация этого теста с 1 мг 1-24 АКТГ (Синактен-Депо).
Физиологический уровень подъема кортизола и его предшественников должен превышать базальный в 2-3 раза.
Проба с Синаткеном
- Определение базального уровня 17-ОН-прогестерона.
- Введение 0,125 мг 1-24 АКТГ.
- Определение 17-ОН-прогестерона через 60 минут.
- О ВДКН свидетельствует повышение 17-ОН-прогестерона до 1500 нг/дл;
- у пациенток старшего возраста о неклассической ВДКН может свидетельствовать и повышение 1000-1500 нг/дл.
Проба с Синактеном-Депо
- Определение базального уровня 17-ОН-прогестерона.
- Введение 1 мг 1-24 АКТГ.
- Определение 17-ОН-прогестерона через час.
- О ВДКН свидетельствует повышение 17-ОН-прогестерона более 4-5 раз (>45 нмоль/л).
- Аналогичное повышение 17-ОН-прогестерона и 11-ДОК может свидетельствовать о дефиците 11-β гидроксилазы.
- Повышение ДГЭА-С более чем в 3 раза — неклассический вариант 3β-гидроксистероиддегидрогеназной недостаточности. Чрезвычайно высокий уровень ДГЭА-С, неизменяющийся после стимуляции — андрогенсекретирующая опухоль надпочечников.
Окончательное подтверждение диагноза — молекулярно-генетический анализ.
Каковы симптомы патологии
Если у человека имеются нарушения такого рода, то наблюдаются следующие симптомы:
- человек постоянно ощущает себя слабым, быстро устает, причем, не затрачивая значительных усилий;
- начинаются проблемы с аппетитом, кушать человек порой не хочет совсем;
- в области живота наблюдаются болевые ощущения;
- человека часто тошнит и рвет;
- стремительно теряется вес;
- кожный покрыв покрывается сильной пигментацией, то же самое может быть и со слизистой;
- работы кишечника начинает нарушаться;
- человек становится раздражительным и апатичным;
- часто безо всякой видимой причины кружится голова;
- меняется вкусовые ощущения, а также слух и обоняние.
Если провести обследование клинического типа, то в крови можно наблюдать увеличение калия, а также растут шлаки азотистого типа. Что касается давления, то оно снижается, может быть тахикардия. Если речь идет о женщинах, то у них начинаются определенные нарушения в менструальном цикле, бывает бесплодие. Бывают такие случаи, когда симптомы недуга имеет много общего с синдромом поликистозных яичников, это можно выяснить, изучив результаты кровяного анализа. При этом половые органы женщин могут иметь много общего с мужскими, однако внутренние гениталии остаются нормальными. Младенцы сосут грудь матери вяло, у них может быть обезвоживание, их часто рвет и может быть адинамия.
Каким образом можно диагностировать патологию
Методы диагностики могут иметь разный характер, однако, очень важно, чтобы все делалось, как можно раньше. Что касается методов, то они могут быть такими:
- для того, чтобы можно было выявить развитие недуга на ранних стадиях, часто используется скрининг неонатального типа, с помощью которого можно выявить белковый дефицит, тогда терапия заместительного характера начинается вовремя;
- необходимо собрать анамнез и выяснить, имеют ли место такие патологии у членов семьи, после чего проводятся соответствующие исследования лабораторного типа;
- если имеет место сольтеряющая форма болезни, то необходим определить какой уровень альдостеронного дефицита, а для этого необходимо измерить рениновую активность в кровяной плазме;
- надо провести анализ генетического типа и выявить ген, который повреждает ферменты транспортного типа;
- для того, чтобы поставить максимально точный диагноз, необходимо исследовать яичники посредством использования ультразвука.
Врождённая патология должна быть выявлена вовремя, тогда нарушения можно будет лечить существенно эффективнее.

Способы лечения и рекомендации клинического типа
Способов лечения подобной патологии существует немало, однако, перед тем, как назначить лечебный метод, необходимо максимально четко выявить причины возникновения болезни. Чаще всего пациенту назначается гормональная терапия заместительного характера, причем, это на всю жизнь. Таким образом в определенной степени происходить процесс возмещения кортизолового недостатка, а андрогеновое продуцирование в надпочечниках подавляется.
Используемые препараты при этом должны дозироваться в индивидуальном порядке, здесь все находится в прямой зависимости от того, сколько лет человеку и каковы площадь тела. Если речь идет о лечении взрослых людей, то им нужно пользоваться преднизолоном и дексаметозоном. Однако, детям такие препараты давать нельзя, так как они препятствуют нормальному росту, им лучше всего давать глюкокортекоид естественного типа, таких современный рынок выпускает много. Однако, очень важно не перепутать с дозировкой, здесь может её назначать только врач, причем, за основу он берет результаты анализов.
Если патология диагностирована поздно, то есть женские органы развиваются по мужскому типу активно, то не редко принимается решение о хирургическом вмешательстве, которое предусматривает пластику. Если имеет место повышенный рост волос, то нужно прибегать к эпиляции. Если имеет место угревая сыпь, то надо использовать контрацептивы гормонального характера.
Какие особенности при протекании беременности
Если дисфункция имеет постпубертатную форму то могут возникнуть следующие осложнения:
- невынашивание беременности;
- вынужденный аборт или выкидыш;
- плод не развивается.
Если женщина находится в состоянии беременности, то у неё могут быть такие симптомы:
- обезвоживание;
- электролитный баланс нарушается;
- аппетит ухудшается.
Если начать своевременный прием гормональных препаратов, то в течение месяца женщине станет лучше, однако, это не значит, что лечение можно останавливать. Дело в том, что могут возникнуть такие нарушения, как раннее отслоение плаценты, а также беременность может стать перенашиваемой. Надо понимать, что для коры надпочечников роды и период после них является стрессом. Чтобы не допустить серьезных осложнений, необходимо постоянно держать под контролем гормональный уровень в крови.

Лечение
Тактика лечения в подавляющем большинстве случаев сводится к приему определенных гормональных препаратов, которые подбираются исходя из результатов анализов. Заместительная гормональная терапия у маленьких детей включает прием или инъекции Кортизона, тогда как у детей постарше и взрослых показатели кортикостероидов корректируются путем приема Преднизолона или Дексаметазона. По мере достижения необходимых значений гормонов в крови дозировку лекарств снижают. Дополнительно женщинам назначаются эстрогены, мужчинам – андрогены.
Своевременная гормональная коррекция у девочек помогает правильно сформироваться половым органам и предотвратить проблему бесплодия. Во время беременности прием гормонов может быть отменен, что решается индивидуально в каждом случае. При развитии артериальной гипертонии производится лечение специальными препаратами в определенной дозировке и комбинации. Для детей с признаками нарушения водно-солевого баланса потребление соли увеличивается.
Обычно такое вмешательство выполняется не позже годовалого возраста. Гиперплазия надпочечников узелкового типа лечится лишь удалением этого органа, так как частичная резекция быстро приводит к рецидиву. В дальнейшем до конца жизни осуществляется заместительная гормональная терапия.
Меры профилактического характера
Бывает так, что при надпочечниковой дисфункции бесплодие наблюдается 3 года и больше, а лечение при этом не показывает положительных результатов. Тогда возникает необходимость в оперативном вмешательстве, однако, при этом прием глюкокортикоидов нужно продолжать. Если болезнь выявлена на ранних сроках, то чаще всего можно говорить о благоприятном прогнозе, но очень важно грамотно подобрать гормональную дозу.
Что касается специального питания, то здесь оно не предусматривается, однако если наблюдается недостаток альдостеронного гормона, то может иметь место истощение солевого типа. А когда кровь испытывает солевой дефицит, то нужно кушать больше поваренной соли. Если этого не делать, то калиевый уровень в крови начинает повышаться, а кровяно
