Анкилозирующим спондилитом и синдромом рейтера

Представлен клинический случай дебюта анкилозирующего спондилита, развившегося на фоне острой хламидийной инфекции, — окуло-уретро-синовиального синдрома.
Реактивный артрит (РеА) — это стерильное воспалительное заболевание опорно-двигательного аппарата, индуцированное инфекциями внесуставной локализации (прежде всего мочеполового или кишечного тракта), входящее в группу серонегативных спондилоартропатий (ССпА) [1, 2]. У 1–3% пациентов, перенесших хламидийную инфекцию, развивается РеА [3]. В конце ХХ в. впервые в биоптатах синовиальной оболочки были выявлены внутриклеточные включения Chlamydia trachomatis. Позднее, при внедрении в практику полимеразной цепной реакции, в синовиальной жидкости удалось определить РНК и ДНК Ch. trachomatis, что свидетельствовало об активном размножении микроорганизма в полости сустава [3–5]. Хламидийная инфекция наиболее часто приводит к тяжелому течению РеА с внесуставными проявлениями. Симптомокомплекс, включающий в себя уретрит, артрит, конъюнктивит, — окуло-уретро-синовиальный синдром — впервые был описан B. Brody в 1818 г., а затем французскими врачами Фиссенже и Леруа в 1916 г. Примерно в это же время Г. Рейтер описал данный синдром у немецкого солдата, и в дальнейшем данная триада получила название «синдром Рейтера». В 1953 г. впервые было описано поражение позвоночника при синдроме Рейтера [6].
При исследовании механизмов патогенеза ССпА была доказана их взаимосвязь с носительством антигена HLA-B27. Он встречается у 65–80% пациентов с РеА и 95% пациентов с анкилозирующим спондилитом [3, 7].
Анкилозирующий спондилит — это хроническое системное воспалительное заболевание неизвестной этиологии с преимущественным поражением илеосакральных суставов (сакроилеит), позвоночника (спондилит), периферических суставов (артрит), энтезов (энтезит), с возможным вовлечением глаз (увеит), сердца, аорты и других внутренних органов [8].
Таким образом, учитывая сходную клиническую картину РеА и анкилозирующего спондилита, возникают трудности в постановке диагноза и назначении терапии.
Далее представлен клинический случай дебюта анкилозирующего спондилита на фоне острой хламидийной инфекции с развитием триады: уретрита, артрита, конъюнктивита — окуло-уретро-синовиального синдрома. Описаны сложности диагностического поиска и поэтапного выбора терапии, которые привели в итоге к успешному достижению ремиссии заболевания.
Клинический случай
Пациент А., 32 года, поступил в неврологическое отделение ГКБ № 52 в июле 2016 г. с жалобами на боли в поясничном отделе позвоночника, в области левого тазобедренного сустава и левой ягодичной области.
Из анамнеза известно, что заболел остро с середины июля, когда отметил появление острых болей в нижней части спины, нарушение мочеиспускания (болезненность и зуд). Амбулаторно выявлен положительный титр антител IgM к Ch. trachomatis. У пациента отмечалось повышение температуры тела до 38 °С, боли в области левого тазобедренного и левого коленного суставов. Проводилась терапия препаратом бензилдиметил[3-(миристоиламино)пропил]аммоний хлорид моногидрат — без значимого эффекта; антибактериальная терапия на амбулаторном этапе: доксициклин 100 мг 2 р./день (отменен ввиду неэффективности), левофлоксацин 500 мг/день перорально однократно (отменен в связи с возникновением болевого синдрома в области правого ахиллова сухожилия), азитромицин 500 мг 2 р./день перорально в течение 5 дней (отменен ввиду неэффективности). По данным магнитно-резонансной томографии (МРТ) пояснично-крестцового отдела позвоночника, выполненного амбулаторно, выявлен отек костного мозга L5–S1, грыжи дисков L4–L5, L5–S1, в связи с чем пациент был госпитализирован в неврологическое отделение. Клиническая картина была расценена как дорсопатия, корешковый синдром.
Проводилась терапия с применением смеси: лидокаин 4 мг + дексаметазон 8 мг + 0,9% натрия хлорид 200 мг — парентерально. На фоне проводимой терапии значимого эффекта не было отмечено. Попытка проведения мануальной терапии прекращена ввиду выраженного болевого синдрома. В связи с наличием в клинической картине лихорадки, болей в нижней части спины, неэффективностью проводимой терапии пациент консультирован ревматологом — диагностирован синдром Рейтера. Пациент был переведен в ревматологическое отделение для дальнейшего дообследования и лечения.
При осмотре состояние больного средней тяжести. Инъецированные конъюнктивы обоих глаз. Лихорадка до 38 °С. Пациент в связи с выраженным болевым синдромом
в области нижней части спины, левого тазобедренного, левого коленного суставов и правого голеностопного сустава самостоятельно не передвигается. Пальпация крестцово-подвздошных сочленений (КПС) резко болезненна слева. Ограничений объема движений в позвоночнике не отмечалось (BASMI 0 баллов). Болезненность при пальпации большого вертела бедренной кости слева, ахиллова сухожилия справа. Отмечались дефигурация и боль при пальпации пястно-фалангового сустава III пальца правой кисти, левого коленного сустава, правого голеностопного сустава с ограничением объема движений в них. Болезненность и ограничение объема движений в области правого плечевого сустава. Оценка по шкале BASDAI — 5,2.
По лабораторным данным при поступлении в отделение отмечалось повышение уровня С-реактивного белка (СРБ) до 245,6 мг/л, СОЭ до 54 мм/ч, лейкоцитоз до 15,7×109/л с нейтрофильным сдвигом, тромбоцитоз до 403,0×109/л, интерлейкин-6 (ИЛ-6) 57,3 пг/мл, повышение уровня α1- и α2-фракций белков до 8,6% и 16,7% соответственно. Выполнялись посевы крови трехкратно — роста микрофлоры не выявлено. При осмотре офтальмологом диагностирован острый конъюнктивит обоих глаз. За время наблюдения в стационаре проведен неоднократный осмотр урологом — подтвержден диагноз хламидиоза с развитием уретрита, острого простатита.
Проводилась комбинированная терапия: кларитромицин 500 мг 2 р./день парентерально, нимесулид 100 мг 2р./день, сульфасалазин с постепенным увеличением дозы до 2 г/день перорально. В связи с неэффективностью (лихорадка, активный суставной синдром, высокая воспалительная активность) кларитромицин заменен на комбинацию: моксифлоксацин 400 мг/день и амоксициллин + сульбактам 1,5 г 3р./день — парентерально. На фоне проводимой терапии сохранялась температура тела до 37,7 °С.
По поводу выпота в верхнем завороте левого коленного сустава выполнена пункция с получением резко воспалительной синовиальной жидкости. При посеве синовиальной жидкости роста микрофлоры не выявлено. По данным цитологического исследования синовиальной жидкости: нейтрофилы 60–70 в поле зрения, синовиоциты 18–20 в поле зрения, атипичные клетки не обнаружены. В течение 2-х суток жидкость в области верхнего заворота левого коленного сустава накопилась вновь до прежнего объема, выполнена повторная пункция с эвакуацией около 60 мл резко воспалительной синовиальной жидкости, с последующим введением 20 мг триамцинолона в разведении с 0,25% новокаином 10 мл. Отмечена положительная динамика в виде нормализации температуры тела, регресса экссудативных изменений и болевого синдрома в области левого коленного сустава. По данным МРТ пояснично-крестцового отдела позвоночника: МР-картина спондилоартроза поясничного отдела позвоночника с грыжами межпозвонковых дисков L4–L5, L5–S1 с давлением на дуральный мешок и сужением левых корешковых отверстий. Реактивный отек костного мозга тел L5, S1 позвонков. Выявлен сакроилеит слева.
Учитывая клиническую картину и МР-данные, заподозрили дебют аксиального спондилита, протекающего по септическому варианту. Решено было выполнить пульс-терапию метилпреднизолоном 1000 мг трижды. Антибактериальная терапия продолжена в прежнем объеме. На фоне проводимой терапии отмечен выраженный положительный эффект в виде нормализации температуры тела, регресса синовитов, болевого синдрома в области суставов, пациент стал передвигаться самостоятельно в пределах отделения и территории больницы. По лабораторным данным отмечена выраженная положительная динамика в виде уменьшения маркеров воспаления: СРБ — до 42,61 мг/л, СОЭ — до 20 мм/ч, ИЛ-6 — до 2,89 пг/мл. Однако на фоне отмены глюкокортикостероидов (ГКС) через сутки отмечены возобновление лихорадки, рецидив артритов правого голеностопного сустава, левого коленного сустава и вовлечение правого коленного сустава с ограничением объема движений в них. Была возобновлена терапия ГКС в дозе 32 мг/день перорально. На этом фоне нормализовалась температура тела, отмечено уменьшение выпота в области голеностопного сустава справа, регресс артрита правого коленного сустава. Сохранялся болевой синдром в области поясничного отдела позвоночника, больше слева, при перемене положения туловища в постели и при ходьбе. Пациент выписан с рекомендациями продолжить прием метилпреднизолона 32 мг/день перорально в течение месяца без снижения дозы, далее постепенно снизить дозу до полной отмены, продолжить терапию доксициклином 100 мг 2 р./день (суммарно в течение 21 дня), нимесулидом 100 мг 2 р./день постоянно, сульфасалазином 2 г/день.
Пациент был консультирован главным ревматологом г. Москвы профессором Е.В. Жиляевым, которым рекомендовано увеличить дозу нимесулида до 200 мг 2 р./день, продолжить прием ГКС, доксициклина, наблюдение в динамике.
В дальнейшем у пациента через 5 мес. от дебюта заболевания развился односторонний увеит, подтвержденный офтальмологом. При повторной МРТ выявлено увеличение объема отека костного мозга в области КПС слева. Выполнен анализ крови на антиген HLA-B27, который оказался положительным.
От применения метотрексата и генно-инженерных препаратов пациент категорически отказался. На фоне терапии ГКС 32 мг/день с постепенным снижением дозы до полной отмены, нимесулидом 400 мг/день, сульфасалазином 2 г/день отмечены положительная динамика в виде уменьшения болевого синдрома в поясничном отделе позвоночника, области КПС, регресс экссудативных изменений и болевого синдрома в области суставов, уменьшение скованности, нормализация уровня СРБ, СОЭ.
При наблюдении в течение года динамики лабораторных данных за последние 6 мес. более не отмечалось, показатели сохранялись в пределах нормы. Проведена постепенная деэскалация дозы ГКС до полной отмены, уменьшена доза нимесулида до 100 мг 2 р./день, сульфасалазин отменен в связи с отсутствием эффекта.
В настоящее время по лабораторным данным уровень СРБ — 2,45 мг/мл, СОЭ — 2 мм/ч. По данным МРТ КПС от августа 2017 г. — минимальные проявления субхондрального остеосклероза преимущественно слева. В области средних и дистальных отделов левого КПС сохраняется повышенный МР-сигнал преимущественно в режиме STIR, незначительно повышен в режиме Т2-ВИ и значительно снижен в режиме Т1-ВИ с динамикой. По данным МРТ всех отделов позвоночника признаков спондилита не выявлено.
Заключение
Таким образом, на основании сакроилеита, выявленного по данным МРТ, болей в нижней части спины воспалительного ритма, периферических артритов, ахиллита, скованности, увеита, развившегося в динамике, положительного антигена HLA-B27, неполной эффективности антибактериальной терапии, положительного эффекта терапии нестероидными противовоспалительными препаратами и ГКС пациенту установлен диагноз аксиального спондилита на фоне синдрома Рейтера хламидийной этиологии.
Ретроспективная оценка пациента, наблюдаемого в течение года, говорит о правильности установленного диагноза и необходимости дальнейшего наблюдения.
Данный клинический случай показателен в отношении сложности диагностики, трудности в подборе терапии при сочетании у пациента инфекционного процесса в дебюте и иммунного процесса, развившегося с течением времени.
Источник
Все заболевания, названные именами собственными, имеют второе, как правило, чаще употребляемое врачами название, а вот болезнь Бехтерева (ББ) и больные, и врачи предпочитают называть одинаково. В медицинской литературе используется термин «анкилозирующий спондилит/спондилоартрит».

Наш эксперт в этой сфере:
Врач травматолог-ортопед, онколог
Позвонить врачу
Это хроническое воспаление суставов, преимущественно позвоночных и тазовых — крестцово-подвздошных, хотя могут вовлекаться и другие суставы, и даже кость в месте прикрепления мышечных сухожилий и суставных сумок. Важный признак болезни — образование сращений в суставах — анкилозов, что ограничивает движения.
Болезнь Бехтерева радикально отличается от поражения суставов при любых артритах, потому что кость не разрушается, а наоборот, избыточно растёт. Но нормальной структуры от этого активного роста не получается, а всё больше костные наросты, напоминающие пещерные сталактиты — остеофиты. Для болезни Бехтерева характерно вовлечение в патологический процесс не только скелета, но также сосудистой оболочки глаза, кожи, кишечника и сердца. Но эти локализации необязательны, а что обязательно для заболевания, так постепенное и неуклонное прогрессирование воспаления с вовлечением новых суставов.
Кто болеет болезнью Бехтерева
Довольно долго ББ ошибочно считали характерной исключительно для мужчин и стариков, но оказалось совсем не так. Действительно, мужчины болеют в три раза чаще, и у них превалирует тяжёлое течение заболевания, но женщин тоже поражает этот недуг, правда, он совсем не мешает продолжению рода. А по большому счёту проявления заболевания не имеют гендерных различий. Заболеть анкилозирующим спондилитом можно в любом возрасте, не имеется у ББ возрастных предпочтений.
Впечатление, что процесс развивается только у взрослых, неверное. Диагностика очень сложна, поэтому ребёнок успевает вырасти, и только тогда выясняется, что это не простой артрит, а болезнь Бехтерева. В большинстве случаев диагноз заболевания ставится в среднем на восьмом году страданий – специфических и характерных только для этой болезни признаков нет, а симптоматика долго может быть смазанной и очень разнообразной. На начальном этапе артрита отмечается очень высокая чувствительность к обычным нестероидным противовоспалительным препаратам, что тоже не способствует продолжению диагностического поиска, ведь боль уходит, создавая впечатление выздоровления.
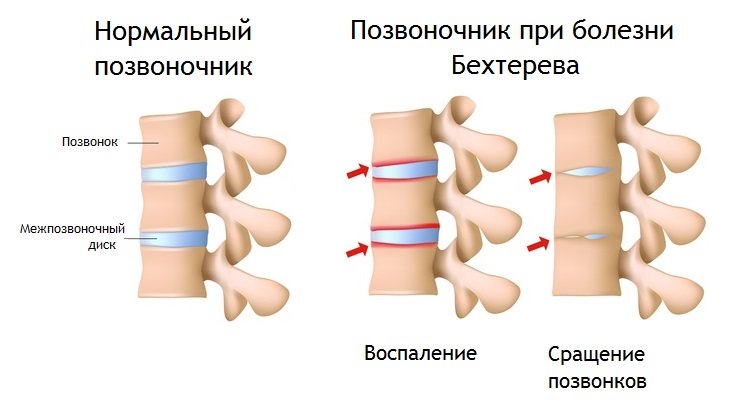
Анкилозирующим спондилитом болеет не более 1% населения, причём в каждой возрастной когорте число больных практически одинаково, это отнюдь не болезнь старения, как схожий по ведущим симптомам остеоартроз. На севере болеют в два раза чаще, чем в южных регионах, но пока неизвестно почему. У больных ББ выявляются гены HLA-27, ARTS1 и IL23R. С другой стороны, наличие этих генов совершенно не обещает непременной ББ, заболевает каждый 5–7 из имеющих «подозрительный» ген HLA-27, а остальные живут без проблем.
Почему именно этот ген задействован в механизме развития ББ и что он контролирует или постёгивает, пока не удалось определить. Носитель гена HLA-27 должен иметь близких родственников, страдающих спондилитом, и только тогда вероятность заболеть составит 12%, не очень много, но всё-таки шестикратно выше, чем только при носительстве HLA-27 без больных в семье.
В объяснении механизма развития заболевания пока склоняются к типовому для всех ревматологических процессов объяснению: какой-то воспалительный агент вызывает активацию иммунитета, но иммунные клетки почему-то сбиваются с курса и атакуют собственные ткани. Атака не разовая, а многолетняя хроническая, и что поддерживает эту войну против себя самого, тоже не понятно.
Почему болезнь Бехтерева
Болезнью Бехтерева болели испокон веков, в живописи и литературе частенько встречались старики-горбуны. Но описали эту патологию только в середине XVI века. Вот такое анатомическое описание и сделал в своём анатомическом труде итальянский анатом, не совсем праведным путём получивший в своё распоряжение два необычных скелета.
А через полтора столетия один ирландский доктор среди своих пациентов нашёл необычного больного, у которого весь позвоночник с костями таза сросся в монолитную неподвижную структуру. Вот так время от времени кто-то обращал внимание на странные негнущиеся позвоночники своих пациентов и публиковал случаи в тогдашней медицинской периодике. И вдруг в конце XIX века сразу три известных врача, как в анекдоте, русский, немец и француз сделали подробнейшее описание хронического повреждения суставов позвоночника, сопровождающегося их полным сращением.

Три известных врача независимо друг от друга наблюдали больных и опубликовали в своих национальных медицинских журналах. Первым был российский психоневролог Владимир Михайлович Бехтерев, его статью «Одеревенелость позвоночника с искривлением его как особая форма заболевания», была размещена в 1893 году в журнале «Врач». Через 4 года свой клинический случай описал немец Адольф Штрюмпелль, а ещё через год и француз Пьер Мари. Учтя сложности коммуникаций позапрошлого века, болезнь назвали сложносочинённо Штрюмпелля-Мари-Бехтерева. Соотечественники выбрали абсолютно справедливое название заболевания, не умаляя этим заслуги иностранных врачей.
Клинические проявления
Заболевание развивается очень медленно, постепенно вовлекая в патологический процесс весь позвоночник, начинаясь снизу и распространяясь вверх. Первыми страдают суставы позвонков, соединяющие крестец с костями таза, после вовлекается поясничный отдел, далее грудной и также снизу вверх, а суставы шейных позвонков страдают в последнюю очередь. Если болезнь распространяется бессистемно, «против шерсти», и первыми страдают сочленения между шейными позвонками — это нехороший прогностический признак.
В большинстве случаев процесс разыгрывается «по нотам», с самого нижнего яруса. Крестец представляет монолитную кость, состоящую из физиологически сращенных позвонков, поэтому нарушение подвижности в крестцово-подвздошных суставах проходит практически незаметно. А вот поясничный отдел составлен из пяти позвонков, каждый из которых подвижен, и нарушение в суставах отвечает появлением боли, сначала незначительной и эпизодической, проходящей после приёма обычного диклофенака или вольтарена.
Боли появляются не во время движения, как при радикулите или артрите, а в покое, по ночам, ближе к утру. Но небольшая утренняя разминка может полностью избавить от боли. Пациент далеко не сразу замечает ограничения в движениях, но утренняя скованность ощущается, держится недолго и уходит до следующего утра.
Постепенно боль становится почти постоянной, уходя только после приёма препарата из группы нестероидных противовоспалительных.
Проблема с подвижностью ощущается уже в грудном отделе позвоночника, что влияет не только на гибкость, но и мешает глубоко дышать из-за сращений в позвоночно-рёберных суставах. Ограничение дыхательных движений приводит к застойным процессам в нижних отделах лёгких, особенно у курильщиков и сердечников. Но параллельно могут страдать бедренные, плечевые и суставы нижней челюсти, что отмечается примерно у каждого четвёртого пациента. А вот мелкие суставы кистей и стоп почти не участвуют в патологическом процессе.

Суставы отекают, припухают, у кого-то процесс воспаления краток, у кого-то продолжителен. Не происходит внутри сустава обычного для всех артритов процесса — нет разрушения хряща и кости, но это мало облегчает жизнь больному, потому что сустав также ограничен в подвижности. Могут локально болеть места прикрепления сухожилий крупных мышц к костям, но это всё-таки нечастое проявление ББ. Тугоподвижность суставов, что ощущается как утренняя скованность, включена в диагностические критерии заболеваний суставов ревматологической природы: ревматоидный артрит, артроз и болезнь Бехтерева.
Необычные, но типичные проявления
Из сотни больных только у трёх болезнь может начинаться совсем странно с поражения глаза, обычно, его сосудистой оболочки, псориаза, воспаления слизистой кишечника. Далеко не всегда эти симптомы идут рука об руку, чаще с небольшим интервалом последовательно воспаляется глаз, краснеет, как положено, наличествует слезотечение и светобоязнь. Офтальмолог лечит увеит долго и не совсем успешно. Заболевание глаза затухает, потом вспыхивает вновь, берутся анализы на разных возбудителей, правда, ничего плохого не находят.
После пациент отправляется к дерматологу с какими-то шелушащимися бляшками на коже, ему выставляют диагноз «псориаз». Но через пару другую недель начинается маета поносами с болями в животе, чем занимается уже гастроэнтеролог, который, как правило, связывает воедино всё случившееся за последние месяцы, и направляет пациента к ревматологу.
А возможен ещё клинический сюжет с развитием аритмии после поражения глаз и кожи. При кардиологическом обследовании находят воспаление внутренней оболочки аорты, что само по себе совсем уж редкость. Кардиолог связывает всё произошедшее и направляет пациента к коллеге ревматологу.
А может случиться вариант с поражением почек, причём в любом предварительном наборе симптомов: поражение кожи с глазами или без глаз, с поносами или без, с нарушением ритма или без оного. В общем, всё непросто и бессистемно, если на фоне таких клинических проявлений есть хоть какой-то намёк на поражение суставов позвоночника, то до постановки правильного диагноза пройдёт меньше времени.
Диагностика
Конечно, ранняя диагностика необходима для оптимального лечения. Только до сих прогрессивных времён так и не найдено совершенно специфичного и характерного исключительно для болезни Бехтерева признака. Нет лабораторного анализа, который бы однозначно и без сомнений позволил поставить диагноз. Специальные опросники помогают поставить диагноз и определить выраженность заболевания.
Выработаны клинические критерии, которые позволяют предполагать наличие болезни Бехтерева, это, в первую очередь, боли воспалительного характера в позвоночнике и ограничение подвижности. Но методы визуальной диагностики с использованием рентгена на раннем этапе не работают, а до первых рентгенологических проявлений ББ может пройти несколько лет. В начальной стадии диагностика основана на анализе жалоб, истории появления клинических симптомов и объективных проявлениях заболевания, если бы не индексы, рассчитываемые по результату опроса больного, можно было думать, что медицина недалеко ушла со времени доктора Бехтерева.
Рентгенологическое обследование состояния сочленения позвоночника с костями таза — главный метод диагностики, с него она и начинается. Если находят сакроилеит — воспаление крестцово-подвздошных суставов, диагноз уже «в кармане». Не находят изменений, при возможности, конечно, направляют пациента на МРТ. Если и на МРТ — чисто, то делают КТ. Если ничего, кроме клинических признаков не подкрепляет диагноз ББ, то повторяют рентгенографию через несколько месяцев.
Классификация болезни Бехтерева
Выделяют стадии болезни Бехтерева и функциональные классы. Стадирование предполагает разделение заболевания на ранние периоды и время манифестации выраженных признаков.
- Первая стадия самая начальная, когда ещё не имеется достоверных объективных — рентгенологических признаков, она и носит название «дорентгенологическая», но при МРТ уже находят абсолютно достоверные признаки воспаления суставов между крестцом и костями таза. Причём воспаление уже не сомнительное, а «махровое».
- Вторая стадия соответствует развёрнутой клинике, и сакроилеит уже далеко не начальный, правда, патологических выростов в суставах ещё нет.
- При третьей стадии уже есть всё, что только может быть в суставах при ББ. От первой до третьей стадии проходят годы и десятилетия.
Классы функциональной активности оценивают физические возможности больного и отвечают на вопрос: что пациент может делать в обычной жизни. Всего четыре класса, начиная с первого, когда пациент может делать всё и дома и на работе. С каждым классом последовательно утрачивается способность к непрофессиональной, затем и профессиональной деятельности, но самообслуживание остаётся. Четвёртый класс констатирует ограничение всех видов деятельности.
Мы вам перезвоним
оставьте свой номер телефона
Признаки неблагоприятного течения
Некоторые симптомы, просто возникающие или развивающиеся в определённый период, могут говорить о тяжёлом течении заболевания, возможности быстрой утраты трудоспособности, скорого изменения качества жизни и даже уменьшения продолжительности жизни вследствие развития неблагоприятных осложнений. Эти признаки выделяют для того чтобы вовремя изменить тактику лечения, присоединив к терапии другие методики или лекарственные средства.
На течение заболевания влияет развитие болезни в детстве и юности, в принципе, все серьёзные хронические болезни в детстве текут быстрее и агрессивнее, организм растёт и всё, в том числе, патологические изменения, тоже идут ускоренным темпом.
Воспалительные изменения в тазобедренных суставах и шее, а также эпизоды обострения воспаления суставов ног неблагоприятно сказываются на течении ББ, они свидетельство обширного вовлечения тканей, как и проявления болезни вне скелета.
Не на пользу пациенту и устойчивость к нестероидным противовоспалительным препаратам, что может косвенно говорить о выработке большого количества медиаторов воспаления и агрессивности собственного иммунитета против своих же тканей. С одной стороны, рентгенологические изменения помогают поставить диагноз, но раннее их появление свидетельствует о неблагоприятной скорости течения болезни.
Считается, что быстрому снижению физических возможностей человека способствует развитие в первое десятилетие ББ, естественно, на фоне активного лечения, а не без него, частых обострений артритов конечностей и поражения глаз и сердца. Неблагоприятны для прогноза выраженные и стойкие боли в позвоночнике с ограничением движений хотя бы вполовину, что может потребовать снижения профессиональной активности. Болезнь Бехтерева, конечно, отражается на качестве жизни, но это довольно длительное заболевание.
Лечение
Уже первичные проявления болезни Бехтерева могут быть такими разнообразными, что потребуется лечение у нескольких специалистов. И хоть анкилозирующий спондилоартрит относят к ревматологическим заболеваниям, на разных этапах к наблюдению и лечению пациента должны подключаться другие специалисты, только в таком случае можно достичь хороших терапевтических результатов.
Оптимальная терапия ББ — обязательное сочетание лекарственного и нефармакологического подхода: лечебная физкультура, физиотерапия, массаж, акупунктура. Лекарственное лечение необходимо для купирования боли, замедления процесса сращения в суставе — анкилоза, сохранения физических возможностей пациента.
Сегодня существует только две основные группы препаратов, направленные на механизм развития заболевания, это нестероидные противовоспалительные средства (НПВС) и ингибиторы фактора некроза опухоли-альфа (иФНОα). Терапия всегда начинается с НПВС, как максимально эффективных и, что немаловажно, недорогих препаратов. При исчерпании эффекта НПВС или нечувствительности к ним переходят к препаратам второго ряда — иФНОα, они высокоэффективны и очень дороги, что не может не ограничивать их применения.
Анальгетики имеют вспомогательное значение, а часто использующиеся при других ревматологических заболеваниях суставов глюкокортикоидные гормоны, имеют очень ограниченное и, что важно, исключительно местное применение — в виде мази или внутрисуставного введения. В некоторых ситуациях может стать вопрос о хирургической помощи, как правило, для коррекции осложнений и деформаций скелета.
Но без постоянных физических упражнений, физиотерапевтических процедур нельзя надеяться на максимально возможный результат, в случае анкилозирующего спондилоартрита физкультура означает жизненную необходимость.
Материал подготовлен врачом-онкологом, травматологом-ортопедом клиники «Медицина 24/7» Аховым Андемиром Олеговичем.
Источник
