Аномалия хордального аппарата код по мкб
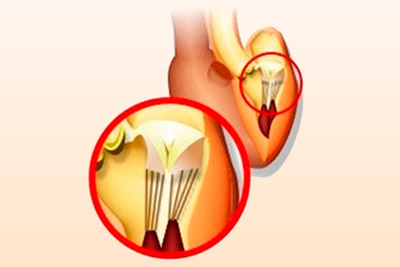
Обнаруженная во время диагностики дополнительная хорда в сердце у ребенка или взрослого человека не является тяжелым отклонением. Ее воспринимают в роли незначительной аномалии, редко приводящей к осложнениям. Разобраться в особенностях патологии помогут причинные факторы и вероятные симптомы, проявляющиеся при сбоях в гемодинамике (токе крови). Лечение назначается лишь при наличии клинических проявлений и повышении риска развития осложнений.
Содержание статьи:
Что такое дополнительная хорда в сердце?
Хорды представляют собой сухожильные нити одинаковой толщины и размера, состоящие из мышечных и соединительных тканей и соединяющие клапанный аппарат и желудочек. При сокращении они тянут створки клапана на себя, что способствует образованию щели и выходу крови из предсердий. 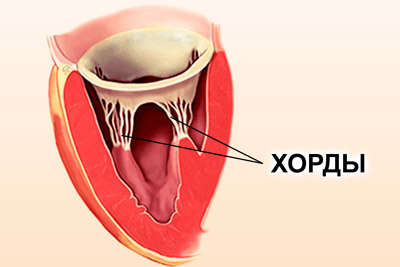 Во время расслабления проход закрывается. Добавочная (ложная) хорда не выполняет положенных функций. Она имеет нетипичное строение и может соединяться с желудочком или клапаном лишь одним концом.
Во время расслабления проход закрывается. Добавочная (ложная) хорда не выполняет положенных функций. Она имеет нетипичное строение и может соединяться с желудочком или клапаном лишь одним концом.
Аномальная хорда имеет код по МКБ (международной классификации болезней) 10 пересмотра Q20.9. Он расшифровывается как «Врожденные аномалии сердечных камер». В роли самостоятельного патологического процесса «фальшхорда» не рассматривается. Делится она по расположению в сердечных полостях следующим образом:
- По направлению:
- поперечная;
- диагональная;
- продольная.
- По расположению в отделах:
- правожелудочковая;
- левожелудочковая.
- В зависимости от количества:
- единичная;
- множественная.
- По местоположению в желудочке:
- базальная;
- верхушечная;
- срединная.
 Лишняя хорда в сердце обычно не представляет особо опасности, но так ли это – зависит от гемодинамического значения. Поперечные сухожильные нити могут нарушить течение крови, что приведет к различным последствиям (инсульту, аритмии, блокаде сердца). Не менее опасны множественные хорды, так как их воспринимают в качестве признака генетических патологий.
Лишняя хорда в сердце обычно не представляет особо опасности, но так ли это – зависит от гемодинамического значения. Поперечные сухожильные нити могут нарушить течение крови, что приведет к различным последствиям (инсульту, аритмии, блокаде сердца). Не менее опасны множественные хорды, так как их воспринимают в качестве признака генетических патологий.
В большинстве случаев обнаруживают левожелудочковую единичную нить у новорожденных во время ультразвукового обследования сердца. Иногда ее замечают у плода в утробе матери при проведении плановой диагностики. У взрослых людей ее выявление связано с прохождением медицинского осмотра или возникновением сердечных признаков.
Ложные сухожильные нити у грудничков часто сочетаются с другими малыми аномалиями строения сердца:
- лишняя трабекула;
- открытое овальное окно;
- недостаточность клапанных аппаратов.
В отличие от остальных аномалий, открытое овальное окно с возрастом закрывается. Лишь в редких случаях оно остается навсегда.
Известный педиатр, Комаровский Е. О., прокомментировал наличие «фальшхорд» у малышей. По мнению эксперта, младенец не будет испытывать никакого дискомфорта. Данная аномалия является скорее индивидуальной особенностью, чем тяжелым пороком. Лишь в исключительных случаях, при наличии множества сухожильных нитей возможно проявления гемодинамических сбоев. Лечение будет направлено на стабилизацию работы сердца. Единичные хорды никакой схемы терапии или ограничений, касаемо рода деятельности, занятий спортом или диеты не требуют.
Причины возникновения
Дополнительная хорда в сердце у ребенка возникает еще в утробе матери из-за определенных факторов:
| Причина | Описание |
|---|---|
| Наследственная предрасположенность | Наличие фальшивых сухожильных нитей или прочих недугов сердца у одного из родителей является основной причиной аномалий у их малыша. |
| Вредными привычками | Женщина, употребляющая спиртное, наркотики и курящая сигареты во время беременности, значительно повышает вероятность пороков развития у будущего ребенка, касающихся не только сердца. |
| Плохая экологическая обстановка | Загрязненный воздух и вода способствуют формированию аномалий у малыша во время внутриутробного развития. |
Клиническая картина
 Одна лишняя хорда в левом желудочке редко себя проявляет. Иначе ситуация обстоит при поперечном расположении нити в правом желудочке, или если их довольно много. Больной начинает испытывать дискомфорт, связанный с нарушением гемодинамики и работы сердца в целом:
Одна лишняя хорда в левом желудочке редко себя проявляет. Иначе ситуация обстоит при поперечном расположении нити в правом желудочке, или если их довольно много. Больной начинает испытывать дискомфорт, связанный с нарушением гемодинамики и работы сердца в целом:
- быстрая утомляемость;
- сбои в сердцебиении;
- колющая боль в груди;
- перепады настроения;
- общая слабость;
- головокружение.
Выявляются признаки чаще всего в подростковом периоде. У ребенка начинается стадия интенсивного роста мышц и костей, что дает дополнительную нагрузку на сердце. При их обнаружении необходимо стать на учет к кардиологу, чтобы он наблюдал за развитием ситуации и своевременно предпринимал меры по стабилизации состояния.
Методы диагностики
Заниматься выявлением лишних хорд и составлением схемы лечения должен врач-кардиолог. Их обнаруживают с помощью инструментальных методов диагностики и путем аускультации (выслушивания шумов):
- Ультразвуковое исследование (УЗИ) позволяет визуализировать структуру сердца и рассмотреть особенности гемодинамики.
- Аускультация помогает услышать диастолические шумы, возникающие из-за дополнительной хорды.
- Электрокардиография (ЭКГ) отображает электрическую активность сердца и позволяет увидеть возможные нарушения проводимости импульса.
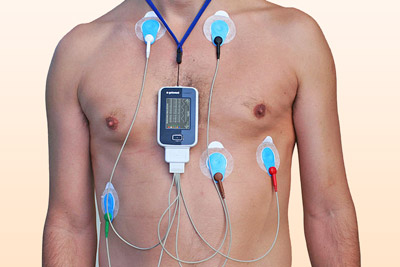 Дополнительно врач может назначить суточный мониторинг ЭКГ и велоэргометрию. Первое обследование помогает получить точные данные о работе сердечной мышцы на протяжении дня. Второй тест проводится с целью оценивания ее реакции на физические нагрузки.
Дополнительно врач может назначить суточный мониторинг ЭКГ и велоэргометрию. Первое обследование помогает получить точные данные о работе сердечной мышцы на протяжении дня. Второй тест проводится с целью оценивания ее реакции на физические нагрузки.
Выявленная лишняя хорда в сердце у ребенка постепенно может «пропасть». Малыш активно растет, что ведет к смещению аномалии. Инструментальные методы диагностики подтвердят ее отсутствие. Схема лечения составляться не будет. В заключении доктор укажет, что сердце без патологий.
Курс терапии
При отсутствии симптомов сбоев в токе крови аномалию нет смысла лечить. Человеку придется ежегодно проходить УЗИ и ЭКГ и с полученными результатами записываться на визит к кардиологу, чтобы следить за состоянием сердечной мышцы.
Если клиническая картина нарушения в гемодинамике все же присутствует, то назначается медикаментозная терапия:
- Препараты, богатые витаминами группы В («Нейровитан», «Superum»), участвуют в нервной регуляции, повышают клеточный метаболизм и останавливают развитие атеросклероза.
- Таблетки, содержащие магний и калий («Аспаркам», «Орокамаг»), помогают стабилизировать давление, тонус сосудов и нервно-мышечную передачу.
- Антиоксиданты («q-Protect», «Ресвератрол») предотвращают развитие атеросклероза, нормализуют работу сердца и стимулируют обменные процессы в миокарде.
- Медикаменты с ноотропным действием («Анирацетам», «Семакс») применяют для улучшения когнитивных способностей и повышения толерантности к нагрузкам (физическим, психическим). Их также используют для купирования признаков ВСД на фоне тяжелых сбоев в гемодинамике.
Антиаритмические и прочие сердечные медикаменты назначаются лечащим врачом в зависимости от состояния пациента. В качестве дополнения схемы терапии следует соблюдать правила здорового образа жизни:
- составить правильный рацион питания;
- больше находится на свежем воздухе;
- делать перерывы во время работы;
- заниматься спортом;
- отказаться от вредных привычек;
- спать не менее 7-8 часов в день.

При развитии различных угрожающих жизни состояний, больного необходимо госпитализировать. Обычно они являются следствием множественных или поперечных дополнительных хорд. В условиях стационара будет проведено детальное обследование и назначено лечение.
Хирургическое вмешательство требуется, если добавочная сухожильная нить нарушает проводимость импульсов и приводит к тяжелым сбоям в токе крови. Врачи проведут процедуру криодеструкции (разрушения тканей с помощью воздействия холода) или иссечения хорды.
Вероятность появления осложнений
Заранее невозможно предугадать, приведет ли дополнительная хорда к развитию сбоев в работе сердца, или нет.
Наиболее благоприятный прогноз при наличии аномалии в левом желудочке.
В большинстве случаев она не приводит к патологическим изменениям и не требует лечения. Применение медикаментов для улучшения работы сердечной мышцы значительно уменьшает вероятность развития осложнений. Опасаться стоит лишь поперечных и множественных сухожильных нитей. У них наиболее неблагоприятный прогноз.
Служба в армии
При наличии единичной ложной хорды, молодых людей, достигших 18 лет, все равно призывают в армию для несения службы. Представители медицинской комиссии считают, что она не окажет никакого влияния на самочувствие в течение последующего года жизни. Призывнику не требуется проходить лечение в условиях стационара. Он вполне сможет выполнять приказы и заниматься физической подготовкой наравне с другими военнослужащими. Противопоказанием к службе в вооруженных силах является сбой в сердечном ритме и прочие тяжелые осложнения, вызванные аномалией.
Лишние хорды в желудочках сердечной мышцы воспринимаются специалистами в качестве малой аномалии, не требующей лечения и не ограничивающей жизнедеятельности человека. Достаточно ежегодно делать УЗИ, чтобы следить за ее развитием. При возникновении признаков сбоев в гемодинамике и аритмии, назначается медикаментозная терапия. Если с ее помощью не удается достичь облечения состояния, то потребуется провести оперативное вмешательство.
Источник
Q65 Врожденные деформации бедра
- Q65.0 Врожденный вывих бедра односторонний
- Q65.1 Врожденный вывих бедра двусторонний
- Q65.2 Врожденный вывих бедра неуточненный
- Q65.3 Врожденный подвывих бедра односторонний
- Q65.4 Врожденный подвывих бедра двусторонний
- Q65.5 Врожденный подвывих бедра неуточненный
- Q65.6 Неустойчивое бедро
- Q65.8 Другие врожденные деформации бедра
- Q65.9 Врожденная деформация бедра неуточненная
Q66 Врожденные деформации стопы
- Q66.0 Конско-варусная косолапость
- Q66.1 Пяточно-варусная косолапость
- Q66.2 Варусная стопа
- Q66.3 Другие врожденные варусные деформации
- Q66.4 Пяточно-вальгусная косолапость
- Q66.5 Врожденная плоская стопа [pes planus]
- Q66.6 Другие врожденные вальгусные деформации стопы
- Q66.7 Полая стопа [pes cavus]
- Q66.8 Другие врожденные деформации стопы
- Q66.9 Врожденная деформация стопы неуточненная
Q67 Врожденные костно-мышечные деформации головы, лица, позвоночника и грудной клетки
- Q67.0 Асимметрия лица
- Q67.1 Сдавленное лицо
- Q67.2 Долихоцефалия
- Q67.3 Плагиоцефалия
- Q67.4 Другие врожденные деформации черепа, лица и челюсти
- Q67.5 Врожденная деформация позвоночника
- Q67.6 Впалая грудь
- Q67.7 Килевидная грудь
- Q67.8 Другие врожденные деформации грудной клетки
Q68 Другие врожденные костно-мышечные деформации
- Q68.0 Врожденная деформация грудиноключично-сосцевидной мышцы
- Q68.1 Врожденная деформация кисти
- Q68.2 Врожденная деформация колена
- Q68.3 Врожденное искривление бедра
- Q68.4 Врожденное искривление большеберцовой и малоберцовой костей
- Q68.5 Врожденное искривление длинных костей голени неуточненное
- Q68.8 Другие уточненные врожденные костно-мышечные деформации
Q69 Полидактилия
- Q69.0 Добавочный палец пальцы
- Q69.1 Добавочный большой палец пальцы кисти
- Q69.2 Добавочный палец пальцы стопы
- Q69.9 Полидактилия неуточненная
Q70 Синдактилия
- Q70.0 Сращение пальцев кисти
- Q70.1 Перепончатость пальцев кисти
- Q70.2 Сращение пальцев стопы
- Q70.3 Перепончатость пальцев стопы
- Q70.4 Полисиндактилия
- Q70.9 Синдактилия неуточненная
Q71 Дефекты, укорачивающие верхнюю конечность
- Q71.0 Врожденное полное отсутствие верхней их конечности ей
- Q71.1 Врожденное отсутствие плеча и предплечья при наличии кисти
- Q71.2 Врожденное отсутствие предплечья и кисти
- Q71.3 Врожденное отсутствие кисти и пальца (ев)
- Q71.4 Продольное укорочение лучевой кости
- Q71.5 Продольное укорочение локтевой кости
- Q71.6 Клешнеобразная кисть
- Q71.8 Другие дефекты, укорачивающие верхнюю ие конечность (и)
- Q71.9 Дефект, укорачивающий верхнюю конечность, неуточненный
Q72 Дефекты, укорачивающие нижнюю конечность
- Q72.0 Врожденное полное отсутствие нижней их конечности (ей)
- Q72.1 Врожденное отсутствие бедра и голени при наличии стопы
- Q72.2 Врожденное отсутствие голени и стопы
- Q72.3 Врожденное отсутствие стопы и пальца (ев) стопы
- Q72.4 Продольное укорочение бедренной кости
- Q72.5 Продольное укорочение большеберцовой кости
- Q72.6 Продольное укорочение малоберцовой кости
- Q72.7 Врожденное расщепление стопы
- Q72.8 Другие дефекты, укорачивающие нижнюю (ие) конечность (и)
- Q72.9 Дефект, укорачивающий нижнюю конечность, неуточненный
Q73 Дефекты, укорачивающие конечность неуточненную
- Q73.0 Врожденное отсутствие конечности (ей) неуточненной (ых)
- Q73.1 Фокомелия конечности (ей) неуточненной (ых)
- Q73.8 Другие дефекты, укорачивающие конечность (и) неуточненную (ые)
Q74 Другие врожденные аномалии [пороки развития] конечности (ей)
- Q74.0 Другие врожденные аномалии верхней конечности (ей), включая плечевой пояс
- Q74.1 Врожденная аномалия коленного сустава
- Q74.2 Другие врожденные аномалии нижней их конечности (ей), включая тазовый пояс
- Q74.3 Врожденный множественный артрогрипоз
- Q74.8 Другие уточненные врожденные аномалии конечности (ей)
- Q74.9 Врожденная аномалия конечности (ей) неуточненная
Q75 Другие врожденные аномалии [пороки развития] костей черепа и лица
- Q75.0 Краниосиностоз
- Q75.1 Краниофациальный дизостоз
- Q75.2 Гипертелоризм
- Q75.3 Макроцефалия
- Q75.4 Челюстно-лицевой дистоз
- Q75.5 Окуломандибулярный дистоз
- Q75.8 Другие уточненные пороки развития костей черепа и лица
- Q75.9 Врожденная аномалия костей черепа и лица неуточненная
Q76 Врожденные аномалии [пороки развития] позвоночника и костей грудной клетки
- Q76.0 Spina bifida occulta
- Q76.1 Синдром Клиппеля-Фейля
- Q76.2 Врожденный спондилолистез
- Q76.3 Врожденный сколиоз, вызванный пороком развития кости
- Q76.4 Другие врожденные аномалии позвоночника, не связанные со сколиозом
- Q76.5 Шейное ребро
- Q76.6 Другие врожденные аномалии ребер
- Q76.7 Врожденная аномалия грудины
- Q76.8 Другие врожденные аномалии костей грудной клетки
- Q76.9 Врожденная аномалия костей грудной клетки неуточненная
Q77 Отеоходродисплазия с дефектами роста трубчатых костей и позвоночника
- Q77.0 Ахондрогенезия
- Q77.1 Маленький рост, не совместимый с жизнью
- Q77.2 Синдром короткого ребра
- Q77.3 Точечная хондродисплазия
- Q77.4 Ахондроплазия
- Q77.5 Дистрофическая дисплазия
- Q77.6 Хондроэктодермальная дисплазия
- Q77.7 Спондилоэпифизарная дисплазия
- Q77.8 Другая остеохондродисплазия с дефектами роста трубчатых костей и позвоночного столба
- Q77.9 Остеохондродисплазия с дефектами роста трубчатых костей и позвоночного столба неуточненная
Q78 Другие остеохондродисплазии
- Q78.0 Незавершенный остеогенез
- Q78.1 Полиостозная фиброзная дисплазия
- Q78.2 Остеопетроз
- Q78.3 Прогрессирующая диафизарная дисплазия
- Q78.4 Энхондроматоз
- Q78.5 Метафизарная дисплазия
- Q78.6 Множественные врожденные экзостозы
- Q78.8 Другие уточненные остеохондродисплазии
- Q78.9 Остеохондродисплазия неуточненная
Q79 Врожденные аномалии [пороки развития] костно-мышечной системы, не классифицированные в других рубриках
- Q79.0 Врожденная диафрагмальная грыжа
- Q79.1 Другие пороки развития диафрагмы
- Q79.2 Экзомфалоз
- Q79.3 Гастрошиз
- Q79.4 Синдром сливообразного живота
- Q79.5 Другие врожденные аномалии брюшной стенки
- Q79.6 Синдром Элерса-Данло
- Q79.8 Другие пороки развития костно-мышечной системы
- Q79.9 Врожденный порок развития костно-мышечной системы неуточненный
Источник
- Описание
- Диагностика
- Лечение
Краткое описание
Малые аномалии развития сердца (МАРС) — анатомические врождённые изменения сердца и магистральных сосудов, не приводящие к грубым нарушениям функций ССС. Ряд МАРС имеет нестабильный характер и с возрастом исчезает. Частота — 2,2–10% в популяции, у детей с различной сердечной патологией — 10–25%, увеличивается при наследственных заболеваниях соединительной ткани. Преобладающий возраст — дети первых 3 лет жизни. Этиология. Наследственно детерминированная соединительнотканная дисплазия. Ряд МАРС имеют дизэмбриогенетический характер. Не исключается воздействие различных экологических факторов (химическое, физическое воздействие).
Код по международной классификации болезней МКБ-10:
- Q20.9 Врожденная аномалия сердечных камер и соединений неуточненная
Варианты. В литературе описано около 40 вариантов МАРС. Наиболее часто наблюдают • Эктопические трабекулы • Пролапс митрального клапана • Пролапс трикуспидального клапана • Открытое овальное окно • Длинный евстахиев клапан (заслонка) — нерудиментированная складка эндокарда (элемент эмбрионального кровообращения), расположенная в устье нижней полой вены со стороны полости правого предсердия, длиной от 1 до 2 см. Обычно случайно находят при ЭхоКГ • Аневризма межпредсердной перегородки — выпячивание межпредсердной перегородки в области овальной ямки, не вызывающее гемодинамических нарушений. Клинически при аускультации — систолические щелчки • Аневризма межжелудочковой перегородки — выбухание межжелудочковой перегородки в сторону правого желудочка. При аускультации — систолический шум и клики слева у основания грудины • Дилатация корня аорты и синусов Вальсальвы — расширение устья аорты (у детей в норме — 1,2–2,4 см) и синусов (в норме глубина — 1,5–3 мм). Аускультативно — непостоянные систолические «щелчки», иногда шум «волчка» на сосудах шеи.
Сопутствующая патология • Синдром Марфана • Синдром Элерса–Данло–Русакова • Первичный гипогонадизм • Синдром Бехчета • Врождённые пороки сердца (ВПС) • Аритмии сердца • Инфекционный эндокардит • Клапанная регургитация.
Диагностика
Диагностические критерии • Анамнестические данные (профессиональные вредности, алкоголизм матери в период беременности, заболевания соединительной ткани в семье и др.) • Признаки диспластического развития (внешние малые аномалии развития — короткая шея, высокое нёбо и др.) • Характерная аускультативная картина в зависимости от варианта МАРС • Изменения на ЭКГ • ЭхоКГ – критерии • Рентгенологические критерии.
Дифференциальная диагностика • ВПС • Большие аномалии развития сердца.
Функциональная значимость • Зависит от возраста пациента, варианта МАРС, наличия сопутствующих заболеваний • Маркёр дизэмбриогенетического развития сердца • Предрасполагают к развитию аритмий, клапанной регургитации, левожелудочковой дисфункции.
Лечение
Лечение определяют вариант МАРС и сопутствующая патология.
Сокращение. МАРС — малые аномалии развития сердца
МКБ-10. Q20.9 Врождённая аномалия сердечных камер и соединений неуточненная
Примечание. Большие аномалии развития сердца — анатомические изменения сердца и магистральных сосудов, сопровождающиеся грубыми нарушениями функций ССС (например, пролапс митрального клапана с регургитацией III степени).
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Малые аномалии развития сердца.
Малые аномалии развития сердца
Описание
Небольшие нарушения в развитии сердца. Это группа врожденных или приобретенных структурных нарушений сердечной мышцы и прилегающих крупных сосудов, которые не приводят к явным нарушениям гемодинамики, но иногда вызывают развитие патологических состояний в течение всей жизни. Это может осложниться внезапной сердечной смертью, бактериальным эндокардитом, митральной, тройничной недостаточностью, разрывом струны. При значительных отклонениях внутрисердечной гемодинамики от нормы наблюдаются цианоз кожи, одышка, быстрая утомляемость, редкие боли в груди. Лечение часто консервативное, операция на сердце проводится в соответствии с указаниями.
Дополнительные факты
Небольшие сердечные нарушения (MAC) широко распространены, они представляют собой разнообразную группу патологических состояний, вызванных изменениями в соединительной ткани сердца. Они считается частным случаем дисплазии висцеральной соединительной ткани, часто ассоциируется с дисплазией кожи, опорно-двигательным аппаратом и другими внутренними органами. В 96–99% случаев они не обнаруживаются во время обследования, остаются недиагностированными или случайно обнаруживаются при обследовании на предмет другой патологии. Заболеваемость у новорожденных колеблется от 40 до 69%. Чаще болеют мальчики – 58% от общего числа детей с установленными нарушениями. Наиболее часто диагностируемыми отклонениями являются аномалия межпредсердной перегородки (26%) и функциональный артериальный проток (6%).
Малые аномалии развития сердца
Причины
В настоящее время МАС рассматриваются как полиэтиологическое состояние, возникающее под влиянием различных факторов и приводящее к стойким анатомическим или функциональным дефектам структур соединительной ткани, которые являются основой каркаса сердца. Большинство из этих дефектов связаны с дисплазией соединительной ткани (ТЛЧ). Основными причинами развития МАС являются:
• Недифференцированный DST. Это обширная группа состояний, которые не вписываются в картину некоторых наследственных заболеваний. Характеризуется полиморфными проявлениями. Наряду с повреждением сердца часто обнаруживаются гипермобильность суставов, вегетативно-сосудистые нарушения и нарушения внутренних органов различной степени тяжести.
• Наследственные заболевания. Они включают группу генных и хромосомных патологий, характеризующихся нарушением дифференцировки клеток соединительной ткани, изменением их нормальной структуры, снижением функции и дефицитом ферментов, каркасных белков и гликопротеинов. Примерами являются синдромы Марфана, Элерса-Данлоса.
• Патология беременности. Отклонения от нормы возникают на стадии внутриутробного развития, как правило, связаны с нарушением укладки органов на ранних стадиях – до 8 недель. Доступные тесты не позволяют диагностировать отклонения из-за их небольшого размера. Предрасполагающими факторами сердечной патологии являются употребление алкоголя и наркотиков будущей матерью и курение.
• Экзогенные воздействия. Дети, которые изначально имеют здоровое сердце, могут иметь легкие патологии сердечно-сосудистых заболеваний. Особое значение в этом случае придается неблагоприятному состоянию окружающей среды, воздействию вредных химических соединений и инфекционным заболеваниям. Патологические состояния, как правило, диагностируются до трех лет, имеют незначительные симптомы. Чувствовать себя хуже можно с возрастом.
Патогенез
Небольшие аномалии связаны с дефектами структуры интерстициальной ткани сердца. Основным типом клеточной патологии, лежащей в основе повреждения, является дисплазия. Структуры соединительной ткани играют роль сердечного «скелета», составляют основу клапанного аппарата, сосудов. Дисплазия становится причиной нарушения дифференцировки, пролиферации, микроструктуры, клеточного метаболизма в этих структурах, развития аномальной гисто-архитектуры с образованием различных структурных аномалий, которые могут привести к нарушению функциональности органа. Небольшие сердечные аномалии часто сочетаются с патологией других систем и тканей.
Классификация
Небольшие отклонения представляют собой патологии самой сердечной мышцы и прилегающих магистральных артерий. Нарушения систематизируются по локализации дефекта с последующим выяснением наличия гемодинамических нарушений и их тяжести. Существует шесть основных групп изменений в миокарде и кровеносных сосудах, которые определяются с помощью УЗИ сердца:
• Аномалии предсердия, межпредсердной перегородки. Они включают открытое овальное окно, которое формирует прямое сообщение между предсердиями, увеличенный евстахиевый лоскут (более 10 миллиметров), дисфункциональный клапан нижней полой вены и дополнительные трабекулы.
• Аномалии левого желудочка, межжелудочковая перегородка. В этих местах обнаруживаются небольшие аневризмы межжелудочковой стенки, изменения в пути оттока левого желудочка, трабекулы. Как правило, хирургическая коррекция таких дефектов проводится в детстве. Эта локализация включает структурные дефекты как самого сосуда, так и его клапана. Существует узкое или широкое основание аорты, расширение пазух Вальсальвы, наличие только двух (обычно трех) долей клапана или их асимметрия, выпадение.
• Аномалии легочной артерии. В области ствола и промежности сосуда диагностируется субкомпенсированное расширение просвета, пролапс клапана.
• Аномалии в трикуспидальном клапане. Субвенкулярные сужения (высокие, низкие, трубчатые) определяются у пациентов с острыми остриями до 12 мм в пространство правого желудочка.
• Аномалии митрального клапана. Можно выявить пролапс, легкое прикрепление морщин сухожилия, дополнительные или ненормально расположенные папиллярные мышцы, врожденный стеноз и недостаточность.
Симптомы
У 96% пациентов сердечно-сосудистая система и организм в целом не страдают от стромальных дефектов, а клинические симптомы отсутствуют. При значительном повреждении различных ветвей сердца могут быть определены неспецифические симптомы: цианоз кожи, особенно в носогубном треугольнике, быстрая утомляемость, одышка, легкая редкая сердечная боль. Чаще всего небольшие нарушения проявляются при гормональной регуляции (подростковый возраст, беременность). Тахикардия, аритмии, компрессионные ощущения за грудиной, тошнота, снижение физической выносливости, головные боли и головокружение. Возможно появление симптомов вегетативной дистонии, в том числе субфебрильной лихорадки.
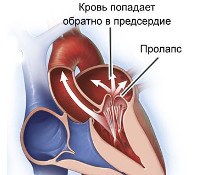
У новорожденных патология может проявляться частым глубоким дыханием, ускорением сердечных сокращений во время кормления, купанием. Есть характерные симптомы отдельных дефектов. Далее левый желудочек становится этиологическим фактором синусовой тахикардии. Регургитация крови из-за неплотного закрытия трикуспидального клапана или его нефизиологической циркуляции с открытым овальным окном может привести к застою в малом круге кровообращения, что сопровождается сильной одышкой даже при небольшой физической нагрузке.
Ассоциированные симптомы: Одышка. Тошнота.
Возможные осложнения
Несмотря на отсутствие прямого патологического эффекта, небольшие аномалии снижают общую резистентность миокарда к воздействию повреждающих факторов, что увеличивает риск формирования патологий сердечно-сосудистой системы. Например, на фоне пролапса митрального клапана развивается до 30% всего инфекционного эндокардита, вероятность внезапной смерти с массивной регургитацией увеличивается в 50 раз, особенно у молодых людей обоего пола. У некоторых пациентов возникают фатальные нарушения ритма и проводимости, наблюдается образование аневризм аорты и коронарных артерий с последующим их разрывом. Дегенерация клапанных структур становится предрасполагающим фактором для атеросклероза и кальцификации, которые сопровождаются сужением просвета отверстий (стеноз) между полостями сердца и / или сосудами.
Диагностика
Иногда кардиологу удается заподозрить наличие незначительных аномалий во время первоначального обследования, но это происходит только тогда, когда обнаруживается характерная, достаточно выраженная симптоматика, связанные с ней состояния. Патологии сердца, вызванные дисплазией соединительной ткани у маленьких детей, часто сопровождаются грыжами, врожденными вывихами суставов, их повышенной подвижностью, удлинением конечностей и пальцев на руках, ногах, деформациями грудной клетки. Аускультативные изменения в миокарде проявляются в виде звуков во время сокращения или путем идентификации нескольких звуковых явлений одновременно. В качестве дополнительных методов исследования обычно используются: Эхокардиография является основным методом диагностики дефектов структуры миокарда. При расширении основания аорты или легочной артерии отмечаются специфические признаки нарушения структуры и внутрисердечной гемодинамики, в частности значительная разница в гидростатическом давлении в аорте и в полости левого желудочка. При открытом сообщении между предсердиями в области перегородки наблюдается прерывание сигнала, ультразвуковая допплерография выявляет нарушения линейного кровотока до турбулентного характера. При наличии выпадения клапана устанавливаются его степень в миллиметрах и приблизительный объем регургитации. Эхо-КГ визуализирует дополнительные аккорды, их эктопическую фиксацию.
• Электрокардиография. При незначительных отклонениях ЭКГ назначают в основном для диагностики аритмий и определения их генеза. Большое значение имеют тесты с физической нагрузкой, которые позволяют оценить способности резерва миокарда, выявить скрытые патологии проводящей системы. Чреспищеводная стимуляция полезна при обнаружении патологических путей импульсной проводимости. Рентгенография OGC выполняется для визуализации сердца и крупных сосудов. С помощью рентгенологического исследования можно выявить признаки увеличения желудочков, реже – дилатацию восходящей аорты, объяснить состояние других сосудов, подтвердить наличие патологических форм, например аневризм, оценить их смещение. Эта техника позволяет заподозрить повреждение клапана.
Лечение
Лечение патологии необходимо только в тех случаях, когда диспластические сердечные явления влияют на его работу, функционирование крупных сосудов. При отсутствии симптомов рекомендуется общая профилактика сердечно-сосудистых заболеваний с ежегодным визитом к кардиологу для консультации и УЗИ. Существует несколько направлений для коррекции состояния пациентов:
• Немедикаментозная терапия. В связи с выраженностью вегетативных проявлений важную роль в улучшении состояния пациента играют меры по нормализации образа жизни. Пациенту или его родителям объясняется важность соблюдения режима работы и отдыха в соответствии с возрастными характеристиками, необходимость исключения переутомления, стресса и чрезмерных физических нагрузок, а также обеспечить здоровое и сбалансированное питание. Назначается дополнительный массаж, лечебная гимнастика, водные процедуры, как указано – консультации с психологом.
• Наркотики. Требуется при значительных нарушениях внутрисердечного кровообращения или нарушениях работы многих органов. Обычно используются препараты калия и магния, препараты, которые улучшают снабжение и потребление кислорода сердечной мышцей (убихинон, цитохром С, карнитин), витамины (В1, В2, В3, РР), кардиопротекторы (триметазидин, таурин, никорандил). При аритмии, нарушениях проводимости используются антиаритмические средства (амиодарон, бета-адреноблокаторы, прокаинамид).
• Хирургические методы. Показано, выявляет ли пациент массивное гемодинамическое расстройство с возможным развитием опасных для жизни осложнений. Нарушения межжелудочковой и межпредсердной перегородок работают в условиях шунтирования и дыхания, гипотермии. Мелкие дефекты сшиты, крупные покрыты искусственным барьером из синтетических или биоорганических материалов. В случае стеноза, пролапса клапана, их протезирование не проводится.
Список литературы
1. Малые аномалии сердца (клиническое значение, диагностика, осложнения)/ Бова А. А. , Трисветова Е. Л. – 2001.
2. Малые аномалии сердца/ Земцовский Э. В. , Малев Э. Г. , Лобанов М. Ю. , Парфенова Н. Н. , Реева С. В. , Хасанова С. И, Беляева Е. Л. // Российский кардиологический журнал. – 2012 – №1(93).
3. Малые аномалии сердца: диагностика и клиническое течение// Романова Е. Н. , Говорин А. В. Забайкальский медицинский вестник. — 2009 — №2.
4. Малые аномалии развития сердца и их значение в генезе нарушений сердечного ритма у детей и подростков: Автореферат диссертации/ Сурова О. В. – 2005.
Источник
