Антифосфолипидного синдрома афс что это

Антифосфолипидный синдром (АФС)– это патология аутоиммунного характера, сопровождающаяся образованием аутоантител к фосфолипид-связывающим протеинам. Клинически заболевание проявляется рецидивирующими тромбозами, невынашиванием беременности, ретикулярной асфиксией (сетчатым ливедо).
Незначительное повышение уровней антител к фосфолипидам может регистрироваться примерно у 2-4% здоровых людей. При этом небольшое повышение уровня антител не сопровождается развитием клинической картины АФС.
Антифосфолипидный синдром чаще всего встречается у женщин от 20 до 40 лет. Реже АФС регистрируют у мужчин (в 5 раз реже, чем у женщин). Также заболевание может поражать новорожденных детей.
Код антифосфолипидного синдрома по МКБ 10 – D68.8 (группа – другие тромбофилии).
Что такое антифосфолипидный синдром (АФС)
Под диагнозом АФС подразумевают комплекс нарушений, связанных с аутоиммунными реакциями на фосфолипидные структуры, содержащиеся в клеточных мембранах.
Точные причины развития синдрома неизвестны. Транзиторное возрастание уровней антител может отмечаться на фоне инфекционных заболеваний (гепатиты, ВИЧ, мононуклеоз, малярия).
Генетическая предрасположенность отмечается у носителей антигенов HLA DR4, DR7, DRw53, а также у родственников лиц, больных АФС.
Также высокие титры антител к фосфолипидам могут отмечаться на фоне ревматоидных артритов, болезни Шегрена, узелковых периартериитов, тромбоцитопеническх пурпур.
Отмечают и наличие связи АФС с СКВ (системная красная волчанка). Примерно у 5-10% пациентов с первичным антифосфолипидным синдромом в течение 10 лет развивается СКВ. В тоже время, у 3-50% больных СКВ в течение 10 лет развивается АФС.
Патогенез развития антифосфолипидного синдрома
По структуре и степени иммуногенности фосфолипиды разделяют на:
- «нейтральные» — эта группа включает фосфатидилхолин, фосфатидилэтаноламин;
- «отрицательно заряженные» — группа кардиолипина, фосфатидилсерина, фосфатидилинозитола.
К основным антителам, которые вступают в патологические реакции с «нейтральными» и «отрицательно заряженными» фосфолипидами, относят:
- волчаночные антикоагулянты;
- антитела к кардиолипину;
- бета2-гликопротеин-1-кофакторзависимые антифосфолипиды.
При взаимодействии антител с фосфолипидами, входящими с состав клеточных мембран эндотелиальных клеток сосудов, тромбоцитарных клеток, нейтрофилов и т.д., развиваются нарушения гемостаза, проявляющиеся повышенной свертываемостью крови и развитием множественных тромбов.
Симптомы антифосфолипидного синдрома
К основным признакам антифосфолипидного синдрома относят:
- множественные капиллярные, венозные и артериальные тромбозы (наиболее типичными проявлениями АФС являются рецидивирующие венозные тромбозы, поражающие глубокие вены голени, воротную печеночную вену, вены сетчатки);
- повторные эпизоды ТЭЛА (тромбоэмболия легочной артерии);
- синдром Бадда-Киари;
- недостаточность надпочечников;
- ишемические инсульты, транзиторные ишемические атаки;
- поражение ЦНС (рецидивирующие мигренозные приступы, прогрессирующая деменциея, нейросенсорная тугоухость и т.д.);
- поражение сердечно-сосудистой системы (инфаркт миокарда, ишемическая кардиомиопатия, артериальная гипертензия);
- острая почечная недостаточность;
- тромбоз мезентериальных сосудов;
- инфаркт селезенки;
- сетчатое ливедо (ретикулярная асфиксия относится к одному из наиболее показательных симптомов АФС).
У беременных женщин антифосфолипидный синдром приводит к самопроизвольному прерыванию беременности, развитию фетоплацентарной недостаточности, тяжелым гестозам (преэклампсии и эклампсии), внутриутробной гибели плода, преждевременным родам.
Анализы на антифосфолипидный симптом
Диагностика АФС направлена на выявление клинических и лабораторных критериев заболевания.
Для лабораторной диагностики АФС используют тесты на выявление специфичных для антифосфолипидного синдрома антител (антифосфолипидных антител):
- волчаночного антикоагулянта;
- антител к кардиолипину;
- антител к В2-гликопротеину класса IgG и IgM.
Также необходимо проведение:
- общего анализа крови (выявляется тромбоцитопения – снижение уровня тромбоцитов);
- коагулограммы (АЧТВ, ТВ, ПТВ, ПВ, МНО).
Для выставления диагноза АФС требуется выявление минимум 1 клинического и 1 лабораторного критерия антифосфолипидного синдрома.
При этом, диагноз не может быть выставлен в случае, если:
- лабораторные или клинические критерии регистрируются у пациента менее 12 недель;
- между появлением критериев прошло более 5 лет.
Также важно исключить другие типы коагулопатий, приводящих к повышенному тромбообразованию.
Что относят к клиническим критериям антифосфолипидного синдрома?
Клинические критерии антифосфолипидного синдрома:
- Сосудистые тромбозы. Требуется наличие у пациента одного или более эпизодов артериальных, венозных или капиллярных тромбозов сосудов любой локализации (исключение составляют тромбозы подкожных вен, не являющиеся диагностическим критерием АФС). При этом, тромбоз должен быть объективно подтвержден при помощи допплеровского исследования (исключение составляют поверхностные тромбозы). Также при проведении гистопатологического подтверждения тромбозов должны отсутствовать значимые признаки воспаления сосудистого эндотелия.
- Патологии беременности:
- 1 и более случаев внутриутробной гибели нормально развивающегося плода после 10 недель гестации (при этом, необходимо документированное подтверждение УЗИ, что плод развивался нормально).
- 1 и более случаев возникновения преждевременных родов (нормальный плод до 34-й недели гестации) на фоне выраженных гестозов беременности (преэклампсия, эклампсия, тяжелая плацентарная недостаточность).
- 3 и более спонтанных абортов до 10-й недели гестации (при условии отсутствия патологий развития плода, анатомических дефектов матки, гормональных патологий и нарушений, хромосомных нарушений у отца ребенка или у матери).
Какие существуют диагностические лабораторные критерии?
К лабораторным критериям, позволяющим выявить АФС относят:
- Выявление антител к кардиолипину (аКЛ) IgG и/или IgM- изотипы в сыворотках крови. При этом титры иммуноглобулинов должны быть средними или высокими. Повышенные титры должны выявляться не менее 2 раз за последние два месяца (для выявления иммуноглобулинов применяют иммуноферментный метод — ИФА).
- Определение волчаночного антикоагулянта (люпус-антикоагулянта) в плазме больного. При этом, люпус антиген должен определяться в 2 и более тестах, а интервал между исследованиями должен составлять не менее 12 недель.
Кроме скринингового исследования (АЧТВ (активированное частичное тромбопластиновое время), ПВ (протромбиновое время), каолиновое время свертывания) должны проводиться:
- подтверждающие коагуляционные тесты;
- определение ТВ (тромбиновое время) для исключения гепариновых эффектов в исследуемом образце.
- Наличие антител к бета-2-гликопротену (B2-GPI) IgG или IgM-изотипов в сыворотке крови. При этом титры антител должны быть средними или высокими, а также определяться не менее 2 раз с интервалом между тестами более 12 недель. Для определения антител к бета-2-гликопротеину применяют метод ИФА.
Антифосфолипидный синдром: рекомендации и лечение
Основная цель при лечении АФС – это профилактика тромбоэмболических осложнений и рецидивов тромбозов. Заниматься лечением АФС должен ревматолог и гематолог.
Пациентам с антифосфолипидным синдромом рекомендовано избегать травм, отказаться от занятий опасными и травматичными видами спорта, избегать длительных авиаперелетов, оказаться от курения и злоупотребления спиртными напитками.
Женщинам с антифосфолипдным синдромом следует отказаться от приема оральных контрацептивов.
Лечение и профилактика АФС непрямыми (варфарин) и прямыми (гепарин) антикоагулянтами, а также антиагрегантами (аспирин) проводится под лабораторным контролем показателей гемостаза.
По показаниям может проводиться плазмаферез, переливание препаратов свежезамороженных препаратов плазмы, назначение глюкокортикоидов, иммуноглобулинов.
Прогноз при антифосфолипидном синдроме
При своевременном начале лечения и грамотной профилактике рецидивов тромбозов, прогноз благоприятный.
Неблагоприятный прогноз чаще всего отмечается у пациентов с АФС на фоне СКВ, тромбоцитопений, стойких артериальных гипертензий, а также у лиц, у которых быстро нарастают титры антител к кардиолипину.
- Об авторе
- Недавние публикации
Врач инфекционист высшей категории с большим опытом работы.
Специализируется на терапии инфекционных заболеваний различной этиологии, методах лабораторной диагностики биоматериала. Подробнее
Источник
Всего лишь сорок лет назад врачи даже не подозревали о существовании антифосфолипидного синдрома. Открытие принадлежит врачу Грэму Хьюзу, который практиковал в Лондоне. Он подробно описал его симптомы и причины возникновения, поэтому иногда АФС еще называют синдромом Хьюза.
При развитии антифосфолипидного синдрома в крови появляются антифосфолипидные антитела (АФЛА), способствующие усиленному образованию тромбов в просветах сосудов. Они могут стать причиной осложнения беременности и даже вызвать ее прерывание. Чаще всего АФС диагностируют у женщин в возрасте 20-40 лет.
Содержание:
- Патогенез развития антифосфолипидного синдрома
- Особенности диагностики АФС
- Причины развития АФС
- Виды АФС
- Опасность антифосфолипидного синдрома
- Осложнения АФС
- Антифосфолипидный синдром во время беременности
- Как обнаружить АФС во время беременности
- Какие системы организма страдают при АФС, симптомы нарушений
- Лечение АФС
- Антифосфолипидные антитела в крови – норма или патология?
Патогенез развития антифосфолипидного синдрома
В крови человека на фоне антифосфолипидного синдрома начинают циркулировать антитела, которые разрушают фосфолипиды, находящиеся в мембранах клеток тканей организма. Фосфолипиды присутствуют в тромбоцитах, в нервных клетках, в клетках эндотелия.
Фосфолипиды могут быть нейтральными и отрицательно заряженными. В последнем случае их называют анионными. Именно эти два вида фосфолипидов встречаются в крови чаще остальных.
Так как фосфолипиды могут быть разными, то и антитела к ним вырабатываются разные. Они способны вступать в реакцию как с нейтральными, так и с анионными фосфолипидами.
Определяют антифосфолипидный синдром по иммуноглобулинам, которые появляются в крови при развитии заболевания.
Среди них различают:
Волчаночные иммуноглобулины lgG, lgM. Впервые эти антитела были выявлены у пациентов с системой красной волчанкой. При этом удалось обнаружить у них повышенную склонность к тромбозам.
Антитела к кардиолипиновому антигену. Этот компонент теста позволяет обнаружить у человека сифилис. При этом в его крови будут циркулировать антитела класса A, G, M.
Антитела, которые представлены сочетанием кардиолипина, фосфатадилхолина и холестерина. Они способны давать положительный результат при проведении реакции Вассермана (диагностика сифилиса), но этот результат бывает ложным.
Суммарные иммуноглобулины классов A, G, M (бета-2-гликопротеин-1-кофакторзависимые антитела к фосфолипидам). Так как бета-2-гликопротеин-1 являются фосфолипидами-антикоагулянтами, то появление к крови антител, направленных на их уничтожение, приводит к усиленному формированию тромбов.
Обнаружение антител к фосфолипидам позволяет диагностировать антифосфолипидный синдром, выявление которого сопряжено с рядом трудностей.
Особенности диагностики АФС

Антифосфолипидный синдром дает ряд патологических симптомов, которые наталкивают на мысль о данном нарушении. Однако, чтобы выставить верный диагноз, потребуется провести лабораторные исследования. Причем их будет немалое количество. Сюда входит сдача крови на общий и биохимический анализ, а также проведение серологических тестов, дающих возможность обнаружить антитела к фосфолипидам.
Применение одного метода исследования недостаточно. Часто пациентам назначают анализ на реакцию Вассермана, который способен давать положительный результат не только при антифосфолипидном синдроме, но и при иных заболеваниях. Это приводит к постановке неверного диагноза.
Чтобы минимизировать вероятность врачебно-диагностической ошибки, следует назначать пациенту с симптомами АФС комплексное обследование, которое должно включать в себя:
Обнаружение волчаночных антител – это анализ, который при подозрении на АФС выполняют в первую очередь.
Обнаружение антител к кардиолипиновому антигену (реакция Вассермана). При АФС анализ будет положительным.
Тест на бета-2-гликопротеин-1-кофакторозависимые антитела к фосфолипидам. Показатели этих антител будут превышать допустимые границы нормы.
Если антитела в крови появились ранее, чем за 12 недель до манифестации первых симптомов АФС, то их нельзя считать достоверными. Также на их основании не подтверждают диагноз АФС, если анализы стали положительными лишь спустя 5 дней от дебюта болезни. Итак, чтобы подтвердить диагноз «антифосфолипидный синдром», требуется наличие симптомов нарушения и положительный тест на антитела (положительную реакцию должно дать хотя бы одно исследование).
Дополнительные методы диагностики, которые может назначить врач:
Анализ ложноположительной реакции Вассермана.
Проведение пробы Кумбаса.
Обнаружение в крови ревматоидного фактора и антинуклеарного фактора.
Определение криоглобулинов и титра антител к ДНК.
Иногда врачи, при подозрении на АФС, ограничиваются забором крови на обнаружение волчаночного антикоагулянта, но в 50% случаев это приводит к тому, что нарушение остается неустановленным. Поэтому при наличии симптомов патологии, следует проводить максимально полное исследование. Это позволит вовремя обнаружить АФС и начать терапию. Кстати, современные медицинские лаборатории имеют тесты, которые дают возможность провести именно комплексную диагностику, так как они оснащены всеми необходимыми реагентами. Между прочим, в некоторых таких системах в качестве вспомогательных компонентов используется змеиный яд.
Причины развития АФС
Антифосфолипидный синдром чаще всего манифестируется на фоне таких патологий, как:
Системная красная волчанка.
Системная склеродермия, ревматоидный артрит, синдром Шегрена.
Раковые опухоли в организме.
Лимфопролиферативные заболевания.
Аутоиммунная тромбоцитопеническая пурпура, которая может быть спровоцирована системой красной волчанкой, склеродермией или ревматоидным артритом. Наличие пурпуры в разы повышает риск развития антифосфолипидного синдрома.
ВИЧ-инфекция, мононуклеоз, гепатит С, эндокардит, малярия. АФС может развиваться при вирусных, бактериальных и паразитарных инфекциях.
Заболевания, поражающие ЦНС.
Период вынашивания ребенка, роды.
К АФС может иметься наследственная предрасположенность. При этом в фенотипе крови человека будут иметься специфичности DR4, DR7, DRw53.
Прием некоторых лекарственных препаратов, например, психотропных, противозачаточных и оральных контрацептивов.
Чем дольше в крови присутствуют антифосфолипидные антитела, тем быстрее у человека разовьется АФС. Причем причина их появления не имеет значения.
Виды АФС
Различают следующие виды АФС:
Первичный антифосфолипидный синдром, который развивается сам по себе, то есть его началу не предшествует какое-либо заболевание.
Вторичный антифосфолипидный синдром, который развивается на фоне аутоиммунной патологии, например, при системной красной волчанке.
Катастрофический антифосфолипидный синдром, который диагностируют редко, но при этом данная форма патологии является крайне опасной. Развивается заболевание стремительно и приводит к формированию тромбов по всем сосудам организма. Часто такой синдром становится причиной летального исхода.
АФЛА-негативный синдром, который сложно обнаружить. При этой форме болезни в крови отсутствуют волчаночные антитела и антитела к кардиолипину.
Синдром Снеддона – это заболевание, которое развивается на фоне АФС. При этом у человека случаются эпизоды тромбоза сосудов головного мозга. Симптомами нарушения являются синюшные кожные покровы и повышенное артериальное давление. Синдром Снеддона относят к одному из возможных вариантов течения болезни.
Опасность антифосфолипидного синдрома
Антитела к фосфолипидам, которые появляются при АФС, нарушают нормальное функционирование системы гемостаза. Это приводит к тому, что в сосудах начинают формироваться тромбы, у человека развивается тромбоз.
При АФС страдают не только капилляры, но и крупные сосуды. В целом, тромбы могут образовываться в любой вене или артерии, которые несут кровь к разным органам. Поэтому симптомы данного нарушения весьма разнообразны.
Осложнения АФС
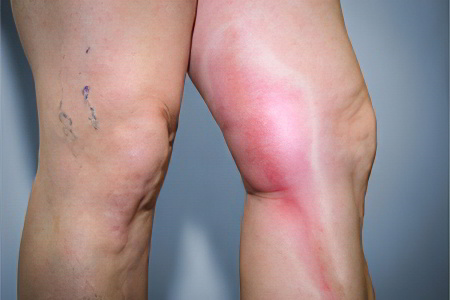
Антифосфолипидный синдром провоцирует формирование тромбов в сосудах. Чаще всего от тромбоза страдают вены нижних конечностей. Если тромб отрывается, то с током крови он попадает в сосуды, питающие легочную ткань. Это влечет за собой развитие опасного состояния, которое называется тромбоэмболия легочной артерии. Если тромб перекрывает магистральный сосуд легкого, то происходит его инфаркт, прекращается сердечная деятельности. Часто ТЭЛА заканчивается гибелью больного, причем летальный исход может наступить очень быстро.
Когда тромб перекрывает мелкие сосуды, у человека имеется шанс на восстановление, но при этом он должен быть экстренно доставлен в медицинское учреждение. Даже в этом случае вероятность возникновения тяжелых последствий для здоровья крайне высока.
Тромбы при АФС могут образовываться в почечных артериях. На фоне таких тромбозов развиваются тяжелые почечные патологи, например, синдром Бадда-Киари.
Реже тромбы формируются в капиллярах сетчатки глаза, в подключичных венах, в центральных венах надпочечников, что ведет к развитию недостаточности этих органов. Также на фоне тромбоза возможно развитие синдрома нижней или верхней полой вены.
Тромбоз с закупоркой артерий различной локализации может приводить к инфаркту, гангрене, некрозу головки бедра.
Антифосфолипидный синдром во время беременности

Развитие антифосфолипидного синдрома во время беременности может приводить к таким серьезным последствиям, как:
Прерывание беременности.
Выкидыш на ранних сроках беременности. Риск самопроизвольного аборта тем выше, чем больше в крови женщины циркулирует антител к кардиолипиновому антигену.
Развитие фетоплацентарной недостаточности, которая ведет к гипоксии плода с задержкой его развития. При неоказании медицинской помощи сохраняется высокий риск внутриутробной гибели ребенка.
Развитие гестоза с эклампсией и преэклампсией.
Развитие хореи.
Формирование тромбов.
Повышение артериального давления.
Развитие HELLP-синдрома с гемолизом, поражением паренхимы печени и с тромбоцитопенией.
Преждевременная отслойка плаценты.
Ранние роды.
На фоне АФС попытки зачать ребенка методом экстракорпорального оплодотворения могут заканчиваться неудачно.
Как обнаружить АФС во время беременности
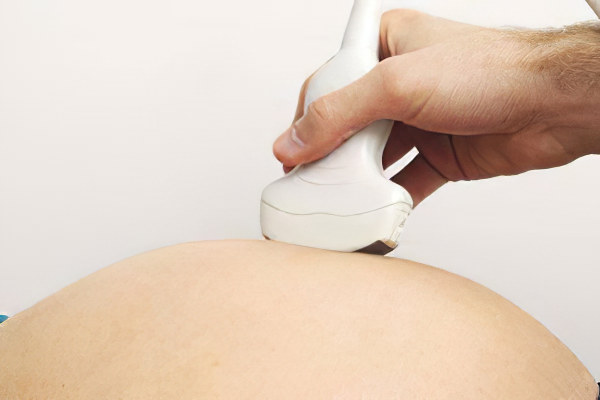
Женщины, которые находятся в группе риска по развитию АФС, должны быть у врача на особом контроле.
По показаниям, им могут быть назначены следующие диагностические процедуры:
Регулярное выполнение гемостазиограммы.
Внеплановое УЗИ плода с допплерографией маточно-плацентарного кровотока.
УЗИ сосудов ног, головы, шеи, почек, глаз.
ЭхоКГ для проверки работы сердечных клапанов.
Это позволит своевременно обнаружить развитие серьезных осложнений беременности, таких как: ДВС-синдром, пурпура, ГУС.
Кроме врача-гинеколога беременной женщине с диагностированным антифосфолипидным синдромом может потребоваться консультация иных узких специалистов, например, ревматолога, кардиолога, невролога и пр.
Лечение сводится к приему глюкокортикостероидов и препаратов-антиагрегантов. Дозу должен подбирать врач. Также могут быть назначены гепарины и иммуноглобулины. Эти препараты вводят на фоне контроля картины крови.
Ели женщина уже страдает от АФС, но не планирует беременность, то для контрацепции ей не следует использовать гормональные препараты. В противном случае можно усугубить течение болезни.
Какие системы организма страдают при АФС, симптомы нарушений

Антифосфолипидный синдром сопряжен с риском развития различных заболеваний. Причем пострадать могут любые органы и системы, даже головной мозг. При поражении его сосудов возможно развитие транзиторной ишемической атаки или инфаркта.
Это сопровождается такими симптомами, как:
Появление судорог.
Слабоумие, которое постоянно прогрессирует.
Нарушения психики.
Также АФС может проявляться следующими неврологическими симптомами:
Выраженные головные боли, протекающие по типу мигрени.
Неконтролируемая дрожь конечностей.
Симптомы, характерные для поперечного миелита. Они возникают по той причине, что при АФС страдает спинной мозг.
Самым грозным осложнением при поражении сердца является инфаркт. Он развивается при условии, что тромбы формируются в коронарных артериях. Если задействованы их мелкие ответвления, то инфаркту будет предшествовать нарушения сокращения сердца. Также АФС может привести к развитию порока сердца, к формированию внутрисердечного тромба. Такие косвенные признаки антифосфолипидного синдрома способны затруднять диагностику причины болезни.
Симптомы АФС в зависимости от того, какой именно орган оказался поражен тромбозом, будут следующими:
Повышение артериального давления наблюдается при тромбозе почечных артерий.
При закупорке тромбом легочной артерии развивается ТЭЛА, что ведет к резкому ухудшению самочувствия человека. Иногда гибель больного может наступить мгновенно.
Кровотечение в желудочно-кишечном тракте.
Инфаркт селезенки.
Появление подкожных кровоизлияний, некроз кожи, язвы на ногах – все эти симптомы развиваются при поражении дермы.
Клиника АФС разнообразна. Точные симптомы описать невозможно, так как в патологический процесс могут быть вовлечены любые органы и системы.
Лечение АФС

Лечение АФС должно быть комплексным. Основная его направленность – это предотвращение осложнений тромбозов.
Больной обязательно должен соблюдать следующие рекомендации:
Отказаться от непосильных физических нагрузок.
Нельзя долгое время оставаться без движения.
Отказ от травматических видов спорта.
Отказ от перелетов.
Медикаментозная терапия сводится к назначению следующих препаратов:
Варфарин – препарат из группы непрямых антикоагулянтов.
Гепарин, Надропарин кальция, Эноксапарин натрия – препараты, относящиеся к прямым антикоагулянтам.
Аспирин, Дипиридамол, Пентоксифиллин – препараты-антиагреганты.
Ели больной находится в тяжелом состоянии, то ему вводят высокие дозы глюкокортикостероидов, выполняют переливание плазмы.
Прием антикоагулянтов и антиагрегантов должен быть длительным. Иногда эти препараты назначают пожизненно.
АФС – это не приговор. Если заболевание диагностировано на начальном этапе его развития, то прогноз благоприятный. При этом пациент должен соблюдать все рекомендации врача, принимать препараты, которые он ему назначает. Женщины имеют высокие шансы на зачатие и рождение здорового ребенка.
Осложняет течение болезни системная красная волчанка, тромбоцитопения, стойкое повышение артериального давления, высокий уровень антител к кардиолипиновому антигену с тенденцией к их росту.
В обязательном порядке пациент с диагностированным АФС должен наблюдаться у ревматолога. Ему потребуется регулярно сдавать кровь на анализ, а также проходить иные диагностические и лечебные процедуры.
Антифосфолипидные антитела в крови – норма или патология?
Иногда уровень антифосфолипидных антител может быть повышен у здорового человека. У 12% людей эти антитела присутствуют в крови, но заболевания при этом у них не развивается. Чем старше человек, тем выше могут быть показатели патологических иммуноглобулинов. Также имеется вероятность возникновения ложноположительной реакции Вассермана, к чему пациент должен быть готов. Главное не впадать в панику и пройти комплексную диагностику.
Видео: АФС и другие тромбофилии в акушерстве:

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
