Антифосфолипидный синдром боль в суставах
Антифосфолипидный синдром (АФС) – симптомокомплекс, который включает следующие проявления болезни:
- Рецидивирующие артериальные и венозные тромбозы;
- Тромбоцитопению;
- Различные формы акушерской патологии;
- Разнообразные сердечно-сосудистые, гематологические, неврологические и другие нарушения.
Антифосфолипидный синдром чаще всего является генетическим заболеванием. Диагностику антифосфолипидного синдрома в Юсуповской больнице проводят с помощью современных методов лабораторного исследования. Серологическими маркерами антифосфолипидного синдрома являются антитела к фосфолипидам, кардиолипину, волчаночный антикоагулянт, b2-гликопротеин-1-кофакторозависимые антитела. Для лечения пациентов ревматологи используют зарегистрированные в РФ эффективные лекарственные средства, которые оказывают минимальное побочное действие. Тяжёлые случаи фосфолипидного синдрома обсуждают на заседании Экспертного Совета. В его работе принимают участие доктора и кандидаты медицинских наук, врачи высшей категории. Медицинский персонал внимательно относится к пожеланиям пациентов.
В основе антифосфолипидного синдрома образование в организме в высоком титре бимодальных аутоантител, которые взаимодействуют с отрицательно заряженными мембранными фосфолипидами и связанными с ними гликопротеинами.

Виды и симптомы антифосфолипидного синдрома
- Различают следующие клинические варианты антифосфолипидного синдрома:
- Первичный;
- Вторичный – при ревматических и аутоиммунных заболеваниях, злокачественных новообразованиях, применении лекарственных препаратов, инфекционных заболеваниях, наличии иных причин;
- Другие варианты – «катастрофический» антифосфолипидный синдром, микроангиопатические синдромы (НЕLLР-синдром, тромботическая тромбоцитопения, гемолитико-уремический синдром, синдром гипотромбинемии, диссеминированная внутрисосудистая коагуляция), антифосфолипидный синдром в сочетании с васкулитом.
В дебюте антифосфолипидного синдрома преобладают признаки поражения мозговых сосудов – от снижения памяти, мигрени, постоянной головной боли, преходящих нарушений зрения и мозгового кровообращения до тромбозов мозговых синусов, сосудов головного мозга, эпилепсии, тромботических инсультов и синдрома Снеддона. Первыми могут возникать тромбозы вен конечностей с тромбоэмболией легочной артерии или без неё, синдром Рейно.
Чтобы установить точный диагноз, ревматологи при подозрении на антифосфолипидный синдром назначают анализы. Антитела к фосфолипидам определяют при наличии следующих показаний:
- Всем больным системной красной волчанкой;
- Пациентам в возрасте до 40 лет с венозным или артериальным тромбозом;
- При необычной локализации тромбоза (например, в мезентериальных венах);
- В случае необъяснённого неонатального тромбоза;
- Пациентам с идиопатической тромбоцитопенией (чтобы исключить болезнь Мошковича);
- При развитии кожного некроза на фоне приёма непрямых антикоагулянтов;
- В случае необъяснимого удлинения активированного частичного тромбопластинового времени;
- При рецидивирующих спонтанных абортах;
- Если у пациента диагностируют ранний острый инфаркт миокарда.
Исследование выполняют при наличии у пациента родственников с тромботическими нарушениями.
Симптомы антифосфолипидного синдрома
На коже определяются следующие клинические проявления антифосфолипидного синдрома:
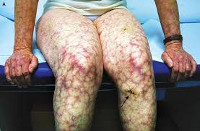
- Сетчатое ливедо – сосудистая сеточка в виде синеватых пятен кистях, голенях, бёдрах, кистях, которая особенно хорошо выявляется при охлаждении;
- Кровоизлияния и инфаркты;
- Тромбоз одной из центральных вен;
- Поверхностная сыпь в виде точечных геморрагий, которые напоминают васкулит.
К кожным признакам антифосфолипидного синдрома относится некроз кожи дистальных отделов нижних конечностей, кровоизлияние в подногтевое ложе (симптом занозы), хронические язвы конечностей, ладонная и подошвенная эритема, кожные узелки.
У пациентов, страдающих антифосфолипидным синдромом, может развиваться тромбоз глубоких вен, тромбофлебит; ишемия в результате хронического артериального тромбоза, гангрена. Поражаются крупные сосуды с развитием синдром верхней или нижней полой вены, синдрома дуги аорты. При поражении костей развивается асептический некроз, транзиторный остеопороз в отсутствие приёма глюкокортикоидных гормонов. Может возникнуть тромбоз почечной артерии, инфаркт почки, внутриклубочковый микротромбоз с последующим развитием гломерулосклероза и хронической почечной недостаточности.
При антифосфолипидном синдроме определяется клиника поражения органа зрения. Развивается тромбоз вен, артерий и артериол сетчатки, атрофия зрительного нерва, инфаркты сетчатки; мелкие экссудаты, которые появляются вследствие закупорки артериол сетчатки.
Проявлением антифосфолипидного синдрома может быть патология надпочечников: тромбоз центральной вены, инфаркты и кровоизлияния, болезнь Аддисона, надпочечниковая недостаточность. Если пациент получает глюкокортикоиды, поражение надпочечников диагностировать достаточно трудно. Одним из основных проявлений антифосфолитического синдрома является акушерская патология:
- Привычное невынашивание беременности при отсутствии заболеваний женской репродуктивной системы;
- Внутриутробная гибель плода;
- Задержка внутриутробного развития плода;
- Хорея беременных;
- Гестоз, особенно его тяжёлые проявления – преэклампсия и эклампсия;
- Преждевременные роды.
При подозрении на антифосфолипидный синдром ревматологи назначают анализы. Известны следующие лабораторные критерии заболевания: наличие антител к кардиолипину IgG или IgM в сыворотке в средних или высоких титрах, которые определяются по крайней мере в 2 раза в течение шести недель при определении с помощью стандартизированного иммуноферментного метода, и волчаночный антиген, который выявляется в плазме по крайней мере 2 раза в течение шести недель стандартизированным методом. Диагноз «антифосфолитический синдром» ревматологи устанавливают при наличии, по крайней мере, одного клинического и одного лабораторного критерия.
Профилактика и лечение антифосфолипидного синдрома
Профилактика и лечение тромбозов при антифосфолипидном синдроме является не менее сложной задачей, чем его корректная диагностика. Это связано с неоднородностью механизмов развития, которые лежат в основе АФС, разнородностью клинических проявлений, отсутствием достоверных лабораторных и клинических показателей, которые позволяют прогнозировать развитие рецидивов тромботических нарушений. Глюкокортикоиды, цитотоксические препараты и плазмаферез при АФС врачи применяют только для подавления активности основного заболевания или при катастрофическом антифосфолитическом синдроме. В остальных случаях они неэффективны и даже противопоказаны, поскольку длительная гормональная терапия потенциально увеличивает риск повторного развития тромбозов, а некоторые цитотоксические препараты приводят развитию осложнений антикоагулянтной терапии.
В связи с высоким риском повторного образования тромбозов подавляющему большинству пациентов с АФС в течение длительного времени, иногда пожизненно, проводят профилактическую антикоагулянтную терапию. Исключение составляют пациенты со стойкой нормализацией уровня антител к фосфолипидам в отсутствие рецидивов тромбозов. В этом случае риск повторных тромбозов не может быть полностью исключён, поэтому ревматологи Юсуповской больницы проводят тщательное динамическое наблюдение. Лицам с высоким уровнем антител к фосфолипидам в сыворотке, но без клинических признаков АФС назначают низкие дозы аспирина.
Дополнительный профилактический эффект оказывают аминохинолиновые препараты (гидроксихлорохин). Он подавляет агрегацию и адгезию тромбоцитов, уменьшает размер тромба и снижает уровень липидов в крови. Для профилактики тромбозов пациентам назначают непрямые антикоагулянты, в первую очередь варфарин. Поскольку применение непрямых антикоагулянтов увеличивает риск развития кровотечений, лечение проводят под тщательным лабораторным и клиническим контролем.
Лечение варфарином позволяет предотвратить повторные венозные тромбозы, но у некоторых пациентов с артериальными тромбозами оно недостаточно эффективно. Им проводят комбинированную терапию непрямыми антикоагулянтами и низкими дозами аспирина или дипиридамола. Она более оправдана у лиц молодого возраста без факторов риска развития кровотечений.
Для лечения острых тромботических осложнений при АФС используют прямой антикоагулянт — гепарин и препараты низкомолекулярного гепарина. Лечение катастрофического АФС проводят с использованием всего арсенала методов интенсивной и противовоспалительной терапии, который применятся для лечения критических состояний при ревматических болезнях. Пациентам проводят сеансы плазмафереза у которые сочетают с максимально интенсивной антикоагулянтной терапией, использованием для замещения свежезамороженной плазмы. В отсутствие противопоказаний проводят пульс-терапию глюкокортикоидами и циклофосфамидом. Внутривенно вводят иммуноглобулин (сандоглобулин или октагама).
Сколько живут с антифосфолипидным синдромом? Прогноз, в конечном счёте, зависит от риска повторного возникновения тромбозов. Для того чтобы предотвратить осложнения, угрожающие жизни человека, записывайтесь на приём к ревматологу по телефону контакт центра. Диагностика и лечение пациентов, страдающих АФЛ, является трудной задачей. С ней успешно справляются врачи Юсуповской больницы.
Источник
Антифосфолипидный синдром – аутоиммунная патология, в основе которой лежит образование антител к фосфолипидам, являющимся главными липидными компонентами клеточных мембран. Антифосфолипидный синдром может проявляться венозными и артериальными тромбозами, артериальной гипертензией, клапанными пороками сердца, акушерской патологией (привычным невынашиванием беременности, внутриутробной гибелью плода, гестозом), поражением кожи, тромбоцитопенией, гемолитической анемией. Основными диагностическими маркерами антифосфолипидного синдрома являются Ат к кардиолипину и волчаночный антикоагулянт. Лечение антифосфолипидного синдрома сводится к профилактике тромбообразования, назначению антикоагулянтов и антиагрегантов.
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области ревматологии, акушерства и гинекологии, кардиологии.

Антифосфолипидный синдром
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, транзиторное нарастание антифосфолипидных антител наблюдается на фоне вирусных и бактериальных инфекций (гепатита С, ВИЧ, инфекционного мононуклеоза, малярии, инфекционного эндокардита и др.). Высокие титры антител к фосфолипидам обнаруживаются у пациентов с системной красной волчанкой, ревматоидным артритом, болезнью Шегрена, узелковым периартериитом, аутоиммунной тромбоцитопенической пурпурой.
Гиперпродукция антифосфолипидных антител может отмечаться при злокачественных новообразованиях, приеме лекарственных средств (психотропных препаратов, гормональных контрацептивов и др.), отмене антикоагулянтов. Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
- первичный – связь с каким-либо фоновым заболеванием, способным индуцировать образование антифосфолипидных антител, отсутствует;
- вторичный – антифосфолипидный синдром развивается на фоне другой аутоиммунной патологии;
- катастрофический – острая коагулопатия, протекающая с множественными тромбозами внутренних органов;
- АФЛ-негативный вариант антифосфолипидного синдрома, при котором серологические маркеры заболевания (Ат к кардиолипину и волчаночный антикоагулянт) не определяются.
Симптомы антифосфолипидного синдрома
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата – асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Основные иммунологические критерии включают выявление в плазме крови средних или высоких титров Ат к кардиолипину класса IgG/IgM и волчаночного антикоагулянта дважды в течение шести недель. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия. Дополнительными лабораторными признаками антифосфолипидного синдрома являются ложноположительная RW, положительная реакция Кумбса, повышение титра антинуклеарного фактора, ревматоидного фактора, криоглобулинов, антител к ДНК. Также показано исследование ОАК, тромбоцитов, биохимического анализа крови, коагулограммы.
Беременные с антифосфолипидным синдромом нуждаются в мониторинге показателей свертывающей системы крови, проведении динамического УЗИ плода и допплерографии маточно-плацентарного кровотока, кардиотографии. Для подтверждения тромбозов внутренних органов выполняется УЗДГ сосудов головы и шеи, сосудов почек, артерий и вен конечностей, глазных сосудов и др. Изменения створок сердечных клапанов выявляются в процессе ЭхоКГ.
Дифференциально-диагностические мероприятия должны быть направлены на исключение ДВС-синдрома, гемолитико-уремического синдрома, тромбоцитопенической пурпуры и др. Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др.
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции гепарина под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов (варфарина), прямых антикоагулянтов (гепарина, надропарина кальция, эноксапарина натрия), антиагрегантов (ацетилсалициловой кислоты, дипиридамола, пентоксифиллина). Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Источник
