Аспирационный пневмонит или синдром мендельсона

Синдром Мендельсона – острый аспирационный пневмонит, развивающийся вследствие попадания в дыхательные пути кислого желудочного содержимого. Чаще возникает как осложнение анестезиологического пособия. Клиника синдрома Мендельсона разворачивается в считанные часы и включает в себя одышку, лихорадку, дыхательную недостаточность, присоединение бактериальной пневмонии. Синдром диагностируется на основании клинических, аускультативных и рентгенологических данных. Первая помощь предполагает аспирацию содержимого из дыхательных путей, устранение бронхоспазма, перевод больного на ИВЛ, проведение лечебной бронхоскопии. В дальнейшем назначается противоотечная и антибактериальная терапия.
Общие сведения
Синдром Мендельсона (аспирационный пневмонит, кислотно-аспирационный синдром) – острое повреждение легких неинфекционной природы, связанное с попаданием кислого содержимого желудка в нижние дыхательные пути. Впервые данное состояние в 1946 г. описал С.Л. Мендельсон как наиболее тяжелое осложнение акушерской анестезиологии, характеризующееся высокой летальностью (более 50-60%). Однако в связи с повсеместным использованием общей анестезии, данное ятрогенное осложнение может встречаться и у других категорий хирургических больных. На сегодняшний день вопросы профилактики и лечения синдрома Мендельсона по-прежнему актуальны для клинической пульмонологии, акушерства, анестезиологии и реаниматологии.
Синдром Мендельсона
Причины
Единственно возможной причиной синдрома Мендельсона является аспирация содержимого желудка, повреждающее действие которого связано с высокой кислотностью химуса. Агрессивный субстрат приводит к сильнейшему химическому ожогу и отеку слизистой дыхательных путей, быстрому разрушению эпителия бронхиол и альвеол и пропотеванию транссудата в альвеолы. Это сопровождается развитием некардиогенного отека легких и респираторного дистресс-синдрома (гипоксемической формы дыхательной недостаточности).
В некоторых случаях вместе с желудочным соком в дыхательные пути могут попадать частички непереваренной пищи, вызывающие механическую закупорку бронхов среднего калибра (асфиктическая форма дыхательной недостаточности). В обоих случаях в конечном итоге развивается бронхиальная обструкция.
Для возникновения клиники синдрома Мендельсона достаточно попадания в респираторный пути даже небольшого объема (20-30 мл) желудочного сока с низким рН. Самые тяжелые повреждения отмечаются при аспирации большого количества кислого содержимого (>0,4 мл/кг), имеющего рН 5.
Факторами, предрасполагающими к аспирации или регургитации содержимого желудка и развитию синдрома Мендельсона, выступают нарушения сознания, обусловленные общим наркозом, алкогольным или наркотическим опьянением, действием седативных препаратов, ЧМТ, комой. Чаще всего синдром Мендельсона возникает как осложнение экстренных хирургических вмешательств (чаще брюшнополостных операций и кесарева сечения), когда не уделяется должного внимания подготовке ЖКТ. Дополнительными факторами риска служат повышение внутрибрюшного давления (у беременных в III триместре, больных ожирением, при парезах кишечника), заболевания ЖКТ (язвенная болезнь желудка и ДПК, эзофагит, гастрит, расширение пищевода, дивертикул пищевода, грыжа пищеводного отверстия диафрагмы).
Симптомы
Клиника синдрома Мендельсона разворачивается очень быстро, в течение нескольких часов. Патологические изменения проходят три фазы: острого ларинго- и бронхиолоспазма, частичного купирования бронхиолоспазма и нарастания острой дыхательной недостаточности.
В первые минуты после аспирации в результате рефлекторного сужения бронхиол возникает кашель, экспираторная одышка, цианоз кожных покровов, тахикардия, снижение АД. Первую фазу синдрома Мендельсона нередко ошибочно принимают за приступ бронхиальной астмы. В легких прослушиваются разнокалиберные влажные и свистящие хрипы; происходит повышение ЦВД, набухание вен шеи. Быстро развивается ОДН I—III ст.; уже на первом этапе возможен летальный исход от асфиксии.
Вторая фаза знаменуется самопроизвольным частичным расширением бронхиол и некоторым клиническим улучшением. Состояние больного временно стабилизируется: уменьшается одышка, снижается давление. Примерно через 48 часов наступает третья фаза синдрома Мендельсона. В этот период быстро нарастают явления бронхиолита и пневмонита, что вызывает новое ухудшение состояния больного и прогрессирование дыхательной недостаточности. Присоединяются бактериальные осложнения – развивается аспирационная пневмония (лихорадка, кашель с мокротой, лейкоцитоз). Летальный исход обычно наступает от отека легких.
Диагностика
Для клинической диагностики синдрома Мендельсона имеет значение характерная триада симптомов (тахипноэ, тахикардия, цианоз), а также невозможность устранить гипоксемию даже при подаче чистого кислорода (данный признак указывает на шунтирование венозной крови). При мониторинге газового состава крови отмечается снижение РаО2 до 35-45 мм рт. ст. Аускультативная картина характеризуется наличием множественных свистящих хрипов (в нижних отделах – крипитирующих хрипов).
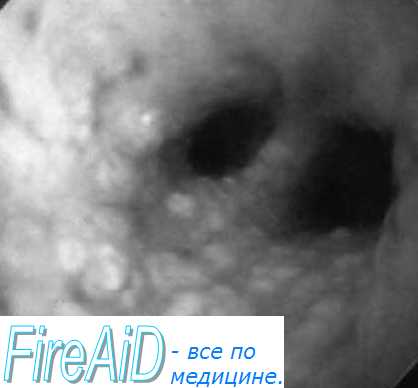
При проведении бронхоскопии выявляется отек и гиперемия слизистой, наличие в просвете бронхов аспирированной жидкости, нередко с комочками пищи. На рентгенограммах легких видны очаги гиповентиляции, диффузное затемнение легочных полей («шоковое легкое»). С присоединением вторичной бактериальной пневмонии появляются очаги инфильтрации.
Лечение синдрома Мендельсона
Неотложная помощь должна быть оказана больному сразу после установления факта аспирации желудочного содержимого. В первую очередь необходимо немедленно удалить аспират из полости рта и дыхательных путей с помощью электроотсоса. После этого производится интубация трахеи и перевод больного на ИВЛ в режиме гипервентиляции с ингаляцией 100% кислорода. В дальнейшем выполняется зондовое опорожнение желудка и санационная бронхоскопия: для бронхоальвеолярного лаважа используется стерильный физраствор. Лечение больного синдромом Мендельсона осуществляется в ОРИТ совместно анестезиологами-реаниматологами и пульмонологами.
С целью ликвидации бронхиолоспазма вводится атропин, эуфиллин, преднизолон или дексаметазон, орципреналин. Обязательно производится перкуссионный массаж грудной клетки. Для нейтрализации высокой кислотности осуществляются щелочные ингаляции раствора гидрокарбоната натрия. Проводится инфузия электролитных растворов, глюкозы, свежезамороженной плазмы, альбумина; стимуляция диуреза. Антибиотикотерапия показана для профилактики и лечения аспирационной пневмонии. Экстубация производится после восстановления спонтанного дыхания и самостоятельной способности поддержания адекватного газообмена.
Прогноз и профилактика
Летальные исходы при возникновении синдрома Мендельсона наблюдаются в 60% случаев, а в акушерской практике – более чем в 70% случаев. Чтобы предотвратить это грозное осложнение, перед экстренными операциями необходимо эвакуировать желудочное содержимое с помощью зонда (за исключением тех случаев, когда это противопоказано – например, при желудочном кровотечении). Перед плановыми операциями запрещается прием пищи и жидкости за 10-12 часов до вмешательства, при необходимости назначается прием антацидов, Н2-блокаторов и прокинетиков. Во избежание синдрома Мендельсона необходимо соблюдение правильного алгоритма анестезиологического пособия во время экстренных хирургических вмешательств.
Источник
Острую дыхательную недостаточность, возникающую вследствие аспирации желудочного содержимого, впервые описал С.С. Mendelson (1946) как явление, встречающееся в практике акушерской анестезиологии. Однако в дальнейшем многократно подчеркивалось, что аспирация желудочного содержимого не является «привилегией» акушерства и может наблюдаться у различных категорий больных как в условиях наркоза, так и без него [Ozmezzano X., Francois Т. P., Viand J. Y., 1990]. Вместе с тем само по себе выявление этого симптомокомплекса в эпоху развития анестезиологии оказалось настолько актуальным, что через 20 лет статья Мендельсона была полностью перепечатана («Survey of Anesthesiology», 1966, vol. 10, p. 599).
Помимо условий анестезии, при которой желудочное содержимое может проникать в дыхательные пути, реальная опасность этого явления имеется при алкогольном опьянении, тяжелой травме у больных с полным желудком, различных вариантах критических состояний, характеризующихся внезапным нарушением кровообращения, когда на фоне комы возникает рвота, и в других ситуациях. Помимо обычных случаев аспирационного пневмонита, мы наблюдали больных, у которых аспирация рвотных масс происходила в момент развития мозгового инсульта.
Аспирация желудочного содержимого представляет собой чрезвычайно опасное осложнение наркоза. Достаточно сказать, что в 5—50% случаев смерть при наркозе обусловлена этим осложнением [Giesecke A. H., 1981]. Аспирируемым материалом может быть желудочный сок, пища, кровь, желчь, химические вещества, пресная или соленая вода (утопление) и другие субстанции или их комбинации.
Патогенез.Аспирационный пневмонит принципиально может протекать в двух вариантах. При первом из них аспирируемым материалом является твердый субстрат с нейтральной или слабокислой реакцией, чаще всего съеденная пища. При втором варианте аспирируется кислое или очень кислое желудочное содержимое, вызывающее ожог слизистой оболочки трахеи и бронхов. От качества аспирируемого материала зависит не только течение заболевания, но и прогноз. Различия состоят в том, что аспирация пищевых масс приводит большей частью к закупорке преимущественно средних бронхиол и возникновению острой гипоксии, тогда как аспирация желудочного сока (нередко возникающая у больных и натощак) означает распространенный химический ожог слизистой оболочки трахеи, бронхов и бронхиол и, как правило, обусловливает крайне тяжелое течение возникающей ОДН.
Установлено, что истинный химический ожог бронхов происходит тогда, когда рН аспирируемой жидкости менее 2,5 [Fun-Sun F. Yao, 1983]. По мнению J. Hedley-Whyte и соавт. (1976), наиболее выраженное повреждение легких возникает при рН желудочного сока около 1,5. В ближайшие минуты после попадания кислого содержимого в трахею и бронхи развивается отек слизистой оболочки, который формирует синдром бронхиальной обструкции и вызывает гипоксию различной выраженности вплоть до глубокой.
Клиническая картина.Независимо от характера аспирированного субстрата синдром .протекает обычно в три фазы.
1. Немедленно вслед за аспирацией возникает ОДН, обусловленная бронхоспазмом. У больных наблюдается цианоз, тахикардия, затрудненное дыхание вплоть до полной блокады дыхания.
2. Через несколько минут в связи с разрешением острого бронхоспазма наступает частичное облегчение состояния.
3. В дальнейшем нарастающий отек бронхов и воспалительный процесс вновь приводят к прогрессирующему ухудшению состояния, основной характеристикой которого является неуклонно углубляющаяся дыхательная недостаточность.
Обычно не бывает признаков смещения средостения в какую-либо сторону, однако на рентгенограммах можно обнаружить очаговые различия плотности легочного рисунка, которые связаны с развитием перибронхиальной экссудации. Иногда рентгенологическая картина напоминает таковую шокового легкого, но без расширения корней легких.
Лечение.В число мероприятий при аспирационном синдроме входят экстренное удаление из легких аспирированного субстрата, предупреждение острой гипоксии, возникающей в связи с рефлекторным бронхоспазмом, и лечение последствий поражения легочной паренхимы.
1. Если аспирация происходит в операционной, то быстро опускают -головной конец стола для получения наклона тела на 30° и, пользуясь ларингоскопом, отсасывают содержимое из глотки и трахеи. Немедленно интубируют трахею эндотрахеальной трубкой с манжетой, которую раздувают. Отсосом через трубку производят аспирацию содержимого из трахеи. Через наркозный аппарат или какой-либо респиратор начинают ингаляцию 100% О2 в режиме ПДК.В. Периоды отсасывания катетером содержимого из трахеи должны быть короткими, исключающими развитие глубокой гипоксии и остановки сердца. После интубации трахеи и аспирации операционный стол возвращают в горизонтальное положение. С помощью назогастраль-ного зонда опорожняют желудок, зонд закрепляют на лице. Определяют рН желудочного содержимого. При аускультации легких, помимо оценки характера дыхательных шумов, определяют возможные «зоны молчания», чтобы установить направления предстоящей фибробронхоскопии. С целью разрешения бронхоспазма внутривенно вводят эуфиллин.
Вопрос о начале (или продолжении) операции решают в зависимости от состояния больного, а также с учетом характера самой операции (плановая или экстренная).
2. Срочное удаление содержимого из дыхательных путей осуществляют отсасыванием. Промывание бронхов вслепую (без бронхоскопа) нецелесообразно, во-первых, из-за чрезвычайно быстрой всасываемости желудочного содержимого с поверхности бронхов, во-вторых, в связи с возможностью проталкивания аспирированных масс в дистальные бронхи и альвеолы.
Экспериментальные исследования, проведенные W. К. Bannister и соавт. (1961), показали, что любые варианты ирригации усиливают ожоговые повреждения легких. Это объясняется тем, что вода, введенная в большом количестве в бронхи, проталкивает аспирированный агрессивный субстрат в мелкие бронхи и бронхиолы и площадь поврежденной слизистой оболочки бронхов увеличивается. Кроме того, не достигается нейтрализация или хотя бы разведение кислоты, потому что агрессивная и промывающая среды в капиллярах (каковыми являются в данном случае мелкие бронхи и бронхиолы) смешаться не могут. Наконец, для повреждающего воздействия соляной кислоты на слизистую оболочку требуется очень мало времени, и к моменту промывания бронхов это воздействие, как правило, уже осуществляется.
Подобное промывание нецелесообразно даже с химической точки зрения, так как при смешивании равных объемов изотонического раствора хлорида натрия и кислоты с рН 1,6 последний увеличивается лишь до 1,8. Сама по себе реакция взаимодействия кислоты и гидрокарбоната натрия является экзотермической, и образующееся при этом избыточное тепло является дополнительным повреждающим фактором.
Ирригация бронхов показана только при обструктивном типе аспирационного пневмонита. Для этого в трахеобронхиальное дерево вводят 5—10 мл изотонического раствора хлорида натрия и немедленно отсасывают его. До и после этой процедуры осуществляют оксигенацию 100% О2. Процедуру повторяют до полного очищения промывной жидкости.
3. Результативность стероидной терапии при аспирационном пневмоните сомнительна. При ожоге слизистой оболочки бронхов кислым содержимым некроз клеток максимален и, следовательно, стероиды неэффективны. При аспирации нейтрального содержимого отсутствует цель стероидной терапии и их применение не является необходимым. Таким образом, терапия стероидными гормонами целесообразна лишь при пневмоните, вызванном аспирацией содержимого с рН 2,5—1,5. В подобных немногочисленных ситуациях целесообразно давать больному внутрь дексаметазон по 0,08—0,1 мг/кг каждые 6 ч. При этом можно добиться существенного уменьшения содержания воды в интерстициальном пространстве легких [Hedley-Whyte J. et al., 1976].
4. Профилактическое применение антибиотиков не показано. Однако при возникновении лихорадки, лейкоцитозе и росте флоры в посевах антибиотикотерапия становится неизбежной. Обычно аспирированный субстрат (если не произошла аспирация кишечного содержимого при кишечной непроходимости) стерилен и остается таковым в легких не менее 24 ч. Но позже, как правило, развивается местное бактериальное заражение. Обычно выявляются Klebsiella, Staphylococcus, Pseudomonas, E. coli или анаэробная флора. Антибиотики назначают в зависимости от результатов посевов и определения чувствительности флоры. Профилактическое назначение антибиотиков широкого спектра может вызвать развитие бактериальной рези-стентности и грибковой суперинфекции. Однако если аспирация произошла на фоне кишечной обструкции, то оправдано немедленное назначение больших доз пенициллинов в сочетании с аминогликозидами до того, как развивается полная картина легочной инфекции. Антибиотикотерапию продолжают по показаниям.
5. Респираторное лечение показано при гипоксии и гиперкапнии. Физиологические критерии для проведения ПВЛ следующие: частота дыхания больше 35 мин—1, ЖЕЛ (если ее удается определить) меньше 15 мл/кг, давление окклюзированного вдоха больше 25 мм вод. ст., Ра02 ниже 70 мм рт. ст. при оксигенации через маску, Р(А-а)о2 меньше 350 мм рт. ст. при Fi02 1,0, РаСO2 больше 55 мм рт. ст. (за исключением случаев хронической гиперкарбии), отношение объема мертвого пространства к дыхательному объему больше 0,6.
При определении показаний к ИВЛ важно учитывать тенденцию развития процесса: в ряде случаев целесообразно перевести больного на ИВЛ даже при нормальных показателях функции дыхания, если при динамическом наблюдении установлено, что они имеют тенденцию к неуклонному ухудшению. Однако клинические свидетельства гипоксии и гиперкапнии иногда имеют большую ориентировочную ценность при определении тактики ведения больного.
Для ИВЛ следует выбирать только объемно-циклический вариант респиратора, например РО-5, РО-6, «Энгстрем».
MOB должен составлять не менее 7 мл/(кг-мин), а для больных с явными признаками дыхательной недостаточности — 10—12 мл/(кг-мин). Устанавливают частоту дыхания 10— 15 мин—1 при Fi02 0,5—0,6.
В ряде случаев, главным образом при признаках глубокого поражения паренхимы легких и нарушениях диффузии О2, показана ИВЛ в режиме ПДКВ не выше 5 см вод. ст. Противопоказанием к использованию ПДКВ служит снижение венозного возврата, в частности при сопутствующей гиповолемии.
Источник
Оглавление темы “Тромболитическая терапия. Ателектаз легкого ( легких ). Спонтанный пневмоторакс. Неотложные состояния при сердечно-сосудистых заболеваниях.”: Аспирационный пневмонит (синдром Мендельсона). Этиология ( причины ), патогенез пневмонита ( синдрома Мендельсона ). Клиника аспирационного пневмонита. Неотложная помощь при пневмоните ( синдроме Мендельсона ).Аспирационный пневмонит (синдром Мендельсона) — патологический синдром, возникающий в результате аспирации желудочного содержимого в дыхательные пути и проявляющийся развитием признаков ОДН с последующим присоединением инфекционного компонента. Этиология. Наиболее часто данный синдром встречается в анестезиологической практике, когда больному проводится общее обезболивание на фоне полного желудка. Однако данное патологическое состояние может развиться и при несостоятельности кардиального жома (у беременных на сроке 20—23 недели), при тяжелом алкогольном опьянении, различных коматозных состояниях в сочетании с рвотой или самопроизвольной аспирацией желудочного содержимого. Патогенез. Возможны два варианта возникновения данного синдрома. В первом случае вдыхательные пути попадают довольно крупные частицы непереваренной пищи с желудочным соком, как правило, нейтральной или слабокислой реакции. Происходит механическая закупорка дыхательных путей на уровне средних бронхов и возникает клиника ОДН I—111 ст. При втором варианте вдыхательные пути аспирируется кислый желудочный сок, возможно, даже без примеси пищи, это вызывает химический ожог слизистой трахеи и бронхов, с последующим быстрым развитием отека слизистой; в конечном итоге формируется бронхиальная обструкция.
Клиника. Вне зависимости от варианта патогенеза, у больных наблюдается три этапа протекания данного синдрома: Неотложная помощь – Также рекомендуем “Неотложные состояния при сердечно-сосудистых заболеваниях. Классификация ИБС ( ишемической болезни сердца ).” |
Источник