Атрезия слуховых проходов код мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
Названия
Название: Атрезия слухового прохода.

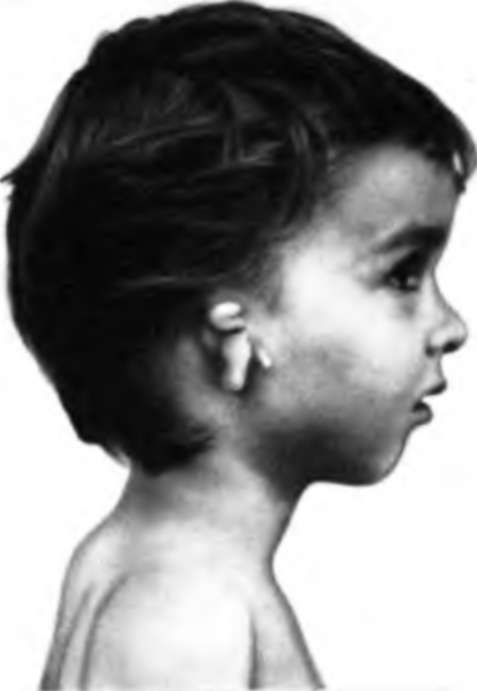
Атрезия слухового прохода
Описание
Атрезия слухового прохода. Врожденная либо приобретенная облитерация костно – хрящевого канала, соединяющего ушную раковину со средним ухом. Заращение слухового хода сопровождается снижением остроты слуха вплоть до глухоты. Врожденные атрезии часто сочетаются с микротией и другими аномалиями развития. Диагностика включает осмотр отоларинголога с отоскопией, проведение аудиометрии и компьютерной томографии височной кости. При костных заращениях выполняют рентгенографию черепа. Лечение патологии – хирургическое. Во время операции формируют искусственный канал при помощи кожных и хрящевых лоскутов; при необходимости выполняют тимпанопластику. Аномалии ушной раковины требуют пластической реконструктивной операции.
Дополнительные факты
Термин «атрезия» подразумевает полное отсутствие естественных каналов и отверстий в организме. Заращение слухового прохода – редкое заболевание, которое может сочетаться с патологией среднего и внутреннего уха, недоразвитием ушных раковин. Врожденная аномалия встречается в отоларингологии чаще приобретенной и составляет 1 случай на 10 тыс. Новорожденных. Соотношение мальчиков и девочек с данной болезнью 1,5:1. Одностороннее поражение возникает в 3 раза чаще, чем двустороннее. Атрезия слухового прохода в 11-17% случаев сочетается с сенсоневральной тугоухостью (затруднением звуковосприятия).
Причины
Причины, вызывающие развитие атрезии слухового канала, делятся на две большие группы:
• Врожденные. Данная патология связана с внутриутробным нарушением закладки 1 и 2 жаберной дуги. Развитие аномалии у новорожденных сопряжено с инфекциями, перенесенными беременной (краснуха, цитомегаловирус, грипп, ветряная оспа), с приемом ею лекарственных препаратов, обладающих тератогенным эффектом, воздействием радиоактивного излучения. В группе риска находятся дети матерей, страдающих алкогольной, наркотической, табачной зависимостью. Чем старше возраст роженицы (после 40 лет), тем выше вероятность развития атрезии наружного слухового канала. Часто аномалия сопровождается двусторонним поражением и сочетается с дефектом ушной раковины (микротией).
• Приобретенные. Ожоги, ранения, ушибы и переломы височной кости часто приводят к формированию костной атрезии. Хрящевое заращение формируется при рецидивирующих гнойных отитах и других воспалительных заболеваниях.
Классификация
Современное сообщество оперирующих отоларингологов использует классификацию немецкого врача Г. Шухнехта. Данное разделение отражает корреляцию патологических изменений слухового прохода и выраженность снижения слуха. Классификация выделяет четыре основных типа атрезий:
• Тип «A». Облитерация хрящевого отдела наружного канала. Отмечается снижение слуха 1 степени.
• Тип «B». Заращение возникает в хрящевом и костном отделах. Снижение звуковосприятия доходит до 2-3 степени.
• Тип «C». Полная атрезия канала, которая часто сопровождается гипоплазией барабанной перепонки.
• Тип «D». Полное заращение с аномалией структур внутреннего уха (улитки, косточек), патологией лицевого нерва. При данных изменениях не проводят хирургическую коррекцию, нарушение звуковосприятия носит необратимый характер.
Симптомы
Симптомы врожденной атрезии можно заметить в первые часы жизни новорожденного. Они проявляются изменением формы ушной раковины (микротией), сужением слухового канала. При проведении аудиограммы отмечается одностороннее или двустороннее снижение слуха. Врожденные аномалии часто сочетаются с парезом лицевого нерва, асимметричностью лица, пороками развития других систем и органов (врожденные пороки сердца, ретинопатии). При поздней диагностики возможны задержка развития речи, формирования воображения, памяти и мышления.
Диагностика
Для постановки диагноза, точного определения формы и вида атрезии, определения показаний и объема оперативного вмешательства необходимо провести комплексную диагностику органов слуха. С целью выявления врожденных аномалий развития у плода женщинам выполняют скрининговое ультразвуковое исследование на 20, 31-32 неделях беременности. Диагностика разных форм атрезии проходит по нескольким направлениям:
• Осмотр отоларинголога с проведением отоскопии. Отоларинголог проводит оценку проходимости наружного слухового канала, внешнего вида барабанной перепонки.
• Аудиометрия. Специалист определяет остроту слуха, чувствительность слухового аппарата к звуковым волнам разной частоты.
• КТ височной кости. Помогает определить причину облитерации, наличие гнойного содержимого, а также развитие осложнений. Применяется для уточнения диагноза и определения объема операции.
• Рентгенография черепа в 2. Х проекциях (прямой и боковой). Методика применяется при костных заращениях слухового прохода. С помощью рентгенограммы можно определить масштаб поражения, наличие жидкости (гной, кровь) в среднем ухе.
Дифференциальная диагностика
Дифференциальную диагностику атрезий слухового прохода следует проводить с новообразованиями наружного уха. В данном случае анамнез заболевания и дополнительные методы исследования (компьютерная томография, отоскопия) помогут определить локализацию опухоли, закрывающей просвет канала. Постановка диагноза осуществляется после консультации терапевта или педиатра, сурдолога, в некоторых случаях генетика.
Лечение
Основной метод лечения атрезий – хирургический. Только на начальной стадии приобретенной формы заболевания прибегают к механическому расширению слухового прохода. После постановки диагноза специалист решает вопрос о возможности операции и выборе техники. Целью вмешательства является восстановление просвета слухового канала для обеспечения нормального звукопроведения и звуковосприятия. Исправление врожденных аномалий состоит из нескольких этапов. Вначале выполняют временное слухопротезирование. Для этого осуществляют индивидуальный подбор, настройку слухового аппаратов и психологическую помощь в социальной адаптации ребенка. При целостности барабанной перепонки и внутреннего уха (слуховых косточек, улитки) переходят к хирургическому лечению.
Вначале операции выполняют иссечение патологических мембран и рубцов. Затем приступают к созданию искусственного хода, стенки которого покрывают кожным лоскутом или фрагментами хряща, взятого из рудиментарной ушной раковины. При необходимости проводят тимпанопластику, формируя новую барабанную перепонку из фасции височной мышцы. В связи с тем, что атрезия часто сочетается с аномалией развития ушной раковины, помимо реконструктивной операции на слуховом проходе, проводят пластику ушной раковины с формированием хрящевой ткани.
Любое вмешательство сопровождается назначением антибактериальной, обезболивающей и противовоспалительной терапии. После операции ребенку рекомендовано наблюдение сурдолога, невролога и логопеда. Профилактические осмотры отоларинголога следует проходить не реже 1 раза в 2-3 месяца. Для адаптации в обществе рекомендованы занятия с психологом.
Прогноз
Исход атрезии слухового прохода зависит от вида заращения (врожденное и приобретенное, полное и неполное), тяжести процесса. При врожденной аномалии прогноз в большинстве случаев неутешительный, т. Патология чаще всего сопровождается поражением внутреннего уха и лицевого нерва. Хирургическим путем не всегда можно полностью вернуть слух пациенту. При патологии наружных отделов специалистам удается добиться положительных результатов в 70-75% случаев. Хирургия приобретенных атрезий часто дает положительные результаты и приводит к повышению слуха и улучшению качества жизни.
Источник
Рубрика МКБ-10: Q16.1
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q10-Q18 Врожденные аномалии пороки развития глаза, уха, лица и шеи / Q16 Врожденные аномалии (пороки развития) уха, вызывающие нарушение слуха
Определение и общие сведения[править]
Атрезия наружного слухового прохода в 75% случаев сопровождается различными дефектами ушной раковины, а иногда и полным ее отсутствием. Односторонняя атрезия наружного слухового прохода встречается в 3-6 раз чаще, чем двусторонняя
Пороки развития наружного слухового прохода (атрезии или стеноз наружного слухового прохода), слуховых косточек, лабиринта – более тяжёлая врождённая патология; сопровождается нарушением слуха. Двусторонние пороки – причина инвалидности больного.
Классификация атрезий слухового прохода H.F. Schuknecht (1993).
• Тип А – атрезия в хрящевом отделе слухового прохода; снижение слуха I степени.
• Тип В – атрезия как в хрящевом, так и в костном отделе слухового прохода; снижение слуха II-III степени.
• Тип С – все случаи полной атрезии и гипоплазии барабанной полости.
• Тип D – полная атрезия слухового прохода со слабой пневматизацией височной кости, сопровождается аномальным расположением канала лицевого нерва и капсулы лабиринта (выявленные изменения – противопоказания к слухоулучшающей операции).
Этиология и патогенез[править]
Клинические проявления[править]
Врожденное отсутствие, атрезия и стриктура слухового прохода (наружного): Диагностика[править]
Подробные данные КТ височной кости при оценке структур наружного, среднего и внутреннего уха у детей с врождёнными атрезиями наружного слухового прохода необходимы для того, чтобы определить техническую возможность формирования наружного слухового прохода, перспективность улучшения слуха, степень риска предстоящей операции.
Дифференциальный диагноз[править]
Дифференциальная диагностика, диагностика дополнительно и общие принципы лечения см. Порок развития уха неуточненный
Врожденное отсутствие, атрезия и стриктура слухового прохода (наружного): Лечение[править]
Цель реабилитации больных с тяжёлыми пороками развития уха – сформировать косметически приемлемый и функциональный наружный слуховой проход для передачи звуков от ушной раковины до улитки с сохранением функции лицевого нерва и лабиринта.
У детей с врождённым стенозом наружного слухового прохода высок риск развития холестеатомы наружного и среднего уха. При выявлении холестеатомы первой должна быть проведена операция на среднем ухе. В этих случаях при последующей аурикулопластике используют височную фасцию (донорское место хорошо скрыто под волосами, может быть получен большой участок тканей для реконструкции на длинной сосудистой ножке, позволяющей убрать рубцы и неподходящие ткани и хорошо закрыть рёберный имплантат). Сверху на рёберный каркас и височную фасцию накладывают расщеплённый кожный трансплантат.
Больным со стенозом наружного слухового прохода показано динамическое наблюдение с проведением КТ височных костей для исключения холестеатомы наружного слухового прохода и полостей среднего уха. При выявлении признаков холестеатомы больному необходимо провести хирургическое лечение, направленное на удаление холестеатомы и коррекцию стеноза наружного слухового прохода.
В настоящее время широко используются операции по имплантации аппаратов костного звукопроведения для реабилитации слуховой функции у больных с атрезиями/стенозами наружного слухового прохода, наибольшее распространение сейчас имеют BAHA и ALPHA. Имплантация этих видов слуховых аппаратов возможна с 4-летнего возраста.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Болезни уха, горла, носа в детском возрасте [Электронный ресурс] / Под ред. М.Р. Богомильского, В.Р. Чистяковой – М. : ГЭОТАР-Медиа, 2008. – https://www.rosmedlib.ru/book/ISBN9785970408476.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
В повседневной практике врачу любой специальности ни чаще приходится сталкиваться с врождёнными аномалиями развития тех или иных органов. Внимания требуют как функциональные, так и косметические аспекты. Как правило, аномалии сопровождаются значительными нарушениями функции слухового анализатора, что играет большую роль в формировании речи ребёнка и его психосоматического развития в целом, при двусторонней патологии ведёт к инвалидности. Важно хорошо знать различные вариации пороков, так как во многих случаях могут потребоваться многоэтапные вмешательства нескольких специалистов.
Внешне пороки развития уха весьма вариабельны: от увеличения ушной раковины или отдельных её элементов (макротия) до полного отсутствия ушной раковины (микротия, анотия); дополнительные образования в околоушной области (ушные привески, околоушные свищи) либо неправильное положение ушной раковины. Ненормальным также считают угол 90 градусов между ушной раковиной и боковой поверхностью головы (лопоухость).
Аномалии развития наружного слухового прохода (атрезии или стеноз), слуховых косточек, лабиринта – более тяжёлый врожденный порок с нарушением слуха.
Код по МКБ-10
- Q16 Врождённые аномалии (пороки развития) уха, вызываю ЦОК нарушение слуха.
- Q17 Другие врождённые аномалии (пороки развития) уха.
- Различают пороки развития наружного, среднего и внутреннего уха: микротия (Q17.2), макротия (Q17.1), выступающее ухо, или лопоухость (Q17.5), добавочная ушная раковина (Q17.0). околоушные свищи, стеноз и атрезия наружного слухового прохода (Q16. I), локальные пороки слуховых косточек (Q16.3), аномалии лабиринта и внутреннего слухового прохода (Q16.9).
Эпидемиология аномалий развития уха
По сводным данным отечественных и зарубежных авторов, врожденные пороки органа слуха наблюдаются примерно у 1 из 7000-15000 новорождённых, чаще правосторонней локализации. Мальчики страдают и среднем в 2-2,5 раза чаще, чем девочки.
Причины аномалий развития уха
Большинство случаев пороков развития уха спорадические, однако около 15% носит наследственный характер.
Симптомы аномалий развития уха
Наиболее часто врождённые пороки развития органа слуха наблюдают при синдромах Конигсмарка, Голденхара, Тричера-Коллинза, Мебиуса, Нагера.
При синдроме Конигсмарка отмечают микротию, атрезию наружного слухового прохода, кондуктивную тугоухость. Наружное ухо представлено верти кал таю расположенным кожно-хрящевым валиком без наружного слухового прохода, лицо симметрично, пороков развития других органов не бывает.
При аудиометрии выявляют кондуктивную тугоухость III-IV степени. Наследование синдрома Конигсмарка происходит по аутосомно-рецессивному типу.
Аномалии развития уха – Симптомы
Диагностика аномалий развития уха
По мнению большинства авторов, первое, что следует сделать оториноларингологу при рождении ребёнка с аномалией уха, – оценить слуховую функцию. Дли обследования детей раннего возраста применяют объективные методики исследования слуха – определение порогов методами регистрации коротколатентных СВП и ОАЭ; проведение акустической импедансометрии. У больных старше 4 лет остроту слуха определяют по разборчивости восприятия разговорной и шепотной речи, а также при тональной пороговой аудиометрии. Даже при односторонней аномалии я внешне здоровом втором ухе отсутствие нарушения слуховой функции должно быть доказано.
Микротия обычно сопровождается кондуктивной тугоухостью III степени (60-70 дБ). Однако могут наблюдаться меньшая или большая степени кондуктивной и сенсоневральной тугоухости.
Аномалии развития уха – Диагностика
Лечение аномалий развития уха
При двусторонней кандуктивной тугоухости нормальному речевому развитию ребёнка способствует ношение слухового аппарата с костным вибратором. Там где имеется наружный слуховой проход, может быть использован стандартный слуховой аппарат.
У ребёнка с микротией существует такая же вероятность развития среднего отита, как и у здорового ребёнка, поскольку слизистая оболочка из носоглотки продолжается в слуховую трубу, среднее ухо и сосцевидный отросток. Известны случаи мастоидита у детей с микротией и атрезией наружного слухового проходи (необходимо хирургическое лечение).
Аномалии развития уха – Лечение
[1], [2], [3], [4], [5], [6]
Источник
Список
Все материалы
Клинические протоколы МЗ РК
ҚР ДСӘДМ клиникалық хаттамалар
Клинические рекомендации МЗ РФ
Клинические протоколы МЗ РБ
Клинические протоколы (Узбекистан)
Клиник баённомалар (Ўзбекистон)
Международные клинические руководства
Обзорные статьи по заболеваниям
- Ещё
Клинические протоколы МЗ РК – 2020
Клинические протоколы МЗ РК – 2019
Клинические протоколы МЗ РК – 2018
Клинические протоколы МЗ РК – 2017
ҚР ДСӘДМ клиникалық хаттамалар – 2017
Клинические протоколы МЗ РК – 2016
Клинические протоколы МЗ РК – 2015
Клинические протоколы МЗ РК – 2014
ҚР ДСӘДМ клиникалық хаттамалар – 2014
Клинические протоколы МЗ РК – 2013
Архив – Клинические протоколы МЗ РК – 2012 (Приказы №883, №165)
Архив – Клинические протоколы МЗ РК (Протокол №8 от 17.04.2012 г., Экспертный совет МЗ РК)
Архив – Клинические протоколы МЗ РК – 2010 (Приказ №239)
Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Архив – Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012)
Архив – Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Клинические протоколы (Беларусь)
Клинические рекомендации РФ (Россия) 2013-2017
Клинические рекомендации РФ (Россия) 2018-2020
Международные клинические руководства для использования в РК
Клинические протоколы (Узбекистан)
Клиник баённомалар (Ўзбекистон)
Источник
