Болезнь крона код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Болезнь Крона.
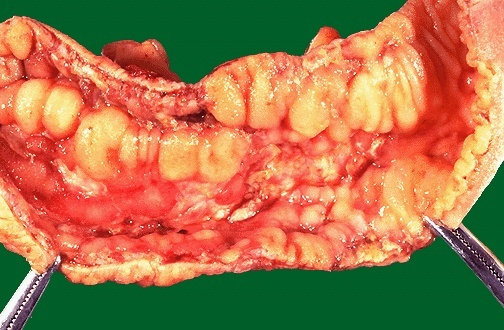
Поражение слизистой оболочки кишки при болезни Крона
Описание
Болезнь Крона является хроническим заболеванием, которое может привести к воспалению в любом месте желудочно-кишечного тракта от рта до ануса. В отличие от язвенного колита, который влияет только на внутреннюю оболочку желудочно-кишечного тракта, болезнь Крона обычно поражает все слои кишечной стенки. Болезнь Крона и неспецифический язвенный колит объединены в группу воспалительных заболеваний кишечника (ВЗК).
Причины
Есть теории о причинах болезни Крона и группы ВЗК в целом, но ВЗК являются идиопатическими, т. Е. Их причины доподлинно неизвестны. Болезнь Крона – часто семейное заболевание, особенно часто встречается в семьях еврейского происхождения (евреи-ашкенази, в частности), хотя многие пациенты и не отмечаютсемейных случаев ВЗК.
Одна из теорий о причинах ВЗК гласит об аллергической природе этой патологии. Эта теория во многом основана на том, что ВЗК являются аутоиммунными заболеваниями. Экологические факторы также могут быть причастны, но нет единого мнения среди ученых относительно того, какие именно факторы могут повлиять на развитие ВЗК. Истинной причиной ВЗК может быть любая комбинация из приведенных факторов.
Слизистая оболочка кишки при болезни Крона на эндоскопическом обследовании
Симптомы
В зависимости от того, какая часть пищеварительного тракта страдает, существуют различные варианты болезни Крона. Наиболее распространенной формой болезни Крона является илеоколит, который распространяется на подвздошную кишку (нижняя часть тонкой кишки) и толстую кишку. Илеит захватывает лишь подвздошную кишку. Болезнь Крона гастродуоденальной области охватывает желудок и двенадцатиперстную кишку (начальный отдел тонкой кишки). Еюноилеит характеризуется очагом воспаления в тощей кишке (средней части тонкой кишки). Колит Крона, иногда называемый гранулематозным колитом, влияет только на толстую кишку. Данный вариант болезни Крона часто путают с язвенным колитом.
Врач может заподозрить болезнь Крона, если пациент предъявляет жалобы на боль в животе, диарею, необоснованную потерю веса, наличие крови в стуле. Для постановки диагноза так же могут быть использованы дополнительные диагностические методы.
Колоноскопия может быть использована с целью обследованиявнутренней слизистой оболочки толстой кишки, визуализировать очаги воспаления в ней. При подозрении на поражение верхних отделов ЖКТ так же используются эндоскопические диагностические методы. Ряд других исследований, таких как рентгенография, в том числе контрастная, могут быть использованы с этой целью. Иногда применяется ректороманоскопия.
В анализе крови обращают внимание на эритроциты и лейкоциты. Так же исследуют электролитический баланс, уровни ионов натрия и калия, которые могут быть нарушены в результате длительной диареи.
Ассоциированные симптомы: Боль в кишечнике. Боль в правом боку. Боль в правом подреберье. Боль внизу живота у женщин. Боль внизу живота у мужчин. Высокая температура тела. Гиперпротеинемия. Гипопротеинемия. Запор при беременности. Изменение веса. Истощение. Кал зеленого цвета. Кал красного цвета. Кал серовато-белого цвета. Каловая рвота. Кашицеобразный стул. Кишечные тенезмы. Лейкопения. Лимфоцитопения. Ломота в суставах. Нейтрофилез. Отрыжка при беременности. Пенистый стул. Покалывание в боку. Понос (диарея). Потеря веса. Разбитость. Субфебрильная температура. Тромбоцитоз. Тяжесть в животе. Увеличение СОЭ.
Лечение
Для лечения болезни Крона могут быть использованыразличные препараты. Лекарства обычно делятся на две категории: препараты, которые принимаются с целью профилактики обострения заболевания, и лекарственные средства, принимаемые для купирования уже развившегося обострения.
При болезни Крона часто используются такие препараты, как: Azulfidine (сульфасалазин); Asacol и Pentasa (мезаламин); Imuran (азатиоприн); пуринетол (6-MP, меркаптопурин); циклоспорин; Rheumatrex (метотрексат); Ремикейд (инфликсимаб); Humira (адалимумаб), а также кортикостероиды (например, преднизолон и Entocort EC (будесонид)).
Для лечения болезни Крона так же применяют хирургические методы. Около 70% людей с болезнью Крона оперируютсяв первые 10 лет после установления диагноза. Около 50% больных из их числа нуждаются в оперативном лечении уже в первые 3-4 года болезни. Резекция части пораженной кишки является наиболее распространенным типом операции. Однако хирургическое лечение не является абсолютным лекарством от болезни Крона.
Все большей популярностью среди больных воспалительными заболеваниями кишечника пользуются альтернативные и дополнительные процедуры. В настоящее время проводится научное исследование этих методов с целью доказать их эффективность и безопасность.
Источник
Болезнь Крона – это гранулематозное воспаление различных отделов пищеварительного тракта, характеризующееся хроническим рецидивирующим и прогрессирующим течением. Болезнь Крона сопровождается абдоминальными болями, диареей, кишечными кровотечениями. Системные проявления включают лихорадку, снижение массы тела, поражение опорно-двигательного аппарата (артропатии, сакроилеит), глаз (эписклерит, увеит), кожи (узловатая эритема, гангренозная пиодермия). Диагностику болезни Крона проводят с помощью колоноскопии, рентгенографии кишечника, КТ. Лечение включает диетотерапию, противовоспалительную, иммунодепрессивную, симптоматическую терапию; при осложнениях – хирургическое вмешательство.
Общие сведения
Болезнь Крона – хроническое заболевание желудочно-кишечного тракта воспалительного характера. При болезни Крона воспалительный процесс развивается во внутренней слизистой оболочке и подслизистых слоях стенки желудочно-кишечного тракта. Поражаться может слизистая на любых участках: от пищевода до прямой кишки, но наиболее часто встречается воспаление стенок конечных отделов тонкого кишечника (подвздошная кишка).
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте – у лиц 15-35 лет. Патология встречается одинаково часто как у мужчин, так и у женщин. Выявлена генетическая предрасположенность к болезни Крона – если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз. Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), отмечается связь заболевания с оральной контрацепцией.

Болезнь Крона
Причины
Причины развития болезни Крона окончательно не определены. Согласно самой распространенной теории, в возникновении заболевания основную роль играет патологическая реакция иммунитета на кишечную флору, пишу, поступающую в кишечник, другие субстанции. Иммунная система отмечает эти факторы как чужеродные и насыщает стенку кишечника лейкоцитами, в результате чего возникает воспалительная реакция, эрозия и язвенное поражение слизистой. Однако, достоверных доказательств эта теория не имеет.
Факторы, способствующие развитию болезни Крона:
- генетическая предрасположенность;
- склонность к аллергиям и аутоиммунным реакциям;
- курение, злоупотребление алкоголем, лекарственными средствами;
- экологические факторы.
Симптомы болезни Крона
Кишечные проявления заболевания: диарея (при тяжелом течении частота дефекаций может мешать нормальной деятельности и сну), боль в животе (выраженность в зависимости от степени тяжести заболевания), расстройство аппетита и снижение веса. При выраженном изъязвлении стенки кишечника возможно кровотечение и обнаружение крови в кале. В зависимости от локализации и интенсивности кровь может обнаруживаться ярко-алыми прожилками и темными сгустками. Нередко отмечается скрытое внутреннее кровотечение, при тяжелом течении потери крови могут быть весьма значительны.
При длительном течении возможно формирование абсцессов в стенке кишки и свищевых ходов в брюшную полость, в соседние органы (мочевой пузырь, влагалище), на поверхность кожи (в районе ануса). Острая фаза заболевания, как правило, сопровождается повышенной температурой, общей слабостью.
Внекишечные проявления болезни Крона: воспалительные заболевания суставов, глаз (эписклерит, увеит), кожи (пиодермия, узловатая эритема), печени и желчевыводящих путей. При раннем развитии болезни Крона у детей отмечают задержку в физическом и половом развитии.
Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.
Диагностика
 Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Лабораторные методы исследования: общий анализ крови, в котором отмечаются воспалительные изменения, возможна анемия, как следствие регулярных внутренних кровотечений; копрограмма, исследование кала на скрытую кровь. Иногда применяют капсульную эндоскопию пищеварительного тракта – пациент глотает капсулу с мини-видеокамерой и передатчиком. Камера фиксирует картину в пищеварительном тракте по мере продвижения.
Лечение болезни Крона
Поскольку причины заболевания неизвестны, патогенетическое лечение не разработано. Терапия направлена на уменьшение воспаления, приведение состояния пациента к продолжительной ремиссии, профилактика обострений и осложнений. Лечение болезни Крона – консервативное, проводится врачом-гастроэнтерологом или проктологом. К хирургическому вмешательству прибегают только в случае угрожающих жизни осложнений.
Всем больным прописана диетотерапия. Назначают диету №4 и ее модификации в зависимости от фазы заболевания. Диета помогает уменьшить выраженность симптоматики – диареи, болевого синдрома, а также корректирует пищеварительные процессы. У больных с хроническими воспалительными очагами в кишечнике присутствуют нарушения всасывания жирных кислот. Поэтому продукты с большим содержанием жиров способствуют усилению диареи и развитию стеатореи (жирный стул).
В диете ограничено употребление продуктов, оказывающих раздражающее действие на слизистую пищеварительного тракта (острые, копченые, жареные продукты, высокая кислотность пищи), алкоголя, газированных напитков, злоупотребления кофе. Рекомендован отказ от курения. Применяется дробное питание – частые приемы пищи небольшими порциями согласно режиму. При тяжелом течении переходят на парентеральное питание.
Фармакологическая терапия болезни Крона заключается в противовоспалительных мерах, нормализации иммунитета, восстановлении нормального пищеварения и симптоматической терапии. Основная группа препаратов – противовоспалительные средства. При болезни Крона применяют 5-аминосалицилаты (сульфазалин, месазалин) и препараты группы кортикостероидных гормонов (преднизолон, гидрокортизон). Кортикостероидные препараты используются для снятия острых симптомов и не назначаются для длительного применения.
Для подавления патологических иммунных реакций применяют иммунодепрессанты (азатиоприн, циклоспорин, метотрексат). Они уменьшают выраженность воспаления за счет снижения иммунного ответа, выработки лейкоцитов. В качестве антицитокинового средства при болезни Крона применяют инфликсимаб. Этот препарат нейтрализует белки-цитокины – факторы некроза опухоли, которые нередко способствует эрозии и язвам стенки кишечника. При развитии абсцессов применяют общую антибактериальную терапию – антибиотики широкого спектра действия (метронидазол, ципрофлоксацин).
Симптоматическое лечение осуществляют антидиарейными, слабительными, обезболивающими, кровоостанавливающими препаратами в зависимости от выраженности симптомов и степени их тяжести. Для коррекции обмена больным назначают витамины и минералы. Хирургическое лечение показано при развитии свищей и абсцессов (вскрытие абсцессов и их санация, ликвидация свищей), образовании глубоких дефектов стенки с продолжительными обильными кровотечениями, не поддающемся консервативной терапии тяжелом течении заболевания (резекция пораженного участка кишечника).
Прогноз и профилактика
Способов полного излечения болезни Крона на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны. Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
По мнению специалистов в сфере клинической гастроэнтерологии ключевыми моментами профилактики обострений являются диетотерапия, сбалансированность питания, применение витаминных комплексов и необходимых микроэлементов; избегание стрессов, развитие стрессоустойчивости, регулярный отдых и здоровый режим жизни; умеренная физическая активность; отказ от курения и злоупотребления алкоголем.
Источник
Болезнь Крона – по МКБ 10 входит в раздел поражений пищеварительной системы. Она имеет свою маркировку. Это необходимо для систематизации, удобства проведения достоверной диагностики, выбора адекватного лечения и рекомендаций в соответствии с современной классификацией.
Болезнь Крона по МКБ 10
Кодировка болезни Крона МКБ (международная классификация) 10 пересмотра – К 50. Это хроническое воспалительное изменение, которое характеризуется тяжелым прогрессирующим течением и образованием специфических гранулем (очаги воспалительной реакции, которые находятся в состоянии разрушения тканей), проходящих через всю толщу стенки. Патологический процесс преимущественно локализуется в дистальном отделе тонкого и в толстом кишечнике.
Единой теории возникновения и прогрессирования изменений сегодня нет. Существует несколько наиболее распространенных гипотез:
- Генетическая предрасположенность (чаще регистрируется у ребенка) – мутации в генетическом материале приводят к нарушению функциональной активности различных структур, в результате чего постепенно развиваются язвы и эрозии в слизистой оболочке и других слоях полых органов пищеварительной системы.
- Сбой в работе иммунитета – аутоиммунное нарушение, которое сопровождается «ошибочной» продукцией антител к собственным тканям. Это приводит к длительному воспалению и постепенному разрушению пораженных структур.
- Хронический инфекционный процесс (преимущественно бывает у взрослых людей) – некоторые возбудители изменяют антигенные свойства клеток организма, вследствие чего иммунокомпетентные структуры распознают их как чужеродные элементы и начинают вырабатывать соответствующие антитела.
В зависимости от преимущественной локализации патологии, а также характера течения в современной систематизации выделяется несколько разновидностей:
- Энтерит.
- Колит.
- Неуточненный процесс.
- Иные разновидности и вариации.
Каждая разновидность имеет свой код.
Болезнь Крона тонкой кишки
Заболевание имеет шифр К 50.0, оно характеризуется повреждением стенок тонкого кишечника (регионарный энтерит). Воспаление с гранулемами поражает всю толщу полого органа. Часто развивается реактивный лимфаденит с воспалением регионарных лимфатических узлов брыжейки.
Дальнейшее прогрессирование приводит к образованию стенозов (сужение) или пенетрации (формирование отверстия в области локализации гранулемы). К основным проявлениям относится диспепсический и болевой синдром.
Болезнь Крона толстой кишки
Наиболее распространенная форма заболевания, которая по международной классификации имеет шифр К 50.1. Она сопровождается воспалительным поражением слизистой оболочки толстого кишечника, которое распространяется на всю толщу стенки. По мере прогрессирования образуются гранулемы. Они разрушаются с образованием отверстий (перфорация), через которые в полость брюшины попадает содержимое, приводя к развитию перитонита. Также формируются соединительно-тканные рубцы (фиброз), вызывающие сужение просвета. В результате развивается кишечная непроходимость, являющаяся одним из осложнений заболевания.
Неуточненная болезнь Крона
Вид патологии, при развитии которой достоверно установить характер патологического процесса, а также его локализацию установить не удалось. Она маркируется – К 50.9, характеризуется сложностями в диагностике и последующем лечении.
Иные разновидности и вариации
Другие вариации кодируются К 50.8. Они включают одновременное воспаление тонкой и толстой кишки. Чаще поражается дистальный отдел подвздошной кишки и начальные отделы толстого кишечника. Ввиду большой площади воспалительного поражения другие вариации течения характеризуются тяжелой степенью. Они плохо поддаются лечению и сопровождаются неблагоприятным прогнозом.
Максимальное количество осложнений, включая стеноз или образование фистулы (канал или отверстие в стенке полого органа), регистрируется при развитии этой формы заболевания.
Международная систематизация 10 пересмотра включает систематизацию, основанную на современных представлениях. Она содержит подрубрики по органам и происхождению. Работающие пациенты молодого возраста, которые проходили лечение у врача проктолога, имеют право просить не указывать название в листке нетрудоспособности. В этом случае в графе «Диагноз» вносится соответствующая маркировка.
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Болезнь Крона — неспецифическое воспалительное поражение различных отделов ЖКТ неизвестной этиологии, характеризующееся сегментарностью, рецидивирующим течением с образованием воспалительных инфильтратов и глубоких продольных язв, нередко сопровождающихся осложнениями. В зависимости от поражаемого отдела ЖКТ выделяют тонкокишечную, толстокишечную и смешанную формы заболевания. Частота • 25–27 случаев на 100 000 населения • Тонкокишечная форма — 25% случаев, толстокишечная форма — 25%, смешанная форма — 50% • В тонкой кишке наиболее частая локализация (90%) — терминальный отдел подвздошной кишки, что объясняет устаревшее название этого заболевания — терминальный илеит. Преобладающий возраст. Первый пик заболеваемости — 12–30 лет, второй — около 50 лет.
Код по международной классификации болезней МКБ-10:
- K50 Болезнь крона [регионарный энтерит]
Причины
Факторы риска • Генетические факторы. Примерно в 17% случаев болезнь Крона выявляют среди ближайших родственников пациента (первая степень родства). Предрасположенность к развитию воспалительных заболеваний кишечника (болезни Крона и неспецифического язвенного колита) определяют локусы 12p13.2, 12q24.1, 7q22 и 3p21.2 • Хронические воспалительные заболевания кишечника • Недостаточность илеоцекального клапана • Дисбактериоз.
Патоморфология • Значительное утолщение поражённой стенки кишечника с трансмуральным воспалением • Характерна множественность участков поражения (очаговые гранулёмы, глубокие извитые или линейные изъязвления), отстоящие друг от друга на большом расстоянии. В связи с этим распространение заболевания образно сравнивают с прыжками кенгуру • Макроскопически: вид «булыжной мостовой» — участки нормальной слизистой оболочки сменяются изъязвлениями и гранулематозными разрастаниями • Микроскопически •• В зоне поражения отёк и гиперплазия лимфатических фолликулов в подслизистой оболочке •• Пролиферация ретикулоэндотелиальных и лимфоидных элементов •• Гранулёмы, состоящие из гигантских и эпителиоидных клеток • Увеличенные, тусклые на разрезе брыжеечные лимфатические узлы • Вторичные стриктуры при рубцевании, возможно образование свищей.
Симптомы (признаки)
Клиническая картина
• Общие проявления для всех форм болезни Крона •• Диарея •• Боль в животе, обычно схваткообразная, усиливающаяся перед дефекацией и стихающая после опорожнения кишечника •• Нарушение проходимости кишечника (примерно у 25% больных) •• Общие симптомы (лихорадка, похудание, недомогание, анорексия) •• Свищи прямой кишки и другие поражения аноректальной области (абсцессы, стриктуры) характерны для длительного течения заболевания •• Внекишечные проявления: узловатая эритема и пиодермия, эписклерит, увеит, анкилозирующий спондилит, артриты (5%).
• Тонкокишечная форма •• Боль в животе, похожая на аппендикулярную, не уменьшающаяся после дефекации (стул обычно бывает жидким) и усиливающаяся после еды •• Синдром мальабсорбции (снижение массы тела, анемия, задержка роста у детей, гипопротеинемия, отёки) •• Обтурационная кишечная непроходимость (в трети случаев) •• Кишечное кровотечение (20%), редко бывает массивным.
• Толстокишечная форма •• Примесь крови и гноевидной слизи в стуле •• Боль по всему животу, часто связанная с актом дефекации •• Запоры (16,6%) •• Поражения аноректальной области (40%) •• Для диффузного поражения толстой кишки более характерны кишечные, а для сегментарного — внекишечные проявления заболевания •• Мегаколон (10%) •• При диффузном поражении ободочной кишки возможно развитие острой токсической дилатации •• При поражении аноректальной области появляются свищи.
• Смешанная форма •• Боль в правой половине живота, похожая на аппендикулярную •• Кишечная непроходимость возникает чаще, чем при других формах.
Сопутствующая патология • Вирусный гастроэнтерит • Артриты • Узловая эритема и пиодермия • Эписклерит, увеит • Склерозирующий холангит.
Беременность не противопоказана пациенткам с лёгкой и среднетяжёлой формами болезни Крона.
Клинические стадии (характерны периоды обострений и ремиссий) • Острая •• На первое место выступают диарея, похудание, тупые боли в животе (чаще в его правой половине) • Подострая •• Увеличивается количество язвенных поражений, образуются гранулёмы, возникает сегментарный стеноз кишки •• В связи с этим боли носят схваткообразный характер •• Возможны симптомы непроходимости кишечника • Хроническая •• Характеризуется дальнейшим распространением склеротического процесса в стенке кишки и развитием осложнений.
Диагностика
Лабораторная диагностика (неспецифична) • Анализ крови: анемия, увеличение СОЭ, гипопротеинемия, электролитные нарушения, низкое содержание фолиевой кислоты, витаминов В12 и D • Копрологическое исследование при нарушении переваривания и всасывания позволяет выявить стеаторею, амилорею и креаторею •• Стеаторея по кишечному типу (преобладание жирных кислот и их солей) свойственна болезни Крона при тонкокишечной или смешанной форме.
Специальные исследования
• ФЭГДС •• Позволяет выявить поражение верхних отделов ЖКТ. Локализация процесса в желудке составляет 1–1,5% всех случаев болезни Крона •• Наиболее характерно изолированное поражение антрального отдела желудка или сочетанное поражение желудка и начального отдела двенадцатиперстной кишки •• Часто желудок бывает вовлечён в процесс в терминальной стадии поражения кишечника.
• Ректороманоскопия позволяет обнаружить изменения в вовлечённой в патологический процесс прямой кишке (50% случаев).
• Колоноскопия позволяет осмотреть слизистую оболочку всей толстой и терминального отдела подвздошной кишок, определить локализацию процесса, размеры поражения, диагностировать или исключить стриктуры, своевременно распознать рецидив заболевания у больных, перенёсших операцию; провести прицельную биопсию слизистой оболочки в любом участке толстой и терминального отдела подвздошной кишок •• Из гноя послеоперационных абсцессов чаще всего высевают кишечную флору: Escherichia coli, Bacteroides fragilis, энтерококки •• Начальный период заболевания характеризуется скудными эндоскопическими данными: тусклая слизистая оболочка; на её фоне видны эрозии по типу афт, окружённые белесоватыми грануляциями, в просвете кишки и на стенках — гноевидная слизь •• Рельеф слизистой оболочки по типу «булыжной мостовой» выявляют в период наибольшей активности процесса. Для этой же стадии характерно образование свищей •• С уменьшением активности процесса на месте язв – трещин образуются рубцы, что приводит к образованию стеноза.
• Наиболее полную рентгенологическую картину можно получить только при комплексном обследовании (при тугом или полутугом заполнении кишки бариевой взвесью и при двойном контрастировании) •• При локализации процесса в желудке рентгенологическую картину болезни Крона трудно отличить от злокачественной опухоли антрального отдела желудка •• Основные признаки ••• Сегментарность поражения ••• «Симптом шнура» ••• Волнистый или неровный контур кишки ••• Продольные язвы, образующие рельеф «булыжной мостовой» ••• Псевдодивертикулы, представляющие собой глубокие язвы, проникающие в клетчатку.
• Селективная ангиография брыжеечных сосудов — наряду с изменениями интрамуральной сосудистой сети отмечают изменение брыжеечной части сосудов.
• УЗИ даёт следующие возможности •• Определить распространённость процесса по кишке •• Измерить толщину кишечной стенки в участке поражения •• Проследить динамику процесса •• Изучить состояние других органов системы пищеварения •• Контролировать эффективность лечения.
• КТ позволяет обнаружить абсцессы по ходу свищей и обширные параректальные поражения.
Лечение
ЛЕЧЕНИЕ
Режим. В период обострений — стационарный, в стадии ремиссии — амбулаторный.
Диета • В период обострения заболевания назначают механически и химически щадящую диету с повышенным содержанием белков, витаминов, исключением молока при его непереносимости и ограниченным количеством грубой растительной клетчатки, особенно при сужении участков кишки (диета №4, затем №4б) • Калорийность пищи можно повысить за счёт жидких питательных растворов, белковых препаратов, содержащих цельный белок и лишённых лактозы и растительной клетчатки, специальных рационов, включающих гидролизованный протеин, также лишённых лактозы и клетчатки • При стриктурах или повторных обструкциях следует избегать приёма грубой и газообразующей пищи • При различных формах диареи необходимо увеличить количество растительной клетчатки, ограничить приём жиров.
Тактика ведения • Воздействие на реактивность организма • Снижение аллергических и воспалительных реакций • Устранение инфекции и интоксикации • Регулирование обменных и ферментативных нарушений • Коррекция синдрома мальабсорбции при тяжёлых поражениях тонкой кишки • Диетотерапия и витаминотерапия.
Хирургическое лечение.
• Показания к плановой операции •• Отсутствие эффекта от длительной консервативной терапии при тяжёлом течении процесса и частых рецидивах болезни •• Стриктуры кишки, сопровождающиеся частичной кишечной непроходимостью, постепенно приближающейся (несмотря на консервативное лечение) к полной непроходимости •• Развитие рака на фоне болезни Крона.
• Показания к срочной операции •• Повторяющиеся и прогрессирующие профузные кровотечения •• Острая токсическая дилатация толстой кишки, не поддающаяся консервативной терапии •• Перфорация кишечных язв, развитие абсцессов, свищей и перитонит.
• Виды оперативных вмешательств •• В остром периоде терминального илеита рекомендуют аппендэктомию •• При значительном вовлечении слепой кишки выполняют илеоцекальную резекцию •• Обычно послеоперационное течение бывает гладким; если возникают свищи, они чаще исходят из поражённой кишки, чем из культи удалённого отростка. Лечение свищей не бывает успешным без санации окружающих абсцессов •• Операции разделяют на паллиативные, радикальные и реконструктивно – восстановительные •• Паллиативные (операции отключения) — наложение двуствольной илео – или колостомы при крайне тяжёлом состоянии больного или внутрибрюшинных инфильтратах, расширение стриктур с помощью катетера Фолея •• Радикальные — резекция сегмента тонкой кишки, сегментарная или субтотальная резекция ободочной кишки, колэктомия, колпроктэктомия, а также пластические операции при рубцовых стриктурах малой протяжённости •• Реконструктивно – восстановительные операции.
• Лечение поражений аноректальной области •• При развитии перианальных абсцессов необходимо выполнять их вскрытие и дренирование. Свищи прямой кишки и трещины анального канала требуют оперативного лечения, если они множественные, или при тяжёлом клиническом течении •• Показания к оперативному лечению патологии перианальной области должны быть максимально ограничены, т.к. раны у таких пациентов заживают очень медленно, высок процент развития рецидивов заболевания.
Лекарственная терапия
• Специфическая терапия отсутствует. Лечение симптоматическое: дифенилтропин по 2,5–5 мг, лоперамид по 2–4 мг или кодеин по 15–30 мг внутрь до 4 р/сут — для ослабления схваткообразных болей и диареи.
• Сульфаниламидные препараты •• Сульфасалазин — начинают с 500 мг 2 р/сут и (при хорошей переносимости) повышают дозу каждые 4 дня до 1 г 4 р/сут. Действие развивается в течение 4–6 нед •• Месалазин (можно применить при непереносимости сульфасалазина) — внутрь 1,5 г/сут в 3 приёма (при тяжёлом течении до 3–4 г/сут не более 8–12 нед); при поражении нисходящего отдела ободочной кишки и прямой кишки — per rectum 1,5 г/сут в 3 приёма.
• ГК — при острых формах болезни, тяжёлых рецидивах и среднетяжёлых формах, резистентных к другим ЛС •• Преднизолон 20–40 мг/сут. При достижении ремиссии дозу постепенно снижают до 10–20 мг/сут к концу 4 – й недели лечения. Длительность курса лечения — до 2 мес •• При невозможности перорального приёма сначала вводят гидрокортизон по 50 мг 2 р/сут в/в или 4 р/сут в/м, затем через 5–7 дней назначают преднизолон по 40–60 мг/сут внутрь •• При тотальном поражении толстой кишки применяют клизмы с гидрокортизоном по 125 мг на 200 мл воды 2 р/сут (утром и на ночь), затем по мере достижения эффекта — 1 р/сут, далее через день. При левосторонней локализации поражения суточную дозу гидрокортизона уменьшают до 75–100 мг, а при поражении прямой и сигмовидной кишки — до 50 мг.
• Метронидазол по 250 мг 3 р/сут не более 8 нед — при наличии параректальных абсцессов или свищей прямой кишки.
• Цианокобаламин парентерально — при поражениях подвздошной кишки.
• Для поддерживающей терапии — месалазин, метотрексат, азатиоприн или меркаптопурин (продлевают ремиссию).
Альтернативные препараты • Антибиотики широкого спектра действия, воздействующие на грамотрицательные и анаэробные микроорганизмы, наиболее эффективны при осложнениях (например, абсцессе или свище) • Вместо сульфасалазина — салазодиметоксин.
Наблюдение • Динамическое наблюдение, контрольное обследование каждые 3–6 мес при стабильном состоянии пациента (содержание Hb, СОЭ, масса тела, болевой синдром, диарея, системные проявления) • Контрольная колоноскопия с биопсией подозрительных участков слизистой оболочки • Ежегодно — биохимический анализ крови, печёночные пробы, протеинограмма • Определение содержания витамина В12 при тонкокишечной форме заболевания или после резекции сегмента тонкой кишки.
Осложнения • Прогрессирование заболевания — увеличение имеющихся и появление новых участков поражения кишечника • Рецидив заболевания после оперативного лечения (часто возникает поражение проксимального отдела кишки) • Свищи встречают у 15% больных: прямой кишки и анального канала, кишечно – влагалищные, кишечно – пузырные, межкишечные и наружные, исходящие из различных участков ЖКТ • Внекишечные поражения встречают в 10% случаев (узловатая эритема и пиодермия, эписклерит, увеит, анкилозирующий спондилит) • Нарушение проходимости кишечника возникает примерно в 25% случаев • Распространённое поражение толстой кишки увеличивает риск развития аденокарциномы • Перфорация толстой кишки и профузное кишечное кровотечение • Образование в брюшной полости инфильтратов разной локализации • Острая токсическая дилатация ободочной кишки • Болезнь Крона может привести к мальабсорбции при повреждении слизистой оболочки, множественных стриктурах с чрезмерным ростом бактерий или вследствие множественных резекций кишечника.
Прогноз • В связи с затяжным прогрессирующим течением заболевания прогноз чаще неблагоприятный • Заболевание приводит к инвалидности более молодых больных, причём инвалидизацию отмечают в 2 раза чаще у женщин, чем у мужчин • Отдалённый прогноз болезни Крона благоприятный при локализации процесса в толстой кишке.
Профилактика • Регулярное врачебное наблюдение • При стойкой периодичности рецидивов — профилактический противорецидивный курс лечения.
Синонимы • Гранулематозный колит • Гранулематозный энтерит • Гранулёма кишечника • Проктоколит Крона • Терминальный илеит • Регионарный колит • Регионарный илеит
МКБ-10 • K50 Болезнь Крона [регионарный энтерит]
Источник
