Болезнь шейермана мау код мкб

Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Юношеский кифоз.
Названия
Название: Болезнь Шейермана-Мау.
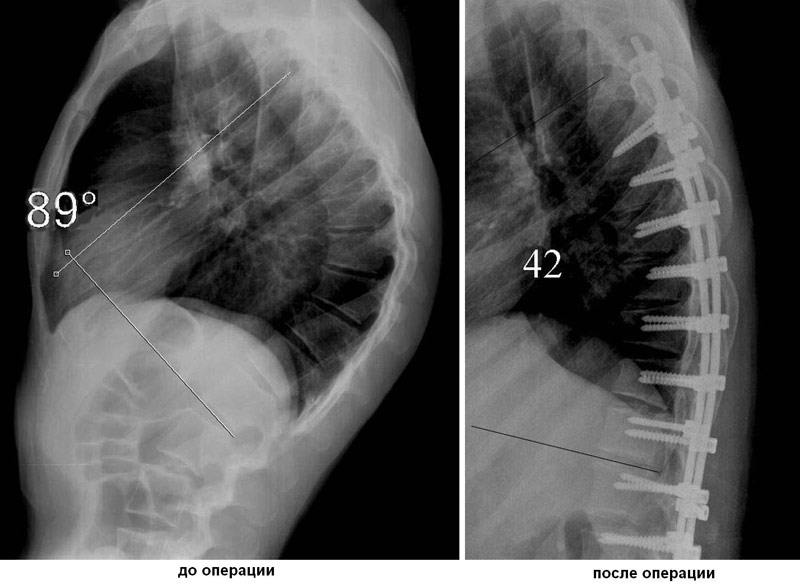
Результаты лечения больного с болезнью Шейерман-Мау
Описание
Болезнь Шейермана. Мау (юношеский кифоз) – дорсопатия, сопровождающаяся прогрессирующим кифотическим искривлением позвоночника. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. Точная причина развития не известна, предполагается, что имеет место наследственная предрасположенность. В качестве факторов риска рассматриваются остеопороз позвонков, травмы и нарушение развития мышц спины. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника – сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
Дополнительные факты
Болезнь Шейермана-Мау – прогрессирующее усиление грудного кифоза. У 30% больных сочетается со сколиозом. Первые проявления возникают у подростков, на этапе наиболее активного роста ребенка. Достаточно распространенная патология, выявляется у 1% детей старше 8-12 лет, одинаково часто поражает девочек и мальчиков. В тяжелых случаях искривление позвоночника может становиться причиной развития неврологических осложнений, затруднять работу легких и сердца.
Анатомия и патанатомия
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной – назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Классификация
Различают следующие стадии болезни Шейермана-Мау:
• Латентный. Страдают дети в возрасте 8-14 лет. Симптоматика стертая. В покое болевой синдром отсутствует или слабо выражен. Возможны неприятные ощущения или неинтенсивные боли в спине после нагрузки. Преобладает постепенно прогрессирующая деформация позвоночника. При осмотре выявляется увеличение угла грудного кифоза либо плоская спина с чрезмерно выраженным поясничным лордозом. Возможно небольшое ограничение подвижности – наклоняясь вперед, пациент не может дотянуться вытянутыми руками до стоп. Избыточный кифоз не исчезает даже при попытке максимально разогнуть спину.
• Ранний. Наблюдается у пациентов 15-20 лет. Беспокоят периодические или постоянные боли в нижнегрудном или поясничном отделе позвоночника. Иногда формируются грыжи диска. В отдельных случаях может возникать компрессия спинного мозга.
• Поздний. Выявляется у больных старше 20 лет. Развивается остеохондроз, грыжи, деформирующий спондилез, спондилоартроз и оссифицирующий лигаментоз. Дистрофическое поражение позвоночника часто становится причиной сдавления нервных корешков, вследствие чего может нарушаться чувствительность и движения в конечностях.
С учетом уровня поражения различают:
• Грудную форму. Выявляется поражение нижних и средних грудных позвонков.
• Пояснично. Грудную форму. Поражаются верхние поясничные и нижние грудные позвонки.
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Ассоциированные симптомы: Боль в позвоночнике. Боль в спине между лопатками. Ломота в теле.
Диагностика
Врач опрашивает пациента, выясняя жалобы, историю развития болезни и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение
Лечением болезни Шейермана-Мау занимаются ортопеды. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем – через день. Выполнение комплекса упражнений занимает от 40 мин. До 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину ), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Хороший результат обеспечивает профессиональный массаж. Он улучшает кровообращение в мышцах спины, активизирует обмен веществ в мышечной ткани и делает мышцы более пластичными. Пациентам с кифозом ежегодно рекомендуется проходить не менее 2 курсов массажа продолжительностью в 8-10 сеансов. Схожий лечебный эффект наблюдается и у лечебных грязей. Курсы грязелечения также проводят 2 раза в год, один курс состоит из 15-20 процедур.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях – при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дегенеративно-дистрофический процесс в костях позвоночника – это остеохондропатия Шейермана-Мау. Чаще всего ее диагностирую в детском и подростковом возрасте 11-18 лет. Болезнь характеризуется поражением тел грудных дисков и позвонков, замыкательных пластинок. Разрушение костей проходит в грудном отделе позвоночника, а в некоторых случаях и в его пояснично-грудной зоне.
[1], [2], [3]
Код по МКБ-10
M93.8 Другие уточненные остеохондропатии
Причины остеохондропатии
Этиология болезни до конца не изучена, но установлено, что на нее влияет тяжелый физический труд, повышенные физические нагрузки, травмы, гормональный дисбаланс. Выделяют несколько видов разрушения тела позвонков и дисков:
- Болезнь Кюммеля – воспаление тела позвонка. Развивается после перенесенных травм.
- Хондропатический кифоз – воспаление мышц в месте прикрепления к позвонкам. Протекает с деформированием позвонков, из-за чего они приобретают клиновидную форму и грудной отдел выгибается назад.
- Хондропатия – разрушение позвонка, одна их разновидностей болезни Кальве. Позвонки расширяются и уменьшаются по высоте. Наблюдается выпячивание остистого отростка, при его пальпации возникают сильные боли.
Причины омертвения и разрушения костной ткани связаны с нарушением ее кровоснабжения. Также заболевания возникает из-за действия таких факторов:
- Наследственная предрасположенность.
- Инфекционные заболевания.
- Врожденные аномалии опорно-двигательного аппарата.
- Высокая нагрузка на позвоночник и частые микротравмы.
- Дисбаланс кальция и витаминов, нарушение их усвоения.
- Гормональные нарушения.
[4], [5], [6], [7], [8], [9], [10]
Симптомы остеохондропатии
Все виды патологии характеризуются медленным развитием. К основным симптомам болезни относятся:
- Мышечная гипотония.
- Быстрая утомляемость мышц.
- Асимметрия мышц спины.
- Интенсивные болезненные ощущения в позвоночнике.
- Деформация позвоночника: плоская спина, изменение голеней, воронкообразная деформация грудины.
- Затруднения при наклоне корпуса или головы вперед.
Диагностика остеохондропатии
Диагностика поражения позвоночника осуществляется на основании клинической симптоматики, результатов рентгенологического и лабораторного исследования. Тяжесть болезни определяют по количеству грыж Шморля и по степени выраженности деформации позвонков. Запущенные формы протекают с серьезными неврологическими отклонениями.
[11], [12], [13], [14], [15]
Дифференциальная диагностика
Также при постановке диагноза проводится дифференциация с компрессионными переломами тел позвонков, болезнью Кальве, спондилоэпифизарной дисплазией, врожденным фиброзом дисков Гюнтца, фиксированной круглой спиной Линдеманна.
[16], [17], [18], [19], [20], [21], [22]
Лечение остеохондропатии
Лечение консервативное. В первую очередь проводится купирование болевого синдрома и восстановление подвижности позвоночника, улучшение осанки, предупреждение развития остеохондроза. В дальнейшем показаны мероприятия для исправления осанки и восстановления естественных изгибов позвоночника. Физиопроцедуры и ЛФК направлены на улучшение функций позвонков и дисков, подвижности тела при наклонах.
Профилактика
Для профилактики применяют препараты, модифицирующие структуру хрящевой ткани, физиотерапию, лечебную гимнастику, поливитаминные комплексы и препараты железа. Хирургическое лечение проводится в случае тяжелого фиксированного кифоза. Для лечения используют метод клиновидной резекции позвонков или остеотомию позвоночника. При своевременно начатом лечении патология имеет благоприятный прогноз.
[23], [24], [25], [26], [27], [28], [29], [30]
Источник
Болезнь Шейермана-Мау – это заболевание, при котором наблюдается прогрессирующее кифотическое искривление позвоночного столба. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника – сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
Общие сведения
Болезнь Шейермана-Мау (юношеский кифоз) – прогрессирующее усиление грудного кифоза. У 30% больных сочетается со сколиозом. Первые проявления возникают у подростков, на этапе наиболее активного роста ребенка. Достаточно распространенная патология, выявляется у 1% детей старше 8-12 лет, одинаково часто поражает девочек и мальчиков. В тяжелых случаях искривление позвоночника может становиться причиной развития неврологических осложнений, затруднять работу легких и сердца.
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Патанатомия
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной – назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Классификация
В травматологии и ортопедии различают следующие стадии болезни Шейермана-Мау:
- Латентный. Страдают дети в возрасте 8-14 лет. Симптоматика стертая. В покое болевой синдром отсутствует или слабо выражен. Возможны неприятные ощущения или неинтенсивные боли в спине после нагрузки. Преобладает постепенно прогрессирующая деформация позвоночника. При осмотре выявляется увеличение угла грудного кифоза либо плоская спина с чрезмерно выраженным поясничным лордозом. Возможно небольшое ограничение подвижности – наклоняясь вперед, пациент не может дотянуться вытянутыми руками до стоп. Избыточный кифоз не исчезает даже при попытке максимально разогнуть спину.
- Ранний. Наблюдается у пациентов 15-20 лет. Беспокоят периодические или постоянные боли в нижнегрудном или поясничном отделе позвоночника. Иногда формируются грыжи диска. В отдельных случаях может возникать компрессия спинного мозга.
- Поздний. Выявляется у больных старше 20 лет. Развивается остеохондроз, грыжи, деформирующий спондилез, спондилоартроз и оссифицирующий лигаментоз. Дистрофическое поражение позвоночника часто становится причиной сдавления нервных корешков, вследствие чего может нарушаться чувствительность и движения в конечностях.
С учетом уровня поражения различают:
- Грудную форму. Выявляется поражение нижних и средних грудных позвонков.
- Пояснично-грудную форму. Поражаются верхние поясничные и нижние грудные позвонки.
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Со временем деформация позвоночника становится все более заметной. Возникает выраженная сутулость, в тяжелых случаях образуется горб. Интенсивность болевого синдрома возрастает, ребенок отмечает постоянную тяжесть и быструю утомляемость спины при нагрузках. Боли усиливаются под вечер и при поднятии тяжестей. При значительном искривлении позвоночника возможно нарушение функций легких и сердца. В отдельных случаях возникает подострое или острое сдавление спинного мозга, сопровождающееся парестезиями, нарушениями чувствительности и движений конечностей.
Диагностика
Врач опрашивает пациента с подозрением на болезнь Шейермана-Мау, выясняя жалобы, историю развития патологии и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение болезни Шейермана-Мау
Лечением занимаются врачи-ортопеды и вертебрологи. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем – через день. Выполнение комплекса упражнений занимает от 40 мин. до 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину и т. д.), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Хороший результат обеспечивает профессиональный массаж. Он улучшает кровообращение в мышцах спины, активизирует обмен веществ в мышечной ткани и делает мышцы более пластичными. Пациентам с кифозом ежегодно рекомендуется проходить не менее 2 курсов массажа продолжительностью в 8-10 сеансов. Схожий лечебный эффект наблюдается и у лечебных грязей. Курсы грязелечения также проводят 2 раза в год, один курс состоит из 15-20 процедур.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях – при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
Источник
