Что такое синдром суперженщины генетика

Симптомы синдрома ХХХ
Чаще всего больные с данным синдромом выявляются случайно при обследовании, так как отклонения от нормы у них встречаются редко. Однако у некоторых возможно нарушение умственного развития и репродуктивной функции:
- вторичная аменорея – отсутствие менструации у женщин с регулярным циклом. У таких женщин менструация начинается в период полового созревания, в возрасте 13-14 лет. В течение 1-1,5 лет цикл приобретает регулярный характер. Однако позже у таких женщин репродуктивного (детородного) возраста месячные прекращаются;
- дисменорея — нарушение менструации с болями внизу живота, крестце, пояснице;
- ранняя менопауза – полная остановка менструаций у женщин в результате угнетения функции яичников (женских половых желез).
Причины
- Данный синдром возникает при наличии добавочной Х-хромосомы (тельце Барра — хромосома неактивная, свернутая в плотную структуру, встречается в ядрах клеток). Это связано с нарушением расхождения хромосом на ранних стадиях формирования клеток.
- Причины нерасхождения половых хромосом и нарушения деления клеток на самых ранних стадиях эмбриогенеза до сих пор мало изучены.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза и жалоб заболевания: нарушение менструального цикла, бесплодие в анамнезе.
- В норме у каждой женщины кариотип ХХ (кариотип – это полный хромосомный набор). Одна из Х-хромосомы активная, другая неактивная, свернута в плотную структуру. Это и есть тельце Барра. При данной патологии кариотип ХХХ, в клетках обнаруживается 2 тельца Барра.
- Диагностика основывается на обнаружении 2-х телец Барра (половой Х-хроматин) в клетках слизистой ротовой полости или влагалища. Исследуемый материал после взятия окрашивают специальными красителями.
- Возможна также консультация терапевта.
Лечение синдрома ХХХ
- Как правило, данный синдром лечения не требует. Однако при снижении женских половых гормонов необходима заместительная терапия гормонами.
- При снижении интеллекта назначают ноотропные препараты.
Осложнения и последствия
Некоторые ученые считают, что у женщин с дополнительной Х-хромосомой есть риск развития психоза.
В результате нарушения менструального цикла, который чаще изменяется в результате недостаточности женских половых гормонов, могут быть проблемы с детородной функцией.
Профилактика синдрома ХХХ
- Принципы профилактики в настоящее время не разработаны.
- Однако у матерей с возрастом риск хромосомных заболеваний (таких как болезнь Дауна, синдром Шерешевского-Тернера, Клайнфельтера) увеличивается.
Источник
Генетическая информация содержится в каждой клетке в виде расположенных в ядре образований — хромосом. При этом у человека двойной (диплоидный) набор, то есть кариотип представлен 23 парами хромосом, а самих хромосом в норме 46.
Нормальная хромосомная формула может записываться, как 44+ХХ или 46(ХХ) — для женщин и 44+ХУ или 46(ХУ) — для мужчин. 44 хромосомы или правильнее 22 пары — аутосомы — они одинаковые для обоих полов, а 23-я пара называется половыми хромосомами, так как они определяют пол будущего ребенка.
Если 23-я пара — ХХ, то пол женский, если ХУ, то мужской.
Изменения общего числа хромосом, или нормального кариотипа называются анеуплоидиями. Хромосом при этом может быть больше или меньше нормы.
Виды анеуплоидий
Аутосомные
Изменения числа аутосом бывают по разным парам хромосом. Чаще всего встречаются трисомии по следующим парам хромосом, то есть ситуации, когда вместо двух хромосом — три. Трисомия по 21 паре — это синдром Дауна, трисомия по 18 паре — это синдром Эдвардса, трисомия по 13 паре — синдром Патау. Эти типы хромосомных патологий могут сочетаться с рождением живого плода, но со множественными тяжёлыми пороками развития, причём трисомии 18 и 13 отличаются очень слабой выживаемостью таких детей, а трисомия 21 несмотря на пороки развития позволяет человеку прожить достаточно длительный срок. Информация по основным трисомиям есть в соответствующих статьях на нашем сайте.
Вообще анеуплоидий по аутосомам значительно больше — они могут встречаться и по другим парам хромосом, значительно реже бывают тетрасомии или сочетания трисомий по нескольким парам одновременно, однако все они фатальны, и еще на самых ранних сроках беременности происходит самопроизвольное её прерывание.
Дополнительные Х и У хромосомы по 23 паре
Дополнительные хромосомы по 23 паре или дополнительные половые хромосомы формируют характерные клинические признаки, однако по степени своих проявлений дополнительные половые хромосомы сопровождаются значительно более мягкими дефектами. При этом, пусть очень редко, но могут встречаться тетра-, пента- и большее число хромосом, что приводит к усилению выраженности дефектов развития.
Ниже будут рассмотрены наиболее часто стречающиеся варианты дополнительных У и Х хромосом.
Синдром ХХУ — синдром Клайнфельтера
Кроме этого классического варианта есть другие более редкие сочетания с увеличением Х и У хромосом.
Данный синдром анеуплоидий по половым хромосомам характеризуется нарушением развития мужского организма в сторону его феминизации, то есть с преобладанием женских черт. Важно то, что до начала полового созревания в ряде случаев он может быть вообще не распознан, его можно лишь заподозрить по ряду косвенных признаков.
После наступления пубертатного возраста проявления становятся характерными — высокий рост, при этом женский тип фигуры с широким тазом и узкими плечами. Голос может оставаться практически без изменений — не мутирует, не становится мужским. Характерным является недоразвитие наружных половых органов и эректильная дисфункция. При этом отмечается оволосение по женскому типу. Отмечается более низкий уровень либидо у таких мужчин, очень часто возникает бесплодие ввиду нарушения развития сперматозоидов. В интеллектуальной сфере возможно некоторое отставание.
Синдром ХУУ — синдром «супермужчины»
Несмотря на название, никаких суперспособностей у таких людей нет, как впрочем и излишней агрессии, и чрезмерного потенциала в интимной сфере.
Основные черты — более низкий рост и более ранее начало полового созревания. Маскулинизация наступает раньше, нежели у сверстников, чаще встречается избыточное оволосение и ранее облысение. В интеллектуальной сфере отмечается незначительное отставание от популяции, но это связано с тем, что у таких детей с раннего детства повышенная отвлекаемость, лабильность внимания, неусидчивость, они труднее усваивают материал, именно со школы наблюдается указанное отставание. Может отмечаться некоторое снижение способности к зачатию. Хотя подавляющее большинство пациентов с синдромом ХУУ выявляется не клинически, а при различных генетических тестах, то есть «попутно»
Синдром ХХХ — синдром «суперженщины»
Аналогично предыдущему может быть «случайной находкой» при генетических исследованиях, внешне имеет минимальные проявления.
Из наиболее выраженных — некоторое снижение способности к вынашиванию, за счет большего процента самопроизвольных прерываний, могут наблюдаться минимальные проявления в репродуктивной и интеллектуальной сферах.
Дополнительные У и Х хромосомы с минимальными проявлениями
В данном случае речь идет о так называемом «мозаицизме». Это явление, когда определенная часть клеток организма содержит какой-либо вариант анеуплоидии, а остальные клитки описываются нормальной хромосомной формулой. Такая ситуация возникает, если хромосомная мутация возникла не при оплодотворении яйцеклетки, а на ранних стадиях деления зиготы. Чем позднее это происходит, тем меньшая часть клеток имеет нарушения кариотипа и тем меньше клинические проявления. Очень часто такой мозаицизм обнаруживается только при генетических исследованиях.
Диагностика различных типов анеуплоидий.
Единственным достоверным способом ранней внутриутробной диагностики хромосомных аномалий у плода является генетическое исследование. Подтверждение диагноза, заподозренного на основании выявленных при скрининге рисков, проводится с инвазивным забором материала, что требует чётко обоснованных показаний к проведению.
С помощью неинвазивного пренатального теста Пренетикс можно исследовать ДНК плода в венозной крови будущей матери начиная с 10-й недели беременности. Надёжность и специфичность метода позволяет отнести Пренетикс к скринингу экспертного уровня, значительно повышающему информативность традиционного скрининга первого триместра.
Источник
Синдромом «Суперженщины» страдают леди, которые считают, что они в состоянии сделать все сами. Со временем это приводит к фрустрации, разочарованию и стрессу. Как с этим бороться?
Во-первых, это не диагноз или расстройство, которое официально признанно сообществом медиков. Но число женщин, которые ведут себя таким образом, со дня на день растет, поэтому тема приобрела большое значение.
Суперженщина ведет себя так, как будто все вокруг некомпетентны. Только она умеет хорошо выполнять все задачи.
В стремлении сделать все идеально, суперженщины часто выгорают и терпят постоянное эмоциональное истощение. Эти женщины также очень требовательны, поэтому ведут себя как супергероини: они сильны, производят впечатление непоколебимых самодостаточных людей и показывают всему миру, что у них силы хоть отбавляй для борьбы с чем угодно.
Это не хороший симптом. Так как никто не может быть роботом без эмоций, усталости и не испытывать желания спрятаться за сильную спину. Поэтому, со временем, суперженщины начинают испытывать разрушительные эмоции, такие как: чувство вины, хроническая усталость, зацикливание на негативных мыслях.
Как распознать суперженщин в повседневной жизни?
1. Берут на себя все задачи, поэтому, как правило, не могут работать в команде.
2. Они никогда не передают свои обязанности помощникам. Наоборот, чувствуют гордость за переработку и достижение новых результатов. Чем тяжелее, тем лучше.
3. Никогда не просят о помощи, даже в самые тяжелые моменты.
4. Их эго зашкаливает.
5. Никогда не показывают признаков слабости.
6. Принимают все задания, независимо от того, в каком состоянии находятся – на грани истощения или переживают эмоциональный кризис.
7. Чувствуют, что, если попросят о помощи, другие увидят в них плохого человека, неспособного справляться со своей работой.
Помимо умственной усталости, женщины с этим синдромом испытывают чувство брошенности и неудовлетворенности.
Однажды могут столкнуться с пониманием, что вся энергия расходуется на других людей, сил на себя не остается, особенно под конец дня.
Суперженщина занимается проблемами других, поэтому не редко чувствует злость на себя, разочарование, горечь, когда другие не ценят ее усилий.
Какие очевидные симптомы:
· Стресс
· Трудности с засыпанием.
· Очень мало моментов, когда можно расслабиться.
· Нереально или очень завышенные цели.
· Не можете сказать «нет».
· Вы чувствуете тревожность, связанную с желанием удовлетворить всех.
Если находите у себя некоторые из этих признаков, вы должны поработать над вредными паттернами своего поведения. Как этого добиться?
1. Вам стоит поработать над своими нормами и правилами в голове. Пора перестать быть «хорошей девочкой!». Вы просто человек. И вы никогда не станете героиней. Любовь так не выслужить. Вы должны принять тот факт, что вы не в состоянии выдержать всех нагрузок, так как существует опасность заболеть.
2. Поработать над своим стремлением все контролировать. Независимо от того, как сильно ты стараешься, не все и не всегда проходит по плану. Нужно воспитать в себе толерантность к неопределенности, расширить свое восприятие, сделать его гибче. Некоторые вещи могут происходить сами по себе.
3. Каждый несет ответственность за свою жизнь. Желание помочь другим – это хорошо, но оно становится вредным, когда вы делаете все ради других, а о себе забываете. Вы пытаетесь жить чужой жизнью, а не развивать и радовать себя.
4. Научиться поручать задачи другим. Другие могут также выполнять задачи, и также могут это делать хорошо. Сейчас для вас мир видится кучкой недееспособных кретинов. Так вы убиваете потенциал людей вокруг вас.
Следуйте этим советам, или найдите себе хорошего психолога, который поможет снизить тревожность, и вы увидите, как со временем начнете испытывать покой. Научитесь по-другому расставлять приоритеты. Ваша жизнь изменится в лучшую сторону.
Источник

Синдром тестикулярной феминизации (Синдром Морриса) – наследственное заболевание, характеризующееся развитием женских половых признаков при наличии мужского кариотипа (XY). Симптомы этой патологии обладают широким спектром выраженности – от фенотипически полноценной женщины до полноценного мужчины с целым рядом промежуточных вариантов, на чем построена классификация данного состояния. Диагностика синдрома тестикулярной феминизации производится на основании результатов гинекологического или урологического осмотра, ультразвуковых исследований органов малого таза, изучения кариотипа и молекулярно-генетических анализов. Специфического лечения этого заболевания не существует, для улучшения качества жизни больных применяются разнообразные хирургические вмешательства.
Общие сведения
Синдром тестикулярной феминизации – генетическое заболевание, поражающее лиц с мужским кариотипом и приводящее к развитию у них разнообразных по выраженности женских половых признаков вплоть до полной феминизации. Нарушения подобного типа регистрировались давно, сразу после открытий хромосомных основ пола и исследований кариотипа, но данное заболевание впервые описал американских гинеколог Джон Моррис в 1953 году. Он изучил известных на тот момент (более 80) пациентов с мужским псевдогермафродитизмом и выявил ряд семейных случаев, что позволило ему определить синдром тестикулярной феминизации как X-сцепленное рецессивное наследственное заболевание. В некоторых источниках эту патологию можно найти под названием синдрома Морриса. В настоящий момент установлено, что встречаемость синдрома тестикулярной феминизации составляет примерно 1 случай на 20-60 тысяч новорожденных мужского пола, однако частота носительства патологического гена среди женщин неизвестна. Данное заболевание является причиной почти 20% случаев мужского псевдогермафродитизма и обуславливает заметную долю от всех разновидностей первичной аменореи.
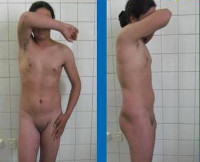
Синдром тестикулярной феминизации (Морриса)
Причины синдрома тестикулярной феминизации
Исследования в области современной генетики позволили выявить молекулярно-генетические механизмы синдрома тестикулярной феминизации – таковыми оказались мутации гена AR, локализованного на X-хромосоме. Продуктом экспрессии данного гена является белок-рецептор к тестостерону и его метаболитам (в основном, дигидротестостерону), наличие которого и обеспечивает реакцию организма на мужские половые гормоны. На сегодняшний день выявлено более 300 различных типов мутаций гена AR, приводящих к синдрому тестикулярной феминизации. Все они имеют рецессивный характер, поэтому женщины (по кариотипу), имеющие гомологичную Х-хромосому, могут выступать только в качестве носителя и передавать это заболевание своим сыновьям с вероятностью 50%.
Из-за нарушений в структуре гена AR кодируемый им белок-рецептор получается дефектным, в зависимости от типа мутаций его реакция на воздействие тестостерона и сходных с ним соединений изменяется. При наиболее тяжелом течении синдрома тестикулярной феминизации рецептор становится совсем неспособным взаимодействовать с мужскими половыми гормонами, поэтому клетки организма теряют к ним чувствительность, сохраняя ее к эстрогенам (в основном, к эстрадиолу). Это приводит к развитию организма полностью по женскому типу при наличии и функционировании яичек. Некоторые другие типы синдрома тестикулярной феминизации обусловлены сохранением чувствительности к тестостерону, но на крайне низком уровне, что становится причиной широкого спектра клинических проявлений. Активность клеток Сертоли, выделяющих тестостерон, при любой форме синдрома тестикулярной феминизации сохраняется и может быть даже несколько повышена.
Крайняя форма синдрома тестикулярной феминизации имеет следующий патогенез – еще на этапе эмбрионального развития из-за отсутствия влияния тестостерона по причине нечувствительности к нему организма происходит формирование женских половых органов. Образуется «слепое» влагалище, расщепленная мошонка становится большими половыми губами, зачатки фаллоса – клитором. На этапе полового созревания также полностью отсутствует реакция клеток на тестостерон, поэтому при синдроме тестикулярной феминизации (полный тип) ткани организма испытывают влияние только женских половых гормонов. Данное обстоятельство приводит к формированию выраженных вторичных половых признаков – пышной груди, «модельных» форм, распределению жировой клетчатки по женскому типу, тонкому голосу. Однако менструации и, тем более, возможность беременности в этом случае полностью исключены, так как у больных отсутствует матка и необходимые для менструального цикла гормональные факторы.
Классификация и симптомы синдрома тестикулярной феминизации
Синдром тестикулярной феминизации характеризуется обширным спектром выраженности проявлений и разновидностей заболевания, для их систематизации была разработана специальная классификация данной патологии. В первую очередь, все формы этого состояния делятся на две группы – полные и неполные. Полная форма синдрома тестикулярной феминизации возникает при полном отсутствии чувствительности организма к тестостерону и характеризуется полноценным женским фенотипом. Обычно рождается здоровая девочка, не имеющая, на первый взгляд, каких-либо отклонений в развитии. С началом полового созревания такие больные нередко становятся весьма красивыми (с «модельной внешностью») из-за превалирующего влияния эстрогенов. Однако при этом у них отсутствует оволосение в области подмышечных впадин и на лобке, не наступает менархе – зачастую именно аменорея в возрасте 14-16 лет становится поводом для обращения к врачу, где в рамках гинекологического исследования и выявляется синдром тестикулярной феминизации.
Неполная форма синдрома тестикулярной феминизации характеризуется намного более разнообразной клинической картиной. Как правило, причиной этой формы патологии выступают дефекты рецепторов к тестостерону, не приводящие к полной потере чувствительности, а только к ее значительному снижению или нарушению. Согласно классификации, принятой в 1996 году, выделяют пять основных форм или степеней неполного синдрома тестикулярной феминизации:
1. 1-я степень (мужской тип) характеризуется типично мужским фенотипом без каких-либо отклонений. В крайне редких случаях может наблюдаться высокий голос и признаки гинекомастии в подростковом возрасте. При этом практически всегда нарушены процессы сперматогенеза, поэтому у больных данным типом синдрома тестикулярной феминизации наблюдается мужское бесплодие.
2. 2-я степень (преимущественно мужской тип) – данный вариант заболевания проявляется более выраженными нарушениями вирилизации и формирования половых органов, хотя фенотипически больные являются мужчинами. У них часто обнаруживается гипоспадия, возможно развитие микропениса или сочетание этих признаков. Пациенты с этим вариантом синдрома тестикулярной феминизации нередко имеют гинекомастию и неравномерное отложение подкожной жировой клетчатки.
3. 3-я степень (амбивалентный тип) – характеризуется выраженным уменьшением полового члена, который становится похожим на клитор. Мошонка разделена настолько, что ее половины напоминают большие половые губы, часто наблюдается гипоспадия, крипторхизм. При этом типе синдрома тестикулярной феминизации также отмечается расширение таза, гинекомастия, относительно узкие плечи.
4. 4-я степень (преимущественно женский тип) – при этой форме синдрома тестикулярной феминизации больные являются женщинами по своим фенотипическим признакам, однако их клитор часто гипертрофирован, урогенитальный синус формирует короткое слепое влагалище. Нередко при этом варианте заболевания наблюдается такое нарушение, как сращение половых губ.
5. 5-я степень (женский тип) – больные этой формой синдрома тестикулярной феминизации фенотипически являются женщинами, практически никаких признаков вирилизации у них не обнаруживается за исключением несколько увеличенного размера клитора. В период полового созревания он может увеличиваться еще больше, достигая размеров микропениса.
У больных синдромом тестикулярной феминизации также часто возникают паховые грыжи из-за нарушения проходимости яичек по паховому каналу. Осложнениями гипоспадии могут быть разнообразные воспалительные процессы в мочевыделительной системе (уретриты, пиелонефриты). Крипторхизм грозит в будущем злокачественным перерождением тканей яичка, что является наиболее тяжелым осложнением данного заболевания.
Диагностика и лечение синдрома тестикулярной феминизации
Основными методами диагностики этого состояния являются гинекологический или урологический осмотр, ультразвуковое исследование, изучение наследственного анамнеза, молекулярно-генетический анализ и определение уровня половых гормонов. Раньше всего удается диагностировать неполные формы синдрома тестикулярной феминизации 2-5 степеней, так как нарушения в строении половых органов заметны уже при рождении ребенка. При осмотре врач-неонатолог может заподозрить наличие генетического заболевания и назначить дополнительные уточняющие исследования. Сочетание таких пороков развития с нормальным или даже повышенным уровнем тестостерона в крови и крипторхизмом говорит в пользу наличия синдрома тестикулярной феминизации.
Неполная форма заболевания 1 степени и полный тип патологии в большинстве случаев определяются намного позднее. Поводом для обращения мужчин (по своим фенотипическим признакам) с синдромом тестикулярной феминизации к специалистам часто служит подозрение на бесплодие. Анализ спермы при этом выявляет азооспермию, в анамнезе больного присутствует крипторхизм (нередко устраненный оперативным путем), паховые грыжи. Подтвердить наличие синдрома тестикулярной феминизации в этом случае возможно только при помощи генетической диагностики. Полная форма заболевания чаще всего диагностируется в 14-15 лет, когда девушки обращаются к специалисту из-за отсутствия менструаций. При гинекологическом осмотре у них определяется «слепое», закрытое в верхней трети влагалище, ультразвуковые исследования обнаруживают отсутствие матки и ее придатков. При этом могут выявляться семенники, находящие на различных этапах спуска в мошонку – располагающиеся в пределах брюшной полости, пахового канала, изредка в половых губах.
Концентрация тестостерона при синдроме тестикулярной феминизации соответствует уровню здорового мужчины или даже несколько превышает его. При этом количество эстрогенов не достигает нижней отметки нормы для девушек аналогичного возраста. Изучение наследственного анамнеза может обнаружить признаки Х-сцепленной передачи заболевания. Молекулярно-генетическая диагностика синдрома тестикулярной феминизации производится врачом-генетиком при помощи автоматического секвенирования последовательности гена AR или других методик. Возможно также выявление носительства патологической формы гена у здоровых женщин и пренатальная диагностика этого заболевания.
Лечение синдрома тестикулярной феминизации полного типа часто ограничивается простым удалением семенников с последующей коррекцией гормонального фона (при необходимости). Это требуется для профилактики семиномы и других форм злокачественного перерождения тканей яичка. Такие больные, с детства воспитывающиеся как девочки, после постановки диагноза могут нуждаться в психологической помощи. Терапия синдрома тестикулярной феминизации неполного типа характеризуется большим количеством пластических операций для воссоздания привычного вида половых органов, груди, оптимального функционирования мочевыделительной системы. Больные с любой формой этого заболевания бесплодны, что также зачастую требует помощи психологов.
Прогноз и профилактика синдрома тестикулярной феминизации
Прогноз синдрома тестикулярной феминизации относительно выживаемости больных довольно благоприятный – при полной форме патологии больные могут прожить нормальную жизнь женщины, обладая при этом мужским кариотипом. Неполные формы при правильно проведенной хирургической коррекции нарушений и пороков развития зачастую также не приводят к тяжелым и жизнеугрожающим осложнениям. Особенно высокую угрозу при синдроме тестикулярной феминизации представляет рак яичек в случае крипторхизма, поэтому его необходимо устранять – выводом семенников в мошонку (при мужском фенотипе) или удалением желез (в случае женского фенотипа). Профилактика синдрома тестикулярной феминизации производится посредством генетического выявления носительства патологического гена при отягощенном наследственном анамнезе и в случае подтверждения – пренатальной диагностикой этой патологии.
Источник
