Что такое синдром светланы это

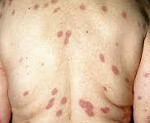
Синдром Свита – одна из форм нейтрофильного дерматоза, которая характеризуется островоспалительным рецидивирующим течением. Основными проявлениями данного заболевания являются бляшки розового или ярко-красного цвета, лихорадочное состояние, нейтрофилия, боли в суставах. Диагностика синдрома Свита производится на основании клинической картины, гистологического исследования кожи, лабораторных анализов (ОАК, биохимическое исследование, ИФА). В настоящий момент этиотропное лечение не разработано, применяется противовоспалительная терапия кортикостероидами и нестероидными противовоспалительными средствами.
Общие сведения
Синдром Свита (острый фебрильный нейтрофильный дерматоз) является довольно редким острым дерматологическим заболеванием, которое имеет волнообразное течение. Первым эту патологию выявил и описал Р. Свит в 1964-м году, с тех пор данный дерматоз носит его имя. Распространенность патологии 1-9 случаев на 1 млн. населения. В основном синдром Свита поражает лиц старшего возраста (средний возраст– 56 лет), встречается преимущественно у женщин – половое распределение составляет 3:1. По другим данным, более 90% всех заболевших составляют лица женского пола, причем описан случай развития патологии во время беременности. Замечена взаимосвязь между возникновением синдрома Свита и целым рядом других патологий – гематологических, инфекционных и эндокринных. Также описаны случаи, когда развитие нейтрофильного дерматоза предшествовало появлению злокачественных опухолей.
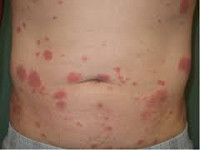
Синдром Свита
Причины синдрома Свита
Этиология синдрома Свита на сегодняшний день точно неизвестна, имеются предположения об иммунологической реакции нетипичного вида, при которой не происходит классической активации системы комплемента. Стимуляция иммунной системы предположительно производится бактериальными, опухолевыми или вирусными антигенами, которые формируют накапливающиеся в тканях комплексы. После этого возможно развитие реакции сверхчувствительности по типу Артюса и прямое воздействие на воспалительные клетки с выделением значительного количества медиаторов. Гистохимическими исследованиями было выявлено, что в кожных бляшках при синдроме Свита наблюдается значительное (в десятки и сотни раз) повышение концентрации интерлейкина-6 и колониестимулирующего фактора гранулоцитов. Однако это может быть обусловлено острым воспалением, имеющим место при подобном поражении дермы.
В большинстве случаев синдром Свита возникает вскоре после перенесенной острой респираторной вирусной инфекции. Также в качестве провоцирующего дерматоз фактора могут выступать стрептококковые поражения, иерсиниоз, неспецифический язвенный колит, аутоиммунные заболевания (в частности, тиреоидит Хашимото, болезнь Крона). Примерно в 20% случаев синдром Свита является паранеопластической реакцией на наличие злокачественного гематологического заболевания (острого миелоидного лейкоза) или солидных опухолей молочной железы, ЖКТ, мочеполовых органов. В дерматологии довольно часто встречаются больные дерматозом такого типа, которые перенесли онкологические заболевания в прошлом.
Классификация синдрома Свита
В настоящее время изучено несколько форм синдрома Свита, которые различаются между собой факторами, провоцирующими развитие патологии.
- Классическая или идиопатическая форма – является наиболее распространенной (почти 80% больных), возникает вскоре после респираторного заболевания или на фоне аутоиммунных поражений, иерсиниоза, неспецифического язвенного колита.
- Синдром Свита, ассоциированный с паранеоплазией – более редкая форма (менее 20% от всех заболевших), наиболее часто возникает при миелобластном лейкозе и других злокачественных гематологических заболеваниях. Также может развиться по причине рака груди или опухоли желудочно-кишечного тракта. В некоторых случаях развитие дерматоза наступает через много лет после лечения и ремиссии онкологического заболевания.
- Синдром Свита, вызванный приемом некоторых лекарств – самый редкий тип заболевания, может возникать на фоне приема гранулоцитарного колониестимулирующего фактора. Имеются отдельные указания на появление дерматоза после приема фуросемида, миноциклина и гидралазина.
Симптомы синдрома Свита
Первым признаком синдрома Свита служит появление на поверхности кожи папул диаметром 2-8 миллиметров. Пятна ярко-красного цвета, располагаются на руках, груди, шее. Затем через 2-3 дня присоединяется значительное повышение температуры (до 40 градусов), лихорадка, боли в суставах. Продолжается образование папул, которые через 7-10 дней после появления первых симптомов синдрома Свита начинают сливаться в бляшки неправильной формы диаметром до 7-ми сантиметров. Кожный зуд в местах появления высыпаний на всем протяжении заболевания имеет среднюю интенсивность или не наблюдается совсем. В редких случаях множественные папулы возникают сразу на всей поверхности тела, что свидетельствует о генерализованной форме синдрома Свита.
Со временем, на фоне лечения или самопроизвольно, бляшки начинают разрешаться – снижается отечность кожи, уменьшается интенсивность окраски. Как правило, при синдроме Свита подобные процессы начинаются в центре бляшек, поэтому на некоторое время они принимают кольцевидную форму, а затем имеют вид дуг. После полного затухания воспалительных процессов на месте высыпаний часто остаются участки гиперпигментаций кожи, сохраняющиеся длительное время. Синдром Свита характеризуется рецидивирующим течением, поэтому возможно возобновление артралгии и лихорадки, новое появление папул и бляшек на тех же участках, которые были поражены ранее.
Диагностика синдрома Свита
Главными методами диагностики синдрома Свита являются дерматологический осмотр, общий и биохимический анализ крови, в некоторых случаях производят биопсию кожи в области поражения. При осмотре врачом-дерматологом выявляется диссеминированный характер высыпаний, однако их распределение, как правило, симметричное. Обнаруживается наличие папул и бляшек на разных этапах своего развития. Возможно наличие гиперпигментированных участков кожи, которые остались от прошлых атак синдрома Свита. При пальпации в строении бляшек выявляется более плотный валик по краям образования. Объективно также обнаруживается повышенная температура тела, больные жалуются на боли в суставах.
Общий анализ крови при синдроме Свита показывает выраженный нейтрофильный лейкоцитоз – общее количество лейкоцитов может достигать 10-12х109/л, из них доля нейтрофилов всех типов составляет 60-70%. Также нередко наблюдается повышенный уровень моноцитов, ускорение скорости оседания эритроцитов. Биохимический анализ выявляет незначительное повышение уровня печеночных ферментов (АСТ и АЛТ), иногда снижение общего белка. Кроме того, при наличии синдрома Свита имеет смысл провести исследование на уровень основных онкомаркеров, антител к иерсиниозу и стрептококковым инфекциям – в ряде случаев эти тесты могут быть положительными.
При гистологическом изучении тканей кожных бляшек, возникающих при синдроме Свита, наблюдается неизмененный эпидермис, отек дермы, расширение капилляров и нейтрофильная инфильтрация. Дифференциальную диагностику следует проводить с крапивницей, узловатой и многоформной экссудативной эритемой, иногда системной красной волчанкой.
Лечение, прогноз и профилактика синдрома Свита
Этиотропной терапии синдрома Свита на сегодняшний момент не существует, лечение производят противовоспалительными препаратами – глюкокортикоидами (преднизолон), нестероидными противовоспалительными средствами (индометацин). У ряда больных отмечена положительная реакция на использование дапсона (противомикробное средство) и йодида калия. Наружно также назначают глюкокортикостероиды – в форме крема или мази, длительность лечения составляет 5-10 дней.
Прогноз синдрома Свита благоприятный, высыпания при правильно проведенном лечении быстро исчезают, оставляя после себя лишь участки повышенной пигментации, артралгия не возвращается после выздоровления. Однако существует риск рецидива заболевания, на тех же или новых областях тела. Кроме того, развитие синдрома Свита является поводом для обращения к онкологу и проведения комплексного обследования из-за риска наличия злокачественной опухоли или гематологической онкопатологии.
Источник
Синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита (PFAPA синдром, синдром Маршалла, Periodic Fever, Aphthous Stomatitis, Pharyngitis, Adenitis) — сложное генетическое заболевание и один из наиболее распространенных синдромов периодической лихорадки.
Обычно проявляется в детстве, характеризуется периодическими лихорадками с регулярными интервалами от двух до восьми недель (в среднем 4 недели) и стереотипными клиническими признаками фарингита, афтозного стоматита и шейного лимфаденита. Между эпизодами какие-либо симптомы отсутствуют. Со временем приступы становятся менее тяжелыми, менее частыми и менее продолжительными. У большинства пациентов приступы прекращаются к 10 годам.
Клиническая картина
Периодическая лихорадка — отличительный признак синдрома Маршалла. Начинается внезапно, часто сопровождается ознобом. Температура колеблется от 38,5 до 41 ºC в течение 2-7 дней, а затем резко падает до нормы. До лихорадки у ребенка могут проявляться раздражительность, перепады настроения, он может жаловаться на недомогание, боль в горле, во рту появляются афтозные язвы.
Афтозный стоматит — язвы обычно располагаются на внутренней стороне губ или слизистой оболочки щек, возникают примерно у 40-80% пациентов.
Фарингит (иногда с экссудатом — жидким содержимым в миндалинах, реже с язвами на миндалинах) встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) сопровождает лихорадку у 60–100% пациентов. Шейные лимфоузлы могут быть болезненными при пальпации.
Другие симптомы: боль в животе (40-65%), боль в суставах (11-42%), рвота (18-41%) и головная боль (18-65%). Реже наблюдаются диарея, кашель, насморк и сыпь.
Во взрослом возрасте эпизоды редко имеют одинаковый интервал между приступами, а при самом приступе редко диагностируется фарингит, при этом чаще возникают боль в груди, головная боль, артралгии (боль в суставах), миалгии (боль в мышцах), глазные симптомы и сыпь.
Диагностика
Диагностических лабораторных тестов для установления PFAPA синдрома не существует. Диагноз в первую очередь ставится на основании истории болезни и результатов осмотра.
В посеве из горла (бактериологическое исследование) может выявляться бета-гемолитический стрептококк группы А (БГСА), но на лечение пенициллинами данные пациенты не отвечают. Это позволяет сделать вывод, что они являются носителями БГСА, то есть имеющиеся симптомы не являются проявлением БГСА-тонзиллофарингита.
В острый период в анализах крови выявляется умеренный лейкоцитоз (13,6 ± 4,5 x 109 /л), повышение скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ), нейтропения. Все показатели нормализуются в межприступный период.
PFAPA синдром — это диагноз исключения. В первую очередь исключаются другие причины рецидивирующей лихорадки: инфекция, воспалительные заболевания кишечника, лихорадка при лимфоме Ходжкина, циклическая нейтропения и другие.
Для диагностики имеют значения следующие критерии:
- Более трех задокументированных стереотипных эпизодов лихорадки, возникающих через регулярные промежутки времени. Для отдельных пациентов интервалы между приступами почти идентичны в пределах от двух до восьми недель. Каждый эпизод обычно длится от 2 до 7 дней. Важно, что симптомы каждого эпизода практически идентичны.
- Во время обострения у пациентов часто наблюдается фарингит, шейная лимфаденопатия или афтозный стоматит.
- Нормальные параметры роста и развития у детей.
- Разрешение симптомов в течение нескольких часов после лечения преднизолоном в виде однократной дозы или двух доз с интервалом от 12 до 48 часов.
Лечение синдрома Маршалла
Учитывая благоприятное естественное течение, лечение необязательно.
Клинический опыт показывает, что жаропонижающие средства, такие как ацетаминофен (парацетамол) и нестероидные противовоспалительные препараты (ибупрофен), неэффективны в борьбе с другими симптомами PFAPA, кроме лихорадки.
Для лечения в острый период назначаются глюкокортикоиды (преднизолон) в дозировке 1-2 мг/кг (максимальная дозировка 60 мг). Основным недостатком такой терапии является возможное сокращение интервала между приступами. Это происходит у 19–50% пациентов. После прекращения терапии глюкокортикоидами частота эпизодов возвращается к исходному уровню.
У некоторых пациентов в качестве профилактики в межприступный период могут применяться циметидин или колхицин.
Тонзиллэктомия также является вариантом лечения для пациентов, которые не реагируют или не переносят медикаментозное лечение (глюкокортикоиды с профилактической терапией или без нее), или у которых тяжесть эпизодов сильно снижает качество жизни. Риски хирургического вмешательства и доброкачественный долгосрочный характер PFAPA всегда следует принимать во внимание при решении о тонзиллэктомии. У большинства пациентов с PFAPA после тонзиллэктомии сохраняется афтозный стоматит, при этом другие симптомы, включая лихорадку, полностью регрессируют.
Как происходит лечение синдрома Маршалла в клинике Рассвет?
Диагностикой и лечением PFAPA синдрома должен заниматься специалист, хорошо знакомый с данным заболеванием. В клинике Рассвет любой педиатр может провести полноценную дифференциальную диагностику для исключения других причин лихорадки. Только после этого врач назначит диагностическую пробу с глюкокортикоидами, подберет оптимальный вариант лечения и профилактики. После установления диагноза пациенту нет необходимости проводить лабораторные исследования при каждом обострении.
В клинике Рассвет оториноларингологи не назначают антибактериальную терапию при БГСА-носительстве, если у пациента есть подозрение на PFAPA синдром. Тонзиллэктомия не предлагается пациентам с легким течением, так как в возрасте до 10 лет миндалины вносят важный вклад в работу иммунной системы. Удаление миндалин рекомендуется только в случаях неэффективности других методов лечения.
Автор:

Источник
Беременность Светланы Нуриевой протекала благополучно, однако ей, как возрастной первородящей, пришлось сделать кесарево сечение. Долгожданный сынишка родился здоровым, крепким ребёнком, весом 3 840 г и ростом 55 см. Но спустя два месяца от роду мама мальчика заметила, что с ним что-то не так.
– Появились какие-то мелкие подёргивания. Педиатр и невролог утверждали, что это миоклонические судороги и всё пройдет с возрастом. Мы отправились к неврологу в центр на Комсомольской. Там сообщили, что у нас всё нормально. Сказали: «Пейте витамины, делайте массаж», а мне посоветовали «пить успокоительное и не искать у ребёнка болезни», – рассказывает Светлана.
Перестал держать голову и гулить
Осенью 2019 года женщина с сыном были на лечении в детской больнице в Москве, но выписались оттуда практически в таком же состоянии, в каком поступили. Мать беспокоилась за ребёнка, ведь в его развитии стали происходить странные отклонения.

– Как и все младенцы, Валера уже начинал гулить и улыбаться, но тут мы заметили, что постепенно у него исчезают эти навыки и он даже перестал держать голову, – рассказывает она. – Мы стали искать информацию в интернете, и кто-то посоветовал нам срочно пройти хотя бы трёхчасовой видеомониторинг. Оказалось, его делают только в одном частном центре и, чтобы попасть туда, нужно ждать в очереди целый месяц. В январе 2019 года после мониторинга врач центра сказала, что у нас всё очень серьёзно и надо срочно ложиться в ДРКБ. Спросила, почему мы не лечимся, ведь у ребёнка эпилепсия.
В полгода Валере поставили диагноз «синдром Веста». Это эпилептический синдром, характеризующийся триадой симптомов: инфантильными спазмами, гипсаритмией на межприступной ЭЭГ, регрессом или задержкой психомоторного развития.
Неподъёмная сумма
В детской больнице малышу начали подбирать препараты. За всё время лечения семья Валеры потратила более миллиона рублей.
– Этот синдром имеет плохие прогнозы, – говорит Светлана. – При нём любая диета, любой препарат имеют всего 30% успеха. Сейчас мы принимаем препарат, не зарегистрированный в России. Есть ещё выходы: либо дома попить гормональный препарат метипред, но его сегодня нет в стране, либо вводить катогенную диету для эпилептиков. Год этой диеты стоит порядка 175 тысяч рублей, купить её можно в Тольятти. В Москве она дороже, а эта сумма для нас и так неподъёмная. За все время лечения мы потратили уже больше миллиона рублей.
Сейчас приступы Валеры повторяются по шесть раз в день, говорит мама мальчика. Но теперь это происходит в более мягкой форме, чем раньше. После них малыш уже не теряет сознание и не засыпает.
В семье Валеры работает только папа, Светлана находится в отпуске по уходу за ребёнком-инвалидом. Женщина получает пенсию по инвалидности сына и пособие по уходу за ним, однако этих средств не хватает на лечение малыша.

– Нам нужно дополнительно обследоваться в клинике в Тольятти, а для этого нужны также средства на дорогу туда и обратно, плюс купить там витамины, – объясняет Светлана Нуриева. – Я узнавала, у них в связи с коронавирусом ближайший заезд только в январе. Думаю, к этому времени нам нужно собрать тысяч 200 на всё. Просить о помощи стыдно, но страх за сына сильнее.
Догонял бы сверстников
По словам Светланы, узнав о болезни сына, её семья столкнулась с чередой трудностей в диагностике и лечении.
– Очень обидно за нашу республику, что у нас нет ни одного детского эпилептолога. Если бы мы сразу попали к нему и нам провели гормонотерапию в четыре месяца, а не в 10, то, возможно, сын бы ходил и сейчас догонял сверстников, – говорит женщина. – Есть такие врачи в Иркутске и Чите, но почему-то нет у нас. Также огромная проблема найти реабилитолога, чтобы взялся за ребенка с ЭПИ. Родители организовывают приезды иногородних специалистов. Каждый месяц мы проходим курс ЛФК платно, а это 12 тысяч рублей. Не возить не могу, потому что малыш «залежится». Также большая проблема сделать ЭЭГ: бесплатная очередь длится два месяца и неделю потом ждёшь результаты.
Как помочь?
Чтобы помочь маленькому Валере, можно отправить любую сумму по следующим реквизитам его родителей.
Реквизиты:
Номер карты (Сбербанк): 2202200848720387.
Мобильный банк: 89834245383.
Автор: Валерия Бальжиева
Источник
