Цилиндрома код по мкб 10
Цилиндрома – Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Этиология и эпидемиология
Примерно в 10% случаев цилиндрома наследуется по аутосомно-доминантному типу с различной степенью пенетрантности.Участвует в качестве одного из компонентов сложных гамартом кожи, которые могут иметь самые различные комбинации, например цилиндрома-трихоэпителиома-аденома околоушной железы, цилиндрома-эккринная спираденома-аденома околоушной железы, цилиндрома-трихоэпителиома-милиум (у мужчин одной семьи в 3 поколениях), наследственная множественная цилиндрома-гиперлипидемия II типа, семейная цилиндрома-трихоэпителиома-милиум-спираденома.Гистогенетическим
источником цилиндромы являются различные комбинации элементов эпидермиса и эмбриональных зачатков пило-себацейного и апокринового комплекса.
Иммуноморфологические исследования выявляют экспрессию а-1-антихемотрипсина,лизоцима, глобулинового фактора 1 женского молока, а-гладкомышечного актина и цитокератинов 8 и 18, что трактуют как признак гистогенетической связи с секреторным отделом апокриновой железы. В то же время положительную экспрессию фактора роста нервов, белка S-100, CD44, CD34 расценивают как доказательство
гистогенетической связи с секреторным отделом эккринных желез. Помимо цитокератинового профиля (7, 8, 18), свойственного секреторным отделам, выявляется также цитокератин 14, характерный для протоковой дифференцировки. Гораздо чаще возникает у женщин (10:1) начиная с 3-й декады жизни (наиболее часто — в 60—70 лет).
Классификация
Различают 4 морфологических варианта цилиндромы:
- недифференцированный;
- гидраденоматозный;
- трихоэпителиоматозный;
- смешанный.
Клиническая картина
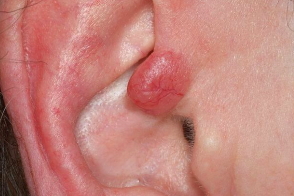
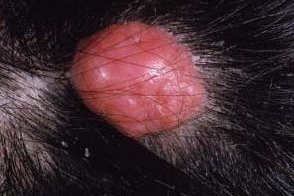
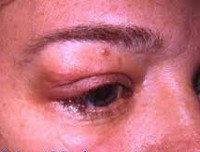
Опухоль представлена в виде папул, узелков или узлов с гладкой поверхностью, различного оттенка розового цвета,с четкими границами, плотно-эластической консистенции, диаметром < 3 см; локализуется на коже головы, шеи. Изредка опухоль может содержать кистозный компонент, придающий ей синеватый оттенок.В 90% случаев узлы солитарные. Множественные поражения на волосистой части головы носят название «тюрбанной опухоли».
Диагностика
Для постановки диагноза необходима биопсия.Патоморфологически опухоль состоит их долек различного размера обычно округлой формы, содержащих 2 типа клеток:
- в центральных отделах — клетки с крупными ядрами и обильной цитоплазмой;
- по периферии — клетки с мелкими ядрами и скудной цитоплазмой, иногда формирующие палисадные структуры.
Дольки окаймлены толстыми эозинофильными гиалиноподобными отложениями, представляющими собой вещество мультиплицированной базальной мембраны. Частично скопления этого вещества видны внутри долек между опухолевыми клетками. Протоковые структуры в некоторых дольках имеют просвет, ограниченный призматическими клетками с эозинофильной цитоплазмой и содержат на внутренней поверхности кутикулу. Изредка тубулы, расширяясь, образуют кистозные структуры. Встречаются очаги ороговения и фолликулярной дифференцировки.
Строма опухоли иногда содержит значительное количество муцина, в котором определяется гиалуроновая кислота.
Эозинофильное вещество, располагающееся вокруг и внутри опухолевых долек, содержит все компоненты базальной мембраны — коллаген IV и V типов, ламинин, фибронектин, протеогликаны. Вещество дает положительную PAS-реакцию и устойчиво к диастазе.
Дифференциальная диагностика
Трихоэпителиома, дерматофиброма, нейрофиброма, лейомиома.
Лечение
В зависимости от размера элемента — электроиссечение или хирургическое иссечение. При множественном поражении кожи скальпа — хирургическое иссечение с пластикой свободным лоскутом.
Прогноз Благоприятный
Цитируемая литература
Источник
Симптомы рака слюнной железы и его диагностика
Код по МКБ-10: С07 – рак околоушной слюнной железы.
Код по МКБ-10: С08.0 – рак поднижнечелюстной слюнной железы.
Код по МКБ-10: С08.1 – рак подъязычной слюнной железы.
Код по МКБ-10: С08.8 – рак нескольких слюнных желез.
Код по МКБ-10: С08.9 – рак слюнной железы без уточнения.
Примерно в 25-30% случаев опухоли слюнных желез бывают злокачественными. Ниже перечислены признаки, свидетельствующие о злокачественной природе опухоли.
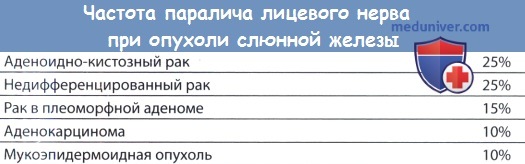
• Быстрый рост или периоды быстрого роста (исключение составляет аденоидно-кистозный рак, который растет очень медленно).
• Боль.
• Плотный инфильтрат, иногда изъязвление кожи или слизистой оболочки, ограниченная подвижность опухоли.
• Метастазы в шейные лимфатические узлы.
• Паралич лицевого нерва при опухолях околоушной железы.
P.S. Выживаемость больных, у которых опухоль вызвала паралич лицевого нерва или метастазировала в регионарные лимфатические узлы, снижена. Обычно чем меньше слюнная железа, тем больше вероятность, что плотная опухоль ее является злокачественной.
В таблицах ниже приведена классификация эпителиальных опухолей слюнных желез и классификация опухолей по системе TNM.

а) Ацинарно-клеточные опухоли:
– Клиническая картина. Клинические проявления обусловлены локальным ростом опухоли.
– Диагностика. Диагноз ставят на основании гистологического исследования. Клетки опухоли напоминают ацинозные клетки.
– Лечение. Для удаления опухоли необходима паротидэктомия, так как при более ограниченном объеме операции частота рецидивов очень высока. Вопрос о том, сохранить ли лицевой нерв или ту или иную его ветвь, решают на основании нейромониторинга, клинической картины и интраоперационных данных. Иссечение околоушной железы дополняют шейной лимфодиссекцией.
– Клиническое течение и прогноз. Ацинарно-клеточная опухоль является злокачественной, но прогноз у больных с этой опухолью более благоприятный, чем при раке. Метастазирование в регионарные лимфатические узлы и отдаленные органы не характерно и иногда наблюдается в поздней стадии опухолевого процесса. Максимальная заболеваемость приходится на возраст 30-60 лет. Пятилетняя и 15-летняя выживаемость составляет 75 и 55% соответствен но.

б) Мукоэпидермоидные опухоли слюнной железы:
– Клиническое течение. Если степень дифференцировки этих опухолей высокая, они растут медленно, в то время как при низкой степени дифференцировки – очень быстро, вызывают паралич лицевого нерва и в 40-50% случаев метастазируют в регионарные лимфатические узлы. При низкодифференцированных мукоэпидермоидных опухолях повышена также частота метастазирования в отдаленные органы.
– Причины и механизмы развития. Следует отличать высокодифференцированные мукоэпидермоидные опухоли (75%) от низкодифференцированных (25%).
Градация опухоли по степени дифференцировки определяется отношением количества эпидермоидных клеток к слизистым. При опухолях, в которых превалируют слизистые клетки, прогноз более благоприятный. В большинстве случаев поражаются околоушная и малые слюнные железы. Максимальная заболеваемость приходится на возраст 40-50 лет, но опухоль может развиться и в детском возрасте.
– Диагноз ставят на основании результатов гистологического исследования.
– Лечение. Независимо от степени дифференцировки выполняют паротидэктомию. При высокодифференцированных опухолях показана также шейная лимфодиссекция. Вопрос о резекции и реконструкции лицевого нерва или его ветвей решают в каждом случае индивидуально.
– Прогноз. Пятилетняя выживаемость после удаления высокодифференцированной мукоэпидермоидной опухоли равна примерно 90%, однако при низкодифференцированной опухоли прогноз существенно хуже.

в) Аденоидно-кистозный рак (цилиндрома) слюнной железы:
– Клиническая картина. Опухоль обычно растет медленно, но иногда отмечается молниеносное течение. Типичными симптомами являются боль и парестезии. Паралич лицевого нерва наблюдается примерно у 25% больных. Часто появляются симптомы поражения ЧН, особенно если опухоль распространяется на основание черепа, прорастая в ЧН V, VII, IX и XII.
Метастазы в регионарных узлах выявляют у 15% больных на момент установления диагноза. Часто (примерно у 20% больных) выявляют также гематогенные метастазы в печень и кости.
– Этиология и патогенез. Гистологически аденоидно-кистозный рак состоит из эпителия и миоэпителиальных клеток примитивных протоков. Эти клетки образуют железисто-кистозные ситовидные гнезда, а также солидные трабекулярные структуры. Старый термин «цилиндрома», употреблявшийся для обозначения аденоидно-кистозного рака, вызывал недостаточно серьезное отношение к этой опухоли и поэтому им больше не пользуются.
По существу опухоль является отчасти злокачественной, так как из-за особенностей роста она вызывает экстенсивную местную диффузную периваскулярную и периневральную инфильтрацию. Аденоидно-кистозный рак может метастазировать в грудную полость, а также рецидивировать спустя длительный период после операции.
Аденоидно-кистозный рак относительно часто исходит из малых слюнных желез, расположенных на нёбе. Следующими по частоте поражения являются подъязычная, поднижнечелюстная и околоушная железы. Средний возраст больных составляет 55+10 лет.
– Диагностика. С помощью МРТ можно определить размеры и локализацию опухоли, а также выявить периневральное распространение. Для подтверждения диагноза выполняют гистологическое исследование, например материала, полученного при биопсии тонкой иглой.
– Лечение. Перед выполнением хирургического вмешательства следует исключить гематогенные метастазы в легкие и кости. Единственный шанс на излечение дает первичная радикальная операция, характер которой зависит от локализации опухоли. При поражении околоушной железы следует резецировать лицевой нерв и затем восстановить его непрерывность с помощью свободного трансплантата. Первичная лучевая терапия аденоидно-кистозного рака по сравнению с хирургическим лечением менее эффективна.
Обычно используют нейтронное излучение. Показанием к лучевой терапии является нерезектабельная или рецидивная опухоль. После операции всем больным проводят курс лучевой или химиотерапии. Если опухоль удалось иссечь полностью и она соответствовала стадии Т1 или Т2 и N0, то от послеоперационной лучевой терапии можно воздержаться.
– Прогноз и течение. Локорегионарная инфильтрация, раннее метастазирование в регионарные лимфатические узлы и отдаленные органы, в частности легкие, головной мозг и кости, и отсутствие эффекта от лучевой и химиотерапии обусловливают неблагоприятный прогноз. Случаи длительного выживания (10 лет и более), даже если были выявлены отдаленные метастазы, не являются исключительными. Выявить связь между 5-летней выживаемостью и какими-либо особенностями аденоидно-кистозного рака не удалось, он всегда приводит к смерти.
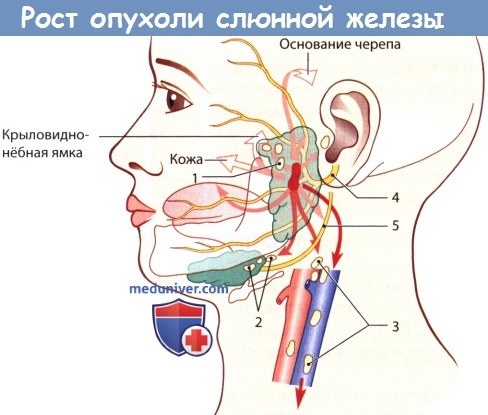
Направления роста опухолей околоушной железы.
Светло-оранжевая стрелка: распространение путем прорастания в соседние ткани; оранжевая стрелка:
лимфогенное метастазирование; красная стрелка: гематогенное метастазирование.
1 – интра- и перипаротидное распространение опухоли; 2 – распространение в поднижнечелюстное пространство;
3 – метастазы в яремные лимфатические узлы; 4 – лицевой нерв; 5 – подъязычный нерв.
г) Аденокарцинома слюнной железы. Папиллярный и слизистый рак исходит из эпителия протоков слюнной железы, инфильтрируя и разрушая ее ткань. Опухоль одинаково часто встречается у мужчин и женщин. Часто отмечаются боль, паралич лицевого нерва и метастазы в шейные лимфатические узлы.
д) Плоскоклеточный рак слюнной железы. Плоскоклеточный рак характеризуется быстрым инфильтрирующим ростом и поражает в основном околоушную железу. На его долю приходится 5-10% всех опухолей околоушной железы. Регионарные метастазы на момент установления диагноза отмечаются примерно у трети больных.
P.S. Прежде чем поставить диагноз плоскоклеточного рака околоушной железы, следует убедиться, что он не является результатом метастазирования в лимфатические узлы околоушной железы первичной опухоли, растущей в других органах или тканях головы и шеи.
е) Рак в плеоморфной аденоме слюнной железы:
– Клиническая картина. Больные часто имеют характерный анамнез. В большинстве случаев опухоль растет годами, вызывая лишь косметический дефект. На определенном этапе опухоль начинает быстро расти, появляются боль, часто иррадиирующая в ухо, полный паралич лицевого нерва или отдельных его ветвей. У 25% больных появляются метастазы в регионарные лимфатические узлы, инфильтрация кожи опухолью и ее изъязвление.
– Этиология и патогенез. Плеоморфная аденома редко растет как первичная опухоль. В настоящее время полагают, что ее злокачественная трансформация происходит после длительного латентного периода, особенно если в опухоли мало стромы. Примерно 3-5% плеоморфных аденом подвергаются злокачественному перерождению, причем чем длительнее анамнез, тем чаще это происходит. Поэтому больные со злокачественной плеоморфной аденомой в среднем на 10 лет старше больных с доброкачественным ее вариантом.
– Диагностика. Диагноз ставят на основании анамнеза, клинической картины, включающей паралич лицевого нерва, поражения метастазами регионарных лимфатических узлов, результатов интра- и постоперационного гистологических исследований.
– Лечение состоит в радикальной паротидэктомии с полным иссечением околоушной железы в пределах здоровой ткани в сочетании с иссечением единым блоком шейных лимфатических узлов с подкожной жировой клетчаткой.
– Также рекомендуем “Схема лечения рака слюнной железы”
Оглавление темы “Болезни слюнных желез”:
- Симптомы кисты слюнной железы и ее лечение
- Симптомы сиаладеноза и его лечение
- Симптомы травмы слюнной железы и его лечение
- Симптомы аденомы слюнной железы и ее лечение
- Симптомы гемангиомы слюнной железы и ее лечение
- Симптомы лимфангиомы слюнной железы и ее лечение
- Симптомы рака слюнной железы и его диагностика
- Схема лечения рака слюнной железы
- Современная эффективность антибактериальной терапии в Европе
- Симптомы инфекции Clostridium difficile и ее лечение
- Симптомы инфекции метициллинрезистентного золотистого стафилококка и ее лечение
Источник
Содержание
- Описание
- Дополнительные факты
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Опухоли слезных желез.
Опухоли слезных желез
Описание
Опухоли слезных желез. Группа новообразований слезной железы, преимущественно эпителиального происхождения. Локализуются в наружной части верхнего века, безболезненны. Доброкачественные опухоли слезной железы развиваются в течение многих лет, в процессе роста могут вызывать экзофтальм и истончение стенки глазницы. Злокачественные новообразования быстро прогрессируют, нарушают подвижность глазного яблока, провоцируют боли и повышение внутриглазного давления. Возможно прорастание окружающих тканей и отдаленное метастазирование. Диагноз выставляется на основании офтальмологического осмотра и данных инструментальных исследований. Лечение оперативное.
Дополнительные факты
Опухоли слезных желез – группа опухолевых поражений слезной железы неоднородного строения. Происходят из железистого эпителия, представлены эпителиальным и мезенхимальным компонентом. Относятся к категории смешанных новообразований. Встречаются редко, диагностируются у 12 из 10000 пациентов. Составляют 5-12% от общего количества опухолей орбиты. Вопрос о степени злокачественности таких новообразований до сих пор остается дискутабельным. Большинство специалистов условно разделяют опухоли слезной железы на две группы: доброкачественные и злокачественные, возникшие в результате малигнизации доброкачественных новообразований. На практике могут встречаться как «чистые», так и переходные варианты. Доброкачественные процессы чаще выявляются у женщин. Рак и саркома с одинаковой частотой диагностируются у представителей обоих полов. Лечение осуществляют специалисты в сфере онкологии и офтальмологии.
Доброкачественные опухоли слезных желез.
Плеоморфная аденома – смешанная эпителиальная опухоль слезной железы. Составляет 50% от общего количества новообразований данного органа. Женщины страдают чаще мужчин. Возраст пациентов на момент постановки диагноза может колебаться от 17 до 70 лет, наибольшее количество случаев заболевания (более 70%) приходится на 20-30 лет. Возникает из клеток эпителиальных протоков. Некоторые специалисты предполагают, что источником новообразования являются аномальные эмбриональные клетки.
Представляет собой узел дольчатого строения, покрытый капсулой. Ткань опухоли слезной железы на разрезе – розовая с сероватым оттенком. Состоит из двух тканевых компонентов: эпителиального и мезенхимального. Эпителиальные клетки формируют хондро- и слизеподобные очаги, располагающиеся в неоднородной строме. На начальных стадиях характерно очень медленное прогрессирование, период времени с момента появления опухоли слезной железы до первого обращения к врачу может колебаться от 10 до 20 и более лет. Средний временной промежуток между возникновением первых симптомов и обращением за медицинской помощью составляет около 7 лет.
Какое-то время опухоль слезной железы существует, не доставляя особых неудобств пациенту, затем ее рост ускоряется. В области века появляется воспалительный отек. Из-за давления растущего узла развивается экзофтальм и смещение глаза кнутри и книзу. Верхненаружная часть орбиты истончается. Подвижность глаза ограничивается. В отдельных случаях опухоль слезной железы может достигать гигантских размеров и разрушать стенку глазницы. При пальпации верхнего века определяется неподвижный, безболезненный, плотный гладкий узел.
На обзорной рентгенографии орбиты выявляется увеличение размеров глазницы, обусловленное смещением и истончением ее верхненаружней части. УЗИ глаза свидетельствует о наличии плотного узла, окруженного капсулой. КТ глаза позволяет более четко визуализировать границы новообразования, оценить непрерывность капсулы и состояние костных структур орбиты. Лечение оперативное – иссечение опухоли слезной железы вместе с капсулой. Прогноз обычно благоприятный, но больные в течение всей жизни должны оставаться под диспансерным наблюдением. Рецидивы могут возникать даже спустя несколько десятилетий после удаления первичного узла. Более чем у половины пациентов признаки малигнизации выявляются уже при первом рецидиве. Чем меньше срок ремиссии – тем больше вероятность озлокачествления рецидивной опухоли.
Злокачественные опухоли слезных желез.
Аденокарцинома – смешанное эпителиальное новообразование, имеющее несколько морфологических вариантов с идентичным клиническим течением. Практически равномерно распределяется в разных возрастных группах. Характеризуется более быстрым ростом по сравнению с доброкачественными опухолями слезной железы. Обычно пациенты обращаются к офтальмологу через несколько месяцев или через 1-2 года после появления симптомов. Первым проявлением болезни часто становятся боли неврологического характера в области лба, обусловленные воздействием новообразования на ветви тройничного нерва.
Типичный признаком этой опухоли слезной железы является рано возникающий и быстро усиливающийся экзофтальм. Глаз смещается кнутри и книзу, его движения ограничиваются. Развивается астигматизм, отмечается повышение внутриглазного давления. В области глазного дна появляется складчатость. Отмечаются явления застойного диска. В верхненаружном углу глазницы определяется быстро растущее образование. Опухоль слезной железы прорастает близлежащие ткани, распространяется вглубь орбиты, внедряется в полость черепа, дает метастазы в регионарные лимфоузлы и отдаленные органы.
Лечение – экзентерация глазницы или органосохраняющие операции в сочетании с послеоперационной лучевой терапией. При прорастании костей глазницы хирургическое вмешательство неэффективно. Прогноз неблагоприятный из-за высокой склонности к рецидивированию и отдаленному метастазированию. Опухоль слезных желез обычно дает метастазы в спинной мозг и в легкие. Временной период между появлением первичной опухоли и возникновением отдаленных метастазов может составлять от 1-2 до 20 лет. Большинству пациентов не удается преодолеть пятилетний порог выживаемости.
Цилиндрома (аденокистозный рак) – злокачественная опухоль слезных желез аденоматозно-альвеолярного строения. Клинические проявления аналогичны симптомам аденокарциномы. Отмечается менее агрессивный местный рост, более выраженная склонность к гематогенному метастазированию, возможность продолжительного существования метастазов и медленное увеличение размера вторичных опухолей. Чаще всего поражается спинной мозг, второе место по распространенности занимают метастазы в легкие. Тактика лечения аденокистозной опухоли слезной железы – как при аденокарциноме. Прогноз в большинстве случаев неблагоприятный. Около 50% больных погибают в течение 3-5 лет после постановки диагноза. Причиной летального исхода становятся отдаленные метастазы или прорастание новообразования в полость черепа.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
