Дети с синдромом грима кабуки


Синдром Кабуки – это редко встречающееся моногенное заболевание, характеризующееся своеобразными фенотипическими признаками и интеллектуальной дефицитарностью. Больные имеют лицевые особенности (миндалевидный разрез глаз, страбизм, арочные брови, широкую переносицу, низко посаженные оттопыренные уши и др.), скелетные аномалии, пороки внутренних органов, олигофрению. Диагностика основывается на клинических критериях, подтвержденных генетическими анализами. Лечение сводится к коррекции врожденных аномалий, угрожающих жизни и здоровью ребенка, терапии сопутствующих расстройств (аутоиммунных, эндокринных, инфекционных и др.).
Общие сведения
Синдром маски Кабуки (синдром грима Кабуки) получил свое название по внешнему виду и выражению лица больных, придающих им сходство с персонажами одноименного японского театра. Известно, что актеры театра Кабуки наносят на лицо специальный грим, особо выделяя глаза и брови, а в кульминационные моменты представления застывают на месте, устремив взгляд в одну точку и сводя глаза к переносице. Патология описана в 1981 году двумя авторами, представившими наблюдения за пациентами с характерными фенотипическими чертами, и в их честь именуется также синдромом Ниикава-Куроки. Синдром относится к категории орфанных: в Японии его частота составляет 1:32000, на Западе – 1:86000. На сегодняшний день описано порядка 350 случаев заболевания.
Синдром Кабуки
Причины
Патология имеет гетерогенную этиологию. Известно, что синдром является врожденным. Большая часть диагностированных случаев заболевания носит спорадический характер и развивается вследствие мутаций, возникающих «де ново». Факторы, влияющие на изменчивость, не определены. В 2010-2012 г.г. изучены две наиболее часто регистрируемые наследственные формы синдрома, в основе которых лежат мутации генов:
- KMT2D (MLL2). Ген кодирует лизин-специфическую метилтрансферазу 2D, расположен в локусе 12q13.12. Мутация вызывает первый тип заболевания (KS1) с аутосомно-доминантным наследованием. Обнаруживается у 70% пациентов.
- KDM6A. Ген расположен на участке Xp11.3, кодирует лизин-специфичную 6А деметилазу, выступает кофактором KMT2. Генный дефект связан с развитием второго типа синдрома (KS2), имеющего наследование, сцепленное с Х-хромосомой. Составляет около 5% случаев патологии.
В генетических исследованиях встречаются данные о сочетании синдрома Кабуки с другими наследственными заболеваниями: синдромом Фрейзера, гипокалиемическим периодическим параличом, синдромом Фанкони, сахарным диабетом 1 типа. Сообщается о наличии у больных структурных перестроек хромосом, таких как кольцевая Х-хромосома, транслокации, дупликации, инверсии 8 хромосомы. Относительно небольшая выборка пациентов и сравнительно недавнее внедрение молекулярно-цитогенетических методов диагностики оставляют перспективы для дальнейших исследований этиологии синдрома.
Патогенез
Ввиду неполной изученности причин синдрома Ниикава-Куроки патологические механизмы также остаются недостаточно ясными. Наиболее освещены роль и влияние мутаций в генах KMT2D и KDM6A. Оба гена выступают эпигенетическими регуляторами модификации гистонов (ядерных белков) и играют важную роль в процессе экспрессии генов. Дефекты кодируемых ими ферментов изменяют метилирование лизина в гистоне H3, что приводит к развитию гетерогенных врожденных аномалий (черепно-лицевых, скелетных, висцеральных), неврологических и эндокринных нарушений. Кроме этого, KMT2D и KDM6A принимают участие в дифференцировке наивных CD4+ Т-лимфоцитов в иммунокомпетентные клетки. Этим объясняется тот факт, что у многих пациентов с синдромом Кабуки отмечаются иммунные нарушения, проявляющиеся как снижением противоинфекционной защиты, так и аутоиммунными расстройствами.
Симптомы
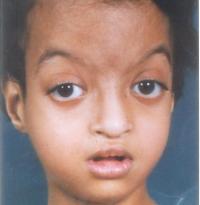
Клиническая картина характеризуется множественными дефектами, затрагивающими различные анатомические системы: лицевой скелет, опорно-двигательный аппарат, кожные покровы, сердечно-сосудистую систему, ЖКТ, мочеполовые органы, анализаторы и пр. Также выявляются нарушения неврологического, эндокринного, иммунного статуса различной степени выраженности. Наиболее патогномоничны для синдрома лицевой дисморфизм, который делает лица пациентов, похожими на маску актеров театра кабуки, низкорослость и снижение интеллекта.
Лицевые аномалии включают микроцефалию, высоко поднятые (аркообразные) брови, гипертелоризм, антимонголоидную глазную щель (опущение наружных уголков глаз относительно внутренних), эктропион нижнего века. Дополняют портрет больного с синдромом Кабуки низко расположенные торчащие и деформированные уши, широкий приплюснутый нос, маленький рот с тонкими губами. Реже отмечается голубоватая окраска склер, небные расщелины, заячья губа, микрогнатия, аномалии зубов (гиподонтия, микродонтия, неправильный прикус). Своеобразное выражение лица заметно уже в раннем детстве, с годами же черты приобретают еще более грубый и гротескный вид.
Отклонения в развитии костно-суставной системы представлены деформацией позвонков, сколиозом, недоразвитием трубчатых костей, полиморфными аномалиями пальцев рук (брахидактилией, синдактилией, арахнодактилией, клинодактилией), деформацией стопы. Уже на первом году жизни обнаруживается задержка роста, в последующем низкорослость сохраняется и становится более заметной. Характерна гипермобильность суставов, являющаяся причиной частых вывихов. Со стороны кожных покровов встречается гиперэластичность кожи, наличие гипо- и гиперпигментированных пятен, гиперемия кожи лица, алопеция и гирсутизм. Важный дерматоглифический маркер – выступающие подушечки пальцев рук.
Из висцеральных пороков при синдроме Кабуки наиболее часты и клинически значимы ВПС (дефекты перегородок, единственный желудочек, коарктация аорты, тетрада Фалло, транспозиция магистральных сосудов), аномалии ЖКТ (незавершенный поворот кишечника, атрезия ануса, врожденные диафрагмальные грыжи), пороки развития мочевого тракта (гидронефроз, подковообразная почка). У девочек может отмечаться преждевременное телархе, у мальчиков – крипторхизм, гидроцеле и микропенис.
Анатомическим дефектам сопутствуют функциональные расстройства ‒ синдромы мальабсорбции и холестаза, сердечные блокады, мочеточниковый рефлюкс. Патология зрительного анализатора включает миопию, астигматизм, катаракту, птоз, косоглазие. У большинства детей диагностируется тугоухость.
У 80% пациентов обнаруживаются неврологические нарушения: гипотонус мышц, тремор, судороги, эпилепсия, ЗПРР. Степень олигофрении варьирует от слабой до умеренно выраженной. Могут наблюдаться черты аутистического поведения, обсессивно-компульсивный синдром.
Ввиду дефектов иммунной регуляции и снижения уровня сывороточных Ig отмечаются частые инфекции, аутоиммунные патологии (тромбоцитопеническая пурпура, геморрагический васкулит.), гематологические заболевания (гемолитическая анемия). Из гормональных нарушений наиболее часты СД 1 типа, врожденный гипотиреоз, снижение секреции СТГ и АКТГ, ожирение.
Осложнения
Потенциальные осложнения тесно связаны с теми мультисистемными поражениям, которые имеются у ребенка. У новорожденных возможны серьезные нарушения сосания и глотания, требующие установки желудочного зонда или гастростомы. Также в младенчестве отмечаются необъяснимые эпизоды гипогликемии, угрожающие переходом в гипогликемическую кому. Врожденные пороки сердца могут вызывать серьезные гемодинамические расстройства, требующие проведения кардиохирургических вмешательств. Частые ОРВИ нередко осложняются отитами, пневмониями. Прогрессирующая атрофия зрительных нервов может приводить к слепоте. У больных с синдромом Кабуки имеется повышенный риск развития лимфолейкоза и неходжкинских лимфом.
Диагностика
Основная проблема диагностики – низкая информированность специалистов первичного звена о данном синдроме, отсутствие четко выработанных клинических критериев и методов лабораторной верификации заболевания. Диагноз в основном устанавливается на основании фенотипичеких маркеров; в крупных медицинских центрах доступно генетическое тестирование. Первичная диагностика проводится генетиком, однако пациенты с синдромом Кабуки требуют обследования и курации целым рядом специалистов: педиатром, кардиологом, неврологом, ортопедом, урологом, иммунологом, ортодонтом и т. д. Этапы обследования включают:
- Портретную диагностику. Ядро признаков составляют лицевые стигмы, отставание в росте, скелетные аномалии. Кроме высокочастотных проявлений учитываются и редко встречающиеся атипичные признаки, известные по описаниям отдельных клинических наблюдений (витилиго, множественные гемангиомы, гипоспадия).
- Генетические исследования. Выполняются в специализированных лабораторных центрах. Позволяют изучить мутационный статус генов MLL2 и KDM6A. Для проведения высокоточной диагностики используются методы флюоресцентной (FISH) и сравнительной геномной гибридизации на микрочипах (aCGH). Обязательно обследование родителей на наличие аналогичных мутаций.
- Лабораторную диагностику. Гемограмма характеризуется тромбоцитопенией, лейкопенией, нейтропенией. Для обнаружения сопутствующих нарушений проводятся гормональные и иммунологические анализы. Исследуется гликемический профиль, уровень гормонов щитовидной железы и гипофиза, иммуноглобулинов, ЦИК.
- Инструментальное обследование. Осуществляется с целью выявления сопутствующих органных нарушений. Первоочередная диагностика включает ЭхоКГ, УЗИ органов брюшной полости и почек, рентгенографию костей и позвоночника. При эписиндроме выполняется видео-ЭЭГ-мониторинг. Дополнительно проводится офтальмологическое обследование, аудиометрия.
При высоких рисках рождения ребенка с генетическими аномалиями назначается инвазивная пренатальная диагностика с последующим полногеномным секвенированием. Дифференциальная диагностика осуществляется с другими генетическими синдромами, сопровождающимися множественными нарушениями развития: Ди Джорджи, Ван-дер-Вуда, Мельника-Фрейзера, Элерса-Данло, Чарджа и другими.
Лечение синдрома Кабуки
Ввиду генетической детерминированности заболевания полное излечение невозможно. Стандарты терапии синдрома не регламентированы, на практике применяется симптоматический подход к устранению тех нарушений, которые мешают развитию ребенка. Хирургическая патология (грыжи, ВПС, расщелины ЧЛО, атрезия анального канала, крипторхизм и т.п.) устраняются в ходе оперативного лечения.
Сопутствующие аутоиммунные расстройства корригируются назначением глюкокортикоидов, иммуносупрессоров, моноклональных антител. Рецидивирующие инфекционные процессы диктуют необходимость применения антибактериальных средств, внутривенного введения человеческого иммуноглобулина. При выявлении диабета 1-го типа решается вопрос о назначении инсулинотерапии.
Прогноз и профилактика
Дети, страдающие синдромом Кабуки, нуждаются в постоянном уходе и наблюдении, социальной адаптации, инклюзивном образовании. Семье, воспитывающей такого ребенка, требуется психологическая поддержка. В связи с большим количеством сложных дефектов (анатомических, иммунологических, эндокринных, неврологических) качество и продолжительность жизни пациентов снижены. Профилактика спорадических случаев синдрома не разработана, ведущую роль здесь отводится грамотной прегравидарной подготовке, исключению воздействия мутагенных факторов среды. Выяснить вероятность наследования синдрома Кабуки ребенком при наличии семейных случаев патологии позволяет генетическое консультирование.
Источник
23 октября ежегодно отмечают день осведомленности о синдроме Кабуки. Для многих из нас это совершенно незнакомое понятие, мало кто в жизни встречался с людьми, которые страдают от этой болезни. Отмечают этот день многие страны мира, это важно для того, чтобы мы с вами знали больше о редких болезнях и судьбах людей, которые ею страдают. По данным статистики, на ее долю приходится 1 случай на 23 тысячи новорожденных. Но проявляется синдром по-разному, у кого-то меньше признаков и симптомов, у кого-то больше. Что же мы на сегодняшний день знаем об это болезни?

Синдром Кабуки: откуда название?
В медицинской литературе можно встретить и другое название этой болезни – синдром Ниикава-Куроки, по именам тех авторов, которые впервые написали об этой болезни. Но чаще патологию именуют именно синдромом Кабуки, что связано с внешним сходством людей с этой патологией с лицами актеров. Если описать синдром кратко, можно охарактеризовать его так – это люди с лицом-маской и проблемами тела.
Еще в средние века в Японии возникло одно из направлений искусства – театр Кабуки, который за многовековую историю стал одним из символов этой страны. Его история передается из поколения в поколение, и на сцене актеры играют сцены из традиционной жизни Японии, используя определенные актерские приемы и методы. В этом традиционном театре все роли играют актеры-мужчины, носящие специальные маски или накладывающие грим на лицо, что придает им сходство с древними японскими фресками. Это очень белое лицо, вытянутые, искусственно удлиненные или расширенные глаза, измененный размер глаз, сильно выгнутые брови. В каждой из частей театральной постановки завершение сцены знаменуется приемом «миэ». При этом актеры застывают в особо выразительных позах, скашивая глаза к переносице. Люди, страдающие генетическим дефектом, провоцирующим синдром Кабуки, внешне очень напоминают актеров из этого театра. Отсюда и пошло это название.
Когда возникают первые признаки?
Это генетическая патология, то есть она связана с поломками в определенных генах, которые ребенок при зачатии получает от своих родителей. Первые проявления возможны еще при рождении, обычно это внешние дефекты и особенности лица. Не у всех детей они будут явными, поэтому диагноз может быть выставлен не сразу, а по мере того, как ребенок будет подрастать. Из самых ключевых признаков можно выделить:
Особый разрез глаз с удлиненными углами, из-за чего глаза могут быть большего размера, чем обычно.
Может быть косоглазие, причем косит как один глаз, так и оба (отклоняясь внутрь или наружу).
Ресницы обычно очень длинные и пушистые, похожи на искусственные.
Может возникать выворот в области нижнего века (врачи называют это термином эктропион).
Нос несколько уплощенный, переносица очень широкая.
Брови имеют форму арок, сильно изогнуты, в средней части они очень густые к краям – редеют.
Уши расположены низко, они могут быть очень крупными и оттопыренными. Если ушная раковина деформируется, тогда нарушается еще и слух малыша.
Помимо изменений лица типична низкорослость, общая задержка в физическом развитии и проблемы с формированием интеллекта. Врачи отмечают помимо особенностей лица еще и изменения в строении тела и скелета. Могут быть аномалии в области костей на черепе, дефекты в области зубов и твердого неба, повреждения суставов и их переразгибание, искривление позвоночника.
Чем опасна болезнь?
Если бы синдром Кабуки ограничивался только внешними дефектами, это можно было бы исправить за счет пластической хирургии. Но проблема в том, что при этой болезни есть масса проблем с работой внутренних органов. Нередко на фоне внешних отклонений в развитии выявляются проблемы с сердцем – обычно пороки клапанов и перегородок, а также различные виды грыж. У детей могут рано определяться нарушения работы пищеварительной системы – затрудняется всасывание различных компонентов пищи, повреждаются желчевыводящие пути, возможны дивертикулы кишечника. Могут выявляться проблемы с развитием почек и всей мочевой системы, а родители отмечают, что гениталии малыша устроены неправильно. В дальнейшем их развитие тоже нарушается. Могут возникать проблемы с кроветворением, когда плохо работает костный мозг и не создает нужного количества клеток крови, определяются расстройства эндокринных функций, включая возможность развития сахарного диабета или нарушений полового созревания. Могут нарушаться слух или зрение с частичной слепотой или тугоухостью.
Страдает и нервная система, у детей могут затрудняться глотание и рефлексы, возможны приступы судорог без каких-либо серьезных провокаторов (от резкого звука, света или боли).
Почему может возникать этот синдром?
Точно сказать, по каким причинам возникают поломки в генах, сегодня не может ни один ученый. Но выяснено, что синдром Кабуки формируется, если возникла мутация в гене MLL2. Однако, проявление синдрома зависит не только от одного поломанного гена, так как не у всех 100% пациентов выявлена такая аномалия. Обычно дефектный ген передается по наследству от мамы или отца. Первоначально ученые, которые открыли этот синдром, описывали детей именно азиатского происхождения, поэтому долгое время считалось, что ею болеют только в Китае или Японии. Но в ходе изучения аномалии было выяснено, что связи с расой или полом не существует, и синдром определяется у детей на любом континенте. Не влияет, первенец это или последующие дети, мальчик или девочка, кто у него родители.
Можно ли вылечить?
На сегодняшний день, пока ученые не научились исправлять дефекты в генах, заболевание считается неизлечимым, но таким пациентам можно помогать, чтобы максимально улучшить их жизнь и поддержать хрупкое здоровье. Если поломанный ген не сильно влияет на здоровье и не дает сильных внешних дефектов, поломок со торны внутренних органов, тогда ребенок и в последующем уже взрослый человек может вести вполне привычную жизнь. У части детей может быть снижен уровень интеллекта, в пределах уровня IQ до 70-80 (многие обычные люди могут набрать немногим больше). Это позволяет им вполне хорошо себя чувствовать в окружающем обществе. Тяжелые поражения нервной системы с серьезной задержкой интеллекта возникают не часто.
Дети с синдромом Кабуки могут иметь склонность к музыке или творчеству, а внешние дефекты и имеющиеся проблемы со здоровьем можно компенсировать. Часто помощь оказывают пластические хирурги и врачи разных специальностей. Если есть пороки сердца, решается вопрос об операции по их устранению, иногда детей просто поддерживают препаратами, и они живут вполне обычной жизнью. Если страдает слух, подбираются качественные слуховые аппараты, а при нарушениях зрения – очки или линзы.

Проблемы есть всегда
Конечно, самой серьезной проблемой таких семей, где есть дети с синдромом Кабуки, является нарушение работы нервной системы. Но сегодня есть данные ученых о том, что коррекция рациона питания может уменьшить выраженность судорожных приступов и других нервных расстройств. Низкое количество углеводов (кетодиета) показало неплохие результаты у животных, возможно, скоро эту стратегию можно будет применить и у пациентов.
Проблема еще и в том, как относятся окружающие к этой болезни, которая внесена в список орфанных болезней. Это редкие, но от этого не менее значимые патологии, которые требуют лечения и помощи от государства и благотворительных фондов. Самое основное, что нужно – это поддержка таких семей и нормальное отношение к детям. Они ничем не отличаются от других детей, но их здоровье более слабое, поэтому они требуют больше внимания и заботы.
Как поставить диагноз?
Диагноз обычно подозревается в первые месяцы после рождения, когда родители отмечают изменения во внешности малыша, отличающие его от других детей. Но иногда проявления могут выявляться в позднем возрасте. Важно провести генетическое тестирование, чтобы определить дефекты в генах, и также показать ребенка специалистам, что бы они оценили работу его внутренних органов.
Затем нужно наблюдение специалистов и периодические анализы, а также полноценный уход и занятия с ребенком дома. Это поможет ему жить вполне обычной жизнью, почти ничем не отличаясь от сверстников.
Читайте также: Ученые стали на шаг ближе к выявлению редких генных болезней
Источник
