Диуретический синдром что это такое
- Диуретики в комбинациях
Препараты подгрупп
исключены.
Включить
Описание
Мочегонными средствами, или диуретиками, называют вещества, увеличивающие выведение из организма мочи и уменьшающие содержание жидкости в тканях и серозных полостях организма. Вызываемое диуретиками усиление мочеотделения связано с их специфическим действием на почки, заключающимся в первую очередь в торможении реабсорбции ионов натрия в почечных канальцах, что сопровождается уменьшением реабсорбции воды. Значительно меньшую роль играет усиление фильтрации в клубочках.
Мочегонные средства в основном представлены следующими группами:
а) диуретики «петлевые» и действующие на кортикальный сегмент петли Генле;
б) диуретики калийсберегающие;
в) осмодиуретики.
Диуретики оказывают различное по силе и продолжительности влияние на мочеобразование, что зависит от их физико-химических свойств, механизма действия и его локализации (разные участки нефрона).
Наиболее мощными из существующих диуретиков являются «петлевые». По химической структуре они представляют собой производные сульфамоилантраниловой и дихлорфеноксиуксусной кислот (фуросемид, буметанид, этакриновая кислота и др.). Действуют петлевые диуретики на всем протяжении восходящего отдела петли нефрона (петли Генле) и резко угнетают реабсорбцию ионов хлора и натрия; усиливается также выделение ионов калия.
К весьма эффективным мочегонным средствам относятся тиазиды — производные бензотиадиазина (гидрохлоротиазид и др.). Их эффект развивается главным образом в кортикальном сегменте петли нефрона, где блокируется реабсорбция катионов (натрия и калия). Характерна для них гипокалиемия, иногда весьма опасная.
Как петлевые диуретики, так и бензотиадиазины используют при лечении гипертонической болезни и хронической сердечной недостаточности. Увеличивая диурез, они уменьшают ОЦК, соответственно венозный ее возврат к сердцу и нагрузку на миокард, уменьшают застойные явления в легких. Тиазиды, кроме того, непосредственно расслабляют стенку сосудов: изменяются обменные процессы в клеточных мембранах артериол, в частности снижается концентрация ионов натрия, что приводит к уменьшению набухания и снижению периферического сопротивления сосудов. Под влиянием тиазидов меняется реактивность сосудистой системы, снижаются прессорные реакции на сосудосуживающие вещества (адреналин и др.) и усиливается депрессорная реакция на ганглиоблокирующие средства.
Калийсберегающие диуретики также увеличивают выделение ионов натрия, но вместе с тем уменьшают выделение ионов калия. Они действуют в области дистальных канальцев в местах, где обмениваются ионы натрия и калия. По силе и продолжительности эффекта они значимо уступают «петлевым», но не вызывают гипокалиемии. Основные представители этой группы препаратов — спиронолактон, триамтерен — различаются по механизму действия. Спиронолактон — антагонист альдостерона, и его терапевтическая активность тем выше, чем больше уровень и продукция в организме альдостерона. Триамтерен не является антагонистом альдостерона, под влиянием этого препарата проницаемость оболочек клеток эпителия дистальных канальцев избирательно снижается для ионов натрия; последний остается в просвете канальца и удерживает воду, что приводит к увеличению диуреза.
Препараты группы осмодиуретиков — единственные, не «блокируют» мочеобразование. Они, фильтруясь, повышают осмотическое давление «первичной мочи» (клубочкового фильтрата), чем препятствуют реабсорбции воды в проксимальных канальцах. Наиболее активные осмотические диуретики (маннит и др.) применяют для того, чтобы вызвать форсированный диурез при острых отравлениях (барбитуратами, салицилатами и др.), острой почечной недостаточности, а также при острой сердечной недостаточности у больных со сниженной почечной фильтрацией. В качестве дегидратирующих средств их назначают при отеке мозга.
Применение ингибиторов карбоангидразы (см. Ферменты и антиферменты) в качестве диуретических средств обусловлено угнетением активности этого фермента в почках (главным образом в проксимальных почечных канальцах). В результате снижается образование и последующая диссоциация угольной кислоты, уменьшается реабсорбция ионов бикарбоната и ионов Na+ эпителием канальцев, в связи с чем значительно увеличивается выведение воды (усиливается диурез). При этом повышается pH мочи и компенсаторно, в ответ на задержку ионов H+, увеличивается обменная секреция ионов К+. Кроме этого уменьшается выведение аммония и хлора, развивается гиперхлоремический ацидоз, на фоне которого препарат перестает действовать.
Препараты
Препаратов –
4749; Торговых названий –
159; Действующих веществ –
36
Источник
В статье с позиции клинического фармаколога обоснован выбор препарата для диуретической терапии. Основное внимание сосредоточено на эффективности и профиле безопасности петлевых диуретиков и наиболее современного препарата из данной группы — торасемида, обладающего дополнительными свойствами.
Введение
Диуретики — это препараты, применяемые для усиления образования мочи, выведения из организма избыточного количества воды и устранения отеков. Действие диуретических средств реализуется в нефроне. В нем происходит процесс мочеобразования — фильтрация первичной мочи из плазмы крови в клубочке нефрона и дальнейший процесс образования вторичной мочи в канальцевом аппарате нефрона за счет реабсорбции и секреции в мочу различных выделяемых веществ. Снижение скорости реабсорбции всего на 1% приводит к увеличению объема мочи в 2 раза. Поэтому лекарственные средства, обладающие даже незначительным влиянием на процессы обратного всасывания электролитов в канальцах нефрона, способны вызывать существенное изменение диуреза. Диуретики влияют на экскрецию калия, магния, хлора, фосфатов и бикарбонатов, что при длительном приеме проявляется возникновением различных побочных эффектов. С другой стороны, патологические процессы, приводящие к временному или постоянному изменению структуры клубочков и канальцев, способны вызывать серьезные изменения водно-электролитного баланса в организме [1–8].
Диуретики используются в комплексной терапии артериальной гипертонии (АГ) и занимают важное место в лечении ХСН. ХСН является одним из наиболее распространенных и прогностически неблагоприятных заболеваний современности, причем ХСН страдают 2–4% всего населения мира. По данным исследования ЭПОХА-ХСН, распространенность ХСН в РФ составляет 7% (7,9 млн человек). Несмотря на значительный прогресс в терапии ХСН за последние десяти-летия, смертность от этого заболевания остается крайне высокой, поэтому по-прежнему актуальны поиск новых и оптимизация существующих фармакологических подходов к терапии ХСН с целью достижения ее более высокой эффективности в облегчении клинических симптомов и исходов [1–12].
Классификация диуретиков
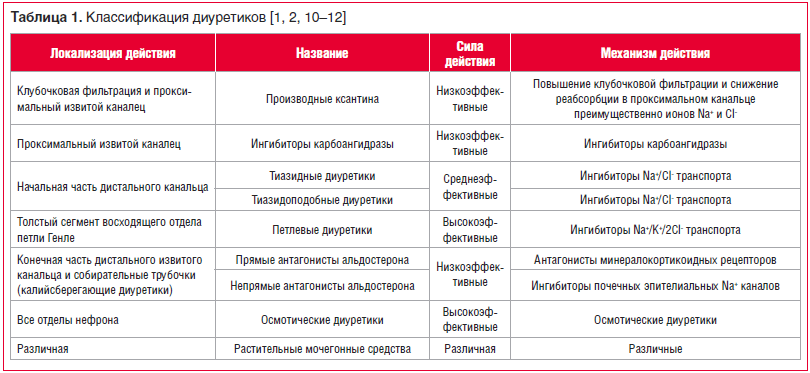
Диуретики различаются по механизму и силе действия, способности влиять на кислотно-щелочное равновесие, скорости наступления и продолжительности действия. Существуют несколько классификаций диуретиков, практически значимой представляется классификация, основанная на локализации и механизме действия (табл. 1) [1, 2, 10–12].![Таблица 1. Классификация диуретиков [1, 2, 10–12] Таблица 1. Классификация диуретиков [1, 2, 10–12]](https://www.rmj.ru/upload/medialibrary/8d1/115-1.png)
Принципы рациональной терапии и выбор диуретического препарата
Принципиальными моментами в лечении мочегонными средствами являются:
назначение слабейшего из эффективных у данного больного диуретиков;
назначение мочегонных средств в минимальных дозах, позволяющих добиться эффективного диуреза (для активного диуреза прибавка должна составлять 800–1000 мл/сут, для поддерживающей терапии — не более 200 мл/сут);
при недостаточной эффективности применение комбинаций диуретиков с разным механизмом действия;
мочегонная терапия осуществляется только в ежедневном режиме. Прерывистые курсы мочегонной терапии приводят к гиперактивации нейрогормональных систем и росту уровня нейрогормонов.
Выбор диуретика зависит от характера и тяжести заболевания. В неотложных ситуациях (например, при отеке легких) используют сильно и быстро действующие петлевые диуретики внутривенно. При выраженном отечном синдроме (например, у пациентов с декомпенсацией ХСН) терапию также начинают с внутривенного введения петлевых диуретиков, с последующим переходом на прием фуросемида или торасемида внутрь. При недостаточной эффективности монотерапии используют комбинации диуретиков с разными механизмами действия. Комбинацию фуросемида или гидрохлортиазида (ГХТ) с калийсберегающими диуретиками используют также для предупреждения нарушений электролитного баланса. Комбинация ГХТ с петлевыми диуретиками должна применяться с осторожностью из-за высокого риска электролитных нарушений. Для длительной терапии (например, при АГ) используют тиазидные и тиазидоподобные диуретики, в отдельных случаях — калийсберегающие диуретики и торасемид. Осмотические диуретики используют для увеличения водного диуреза и предупреждения развития анурии (например, при гемолизе), а также для уменьшения внутричерепного и внутриглазного давления. Ингибиторы карбоангидразы используют при повышенном внутричерепном давлении, глаукоме, эпилепсии, острой высотной болезни, для повышения выведения с мочой фосфатов при тяжелой гиперфосфатемии [1, 11, 12].
В таблице 2 представлены показания к назначению отдельных представителей данного класса препаратов.![Таблица 2. Ключевые показания к назначению диуретиков [1, 2, 12] Таблица 2. Ключевые показания к назначению диуретиков [1, 2, 12]](https://www.rmj.ru/upload/medialibrary/c5c/115-2.png)
Правила назначения диуретиков при ХСН
Терапия начинается только при наличии симптомов недостаточности кровообращения и признаках задержки жидкости.
Назначение диуретиков должно происходить на фоне уже применяемой терапии ингибиторами ангиотензинпревращающего фермента (АПФ) и бета-адреноблокаторами.
Мочегонная терапия осуществляется только в ежедневном режиме. Прерывистые курсы мочегонной терапии приводят к гиперактивации нейрогормональных систем и росту уровня нейрогормонов.
Назначение диуретиков идет «от слабейшего к сильнейшему».
При достижении клинического эффекта (уменьшение клинических проявлений НК, увеличение толерантности к физическим нагрузкам) начинается титрация «на понижение».
Тиазидные диуретики обладают высоким профилем безопасности только в комбинации с ингибиторами АПФ, блокаторами рецепторов ангиотензина (БРА) и бета-адреноблокаторами. В современных схемах роль тиазидных диуретиков в лечении ХСН умеренна. Следует особо помнить, что при низкой скорости клубочковой фильтрации (СКФ) и клинической картине хронической почечной недостаточности (ХПН) тиазидные диуретики неэффективны.
В лечении ХСН преимущество отдается петлевым диуретикам с большим периодом полувыведения (Т ½) и плейотропными эффектами. Комбинация диуретиков у пациентов с ХСН возможна только в ситуации, когда нет ХПН, а уровень калия — нормальный или пониженный. Строго обязателен лабораторный контроль уровня калия и креатинина. При уровне калия более 5,0–5,5 ммоль/л доза уменьшается на 50%. При более значимом отклонении от нормы — более 5,5 ммоль/л — проводится коррекция дозы вплоть до отмены препарата. После снижения дозы на 50% повторное увеличение дозы возможно спустя 1 мес. при условии стойкой нормокалиемии. При стабильном состоянии и отсутствии колебаний уровня креатинина контроль уровня калия должен осуществляться 1 раз в 3–6 мес. Необходимо помнить, что сочетание ингибиторов АПФ и калийсберегающих диуретиков всегда должно рассматриваться как приводящее к гиперкалиемии [11–13].
В таблице 3 представлены рекомендуемые начальные и поддерживающие дозы диуретиков, применяемых для лечения ХСН с сохранной и сниженной фракцией выброса (ФВ) [1, 3, 4].![Таблица 3. Дозы диуретиков, применяемых для лечения ХСН как с сохранной, так и со сниженной ФВ [1, 3, 4] Таблица 3. Дозы диуретиков, применяемых для лечения ХСН как с сохранной, так и со сниженной ФВ [1, 3, 4]](https://www.rmj.ru/upload/medialibrary/6c9/115-3.png)
Петлевые диуретики
Наиболее мощными и одними из наиболее часто применяемых из существующих сегодня мочегонных средств являются петлевые диуретики. Это препараты выбора во всех случаях, когда необходимо значительное увеличение диуреза. Данный класс препаратов используется как при хронических заболеваниях почек, так и при ХСН, в т. ч. декомпенсированной. Петлевые диуретики — единственная группа, применяющаяся при ХПН (СКФ < 40 мл/мин) [14, 15].
Петлевые диуретики могут стать причиной потери значительного количества ионов калия не только за счет блокады специфических транспортных систем, но и в связи с тем, что
эти препараты косвенно способствуют увеличению экскреции калия в дистальных канальцах. Кроме того, они снижают реабсорбцию ионов магния и кальция. Впрочем, гипокальциемия не развивается, т. к. ионы кальция активно реабсорбируются в дистальном извитом канальце. Что касается ионов магния, то при продолжительном применении петлевых салуретиков может развиться гипомагниемия [1, 2, 14, 15].
Большинство препаратов этой группы — сильные диуретики, активные как при приеме внутрь, так и при внутривенном введении.
Фуросемид — один из самых широко применяющихся петлевых диуретиков. Диуретический эффект наступает через 15–30 мин после приема; максимум действия — через 1–2 ч. Длительность действия составляет около
6 ч. Выводится почками (около 60% — в неизмененном виде). Принципиально важным правилом применения фуросемида является назначение утром натощак (не менее чем за 40 мин до еды). Следует помнить, что гипоальбуминемия, стойкое снижение СКФ и/или протеинурия обусловливают существенное уменьшение диуретического действия фуросемида, например, у пациентов с нефротическим синдромом и печеночно-клеточной недостаточностью.
При высокой протеинурии (большая часть пула белков, попадающих в первичную мочу, представлена именно альбумином) существенная часть фуросемида в связи с альбумином экскретируется с мочой, не взаимодействуя с апикальным полюсом эпителиоцитов толстого (восходящего) сегмента петли Генле и, следовательно, не оказывая диуретического действия [1, 2, 14, 15].
Способность фуросемида обусловливать значительное увеличение экскреции некоторых электролитов, например, магния, но особенно — калия, может в ряде случаев приводить к нарушениям сердечного ритма и другим сердечно-сосудистым осложнениям. Спровоцированная диуретиками гипокалиемия почти всегда определяет существенное ухудшение прогноза.
Способность большинства петлевых диуретиков увеличивать экскрецию калия далеко не всегда может быть рассмотрена как нежелательная составляющая их действия. У пациентов с ХПН (креатининемия > 2,0 мг/дл) назначение малых доз фуросемида одновременно с ингибиторами АПФ или БРА способствует уменьшению риска гиперкалиемии и тем самым позволяет продолжить применение последних [11, 12, 14, 15].
Возможности применения торасемида в клинической практике
Торасемид в меньшей степени, чем фуросемид, вызывает гипокалиемию, при этом он проявляет большую активность, и его действие более продолжительно. Диуретический эффект развивается примерно через 1 ч после приема препарата внутрь, достигая максимума через 3–6 ч, длится от 8 до 10 ч. Снижает систолическое и диастолическое АД. В настоящее время опыт применения торасемида основан на результатах крупных контролируемых исследований [16–18]. Особенности фармакокинетики и фармакодинамики, обеспечивающие торасемиду некоторые преимущества в эффективности в сравнении с другими диуретиками, представлены в таблице 4.![Таблица 4. Особенности фармакокинетики и фармакодинамики торасемида [16–20] Таблица 4. Особенности фармакокинетики и фармакодинамики торасемида [16–20]](https://www.rmj.ru/upload/medialibrary/b78/115-4.png)
Дополнительным преимуществом торасемида является его способность блокировать рецепторы альдостерона, тем самым тормозя процессы ремоделирования миокарда, играющего одну из ведущих ролей в прогрессировании ХСН. М. Yamato et al. (2003) продемонстрировали достоверное увеличение концентрации альдостерона в сыворотке крови больных ХСН II–III функционального класса (ФК) (NYHA) под действием торасемида, но не фуросемида. Эти данные могут быть объяснены с позиций механизма отрицательной обратной связи, активирующегося в условиях блокады альдостероновых рецепторов торасемидом. Под действием торасемида было также отмечено достоверное уменьшение конечного диастолического диаметра левого желудочка (ЛЖ) и индекса массы миокарда ЛЖ. Способность торасемида предупреждать нарастание нарушений сократимости миокарда ЛЖ подтверждало также уменьшение плазменной концентрации мозгового натрийуретического пептида [17, 21].
Устранением так называемым геномных, профиброгенных эффектов альдостерона, по-видимому, могут быть обусловлены продемонстрированные в экспериментальных и клинических работах возможности альдостерона в устранении миокардиального фиброза. Под действием торасемида удалось наблюдать:
на экспериментальной модели аутоиммунного миокардита — уменьшение площади миокардиального фиброза, экспрессии профиброгенного моноцитарного хемоаттрактантного протеина типа 1 (МСР-1), коллагена III типа и альдостерон-синтазы в миокарде ЛЖ;
у больных ХСН II–IV ФК (NYHA) — уменьшение количества проколлагена типа I и коллагена типа I в миокарде.
Фуросемид указанных изменений не вызывал.
Таким образом, торасемид — первый петлевой диуретик, способный прямо тормозить ремоделирование миокарда за счет уменьшения выраженности его фиброза, достигаемого с помощью блокады рецепторов альдостерона и устранения геномных эффектов последнего. Названные свойства могут обусловливать дополнительное положительное влияние торасемида на прогноз у больных ХСН [17–22].
В постмаркетинговом нерандомизированном исследовании TORIC (TOrasemide In Congestive Heart Failure) сравнивали эффективность и безопасность торасемида (10 мг/сут) и фуросемида (40 мг/сут) или других диуретиков у 1377 больных с ХСН II–III ФК (NYHA). Торасемид по эффективности превосходил фуросемид и другие диуретики. Так, уменьшение ФК по NYHA было отмечено у 45,8 и 37,2% больных двух групп соответственно (р=0,00017). Кроме того, торасемид реже вызывал гипокалиемию, чем фуросемид и другие диуретики (12,9% и 17,9% соответственно, р=0,013) [23].
Положительное влияние торасемида на прогноз у больных ХСН подтверждалось более чем в 2 раза меньшей величиной смертности по сравнению с группой, получавшей фуросемид и другие диуретики. Меньшая смертность пациентов, получавших торасемид, может быть связана как с его способностью тормозить миокардиальный фиброз, так и с более низкой частотой гипокалиемии [23].
В отличие от фуросемида эффективность торасемида практически не меняется в зависимости от степени снижения СКФ, что позволяет применять его в меньших дозах. При ХПН торасемид [24–26]:
не менее эффективен, чем фуросемид, в увеличении диуреза, экскреции натрия и снижении повышенного АД;
биодоступность не меняется при хронической болезни почек III (СКФ 30–60 мл/мин) и IV (СКФ < 30 мл/мин) стадий;
обеспечивает стабильную экскрецию натрия и хлорид-иона;
обладает хорошей переносимостью;
у больных на программном гемодиализе обеспечивает увеличение остаточного диуреза.
Отсутствие риска кумуляции и связанных с ней нежелательных явлений предопределяет применение торасемида при острой почечной недостаточности, в т. ч. у тех пациентов, которым был выполнен острый гемодиализ. Продемонстрировано, что в сопоставлении с фуросемидом торасемид обеспечивает большее увеличение диуреза (сохраняется дозозависимость диуретического эффекта препарата) у пациентов с острой почечной недостаточностью, возникающей после хирургических вмешательств на сердце [27–31].
При отечно-асцитическом синдроме, обусловленном печеночно-клеточной недостаточностью у больных циррозом печени, торасемид:
превосходит фуросемид по диуретическому действию (в т. ч. у пациентов с формирующейся резистентностью к фуросемиду);
у пациентов, получающих спиронолактон, торасемид в меньшей степени, чем фуросемид, вызывает увеличение экскреции кальция, калия и магния.
По сравнению с фуросемидом торасемид характеризуется лучшей переносимостью. При приеме торасемида пациент испытывает меньше ограничений в повседневной деятельности, в т. ч. за счет снижения числа императивных позывов на мочеиспускание и числа мочеиспусканий. Данные свойства торасемида особенно важны для пациентов, находящихся на амбулаторном режиме [17–31].
Заключение
Таким образом, торасемид может рассматриваться как препарат выбора у тех больных с отечным синдромом, у которых стандартные схемы применения диуретиков трудно применимы или неэффективны. Определенные преимущества торасемида связывают также с отсутствием изменений его фармакокинетических параметров при гипоальбуминемии, протеинурии и ХПН. Способность торасемида стимулировать диурез характеризуется четкой дозозависимостью и не зависит от приема пищи и времени суток. Кроме того, применение торасемида не сопровождается столь выраженными, как при использовании фуросемида, расстройствами электролитного гомеостаза, прежде всего значительным увеличением экскреции калия, кальция и магния. Обладая свойствами антагониста альдостерона, торасемид может также препятствовать прогрессированию процессов фиброгенеза в миокарде и сосудистой стенке. Торасемид, очевидно, следует рассматривать как наиболее предпочтительный препарат для лечения большинства вариантов отечного синдрома, в т. ч. резистентного к стандартным вариантам диуретической терапии. А появление на отечественном рынке препарата Тригрим («Польфарма» АО, Польша), биоэквивалентного оригинальному торасемиду, сделает эту терапию экономически благоприятной для пациента.
Источник
