Гепатоз беременной код мкб
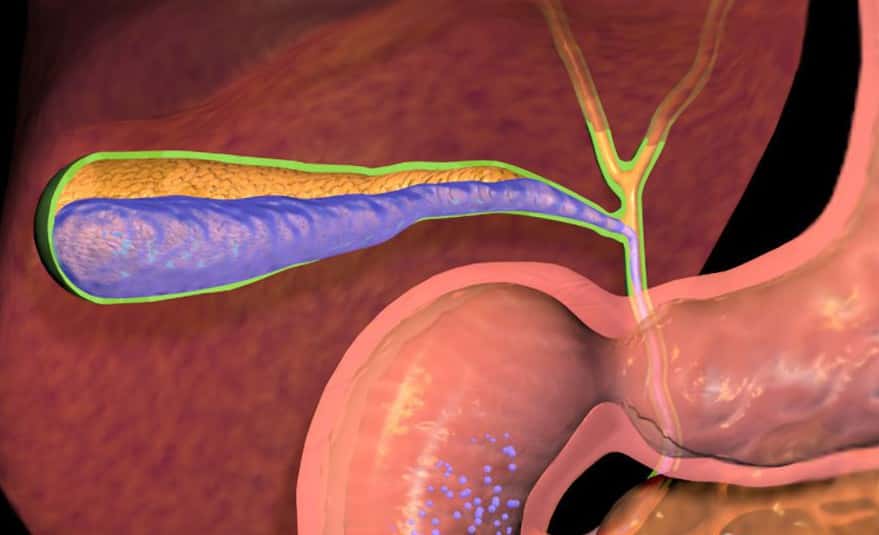
Гепатоз беременных – распространенное среди будущих мам заболевание, связанное с увеличением вязкости желчи, ухудшением ее оттока.

Недуг чаще возникает в последнем триместре на фоне значительного увеличения нагрузки на печень, при этом размеры и форма органа могут оставаться без изменений.
В данной статье вы найдете ответы на вопросы: гепатоз беременных — что это такое, каковы симптомы и лечение гепатоза у беременных, каково влияние гепатоза при беременности на плод, каковы клинические рекомендации беременным при гепатозе, а также на многие другие вопросы.
Классификация гепатоза у беременных
Гепатоз представляет собой патологию печени, при которой клетки органа перестают справляться со своими функциями в силу ряда причин. Различают два типа этого заболевания, характерных для периода беременности:
- Холестатический гепатоз беременных
Холестатический гепатоз беременных известен также как внутрипеченочный холестаз беременных, внутрипеченочная холестатическая желтуха беременных, доброкачественная желтуха беременных, идиопатическая желтуха беременных, возвратная холестатическая внутрипеченочная желтуха.
Холестатический гепатоз как заболевание печени при беременности — это распространенная форма недуга, развивающаяся из-за дистрофических изменений на клеточном уровне и нарушения обменных процессов. Причиной состояния становится гормональная перестройка, происходящая в организме матери.
Холестатический гепатоз беременных имеет код по МКБ 10 – К.83.1
- Острый жировой гепатоз беременных
Острая жировая дистрофия печени у беременных диагностируется гораздо реже и является нарушением, при котором клетки печени замещаются жировой тканью.
Жировой гепатоз как заболевание печени при беременности возникает при сбое в усвоении жирных кислот, наличии эндокринных патологий, ожирении, алкогольной зависимости. Эта форма гепатоза наиболее опасна и представляет угрозу жизни матери и ребенка.
Если болезнь протекает тяжело, может потребоваться экстренное родоразрешение.
Причины гепатоза беременных
При нормальном течении беременности и отсутствии изначальных патологий органа, печень не изменяется в размерах, сохраняет свою прежнюю структуру и оптимальный уровень кровоснабжения, но может нарушиться ее функционирование, так как вместе с ростом плода увеличивается нагрузка: необходимо перерабатывать не только продукты жизнедеятельности матери, но и ребенка.
В дополнение к этому, к концу первого триместра печень вырабатывает большее количество гормонов. Нагрузка на этот орган в первом триместре приводит к развитию токсикоза, а в третьем – к гепатозу. Такое состояние должно находиться под постоянным наблюдением врача, в тяжелых случаях может потребоваться госпитализация.
Для женщин, болеющих гепатозом, свойственна высокая чувствительность к выработке эстрогена. При беременности его количество увеличивается, что приводит к холестазу – состоянию, при котором нарушается процесс образования и оттока желчи. Заболевание в несколько раз увеличивает риск гибели плода.

Холестаз
Гепатоз беременных возникает по разным причинам:
- Важную роль играет наследственный, генетический фактор: если в семье уже наблюдался гепатоз у бабушки, у мамы, то, вероятнее всего, он будет и у дочери.
- Гепатозом чаще болеют молодые женщины, у которых до беременности уже возникали какие-либо проблемы с работой печени. Большое значение имеет и то, насколько правильно подобрано питание: избыток жирных, жареных, копченых продуктов в рационе также может привести к болезни.
- Нередко проблемы начинаются из-за приема витаминных комплексов, предназначенных специально для беременных, в таких препаратах содержится слишком много веществ, назначают нередко большие дозировки, не учитывая индивидуальных особенностей женщины, и организм просто не справляется с их переработкой.
Как проявляется гепатоз при беременности
Холестатический гепатоз беременных чаще проявляется кожным зудом и шелушением. Этот симптом особенно сильно беспокоит женщин перед сном и ночью, усиливается после водных процедур.
Также распространены жалобы на тошноту и рвоту, боль в области печени и чувство тяжести. Женщина теряет аппетит, повышается ее утомляемость, иногда появляются головные боли, апатия. Каловые массы становятся обесцвеченными. Как правило, проявления холестатического гепатоза исчезают после родов.
При остром течении заболевания к вышеперечисленным симптомам добавляется изжога, желтуха, рвота с примесью гематина.

При отсутствии медицинской помощи – кратковременные потери сознания, развитие нарушений в других органах, особенно в работе почек.
Жировой гепатоз беременных имеет следующие симптомы:
- тошнота;
- рвота;
- сонливость;
- слабость;
- тяжесть и боль в области печени.
Эта форма заболевания в запущенном состоянии может сопровождаться проффузным кровотечением. Среди других опасных проявлений значится нарастающая почечно-печеночная недостаточность.
Диагностические мероприятия
Для благополучного завершения беременности, а также сохранения здоровья матери и будущего ребенка важна своевременная диагностика гепатоза. Ее проведение осложняется рядом особенностей:
- Осмотр и опрос пациентки не дают достаточно информации о заболевании, так как симптомы гепатоза свойственны и для других заболеваний. Приступы тошноты и рвоты характерны для токсикоза, шелушение кожи и зуд сопровождают аллергические реакции и нервные расстройства. Острая форма гепатоза по нескольким признакам совпадает с проявлениями вирусного гепатита.
- Некоторые диагностические методы противопоказаны при беременности, поскольку опасны для будущего ребенка. Нельзя проводить биопсию, лапароскопию, сканирование печени.
- Часть методик не дает достаточно информации. При пальпации печень практически не прощупывается, а биохимический анализ крови не может отобразить изменения, вызванные заболеванием. При первом подозрении на гепатоз беременных, необходимо обратиться к врачу.
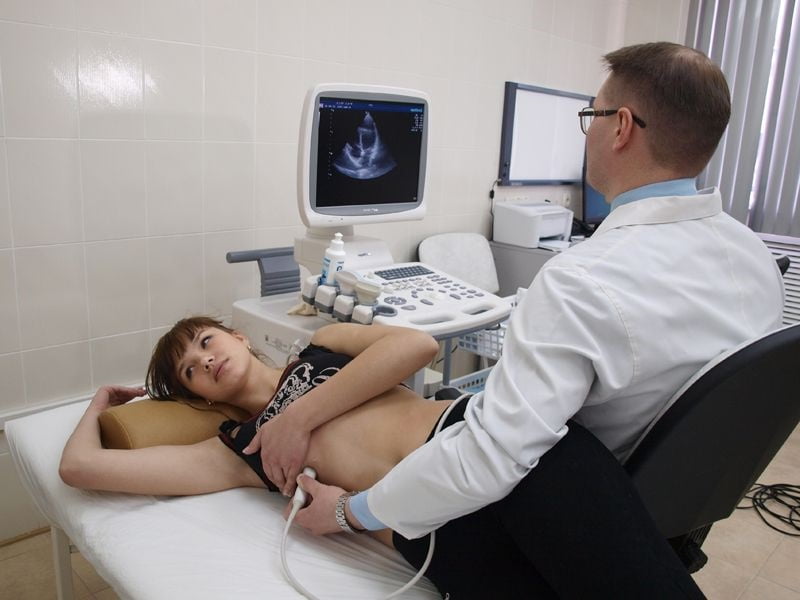
У будущей мамы производится забор крови на анализ, проводится УЗИ печени, а иногда и других органов. О развитии заболевания будет свидетельствовать повышенное количество желчных кислот в крови и увеличение желчного пузыря на снимке УЗИ.
Чем опасен гепатоз при беременности
Риск неблагоприятных последствий зависит от формы и стадии заболевания. Острый жировой гепатоз до настоящего времени остается одним из самых опасных недугов. Быстрое развитие такой формы грозит смертью матери и малыша, поэтому при ее выявлении могут рекомендоваться экстренные роды.
Холестатический гепатоз редко представляет угрозу жизни, но ухудшает эмоциональное состояние женщины и нарушает нормальный ритм сна из-за сильного зуда. К другим возможным осложнениям гепатоза относятся:
- риск внутриутробного кислородного голодания плода;
- вероятность преждевременных родов;
- плацентарная недостаточность;
- увеличение риска удушья ребенка во время родов;
- повышенный риск послеродовых кровотечений.

Таким образом, женщине гепатоз доставляет осложнения и дискомфорт, которые, однако, проходят после родов. Последствия для ребенка намного серьезнее. Из-за гипоксии и асфиксии в дальнейшем возможно отставание в физическом и психическом развитии.
Методы лечения
Лечение гепатоза беременных осложняется тем, что многие сильнодействующие препараты противопоказаны. После диагностических процедур и выяснения особенностей заболевания, решается вопрос о времени родоразрешения и назначается симптоматическое лечение.
Основная роль отводится приему гепатотропных препаратов. Они защищают печень и восстанавливают отток желчи. В дополнение назначаются витамины.
Также при лечении гепатоза важно придерживаться диеты. Легкая форма заболевания может быть устранена при помощи соблюдения правил питания. Пищу необходимо принимать часто, не менее 5 раз в день, в одно и то же время. Порции должны быть одинаковыми, небольшими, переедание строго запрещено.

Основа рациона при гепатозе – натуральная пища. Не рекомендуется употреблять еду, содержащую искусственные добавки: красители, ароматизаторы, подсластители и т. д. Все эти вещества увеличивают нагрузку на печень.
В рамках лечебной диеты запрещается употреблять:
- жирные сорта рыбы и мяса;
- соленья;
- консервы;
- копчености;
- бобовые (фасоль, горох);
- свежую выпечку;
- кофе и какао;
- грибы;
- молочные продукты с высоким процентом жирности.
В ограниченных количествах допускается виноград, охлажденные напитки, мороженое. Разрешено любое печенье, кроме сдобного, сухари и подсушенный хлеб, молочные продукты с умеренной жирностью.
Из способов приготовления оптимальны запекание и готовка на пару. В блюдах можно сочетать овощи, фрукты, крупы, нежирные сорта мяса и рыбы. В качестве десертов рекомендуются желе, муссы, творожные запеканки с добавлением сухофруктов, ягод и орехов.
Заключение
Во время беременности все органы подвергаются повышенной нагрузке и печень не исключение. Гепатоз прогрессирует в третьем триместре и при своевременном лечении не приносит вреда ни матери, ни ребенку.
При наличии факторов риска, таких как наследственность, заболевания ЖКТ, гепатоз во время предыдущей беременности, стоит сделать упор на профилактику заболевания. Мерами предупреждения являются: соблюдение диеты, прием витаминно-минеральных комплексов и желчегонных препаратов (по назначению врача).
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
Комментарии
Под редакцией Соколовой М.Ю.
Предыдущий раздел | Оглавление | Следующий раздел
Холестатический гепатоз беременных
Холестатический гепатоз беременных известен также как внутрипеченочный холестаз беременных, внутрипеченочная холестатическая желтуха беременных, до брокачественная желтуха беременных, идиопатическая желтуха беременных, возвратная холестатическая внутрипеченочная желтуха.
Код МКБ 10 – К.83.1.
Эпидемиология
Внутрипеченочный холестаз беременных – вторая по частоте причина желтухи у беременных после вирусного гепатита. Этиологически он связан только с беременностью. По данным ВОЗ это заболевание встречается у 0,1 – 2% беременных.
Этиология и патогенез
Патогенез внутрипеченочного холестаза беременных пока точно не установлен. Предполагают, что избыток эндогенных половых гормонов, свойственный периоду беременности, оказывает стимулирующее влияние на процессы желчеобразования и ингибирующее – на желчевыделение.
Снижение выделения желчи способствует обратной диффузии билирубина в кровь. Это предположение подтверждается тем, что данный патологический синдром развивается у 80-90% женщин во второй половине беременности и подъем содержания эстрогенов коррелирует у них с развитием кожного зуда. Отмечена определенная взаимосвязь между внутрипеченочным холестазом беременных и желтухой, вызываемой гормональными контрацептивами, хотя эти заболевания не идентичны. Определенная роль в развитии внутрипеченочного холестаза беременных отводится генетическим дефектам метаболизма половых гормонов, проявляющимся только во время беременности.
Клиническая картина
Внутрипеченочный холестаз беременных характеризуется мучительным кожным зудом и желтухой. Кожный зуд возникает иногда за несколько недель до появления желтухи. В настоящее время некоторые исследователи зуд беременных считают начальной стадией или стертой формой внутрипеченочного холестаза беременных. Беременные иногда жалуются на тошноту, рвоту, небольшие боли в верхней части живота, чаще в правом подреберье. Болевой синдром для данной патологии не характерен, в остальном, состояние беременных почти не изменяется. Печень и селезенка, как правило, не увеличены. Заболевание может возникнуть при любом сроке беременности, но чаще отмечается в III триместре.
Лабораторная диагностика
При лабораторно-биохимических исследованиях наряду с повышением уровня билирубина в сыворотке крови (в основном за счет его прямой фракции) и выраженной уробилиногенурии выявляется значительное увеличение (в 10-100 раз) содержания желчных кислот. Повышение их концентрации чаще происходит за счет холевой кислоты и реже хенодезоксихолевой. При холестазе беременных помимо увеличения содержание желчных кислот возрастает активность ряда экскреторных ферментов, свидетельствующих о холестазе (щелочная фосфатаза, γ-глютамилтранспептидаза, 5-нуклеотидаза). Активность трансаминаз (аланинаминотрансфераза и аспартатаминотрансфераза) остается в пределах нормы. У большинства беременных с холестазом увеличивается концентрация холестерина, триглицеридов, фосфолипидов, β-липопротеидов. Очень часто у них снижаются показатели свертываемости крови – II, VII, IX факторы, протромбин. Осадочные пробы и протеинограмма почти не изменяются.
Гистологические исследования печени при доброкачественном холестазе беременных показывают сохранение структуры долек и портальных полей, признаки воспаления и некроза отсутствуют. Единственный патологический признак – очаговый холестаз с желчными тромбами в расширенных капиллярах и отложение желчного пигмента в соседних печеночных клетках. Внутрипеченочный холестаз при первой беременности диагностировать труднее, при повторной – значительно легче, так как заболевание часто рецидивирует.
Дифференциальный диагноз
Дифференциальную диагностику внутрипеченочного холестаза беременных следует проводить с острым и хроническим гепатитом, холестазом, вызванным медикаментами, холелитиазом с обтурационной желтухой и первичным билиарным циррозом печени. Для холестаза беременных патогномонично его начало во II-III триместрах беременности, рецидивирующий характер при последующих беременностях, отсутствие увеличения печени и селезенки, нормальные показатели активности трансаминаз у большинства больных, исчезновение всех симптомов через 1-2 нед после родов. Острый вирусный гепатит может развиваться на протяжении всего периода беременности. Для него характерно увеличение печени и очень часто селезенки, резкое повышение активкости трансаминаз. Холелитиаз и обструкционная желтуха у беременных распознаются на основании известных клинических признаков, а также данных ультразвукового исследования желчевыделительной системы.
В диагностически трудных случаях показана биопсия печени. Эта манипуляция в период беременности не является более рискованной, чем вне ее. Однако следует помнить о том, что у беременных при внутрипеченочном холестазе нередко изменяется свертывающая система крови, поэтому имеется большой риск развития кровотечения.
Признаки холестаза, обусловленные влиянием беременности, исчезают через 1-3 нед после родов. Большинство авторов считают, что все проявления болезни исчезают, как правило, в течение 1-3 мес после родов.
Согласно мнению большинства авторов, данное заболевание, даже при повторении его при последующих беременностях, не оставляет каких-либо патологических нарушений в печени.
Течение беременности
Акушерская ситуация, как и у всех больных с патологией печени, характеризуется повышенной частотой преждевременных родов и большой перинатальной смертностью – до 11-13%. Отмечена также высокая частота тяжелых послеродовых кровотечений.
Лечение
До сих пор нет лекарства, специфически действующего на холестаз. Проводится симптомтатическое лечение, основная задача которого – подавление кожного зуда. С этой целью рекомендуется применять препараты, связывающие избыток желчных кислот в крови. Прежде всего, до настоящего времени назначался холестирамин на 1-2 нед.
В настоящее время широко используется урсодеоксихолевая кислота (урсофальк). Препарат оказывает прямое цитопротективное действие на мембрану гепатоцитов и холангиоцитов (мембраностабилизирующее действие). В результате действия препарата на желудочно-кишечную циркуляцию желчных кислот уменьшается содержание гидрофобных (потенциально токсичных) кислот. За счет уменьшения всасывания холестирамина в кишечнике и других биохимических эффектов препарат оказывает гипохолестеринемическое действие.
Некоторые исследователи с целью связывания желчных кислот назначают антациды из группы невсасывающихся (маалокс, альмагель, фосфалюгель) в обычной терапевтической дозе на 2-3 нед. Показаны слепые тюбажи с ксилитом, сорбитом, желчегонные из группы холецистокинетиков. Антигистаминные средства обычно не эффективны, поэтому назначать их нецелесообразно. Лекарственный метаболизм происходит в основном в печени, поэтому крайне нежелательна медикаментозная перегрузка.
Прогноз
Внутрипеченочная холестатическая желтуха беременных у большинства женщин протекает доброкачественно, прерывание беременности не показано. Вместе с тем при осложнении беременности данным заболеванием следует проводить за больной тщательный врачебный контроль, следить за функцией печени, состоянием плода. Роды у таких женщин рекомендуется проводить в лечебных учреждениях, где будет обеспечено оптимальное лечение преждевременно родившегося ребенка. В критических ситуациях при появлении опасности для плода следует вызывать преждевременные роды после 37 нед беременности.
Предыдущий раздел | Оглавление | Следующий раздел
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник

Во время вынашивания ребенка женщина испытывает повышенные нагрузки на организм. Изменяющийся гормональный фон становится причиной обострения хронических заболеваний и появления новых.
Одним из таких является холестатический гепатоз беременных. Он обусловлен повышением уровня эстрогена на последних неделях беременности. В большинстве случаев патология не опасна для малыша.
Однако, при тяжелом течении может развиться гипоксия или начаться преждевременные роды. К тому же, женщина страдает от невыносимого кожного зуда и других симптомов. Поэтому врачи назначают ей медикаментозное лечение. Обычно холестаз проходит через пару недель после родов.
О заболевании

Холестатический гепатоз беременных также называют идиопатической или доброкачественной желтухой беременных. Это обусловлено тем, что заболевание начинается во втором триместре родов и бесследно проходит после рождения ребенка.
Болезнь представляет собой поражение печеночных клеток, вызванное их чрезмерной восприимчивостью эстрогенов. Распространенность патологии составляет 1-2%. Наибольшее число случаев приходится на Китай, Чили, Боливию и северную часть России. По МКБ 10 заболевание имеет шифр К 83.1.
Этиологически желтуха не связана с заболеваниями желчного, вирусными гепатитами и другими патологиями органов ЖКТ. Она возникает только у беременных вследствие увеличения концентрации эстрогена перед родами.
Классификация
По тяжести течения гепатоз делится на:
| Легкую степень | Кожный зуд небольшой, биохимические показатели крови изменены незначительно. Риска прерывания беременности нет, поэтому женщина спокойно дохаживает беременность и рожает здорового ребенка. |
| Среднюю степень | Зуд выражен сильно, в крови значительно превышены показатели трансминазы, холестерина, снижается функция нормального кроветворения. На этой стадии велика возможность развития плацентарной недостаточности и задержка внутриутробного развития. |
| Тяжелую степень | Все показатели крови изменены, сильно снижена свертываемость, нарушена пищеварительная функция. Кожный зуд невыносим. При данном течении возникает риск внутриутробной гибели плода, поэтому рекомендуется прерывание беременности или досрочное родоразрешение. |
Причины и патогенез

До конца причины возникновения доброкачественной желтухи у беременных остаются невыясненными. Врачи считают, что основную роль играет наследственная повышенная чувствительность к эстрогенам. Также вероятность патологии увеличивается у тех женщин, которые до беременности принимали гормональные противозачаточные препараты.
Таким образом, выделяют следующие провоцирующие факторы:
- Наследственная повышенная чувствительность клеток печени к эстрогену.
- Генетические заболевания, связанные с ферментативной недостаточностью. При этом вырабатывается слишком мало ферментов, которые способствуют переносу желчных компонентов из печени в протоки.
- Врожденные аномалии метаболизма, при которых вырабатываются нетипичные желчные кислоты.
Возникновению желтухи способствуют следующие факторы:
- Попадание большого количества желчи в кровяное русло.
- Уменьшение всасывания желчи в тонком кишечнике.
- Воздействие желчи на гепатоциты, что приводит к интоксикации.
Избыточное выделение половых гормонов несколько стимулирует процесс образования желчи и подавляет ее выделение. Вследствие этого происходит обратное забрасывание билирубина в кровь.
Осложнения гестации

При ХГБ у женщины возникают следующие осложнения:
- Преждевременные роды. Это обусловлено снижением выработки гормонов плодом. Надпочечники матери вырабатывают повышенное число гормонов, которые в плацента трансформируются и преобразуются в экстрадиол. Что и становится причиной преждевременных родов.
- Послеродовые кровотечения. Факторы свертываемости крови вырабатываются только при нормальном уровне витамина К. Этот витамин всасывается в кишечнике, если у человека достаточное количество желчных кислот. При ХГБ их уровень снижен, поэтому возникает риск кровотечения.
Симптоматика
Обычно болезнь манифестирует на 28-32 неделях беременности. Первый признак, который возникает еще до желтухи — зуд кожи. Он может локализоваться на руках, животе и шее, а при тяжелом течении становится генерализованным. Зуд такой интенсивности, что женщина не может терпеть и расчесывает кожу. Это чревато присоединением бактериальной составляющей.
Желтуха — это необязательный симптом, он возникает только у 10% больных. Также отсутствуют боли. Помимо зуда у женщины возникает бессонница, нервозность. При тяжелом течении могут быть изжога, отрыжка, нарушение пищеварения, окрашивание мочи в темный цвет и обесцвечивание кала.
Смотрите видео о кожном зуде при беременности:
Осложнения
Для женщины холестатический гепатоз безопасен, проходит через 7-15 дней после родов без последствий. Однако, высока вероятность рецидива в последующие беременности.
Для ребенка патология имеет куда более тяжкие последствия. Во-первых, может развиться фетоплацентарная недостаточность, приводящая к гипоксии, во-вторых, очень высок риск преждевременных родов. В-третьих, происходит задержка внутриутробного развития и малыш может родиться с патологиями.
Диагностика

Диагностика начинается со сбора анамнеза. Выясняется, был ли гепатоз у ближайших родственников или у самой женщины в предыдущие беременности.
Также необходима информация о препаратах, которые беременная употребляла до зачатия, а именно, антибиотики, КОК. Важное значение имеет склонность к аллергическим реакциям и заболевания ЖКТ.
Следующий шаг — это внешний осмотр. У женщины обнаруживаются расчесы на коже, желтоватый оттенок кожи и склер. При пальпации прощупывается увеличенная печень.
Среди лабораторных методов самым информативным является биохимия крови. При ХГБ диагностируются:
- Повышенный уровень билирубина обеих фракций.
- Высокий уровень холевой кислоты.
- Повышенное количество экскреторных ферментов.
- Дефицит витамина К.
- Изменение уровня щелочной фосфатазы в сторону увеличения.
На УЗИ печени выявляют следующие изменения: размер органа больше нормы, эхогенность в пределах нормы, селезенка не изменена, желчный пузырь увеличен.
Необходимо дифференцировать холестаз беременных от других заболеваний, в частности, гепатита, цирроза. Для этого берут кровь на маркеры вирусов, при необходимости проводят МРТ.
Также при остром гепатозе, гепатите присутствуют выраженные нарушения пищеварения, боли в правом боку, приступы тошноты. При доброкачественной желтухе эти признаки отсутствуют.
В результате всех исследований врач ставит диагноз: «Холестатический гепатоз беременных легкой/средней степени тяжести».
Лечение

Терапия желтухи беременных направлена на предотвращение осложнений, а именно:
- Облегчение состояния женщины.
- Минимизирование угрозы преждевременных родов.
- Нормализация кровотока в плаценте.
Для этого применяют следующие виды лечения:
- Медикаментозную терапию.
- Немедикаментозные средства.
Медикамендозное лечение
Из лекарственных препаратов женщине разрешены:
- Гепатопротекторы (Гепабене, Артишок, Хофитол). Если степень ХГБ легкая, то достаточно принимать таблетки Гепабене, при средней и тяжелой степени вводят внутривенно Хофитол.
- Урсодезоксихолиевая кислота (Урсосан, Урсофальк). Курс лечения составляет 2-3 недели.
- Витамины Е, С. Начинают с капельного введения, затем переходят на таблетки.
- Для связывания желчных кислот в тонкой кишке назначают Полипефан. Он является сорбентом, выводит излишки токсинов из организма.
Немедикамендозное лечение

Из немедикаментозных средств эффективными являются:
- Гемосорбция.
- Плазмаферез.
С помощью этих процедур из организма выводится билирубин и соединения, провоцирующие кожный зуд. Данное лечение показано при генерализованном кожном зуде и постоянно растущем уровне билирубина.
Лечение нельзя выполнять при сниженном количестве тромбоцитов, белков, заболеваниях крови и органов ЖКТ. Хирургическое лечение ХГБ не применяется.
Диета
Также важно нормализовать питание беременной. Следует увеличить количество белка и растительной пищи в рационе. Также необходимо исключить вредную пищу: жирные, жареные, соленые, копченые блюда.
Обязательно употреблять рыбу и кисломолочные продукты. В целом, меню должно быть средней калорийности, сбалансированным по витаминам и минералам.
Профилактика осложнений и прогноз
Наиболее благоприятен прогноз лечения, когда доброкачественная желтуха проявилась на 25-27 неделях и имеет легкую или среднюю степень тяжести. Тогда у врачей есть достаточно времени, чтобы оказать помощь женщине и предотвратить осложнения.
Профилактика заключается в своевременном выявлении групп риска. Особого внимания требуют будущие мамы, у которых ХГБ был в предыдущую беременность, принимающие препараты эстрогенов, имеющие болезни ЖКТ. Во время вынашивания ребенка следует наладить питание и исключить употребление антибиотиков.
Особенности лечения осложнений

Если у пациентки развилась средняя степень заболевания, то для предотвращения осложнений необходимо вводить внутривенно:
- Сульфат магния.
- Витамин Е и С,
- Милдронат.
- Раствор глюкозы и Актовегин.
Таким образом предотвращают гипоксию плода. После родов важно продолжать прием гепатопротекторов. В ранний послеродовой период также проводят дезинтоксикационную терапию растворами магния, глюкозы и Мильдония, Викасола.
Консультации других специалистов (инфекциониста, эндокринолога, аллерголога) показаны при:
- Скачке билирубина в 3 раза.
- Генерализованном интенсивном кожном зуде.
- Выраженных проблемах с пищеварением.
Беременная нуждается в госпитализации в следующих случаях:
- Значительных сдвигах в биохимической картине крови.
- Усилении зуда при нормальных анализах крови.
- Нахождение женщины в группе риска по ХГБ.
- Угроза преждевременных родов.
- Подозрение на гипоксию и задержку внутриутробного развития.
Лечение считается эффективным, если:
- Исчезли симптомы патологии, улучшилось состояние беременной.
- Показатели крови соответствуют норме.
- Нет угрозы прерывания беременности.
Метод родоразрешения

Легкая степень патологии позволяет выносить ребенка до 40 недель и провести естественные роды. Если диагностирована тяжелая степень, заболевание угрожает жизни ребенка, то роды вызывают на 37 неделе. При средней степени и отсутствии угрозы для малыша рекомендуют родоразрешение в 38 недель.
Заключение
Холестатический гепатоз беременных возникает под воздействием эстрогенов, которые в большом количестве синтезируются в третьем семестре. В группе риска находятся женщины с наследственной предрасположенностью. Также влияние оказывает прием гормональных контрацептивов и антибиотиков.
Основной симптом заболевания — невыносимый кожный зуд. В целом, патология не опасна для самой беременной, однако, может отрицательно сказаться на ребенке. Среди опасных осложнений — угроза прерывания беременности и задержка развития плода.
Лечение предполагает прием препаратов на растительной основе, корректировку питания. В сложных случаях рекомендуют плазмаферез. Если нет угрозы для жизни плода, то женщина может родить в срок естественным путем.
Смотрите видео о холестатическом гепатозе при беременности:
Комментарии для сайта Cackle
Источник
