Гиперинсулинизм код мкб 10
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Патогенез
- Классификация
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Прогноз
Названия
Название: Гиперинсулинизм.
Гиперинсулинизм
Описание
Гиперинсулинизм. Клинический синдром, характеризующийся повышением уровня инсулина и снижением сахара в крови. Гипогликемия приводит к слабости, головокружению, повышению аппетита, тремору, психомоторному возбуждению. При отсутствии своевременного лечения развивается гипогликемическая кома. Диагностика причин состояния основывается на особенностях клинической картины, данных функциональных проб, динамическом исследовании глюкозы, ультразвуковом или томографическом сканировании поджелудочной железы. Лечение панкреатических новообразований – хирургическое. При внепанкреатическом варианте синдрома проводят терапию основного заболевания, назначают специальную диету.
Дополнительные факты
Гиперинсулинизм (гипогликемическая болезнь) – врожденное или приобретенное патологическое состояние, при котором развивается абсолютная или относительная эндогенная гиперинсулинемия. Признаки болезни впервые были описаны в начале ХХ века американским врачом Харрисом и отечественным хирургом Оппелем. Врожденный гиперинсулинизм встречается достаточно редко – 1 случай на 50 тыс. Новорожденных. Приобретенная форма заболевания развивается в возрасте 35-50 лет и чаще поражает лиц женского пола. Гипогликемическая болезнь протекает с периодами отсутствия выраженной симптоматики (ремиссия) и с периодами развернутой клинической картины (приступы гипогликемии).

Гиперинсулинизм
Симптомы
Гипогликемия. Понос (диарея). Потливость. Раздражительность. Рвота. Судороги. Тремор. Эмоциональная лабильность.
Причины
Врожденная патология возникает вследствие внутриутробных аномалий развития, задержки роста плода, мутаций в геноме. Причины возникновения приобретенной гипогликемической болезни разделяют на панкреатические, приводящие к развитию абсолютной гиперинсулинемии, и непанкреатические, вызывающие относительное повышение уровня инсулина. Панкреатическая форма болезни встречается при злокачественных или доброкачественных новообразованиях, а также гиперплазии бета-клеток поджелудочной железы. Непанкреатическая форма развивается при следующих состояниях:
• Нарушения в режиме питания. Длительное голодание, повышенная потеря жидкости и глюкозы (поносы, рвота, период лактации), интенсивные физические нагрузки без потребления углеводной пищи вызывают резкое снижение уровня сахара в крови. Чрезмерное употребление в пищу рафинированных углеводов увеличивает уровень сахара крови, что стимулирует активную выработку инсулина.
• Поражение печени различной этиологии (рак, жировой гепатоз, цирроз) приводит к снижению уровня гликогена, нарушению обменных процессов и возникновению гипогликемии.
• Бесконтрольный прием сахароснижающих препаратов при сахарном диабете (производных инсулина, сульфанилмочевины) вызывает медикаментозную гипогликемию.
• Эндокринные заболевания, приводящие к снижению уровня контринсулиновых гормонов (АКТГ, кортизол): гипофизарный нанизм, микседема, болезнь Аддисона.
• Недостаток ферментов, участвующих в процессах обмена глюкозы (печеночная фосфорилаза, почечная инсулиназа, глюкозо-6-фосфатаза) вызывает относительный гиперинсулинизм.
Патогенез
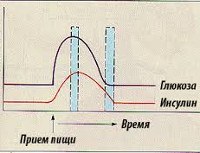
Глюкоза является главным питательным субстратом центральной нервной системы и необходима для нормального функционирования головного мозга. Повышенный уровень инсулина, накопление гликогена в печени и торможение гликогенолиза приводит к снижению уровня глюкозы в крови. Гипогликемия вызывает торможение метаболических и энергетических процессов в клетках головного мозга. Происходит стимуляция симпатоадреналовой системы, увеличивается выработка катехоламинов, развивается приступ гиперинсулинизма (тахикардия, раздражительность, чувство страха). Нарушение окислительно-восстановительных процессов в организме приводит к снижению потребления кислорода клетками коры головного мозга и развитию гипоксии (сонливость, заторможенность, апатия). Дальнейший дефицит глюкозы вызывает нарушение всех обменных процессов в организме, увеличение притока крови к мозговым структурам и спазм периферических сосудов, что может привести к инфаркту. При вовлечении в патологический процесс древних структур мозга (продолговатый и средний мозг, варолиев мост) развиваются судорожные состояния, диплопия, а также нарушение дыхательной и сердечной деятельности.
Классификация
В клинической эндокринологии наиболее часто используется классификация гиперинсулинемии в зависимости от причин возникновения заболевания:
• Первичный гиперинсулинизм (панкреатический, органический, абсолютный) является следствием опухолевого процесса или гиперплазии бета-клеток островкового аппарата поджелудочной железы. Повышению уровня инсулина в 90% способствуют доброкачественные новообразования (инсулинома), реже – злокачественные (карцинома). Органическая гиперинсулинемия протекает в тяжелой форме с выраженной клинической картиной и частыми приступами гипогликемии. Резкое понижение уровня сахара в крови возникает утром, связано с пропуском приема пищи. Для данной формы заболевания характерна триада Уиппла: симптомы гипогликемии, резкое снижение сахара в крови и купирование приступов введением глюкозы.
• Вторичный гиперинсулинизм (функциональный, относительный, внепанкреатический) связан с дефицитом контринсулярных гормонов, поражением нервной системы и печени. Приступ гипогликемии возникает по внешним причинам: голодание, передозировка гипогликемических препаратов, интенсивная физическая нагрузка, психоэмоциональное потрясение. Обострения болезни возникают нерегулярно, практически не связаны с приемом пищи. Суточное голодание не вызывает развернутой симптоматики.
Возможные осложнения
Осложнения можно условно разделить на ранние и поздние. К ранним осложнениям, возникающим в ближайшие часы после приступа, относят инсульт, инфаркт миокарда вследствие резкого снижения метаболизма сердечной мышцы и головного мозга. В тяжелых ситуациях развивается гипогликемическая кома. Поздние осложнения проявляются спустя несколько месяцев или лет от начала болезни и характеризуются нарушением памяти и речи, паркинсонизмом, энцефалопатией. Отсутствие своевременного диагностики и лечения заболевания приводит к истощению эндокринной функции поджелудочной железы и развитию сахарного диабета, метаболического синдрома, ожирения. Врожденный гиперинсулинизм в 30% случаев приводит к хронической гипоксии головного мозга и снижению полноценного умственного развития ребенка.
Диагностика
Диагностика основывается на клинической картине (потеря сознания, тремор, психомоторное возбуждение), данных анамнеза заболевания (время начала приступа, его связь с приемом пищи). Эндокринолог уточняет наличие сопутствующих и наследственных заболеваний (жировой гепатоз, сахарный диабет, синдром Иценко-Кушинга), после чего назначает лабораторные и инструментальные исследования. Пациенту проводится суточное измерение уровня глюкозы крови (гликемический профиль). При выявлении отклонений выполняют функциональные пробы. Проба с голоданием используется для дифференциальной диагностики первичного и вторичного гиперинсулинизма. Во время теста измеряют С-пептид, иммунореактивный инсулин (ИРИ) и глюкозу в крови. Повышение данных показателей свидетельствует об органическом характере болезни.
Для подтверждения панкреатической этиологии заболевания проводят тесты на чувствительность к толбутамиду и лейцину. При положительных результатах функциональных проб показано УЗИ, сцинтиграфия и МРТ поджелудочной железы. При вторичном гиперинсулинизме для исключения новообразований других органов выполняют УЗИ брюшной полости, МРТ головного мозга.
Дифференциальная диагностика
Дифференциальная диагностика гипогликемической болезни проводится с синдромом Золлингера-Эллисона, началом развития сахарного диабета 2 типа, неврологическими (эпилепсия, новообразования головного мозга) и психическими (неврозоподобные состояния, психоз) заболеваниями.
Лечение
Тактика лечения зависит от причины возникновения гиперинсулинемии. При органическом генезе показано хирургическое лечение: частичная резекция поджелудочной железы или тотальная панкреатэктомия, энуклеация новообразования. Объем оперативного вмешательства определяется местоположением и размерами опухоли. После операции обычно отмечается транзиторная гипергликемия, требующая медикаментозной коррекции и диеты с пониженным содержанием углеводов. Нормализация показателей наступает через месяц после вмешательства. При неоперабельных опухолях проводят паллиативную терапию, направленную на профилактику гипогликемии. При злокачественных новообразованиях дополнительно показана химиотерапия.
Функциональный гиперинсулинизм в первую очередь требует лечения основного заболевания, вызвавшего повышенную продукцию инсулина. Всем больным назначается сбалансированная диета с умеренным снижением потребления углеводов (100-150 гр. В сутки). Отдается предпочтение сложным углеводам (ржаные хлебцы, макароны из твердых сортов пшеницы, цельнозерновые крупы, орехи). Питание должно быть дробным, 5-6 раз в день. В связи с тем, что периодические приступы вызывают у пациентов развитие панических состояний, рекомендована консультация психолога. При развитии гипогликемического приступа показано употребление легкоусвояемых углеводов (сладкий чай, конфета, белый хлеб). При отсутствии сознания необходимо внутривенное введение 40 % раствора глюкозы. При судорогах и выраженном психомоторном возбуждении показаны инъекции транквилизаторов и седативных препаратов. Лечение тяжелых приступов гиперинсулинизма с развитием комы осуществляют в условиях реанимационного отделения с проведением дезинтоксикационной инфузионной терапии, введением глюкокортикоидов и адреналина.
Профилактика
Профилактика гипогликемической болезни включает в себя сбалансированное питание с интервалом в 2-3 часа, употребление достаточного количества питьевой воды, отказ от вредных привычек, а также контроль уровня глюкозы. Для поддержания и улучшения обменных процессов в организме рекомендованы умеренные физические нагрузки с соблюдением режима питания.
Прогноз
Прогноз при гиперинсулинизме зависит от стадии заболевания и причин, вызывавших инсулинемию. Удаление доброкачественных новообразований в 90% случаев обеспечивают выздоровление. Неоперабельные и злокачественные опухоли вызывают необратимые неврологические изменения и требуют постоянного контроля за состоянием пациента. Лечение основного заболевания при функциональном характере гиперинсулинемии приводит к регрессии симптомов и последующему выздоровлению.
Источник
Рубрика МКБ-10: E16.1
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E15-E16 Другие нарушения регуляции глюкозы и внутренней секреции поджелудочной железы / E16 Другие нарушения внутренней секреции поджелудочной железы
Определение и общие сведения[править]
Врожденный гиперинсулинизм
Синонимы: врожденный изолированный гиперинсулинизм
Врожденный изолированный гиперинсулинизм – редкое эндокринное заболевание, является наиболее частой причиной тяжелой и стойкой гипогликемии в неонатальном периоде и раннем младенчестве. Врожденный гиперинсулинизм характеризуется чрезмерной или неконтролируемой секрецией инсулина и повторяющимися эпизодами глубокой гипогликемии, требующей неотложного и интенсивного лечения для предотвращения неврологических осложнений.
Врожденный изолированный гиперинсулинизм включает в себя 2 различных формы заболевания: чувствительный к диазоксиду диффузный гиперинсулинизм и диазоксид-резистентный гиперинсулинизм.
Распространенность оценивается в 1/50 000 живорождений, но она может достигать 1/2500 в популяциях с близкородственными браками.
Этиология и патогенез[править]
Девять генов ассоциированы с развитием с врожденного изолированного гиперинсулинизма, среди них наиболее часто встречаются дефекты в генах ABCC8 и KCNJ11, кодирующих АТФ-чувствительный калиевый канал в бета-клетках поджелудочной железы.
Клинические проявления[править]
Возраст манифестации врожденного гиперинсулинизма варьируется от рождения до ранней зрелости, но чаще всего в неонатального периоде. Новорожденные, часто крупные при рождении, имеют низкую толерантность к голоданию и стойкую гипогликемию. Гипогликемические эпизоды варьируются от легких (вялость, гипотония и раздражительность) до тяжелых и потенциально фатальных эпизодов с апноэ, судорогами или комой, которые приводят к неврологическим осложнениям. При позднем начале врожденного гиперинсулинизма пациенты обычно проявляют признаки гипогликемии (бледность, профузная потливость и тахикардия). В некоторых случаях гипогликемия может быть спровоцирована анаэробным упражнением (индуцированный нагрузкой гиперинсулинизм) или приемом богатой белками пищи (синдром гиперинсулинизм – гипераммонемия и гиперинсулинизм вследствие дефицита 3-гидроксилацил-КоА-дегидрогеназы.
Другие формы гипогликемии: Диагностика[править]
Стойкие гипогликемические эпизоды (которые требуют внутривенного введения раствора глюкозы >8 мг/кг/мин для поддержания нормогликемии) и чувствительность к глюкагону – являются очень показательными для врожденного гиперинсулинизма. Во время гипогликемических эпизодов (гликемия <3 ммоль/л) обнаруживается сывороточный инсулин/С-пептид, низкие кетоновые тела, снижены жирные кислоты и аминокислоты с разветвлённой цепью. Позднее начало врожденного гиперинсулинизма может потребовать проведения провокационных тестов (например, прием глюкозы или лейцина, физические упражнения). Случаи, не реагирующие на прием диазоксида, должны быть отнесены к фокальному или диффузному гиперинсулинизму с помощью генетического тестирования (мутации ABCC8/KCNJ11) и проведения позитронной эмиссионной томографии.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает транзиторную гиперинсулинемическую гипогликемию у новорожденных от матерей с сахарным диабетом или в результате перинатального стресса. Многие синдромы, сопровождаемые гипогликемией, следует учитывать при дифференциальном диагнозе врожденной гипогликемии с поздним началом: врожденное расстройство гликозилирования Ia и Ib (PMM2-CDG и MPI-CDG), синдромы Беквита-Видемана, Перлмана, резистентности к инсулину, синдромы Сотоса, Тимоти, Унидины и Ашера типа 1. Инсулинома и гипогликемия, индуцированная лекарственными средствами (бета-блокаторы, факторы роста лейкоцитов) также должны приниматься во внимание при врожденной гипогликемии с поздним началом.
Другие формы гипогликемии: Лечение[править]
Нормогликемия должна быть быстро восстанавлена и поддерживаться для предотвращения необратимого повреждения головного. В тяжелых случаях можно использовать глюкагон. Диазоксид является средством первой линии, октреотид добавляется в качестве дополнения. Резекция поджелудочной железы предлагается для фокальной врожденной гипергликемии (локализована с помощью ПЭТ. Практически полная панкреаэктомия может быть предложена пациентам, резистентным к диете и лекарственной терапии. Пациентов с реакцией на диазоксид оценивают на устойчивость к голоданию, а затем тщательно мониторируют рост и развитие.
Прогноз
Долгосрочные осложнения включают в себя неврологические осложнения и в случаях субтотальной панкреатектомии – непереносимость глюкозы и сахарный диабет.
Профилактика[править]
Прочее[править]
Гипогликемия, вызванная употреблением алкоголя
Прием алкоголя — распространенная причина тяжелой гипогликемии у грудных детей и детей старшего возраста. Ребенок может незаметно от взрослых выпить алкогольный напиток во время вечеринки. В этом случае гипогликемия обычно возникает на следующее утро. Иногда родители сами дают ребенку пиво или вино.
Превращение этанола в ацетальдегид катализируется алкогольдегидрогеназой. Кофактором этого фермента служит НАД — вещество, необходимое для глюконеогенеза. Прием этанола приводит к быстрому расходованию НАД и резкому торможению глюконеогенеза в печени. Этанол вызывает гипогликемию только после 6—8-часового голодания (когда запас гликогена в печени иссякает).
При легкой или умеренной гипогликемии ребенку дают питье и пищу, богатые глюкозой. Тяжелую гипогликемию устраняют в/в инфузией глюкозы. После единичного приступа гипогликемии, если установлен факт употребления алкоголя, обследовать ребенка не требуется.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
1. Becker KL, et al (eds). Principles and Practice of Endocrinology and Metabolism. Philadelphia: Lippincott, 1990. Pp. 1074.
Действующие вещества[править]
Источник
Гиперинсулинизм иначе называется гипогликемической болезнью. Патологическое состояние может быть приобретенным или врожденным. Во втором случае заболевание встречается крайне редко, а именно — один случай на 50000 новорожденных. Приобретенная же форма гиперинсулинизма формируется обычно в возрасте от 35 до 50 лет и чаще всего поражает представительниц женского пола.
Гиперинсулинизм: что это такое?
Гиперинсулинизм (или гипогликемическая болезнь) возникает, когда в клетках поджелудочной железы происходит избыточная секреция гормона инсулина. Иногда эту болезнь называют «сахарный диабет наоборот». Как известно, глюкоза является основным питательным элементом для центральной нервной системы и, в частности, головного мозга.
И когда в силу разных причин повышается концентрация инсулина, происходит скопление гликогена в печеночных тканях и замедляется гликогенолиз, происходит снижение значений глюкозы в крови человека. По МКБ-10 гиперинсулинизм имеет код Е16.1. Патология может быть врожденной или приобретенной (заболевают чаще всего женщины среднего и старшего возраста).
Этиология
Целесообразно различать две формы гиперинсулинизма – органический и функциональный. Органический гиперинсулинизм вызывается инсулинпродуцирующими опухолями островков ПЖ. Функциональный гиперинсулинизм возникает под действием различных алиментарных раздражителей и сопровождается развитием гипогликемии через определенное время после приема пищи.
При этом следует иметь в виду, что гипогликемия может наблюдаться при патологических состояниях, нередко характеризующихся повышенной чувствительностью тканей к инсулину или недостаточностью контринсулярных гормонов.
Гипогликемия осложняет течение некоторых эндокринных заболеваний (пангипогаггуитаризм, аддисонова болезнь, гипотиреоз, тиреотоксикоз и др.), а также ряда соматических болезней (цирроз печени, ХГ, жировая дистрофия печени, ХПН).
Гиперинсулинемия – причины, симптомы, лечение, диагностика заболевания
Если доктор подозревает, что развивается гиперинсулинемия, причины, симптомы, лечение, диагностика – главное, что его интересует.
Как известно, это состояние, которое характеризуется повышением специфического гормона, контролирующего углеводный метаболизм – инсулина. При этом происходит изнашивание продуцирующего органа – поджелудочной железы.
Заболевание провоцирует значительное нарушение функционирования, что сильно сказывается на самочувствии больного. Код по МКБ-10 – Е16.1.
Заключение
Патологические процессы в тканях поджелудочной железы влекут тяжелые последствия. Только адекватная терапия способна предотвратить их развитие.
Заниматься самолечением или искать народные способы нельзя. Такой подход к терапии часто провоцирует усугубление ситуации и ухудшение самочувствия больного. Подробную информацию можно получить в этом видеоролике:
Источник: https://BezDiabet.ru/simptomyi/2171-giperinsulinemii-prichinyi-simptomyi-lechenie-diagnostika.html
Причины
Основным патогенетическим звеном в развитии заболевания является повышенная секреция инсулина, вызывающая возникновение гипогликемических приступов. Симптомы гипогликемии обусловлены нарушением энергетического гомеостаза. Наиболее чувствительны к снижению концентрации глюкозы в крови центральная и вегетативная нервные системы.
Нарушение энергетических процессов с развитием клинических симптомов вследствие недостаточного поступления глюкозы обычно наступает при падении ее концентрации в крови ниже 2,5 ммоль/л.
Приобретенная форма патологии вызывается такими факторами:
- Опухоли в островках Лангерганса.
- Другие новообразования, синтезирующие инсулиноподобные вещества.
- Опухоли соединительных тканей, поглощающие глюкозу.
- Чрезмерное употребление сахаропонижающих лекарств при СД.
- Эндокринопатии, вызывающие снижение АКТГ, кортизола.
- Уменьшение процесса синтеза контринсулярных гормонов.
- Нарушения функционирования печени, поджелудочной железы.
- Изменение пищевых привычек.
Классификация
В клинической эндокринологии наиболее часто используется классификация гиперинсулинизма в зависимости от причин возникновения заболевания:
- Первичный гиперинсулинизм (панкреатический, органический, абсолютный) является следствием опухолевого процесса или гиперплазии бета-клеток островкового аппарата поджелудочной железы. Повышению уровня инсулина в 90% способствуют доброкачественные новообразования (инсулинома), реже – злокачественные (карцинома). Органическая гиперинсулинемия протекает в тяжелой форме с выраженной клинической картиной и частыми приступами гипогликемии. Резкое понижение уровня сахара в крови возникает утром, связано с пропуском приема пищи. Для данной формы заболевания характерна триада Уиппла: симптомы гипогликемии, резкое снижение сахара в крови и купирование приступов введением глюкозы.
- Вторичный гиперинсулинизм (функциональный, относительный, внепанкреатический) связан с дефицитом контринсулярных гормонов, поражением нервной системы и печени. Приступ гипогликемии возникает по внешним причинам: голодание, передозировка гипогликемических препаратов, интенсивная физическая нагрузка, психоэмоциональное потрясение. Обострения болезни возникают нерегулярно, практически не связаны с приемом пищи. Суточное голодание не вызывает развернутой симптоматики.
Профилактические рекомендации
Контроль веса поможет избежать повышения уровня гормона в крови.
Здоровый образ жизни поможет избежать многих заболеваний, особенно, гиперинсулинизма. Профилактика включает:
- здоровую еду, без синтетических добавок, красителей и спиртного;
- регулярный мониторинг состояния здоровья;
- контроль веса;
- повседневные занятия спортом;
- прогулки на свежем воздухе.
Если есть склонности к появлению диабета либо других проблем, связанных с обменными процессами в организме, легче поменять образ жизни, нежели потом лечить последствия. Стоит помнить, что такие болезни не проходят бесследно и всегда оставляют отпечаток, у некоторых больных лечение длится всю жизни. При этом включается медикаментозная терапия и строгие пищевые ограничения.
Симптомы гиперинсулинизма
Заболевание способствует резкому набору массы тела, поэтому большинство диет оказываются неэффективными. Жировые отложения у женщин образуются в зоне талии, а также брюшной полости. Это вызвано большим депо инсулина, хранящегося в форме специфического жира (триглицерида).
Проявления гиперинсулинизма во многом схожи с признаками, развивающимися на фоне гипогликемии. Начало приступа характеризуется повышением аппетита, слабостью, потливостью, тахикардией и ощущением голода.
Впоследствии присоединяется паническое состояние, при котором отмечается присутствие страха, тревоги, дрожи в конечностях и раздражительности. Затем возникают дезориентация на местности, онемение в конечностях, возможно появление судорог. Отсутствие лечения может привести к потере сознания и коме.
| Степени | Симптомы |
| Легкая | Она характеризуется отсутствием каких-либо признаков в периоды между приступами, но при этом продолжает органически поражать кору головного мозга. Пациент отмечает ухудшение состояния не менее 1 раза на протяжении календарного месяца. Для купирования приступа достаточно применить соответствующие лекарственные препараты или употребить сладкую пищу |
| Средняя | Частота возникновения приступов – несколько раз в месяц. Человек может потерять сознание в этот момент или впасть в кому |
| Тяжелая | Такая степень болезни сопровождается необратимыми поражениями головного мозга. Приступы часто возникают и практически всегда приводят к потере сознания |
Проявления гиперинсулизма практически не отличаются у детей и взрослых людей. Особенностью течения болезни у маленьких пациентов является развитие приступов на фоне более низких показателей гликемии, а также высокая частота их повторения. Результатом постоянных обострений и регулярного купирования такого состояния препаратами становится нарушение психического здоровья у детей.
Врожденный гиперинсулинизм (ВГИ) | Справка.Неинвалид.ru
Врожденный гиперинсулинизм – это наследственное заболевание, при котором поджелудочная железа по тем или иным причинам вырабатывает слишком большое количество инсулина. А это, в свою очередь, приводит к развитию гипогликемий – патологическому снижению уровня глюкозы в крови.
За выработку инсулина отвечают бета-клетки поджелудочной железы. В норме, когда человек поел и уровень сахара (глюкозы) в крови поднялся, начинается выработка инсулина. Глюкоза – основной источник энергии для всех клеток организма, а инсулин обеспечивает поступление этоу энергии к клеткам.
При врожденном гиперинсулинизме эта связь оказывается нарушенной.
Инсулин вырабатывается вне зависимости от поступления глюкозы извне и удаляет ее из кровотока быстрее, чем она успевает попасть к клеткам мозга или мышц.
В результате ее концентрация падает до критической – возникает гипогликемия, а при неоказании своевременной помощи и гипогликемическая кома, способная привести к летальному исходу.
Опасность врожденного гиперинсулинизма и в том, что головному мозгу перманентно не хватает энергии.
Таким образом, центральная нервная система угнетается, что приводит к ряду серьезных неврологических нарушений у детей, особенно в раннем возрасте: задержка психомоторного развития, эпилепсия, проблемы со зрением вплоть до слепоты, детский церебральный паралич (ДЦП). Однако при своевременной диагностике и адекватном лечении всех этих сложностей можно избежать.
Заболевание относится к редким (орфанным), встречается примерно у 1 на 10000 новорожденных и считается наследственным. Выявлено, по меньшей мере, 9 генов, мутации в которых приводят к развитию этого заболевания. Однако почти в половине случаев диагностированного гиперинсулимизма причина так и не была выяснена.
Различают две основных формы врожденного гиперинсулинизма:
- диффузная – когда все бета-клетки в поджелудочной железе выделяют слишком много инсулина;
- фокальная – когда очаговое скопление бета-клеток секретирует избыточный инсулин.
В большинстве случаев заболевание наследуется по аутосомно-рецессивному типу: оба родителя являются здоровыми носителями дефектного гена. Вероятность рождения больного ребенка составляет 25%.
Диффузная форма может наследоваться и по аутосомно-доминантному типу – если один из родителей болен.
Фокальная форма заболевания предположительно связана с новой мутацией, возникшей во время эмбрионального развития.
Симптомы
Новорожденные с врожденным гиперинсулинизмом обычно крупнее, чем предписано физиологической нормой, и очень быстро набирают лишний вес. Симптомы врожденного гиперинсулинизма могут проявляться уже в первые дни или недели жизни ребенка или в период до достижения им трехлетнего возраста. В классическом варианте это тяжелые гипогликемии, обычно возникающие натощак.
Опасность врожденного гиперинсулинизма заключается в том, что в младенческом возрасте никакой особенной симптоматики может не наблюдаться.
Вялое сосание, состояние постоянной сонливости, нарушения дыхания типа апноэ u001e все эти признаки педиатры могут связывать с другими заболеваниями.
Как правило, самым очевидным и первым симптомом, заставляющим врачей насторожиться, являются судороги у новорожденных и синюшный цвет кожи.
По мере роста симптоматика становится шире:
- Постоянное чувство голода;
- Учащенное сердцебиение (тахиакардия);
- Тремор рук и ног;
- Тошнота, головокружения;
- Вялость, головная боль, сонливость, обмороки;
- Покалывание и онемение рук и ног (парестезии);
- Боли в животе;
- Повышенная потливость;
- Снижение концентрации внимания.
Лечение
задача терапии – достижение и сохранение нормального уровня глюкозы в крови – нормогликемии. Этот результат может достигаться за счет питания, лекарственной терапии и хирургического вмешательства.
Как правило, если ВГИ носит легкую форму, нормального уровня глюкозы у детей можно добиться частым дробным кормлением. Для грудных детей либо в грудное молоко, либо в молочные смеси можно добавлять специальные фортификаторы, обогащенные углеводами. Также между кормлениями детей выпаивают пятипроцентным раствором глюкозы.
Лекарственная терапия подключается, если не удается добиться нормального уровня глюкозы с помощью питания. Подбор лекарств всегда индивидуален и производится в несколько этапов, с отслеживанием реакции пациента на тот или иной препарат. Все они, так или иначе, подавляют секрецию инсулина.
В России для терапии ВГИ чаще всего используют аналоги соматостатина и глюкагон. При этом постоянно проводится мониторинг гликемии и коррекция дозировок.
Глюкагон – аналог одноименного гормона – обладает самым мощным эффектом и может применяться как скоропомощное средство: когда ребенок потерял сознание, необходимо сделать подкожную инъекцию глюкагона и вызвать скорую.
Однако бывают ситуации, когда заболевание требует хирургического лечения. Оно заключается в полном или частичном удалении поджелудочной железы и требуется обычно либо при фокальной форме врожденного гиперинсулинизма, когда есть патологический участок железы, подлежащий удалению, либо когда форма заболевания обусловливает полную резистентность к лекарствам.
Возможно полное излечение, если очаг удален целиком. А во втором случае, как правило, удаляют почти всю поджелудочную железу – 98% тканей. И тут результаты различны: одни больные достигают стойкой нормогликемии. Другие продолжают принимать препараты типа соматостатина. Однако и у тех, и у других практически всегда развивается инсулинозависимый сахарный диабет.
Несмотря на то, что врожденный гиперинсулинизм – заболевание хроническое, оно вовсе не обязательно может быть пожизненным. Правильное питание и правильно подобранное лечение позволяют большинству пациентов вести обычный образ жизни.
Как с этим жить
Поскольку основное течение болезни приходится, как правило, на младенческий и детский возраст, родители должны помнить несколько основных правил.
Как правило, у малышей с ВГИ выявляется и рефлюксная болезнь: они не могут получить достаточное питание обычным способом.
Проблема решается постановкой назогастрального зонда – трубочки, которая через нос проходит прямо в пищевод и желудок, или гастростомы – через которую питательную смесь можно будет вливать непосредственно в желудок.
Не стоит этого бояться: в подавляющем большинстве случаев это временная мера – до подбора адекватной терапии.
Обязательный ритуал пациентов в ВГИ – регулярное измерение уровня сахара. В норме – три-четыре раза в сутки. Если ребенок заболел какой-то вирусной инфекцией, устал, не выспался, испытывает стресс – каждые два-три часа. Сахар измеряется перед едой. Лучше всего вести дневник – каждое измерение записывать, чтобы потом можно было отследить динамику для корректировки терапии.
Самый низкий безопасный показатель уровня глюкозы в крови – 3,5 ммоль/л. Если показатель (например, на фоне стресса) приближается к этим цифрам, ребенка срочно необходимо напоить сладким или накормить, даже если не пришло время кормления или ребенок не голоден. Ниже этого показателя глюкоза упасть не должна.
Всегда под рукой должна быть еда и сладкое питье. Даже если кажется, что все это в любой момент можно купить, необходимо перестраховаться. Также при любом выходе, а тем более, выезде из дома с собой, помимо еды, должны быть глюкометр, препараты, которые принимает ребенок, доза глюкагона для экстренного введения, раствор глюкозы для питья (30-40-процентный).
Взрослые, которые рядом с ребенком (родители, опекуны, педагоги), должны быть в курсе скоропомощных мер в случае резкого ухудшения состояния. Вот, что можно сделать:
- Выдавить в рот глюкогель – сладкий гель с высоким содержанием глюкозы;
- Сахар в куске – дать рассосать;
- Напоить 20- или 40-%-ным раствором глюкозы;
- Дать рассосать таблетку глюкозы.
Все эти меры применимы, если ребенок в сознании. Если нет – надо сделать подкожную инъекцию глюкагона (соответственно, доза всегда должна быть с собой). Об этом надо преупредить и учителей в школе. Кроме того педагоги должны знать, что ребенку необходимы частые приемы пищи (в том числе – и на уроке). Он может брать с собой, например, жидкое высокоуглеводное питание.
Всем пациентам с ВГИ рекомендуется носить бейджик с указанием имени и рекомендациями по оказанию экстренной медицинской помощи, телефона доверенного лица.
Полезные сайты
https://congenitalhi.org/ — международная организация пациентов с ВГИ https://alfa-endo.ru/ — национальная благотворительная программа помощи детям с эндокринными заболеваниями (информационный портал) https://www.
.com/pages/Congenital-HyperinsulinismInternational/138424716215911 — сообщество в Фейсбуке https://.com/club60338674 — русскоязычный форум для родителей в ВК https://hypoglycemia.mybb.
ru/ — русскоязычный форум по ВГИ
Осложнения
Осложнения можно условно разделить на ранние и поздние. К ранним осложнениям, возникающим в ближайшие часы после приступа, относят инсульт, инфаркт миокарда вследствие резкого снижения метаболизма сердечной мышцы и головного мозга. В тяжелых ситуациях развивается гипогликемическая кома.
Поздние осложнения проявляются спустя несколько месяцев или лет от начала болезни и характеризуются нарушением памяти и речи, паркинсонизмом, энцефалопатией. Отсутствие своевременного диагностики и лечения заболевания приводит к истощению эндокринной функции поджелудочной железы и развитию сахарного диабета, метаболического синдрома, ожирения.
Врожденный гиперинсулинизм в 30% случаев приводит к хронической гипоксии головного мозга и снижению полноценного умственного развития ребенка.
Гиперинсулинемия: причины, симптомы, лечение и диагностика
Гиперинсулинемия – это нездоровое состояние организма, при котором уровень инсулина в крови превышает нормальное значение. Ес
