Гипоталамический синдром с ожирением 1 степени
Гипоталамическое ожирение — патологическое состояние, для которого характерно значительное увеличение массы тела. Причиной является нарушение эндокринной регуляции на уровне гипоталамо-гипофизарных структур центральной нервной системы. Болезнь сопровождается гормональным дисбалансом и протекает с полиморфизмом симптомов. Комплексная терапия включает диету, медикаментозную и гормональную коррекцию, а также хирургическое лечение с помощью бариатрической операции.
Гипоталамическое ожирение: суть проблемы
При описании сути проблемы пойдем от обратного, то есть от алиментарного ожирения. При алиментарной форме заболевания причиной набора лишнего веса становится переедание в комплексе с низкой двигательной активностью. Многочисленные гормональные нарушения, которые возникают на фоне переедания, вторичны. Первопричина болезни — нарушение пищевого поведения.
Причиной гипоталамического ожирения становятся сбои в эндокринной системе. Дисбаланс секреции гормонов в данном случае является не следствием, а причиной переедания. Именно гормональный дисбаланс вынуждает человека много есть, поскольку нарушается регуляция чувства голода и насыщения, именно он способствует депонированию липидов в жировой ткани.
Поскольку диета не восстанавливает гормональный дисбаланс, правильное питание недостаточно эффективно. Да, диета необходима, но кроме сбалансированного питания пациенту требуется комплексная помощь специалистов, в том числе гормональная коррекция лекарственными препаратами. По показаниям проводится хирургическое лечение.
Причины гипоталамического ожирения
Особенность заболевания в том, что причиной гормонального дисбаланса становится дисфункция гипоталамических структур. Здесь необходимо сделать пояснение для людей, которые недостаточно хорошо разбираются в механизмах гормональной регуляции.
Функция эндокринных желез регулируется центральными структурами, расположенными в гипоталамусе и гипофизе. Гипоталамус продуцирует рилизинг-факторы, или либерины, которые контролируют секрецию тропных гормонов гипофиза. Те, в свою очередь, регулируют синтез гормонов, вырабатываемых железами внутренней секреции (тестостерон, кортизол, тироксин, другие).
При гипоталамическом ожирении имеет место дисфункция на уровне гипоталамуса/гипофиза, то есть на уровне центральных, основополагающих регуляторных структур. По этой причине данное заболевание, как правило, сопровождается множественными нарушениями гормонального фона, характеризуется полиморфизмом симптомов и плохо поддается медикаментозной коррекции.
Причиной дисфункции гипоталамо-гипофизарных центров может быть:
- Черепно-мозговая травма в анамнезе.
- Генетическая предрасположенность.
- Инфекционные заболевания, в том числе нейроинфекции.
- Поражение центральной нервной системы токсинами.
- Опухолевые процессы, в том числе микроскопические, не выявляемые при диагностике.
Установить причину болезни с помощью диагностических процедур не всегда удается. Диагностика выявляет те гормональные нарушения, которые приводят к набору лишнего веса и появлению других симптомов заболевания, но первопричина дисбаланса часто остается неизвестной.
Патогенез
Какие гормональные нарушения диагностируются при данном заболевании? Поскольку гипоталамус прямо или опосредованно контролирует работу практически всех эндокринных органов, гипоталамическая дисфункция ведет к множественным изменениям гормонального профиля:
- Повышается секреция кортизола, гормона коры надпочечников. Кортизол обладает катаболическим действием, разрушает мышцы, стимулирует депонирование жиров.
- Снижается секреция тиреоидных гормонов. Гормоны щитовидной железы (тироксин, Т3) влияют на все звенья метаболизма, в особенности на энергетический обмен. При снижении выработки Т4/Т3 замедляется обмен веществ, уменьшается расход калорий, ускоряется аккумуляция жиров.
- Снижается уровень половых гормонов. У мужчин падает секреция тестостерона, который стимулирует расщепление жира. У женщин наблюдается дисбаланс секреции эстрогенов и прогестерона.
- Повышается секреция пролактина. Пролактин влияет на развитие грудных желез. Повышенная секреция пролактина сопровождается увеличением груди за счет жировой ткани как у женщин, так и у мужчин.
- Снижается чувствительность клеток к инсулину. Это звено патогенеза влияет не только на углеводный и жировой обмен, но также приводит к развитию диабета 2 типа.
Очевидно, что гипоталамическое ожирение — крайне сложная медицинская проблема с комплексным нарушением функции всех звеньев эндокринной системы. Лечением должны руководить опытные специалисты, самолечение недопустимо.
Клинические признаки (симптомы)
Гипоталамическое ожирение характеризуется полиморфизмом симптомов. Набор лишнего веса — лишь вершина айсберга. «Под водой» скрывается дисфункция многих органов, которая проявляется следующими клиническими признаками:
- Злокачественное ожирение, не поддающееся коррекции диетой.
- Усиленное потоотделение.
- Бессонница, различные формы нарушения сна.
- Низкая работоспособность, хроническая усталость, головные боли.
- Тревожность, беспричинное беспокойство.
- Склонность к депрессии.
- Пигментные пятна на коже.
- Артериальная гипертензия или пониженное давление.
- Уменьшение мышечной массы.
- Дисфункция репродуктивной системы, нарушение потенции, снижение полового влечения.
- Бесплодие.
- Замедление роста волос у мужчин.
- Рост волос по мужскому типу у женщин.
- Нарушения менструального цикла.
- Увеличение молочных желез у мужчин.
- Недоразвитие первичных и вторичных половых признаков (у мужчин).
Характерный признак гипоталамического ожирения — появление темно-красных или синюшных полос на коже живота (стрии). Объясняется это быстрым ростом объема подкожной клетчатки с растяжением кожи. Специфика клинической картины зависит от типа заболевания, о чем рассказывается в следующем разделе.
Типы гипоталамического ожирения
Болезнь Иценко-Кушинга лежит в основе гипоталамического ожирения первого типа. В патогенезе ключевую роль играет усиление секреции аденокортикотропного гормона гипофиза, который в свою очередь стимулирует аномально высокую секрецию кортизола корой надпочечников.
При данной форме болезни выражена диспропорция между развитием туловища и конечностей. Избыток жировой ткани накапливается в области живота, шеи, лица, спины, плечевого пояса. Пациенты выглядят тучными, но руки и ноги у них худые.
Характерный симптом — «лунообразное» лицо из-за гипертрофии жировой ткани и стойких отеков. Артериальное давление, как правило, повышенное. Из-за снижения чувствительности рецепторов к инсулину у пациентов часто развивается диабет 2 типа. Больные склонны к депрессии, тревожным расстройствам. Многие страдают бессонницей.
Адипозо-генитальная дистрофия развивается при гипоталамическом ожирении второго типа. Болезнь поражает представителей мужского пола, в том числе молодых людей и мальчиков пубертатного периода, сопровождается снижением продукции тестостерона.
Характерные признаки — замедление развития первичных и вторичных половых признаков, увеличение груди, слабое развитие мышц. У таких пациентов часто не растут волосы на лице, недоразвит кадык, высокий голос. У мужчин уменьшается или отсутствует половое влечение, наблюдаются хронические проблемы с потенцией.
Болезнь Барракер-Симонса — редкая форма диэнцефального ожирения третьего типа, поражающая преимущественно женщин. Сопровождается атрофией подкожной клетчатки верхней половины тела (лицо, шея, грудь, плечи) при одновременной гипертрофии жировой ткани в области живота, ягодиц, бедер.
При данном заболевании у женщин нарушается менструальный цикл. Часто диагностируется бесплодие и гинекологические заболевания. Характерны угревые поражения кожного покрова, рост волос по андрогенному типу.
Комбинированное гипоталамическое ожирение 4 типа — заболевание, для которого характерны признаки перечисленных выше форм.
Гипоталамическое ожирение: лечение
Лечение гипоталамического ожирения включает общие мероприятия, направленные на увеличение расхода энергии, снижение калорийности питания, медикаментозную коррекцию метаболических расстройств, гормональную терапию. При ожирении 3 или 4 степени пациенту может быть рекомендовано хирургическое лечение с помощью бариатрической операции.
Диета
Вне зависимости от типа заболевания пациенту следует придерживаться строгой диеты. Калорийность суточного рациона определяется из расчета 20 килокалорий на 1 кг массы тела. Питание дробное, небольшими порциями, 6 и более раз в сутки.
Из рациона в обязательном порядке исключаются легкоусвояемые продукты, простые углеводы, гидрогенизированный и кондитерский жир, жирные сорта мяса, рыбы, птицы, а также соусы, специи, усиливающие аппетит.
Профилактика гиподинамии
Повышение расхода калорий — эффективный метод симптоматического лечения. Приветствуются длительные пешие прогулки, плавание, аэробика. Бег не всегда показан, поскольку ударные нагрузки на суставы при наличии лишнего веса чреваты развитием дегенеративных заболеваний (артроз). Силовые тренировки умеренной интенсивности возможны с разрешения врача. Силовой тренинг укрепляет мышечную массу, которая при эндокринном ожирении часто недоразвита.
Медикаментозная терапия
Пациентам с нейроэндокринными расстройствами могут быть назначены следующие лекарственные препараты:
- Анорексигенные лекарства, уменьшающие аппетит.
- Липолитические средства, способствующие расщеплению жиров.
- Блокаторы всасывания жиров в пищеварительном тракте.
- Блокаторы всасывания углеводов.
- Гиполипидемические средства, нормализующие жировой обмен.
- Сахароснижающие препараты для нормализации углеводного обмена.
- Другие медикаменты.
Программа лекарственной терапии составляется после всесторонней диагностики и тщательного анализа клинической картины. Самолечение недопустимо.
Гормональное лечение
Схема гормональной коррекции всегда индивидуальна, она зависит от типа болезни, характера эндокринных нарушений. Исходя из особенностей патогенеза, в протокол гормональной терапии могут быть включены:
- Эстрогены, прогестерон.
- Антиэстрогенные средства.
- Анаболические стероиды.
- Антиандрогенные препараты.
- Блокаторы кортизола.
- Гормоны щитовидной железы.
- Инсулин.
- Блокаторы синтеза пролактина.
Протокол терапии составляется после полного анализа гормонального профиля. Самолечение недопустимо.
Хирургическое лечение ожирения
При тяжелых формах гипоталамического ожирения рассматривается вопрос о возможности хирургического лечения. Бариатрические операции являются дополнением к консервативной терапии, а не ее альтернативой.
Цель бариатрической операции — снижение потребления пищи, уменьшение усвоения питательных веществ. Для снижения потребления калорий проводятся рестриктивные операции:
- Регулируемое бандажирование желудка.
- Баллонирование желудка.
- Продольная резекция желудка.
- Гастропликация.
Пациентам с крайне тяжелым ожирением показано билиопанкреатическое шунтирование — операция, уменьшающая всасывание жиров в кишечнике за счет создания анастомоза между желудком и дистальным отделом тонкой кишки.
Клинические исследования доказали высокую эффективность бариатрической хирургии при лечении гипоталамического ожирения. Пациенты теряют от 65 % до 90 % лишнего веса; нормализуется обмен веществ, снижается риск развития опасных сердечно-сосудистых заболеваний.
Больше информации о хирургическом лечении диэнцефального ожирения вы получите на индивидуальной консультации хирурга в «Центре снижения веса». Филиалы медицинского центра расположены в Санкт-Петербурге и Сестрорецке.
Показания к операции
Индекс массы тела 30-35 кг/м2, а также возраст до 30 лет
ИМТ от 50 как первый этап лечения ожирения
Противопоказания
Онкологические заболевания;
Органическая патология пищевода;
Постоянный прием гормональных препаратов;
Источник
Изложенная ниже информация предназначена для ознакомления с вопросом. Предпринимать конкретные действия, направленные на снижение веса нужно только после консультации со специалистом, по грамотно составленной программе похудения. В клинике «Доктор Борменталь» применяется запатентованная методика снижения веса, с помощью которой похудело уже более полумиллиона человек — https://doctorbormental.ru/metodika/.
Расчет индекса массы тела
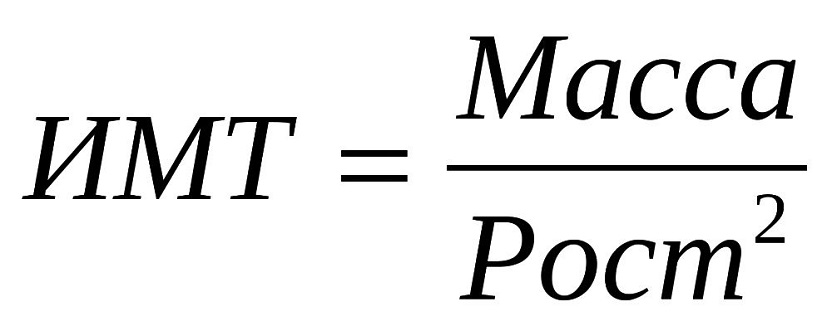
Расчет индекса массы тела осуществляется по формуле ИМТ = вес (кг)/рост2 (м). Нужно взять свой вес в килограммах, разделить на рост в метрах (например, на 1,65, если рост 165 см) и еще раз разделить на рост. Итоговое число — это ИМТ. Если ИМТ:
- менее 18,5: дефицит массы тела (кахексия, истощение)
- 18,5-24,9: идеальный вес
- 25-29,9: избыточный вес
- 30-34,9: ожирение 1 степени
- 35-39,9: ожирение 2 степени
- более 40: ожирение 3 степени (морбидное, от латинского morbis — смерть).
Кахексия и анорексия
Следует различать термины «кахексия» и «анорексия». Кахексия — истощение, может иметь различные причины, в первую очередь дефицит питания. Становится частым явлением, когда свирепствует голод. Анорексия — диагноз из группы расстройств пищевого поведения, характеризуется нарушением восприятия собственного тела и, как следствие, приема пищи. Кахексия не всегда сопровождается анорексией — у многих жителей блокадного Ленинграда была кахексия из-за дефицита питания, но не было анорексии.
Идеальный вес
Это не одна цифра, а диапазон 18,5 — 24,9 по ИМТ. Внутри диапазона могут скрываться разные цифры веса: например, при росте 165 см идеальным может оказаться вес 52 кг, и вес 67 кг. Почему же именно этот диапазон выбран идеальным? При таком диапазоне ИМТ наблюдается наименьший риск развития ассоциированных с ожирением заболеваний — гипертонии, сахарного диабета 2 типа, атеросклероз сосудов с его последствиями (инфаркт, инсульт). Соответственно, поддержание ИМТ внутри указанных рамок позволяет сохранить здоровье.
Избыточный вес
Избыточный вес с ИМТ 25-29,9 — это предвестник ожирения. Потенциально возможны 2 ситуации. Первая — человек большой период (вплоть до всей взрослой жизни) живет со стабильным избыточным весом. Такое бывает при гиперстеническом типе телосложения, или у спортсменов, долгие годы занимающихся силовыми видами спорта. В данном случае риск развития заболеваний остается невысоким.
Второй вариант — вес раньше лежал в нормальном диапазоне, но начал повышаться, и на данный момент времени находится в зоне избыточного веса. Этот вариант прогностически неблагоприятен. Исследования показывают, что при таком развитии событий большинство пациентов за 5-7 лет переходят из зоны избыточного веса в зону ожирения, а тело обрастает жиром по мужскому или женскому типу.
Ожирение 1 степени
Ожирение 1 степени: ИМТ 30-34,5. При таком весе сначала хорошо работают компенсаторные механизмы организма, показатели здоровья (уровень артериального давления, глюкозы крови, холестерина) остаются удовлетворительными. Это называется метаболически здоровое ожирение. Но исследования, проведенные проф. Rachel Batterham в Университетском Колледже Лондона показывают, что такие компенсаторные механизмы истощаются (обычно после 50-60 лет). Продолжительность жизни пациентов с 1 степенью ожирения сокращается примерно на 3-5 лет за счет ранней смерти из-за сердечно-сосудистых заболеваний. Уже на этой стадии у женщин бывает ярко выраженный абдоминальный тип ожирения (лишняя жировая ткань скапливается в области живота и внутренних органов), или гиноидный тип (жир скапливается на бедрах, ягодицах).
Ожирение 2 степени
Ожирение 2 стадии: ИМТ 35-39,9. Возникают проблемы, связанные с образом жизни. Люди испытывают сложности в обычной физической активности и повседневной жизни — быстро устают, страдают от одышки, храпят ночью, у них развиваются заболевания суставов. Высокое артериальное давление становится привычным, сахар с холестерином повышаются уже к 40-45 годам, что приводит к риску развития сахарного диабета 2 типа. Исследования показывают – продолжительность жизни таких пациентов уменьшается на 5-8 лет.
Ожирение 3 степени
Ожирение 3 степени: ИМТ больше 40. Испытываются повседневные ограничения, дискомфорт, страдания: сложности с дыханием, неспособность наклониться и завязать шнурки обуви, пройти 2 остановки пешком, подняться выше 3 этажа. Пациенты рано или поздно сталкиваются с сахарным диабетом, от его последствий умирают на 8-10 лет раньше возможного срока.
Один из специфических вариантов течения морбидного ожирения — синдром Пиквика. Чаще он возникает у мужчин, но встречается и у женщин. Синдром характеризуется нарастающими сложностями с дыханием в силу большой объема жира, мешающего легким эффективно работать. Избыток жира сдавливает сосуды шеи, гортань, дыхание приобретает характерный свист, а в положении сидя из-за дефицита кровоснабжения мозга, они нередко непроизвольно засыпают и сразу же начинают храпеть, что сильно мешает окружающим. Риск для жизни представляют нарастающие сложности дыхания при состоянии частого сна, опасные остановкой дыхания с летальным исходом.
Универсальность показателя ИМТ

Нюанс использования ИМТ заключается в том, что он не является универсальным фактором, подходящим для всех людей. Он не безупречен для описания веса у детей и пожилых людей. Это связано с тем, что у представителей данных возрастных групп меняется показатель роста, «зашитый» в формулу ИМТ. Для детей используют так называемый центильный метод, описывающий распределение соотношений массы тела и роста в зависимости от пола и возраста ребенка.
В случае с пожилыми людьми старше 65-70 лет ситуация обратная: с возрастом рост человека уменьшается (истощаются межпозвоночные диски, происходят другие возрастные изменения), поэтому ИМТ растет даже при неизменном весе. В связи с этим фактом проведены исследования, показывающие, что максимальная продолжительность жизни именно у пожилых людей наблюдается при ИМТ 25-27, что повышает норму идеального веса для пациентов старшей возрастной категории.
Есть исследования, показывающие неоднозначность показателей ИМТ у представителей разных рас. Некоторые исследователи считают, что для представителей азиатской расы предельное значение нормального ИМТ равно 23 вместо 25, что связано с их невысоким (относительно европеоидной расы) средним ростом.
Таким образом, индекс массы тела — это хороший показатель зависимости состояния здоровья и продолжительности жизни от массы тела. Но исследования последних 10 лет показывают, что существуют особые состояния, когда при нормальном ИМТ может наблюдаться избыточное количество жировой ткани. И помогает в анализе таких ситуаций анализатор состава тела, или биоимпедансометрия (БИМ).
Биоимпедансометрия как метод диагностики ожирения

Биоимпедансометрия — это метод диагностики состава тела человека посредством измерения импеданса (электрического сопротивления участков тела) в разных частях организма. Она показывает соотношение компонентов тела — жира, воды, протеина и минеральных компонентов. Работает методика благодаря тому, что разные ткани имеют разное электрическое сопротивление. Снять своеобразный профиль тела можно по соотношению данных компонентов, и рассчитать уровень основного обмена веществ (ООВ). Обмен веществ измеряет количество энергии, требующееся для биологического поддержания жизни тела, зависит от факторов — пол, возраст, гормональный фон, количество мышечной массы. БИМ — недорогой неинвазивный и удобный метод диагностики ожирения.
Аппараты биоимпедансометрии условно разделяют на 2 группы: домашние и профессиональные. Домашние оснащены 2 электродами для стоп — это инновационные весы с анализатором состава тела. По Bluetooth они связываются со смартфоном, передают данные о параметрах в приложение. Биоимпедансометрические весы удобны, недороги, но точность их измерений оставляет желать лучшего. Профессиональные аппараты обычно имеют 4 электрода (2 для стоп + 2 для рук), подключаются к настольному компьютеру и выдают измерения высокой точности. Однако в силу их повышенной сложности и высокой цены используются преимущественно специализированными медицинскими центрами.
Классификация степеней ожирения по БИМ
Несколько лет назад была предложена новая классификация степеней ожирения, которая основана не на ИМТ, а на процентном соотношении жировой и других видов тканей в теле. Необходимость такого подхода обусловлена тем фактом, что появляется большое количество людей с нормальным индексом массы тела, при этом с избытком жировой ткани при дефиците ткани мышечной. Эта ситуация несет дополнительные риски развития тех же самых ассоциированных с ожирением заболеваний при нормальном весе, и называется саркопеническое ожирение. С другой стороны, очень спортивные люди, много занимающиеся физической активностью (например, тяжелоатлеты или культуристы) могут иметь большой вес за счет большого количества мышечной массы, но совсем малое количество жира в теле. ИМТ будет давать ложноположительные результаты избыточного веса или ожирения. Поэтому был предложен новый критерий по БИМ.
Для верной диагностики таких ситуаций предлагается использовать следующие градации в таблице для мужчин и женщин:
| Процент жира у мужчин | Процент жира у женщин | |
|---|---|---|
| Нормальный вес | 10-20% | 20-30% |
| Избыточный вес | 20,1-25% | 30,1-35% |
| Ожирение | >25,1% | >35,1% |
Такой подход должен, с одной стороны, позволяет верно диагностировать саркопеничесское ожирение, с другой — исключить гипердагностику в случае спортсменов. Особо интересны оказались исследования, где сравнивались старый (ИМТ) с новым (БИМ) варианты диагностики ожирения.
Данный слайд был показан в 2016 году на Европейском конгрессе по изучению ожирения в Гётеборге, Швеция
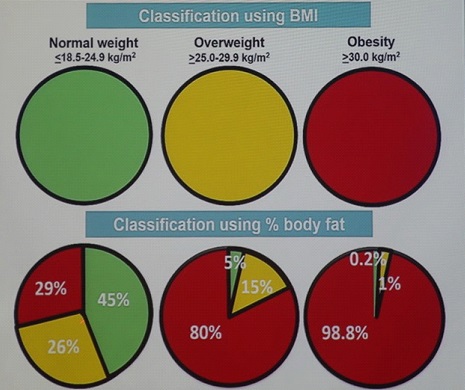
Из данного исследования видно, что при нормальном ИМТ 18,5-24,9 лишь 45% людей имеет нормальное количество жировой ткани. 26% имеет большее количество жира, чем необходимо, а целых 29% имеет очень большое количество жира при дефиците мышечной массы. И это при нормальном ИМТ!! Данные 29% людей являются «носителями» того самого саркопенического ожирения. Они находятся в группе риска развития настоящего ожирения с ростом ИМТ, ведь при избытке жира (и соответствующем дефиците мышечной массы при нормальном ИМТ) у них снижается уровень основного обмена веществ, который во многом зависит от количества мышечной массы. А при снижении обмена веществ риск развития ожирения значительно возрастает.
Одновременно, даже в группах с повышенным (25-29,9) и высоким (более 30) индексом массы тела есть люди с нормальными показателями жировой ткани — таких 5% и 0,2% в каждой группе, соответственно. Это те самые атлеты и спортсмены с большим количеством тяжелой мышечной массы и нормальным содержанием жировой ткани. При обычной диагностике по ИМТ им бы был ошибочно выставлен диагноз избыточной массы тела.
Таким образом, диагностика ожирения с помощью биоимпедансометрии значительно повышает точность измерений, убирая как ложноотрицательные варианты (саркопеническое ожирение), так и ложноположительные результаты (спортсмены). Есть надежда, что при внедрении в клиническую практику следующей версии Международной классификации болезней 11 пересмотра именно новые критерии ожирения по биоимпедансометрии буду взяты как основные для диагностики и утвердятся в ВОЗ.
Более того, только динамическая биоимпедансометрия может помочь адекватной оценке эффективности любого из существующих методов снижения веса. Допустим, человек снизил 10 килограммов за 3 месяца, перейдя по ИМТ со 2 степени ожирения в 1. Однако как выяснить, ушел ли из его тела именно жир или, может быть, вода, мышечная ткань? Каким стал новый уровень обмена веществ, соответственно — какой рацион будет адекватным для поддержания стабильной массы тела и предотвращения рецидива для конкретного пациента? На все эти вопросы сможет ответить только специалист в медицинском центре, который имеет возможность многократно проводить биоимпедансометрию. Именно такие стандарты озвучивает Европейская ассоциация по изучению ожирения, куда Россия вошла в 2011 году, именно такие стандарты внедрены во всех филиалах центра снижения веса Доктор Борменталь. Программа нашего центра более чем на 95% выполняет рекомендации по снижению веса Европейской ассоциации по изучению ожирения, озвученные на XXV Европейском конгрессе в 2018 году в Вене.
Причины ожирения
Избыточный вес накапливается при определенных заболеваниях эндокринной или пищеварительной системы, является следствием нарушения обменных процессов. Однако чаще всего лишние килограммы образовываются из-за нарушения пищевого поведения. Человек ест не по требованию организма и не по грамотно составленному режиму, а просто ради удовольствия. Калорий потребляется больше, чем нужно для жизнедеятельности. Неизрасходованные калории превращаются в запасы в виде жира.
Тип ожирения, возникающего как результат неправильного пищевого поведения, специалисты называют алиментарным или экзогенно конституциональным. Чем выше степень ожирения, тем сложнее с ним бороться. Так, третья степень — это состояние, при котором часто применяется хирургическая помощь с длительным тяжелым процессом реабилитации. Поэтому первые признаки ожирения — это сигнал к тому, что нужно всерьез заняться собой и привести массу тела в норму.
Существуют отдельные патологии, при которых ожирение особенно опасно. Например, нарушение метаболизма вызвает висцеральное ожирение, когда жировые ткани скапливаются вокруг внутренних органов, затрудняя их функционирование. Данное состояние встречается у больных сахарным диабетом с невосприимчивостью к инсулину.
Часто у женщин причиной предожирения и ожирения становится беременность. Здесь свою роль играет целый набор факторов — гормональные изменения, повышенная потребность организма в питательных веществах, снижение психологического барьера на переедание, невозможность заниматься спортом и т. д. В любом случае после восстановления организма следует проконсультироваться со специалистом и нормализировать вес.
При нарушении функций гипоталамуса возникает гипоталамическое ожирение, лечащееся медикаментозно. Существует гипофизарное, связанное с нарушением секреции головного мозга и тоже требующее лечения препаратами. Гипофизарный набор веса — это проблема молодых парней, но может возникать у людей разных возрастов обоих полов после черепно-мозговых травм, а также у женщин в послеродовой период.
Значение имеет и психосоматика лишнего веса. Психологические механизмы замещения и компенсации заставляют человека переедать, набирая все больше лишних килограмм, игнорируя ухудшение самочувствие и собственный внешний вид. Все варианты избыточной полноты, кроме спровоцированных физическими болезнями, имеют в своей основе психосоматику.
Способы борьбы с ожирением
Лишний вес снижает качество жизни человека, негативно сказывается на самооценке и провоцирует развитие разных заболеваний. Первым делом страдают суставы, сосуды, сердце. Подвергаются опасности внутренние органы. Например, ожирение поджелудочной железы чревато возникновением панкреонекроза. Различные симптомы осложнений проявляются на разных стадиях ожирения. Особенно опасно оно для подростков и молодых людей — со временем их метаболизм будет замедляться, и ситуация многократно усугубится.
Снижать вес следует при помощи специалистов. Это касается в первую очередь людей, уже имеющих стадию ожирения. В специализированной клинике проводятся обследования, предлагаются действенные методики борьбы с избыточным весом.
В состоянии предожирения возможно исправить ситуацию переходом на правильное питание и увеличением физнагрузок. Имеет смысл составить меню на неделю или месяц, просчитав калории блюд. Чтобы похудеть, необходимо потреблять столько калорий, сколько тратится на функционирование организма и физнагрузки.
Часто худеть начинают с популярных строгих диет. Кажется, что это элементарно: «нужно лишь поголодать несколько дней, и я стану как на фото десятилетней давности». Но специалисты советуют подобные способы не применять — они малоэффективны, а во многих случаях вредны для здоровья.
Заключение
В заключение хочется сказать, что снижение веса представляет собой некоторый парадокс. Жир не болит, однако именно от последствий ожирения происходит около половины всех смертей в цивилизованных странах. Тем не менее, люди нередко пытаются самостоятельно бороться с лишними килограммами, считая, что с этим они могут справиться без специалиста. В интернете можно набрать сотни диет, обещающих волшебное похудение, но не имеющих даже начальных рекомендаций или требований ни по грамотной диагностике ожирения, ни по оценке динамики снижения веса. С другой стороны, от кариеса и зубной боли никто не умер. Однако никто, не пытается лечить кариес самостоятельно, а стремятся обратиться к профессионалам-стоматологам, ищут клинику с лучшими специалистами. Так может быть, с ожирением стоит обходиться так же? Найти профессионала, работающего по ведущим мировым стандартам, и обратиться за помощью.
Источник
