Гломерулонефрит нефротический и нефритический синдром
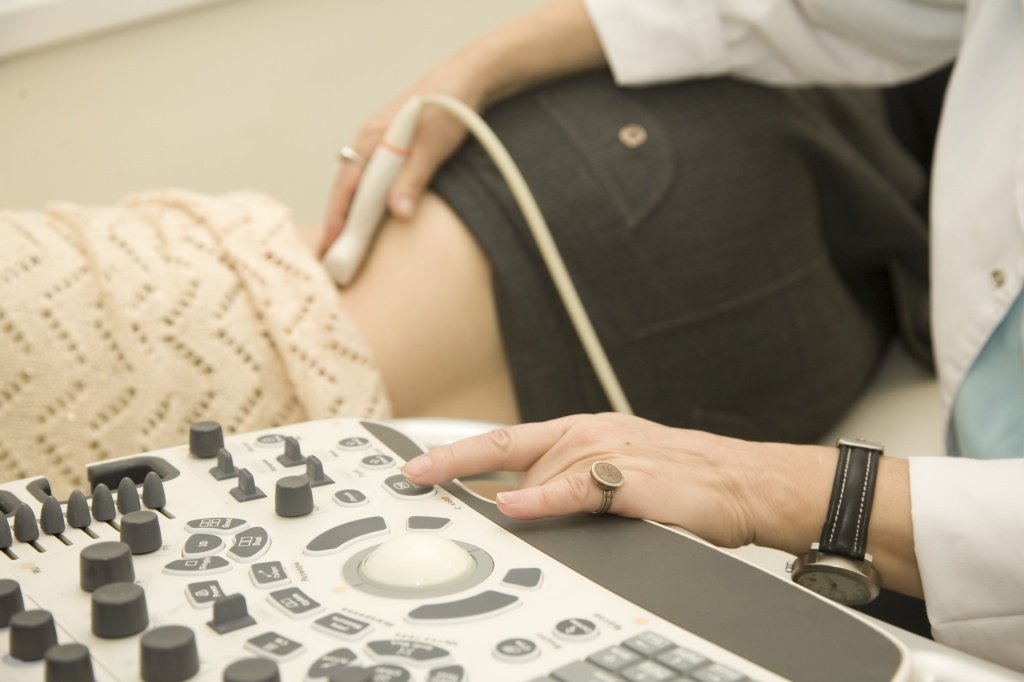
Нефротический синдром (код по МКБ10 – N04) – это клинический синдром, который характеризуется тяжелой протеинурией (высоким уровнем белка в моче), гипоальбуминемией (снижением уровня альбуминов в крови), гиперлипидемией (повышенным содержанием липидов в крови) и отеками.
Нефритический синдром представляет собой комплекс признаков, проявляющихся на фоне воспалительного процесса в клубочках почек. Поражение данного почечного аппарата сопровождается рядом осложнений, таких как недостаточное выведение солей и повышение артериального давления, отёчность и появление в моче крови и белка. Отличительной особенностью нефритического синдрома является то, что он представляет собой совокупность признаков, указывающих на патологические изменения в почках.
Специалисты Юсуповской больницы внимательно изучают клиническо-лабораторные признаки, имеющиеся у пациентов, и проводят высокоточную диагностику. При нарушении функции почек может развиться почечная недостаточность, которая представляет опасность для жизни пациента. Опытные специалисты Юсуповской больницы выбирают для пациентов методы, позволяющие не только устранить нефритический синдром, но и сопутствующие патологии, и возможные последствия.

Виды
В зависимости от причины развития выделяют первичный идиопатический нефротический синдром и вторичные гломерулопатии. Различают следующие виды первичного идиопатического нефротического синдрома:
- болезнь минимальных изменений;
- мембранозная гломерулопатия;
- фокально-сегментарный гломерулосклероз;
- мембрано-пролиферативный (мезангиокапиллярный) гломерулонефрит;
- другие пролиферативные гломерулонефриты.
Вторичный нефротический синдром протекает в рамках следующей патологии:
- Инфекций (инфекционного эндокардита, сифилиса, лепры, гепатитов В и С, мононуклеоза, цитомегаловирусной инфекции, ветряной оспы, ВИЧ, малярии, токсоплазмоза, шистосомиаза);
- Применения медикаментов и наркотических средств (препаратов золота, пеницилламина, препаратов висмута, лития, пробенецида, высоких доз каптоприла, параметадона, героина);
- Системных заболеваний (системной красной волчанки, синдрома Шарпа, ревматоидного артрита, дерматомиозита, пурпуры Шенлейн-Геноха, первичного и вторичного амилоидоза, полиартериита, синдрома Такаясу, синдрома Гудпасчера, герпетиформного дерматита, синдрома Шегрена, саркоидоза, криоглобулинемии, язвенного колита;
- Нарушений обмена веществ (сахарного диабета, гипотиреоза, семейной средиземноморской лихорадки);
- Злокачественных новообразований (болезни Ходжкина, неходжкинской лимфомы, хронического лимфолейкоза, множественной миеломы, злокачественной меланомы, карциномы легких, толстой кишки, желудка, молочных желез, шейки матки, яичников, щитовидной железы и почек);
- Аллергических реакций (укуса насекомых, поллиноза, сывороточной болезни);
- Врождённых заболеваний (синдрома Альпорта, болезни Фабри, серповидно-клеточной анемии, дефицита альфа1-антитрипсина).
Нефротический синдром иногда может развиваться у пациентов, страдающих преэклампсией, IgА-нефропатией, стенозом почечной артерии.
Морфологическая классификация нефротического синдрома по МКБ включает следующие формы патологии почек:
- незначительные гломерулярные нарушения;
- очаговые и сегментарные гломерулярные повреждения;
- мембранозный гломерулонефрит;
- мезангиальный пролиферативный гломерулонефрит;
- диффузный эндокапиллярный пролиферативный гломерулонефрит;
- диффузный мезангиокапиллярный (мембранопролиферативный) гломерулонефрит;
- болезнь плотного осадка;
- диффузный серповидный гломерулонефрит;
- амилоидоз почек.
По активности процесса выделяют полную, частичную ремиссию и рецидив – вновь возникшую протеинурию после полной ремиссии или нарастание после частичной ремиссии.
Определение состояния функции почек при нефротическом синдроме основано на 2 показателях: скорости клубочковой фильтрации и признаках почечного повреждения. Повреждение почек – это структурные и функциональные изменения почек, которые выявляют в анализах крови, мочи или при визуальных обследованиях.
Причины
Некоторые люди подменяют понятия нефротический и нефритический синдром. В медицине данные понятия разделяют. Так, нефротический синдром характеризуется поражением почек. При нефритическом синдроме развивается воспалительный процесс и другие сопутствующие признаки.
Развитие нефритического синдрома связано с проникновением антигенов из крови в почечные структуры. После их проникновения в почки активизируются иммунные механизмы, происходит иммунный ответ на чужеродное тело. Нефритический синдром может развиваться вследствие следующих причин:
вирусная или бактериальная инфекция;
аутоиммунные заболевания;
действие радиационного излучения;
после введения вакцины или сыворотки;
развития опухоли;
токсическое воздействие после употребления алкоголя или приема наркотических веществ;
поражение сосудов вследствие диабета;
интоксикация организма химическими веществами различных классов;
хронические патологии мочевыводящих путей;
повышенная физическая активность;
резкие изменения температуры воздуха.
Нефритический синдром может развиваться как на фоне воспалительного процесса, так и неинфекционных нарушений – в зависимости от этого разрабатывается тактика лечения. В многопрофильной Юсуповской больнице работают опытные специалисты, которые сопровождают пациента в процессе лечения. Так, при аутоиммунной природе данного синдрома необходима консультация врача-ревматолога.
Симптомы
При нефритическом синдроме в Юсуповскую больницу обращаются пациенты с типичными жалобами. Признаками нефритического синдрома являются:
- появление в моче крови;
- изменение цвета мочи – он приобретает багровый оттенок;
- образование отеков, наиболее выраженной является отечность лица, век, ног в вечернее время;
- чувство жажды и медленное образование мочи.
- Патологический процесс в почках может вызывать у больных следующие симптомы:
- слабость, тошнота;
- боли в области поясницы, появляющиеся в ночное время;
- головные боли, появляющиеся при ослаблении организма;
- признаки инфекционных заболеваний дыхательных путей;
- температура тела повышается крайне редко.
Острый нефритический синдром развивается через 7-10 дней после воздействия на организм провоцирующего фактора или инфицирования. При появлении первых признаков патологической работы почек следует воспользоваться услугами специалистов Юсуповской больницы и посетить диагностический центр.

Диагностика
Во время амбулаторного обследования пациентов с нефротическим синдромом врачи Юсуповской больницы проводят следующие основные диагностические мероприятия:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, альбумин, мочевина, креатинин, К, Na, Ca, уровень глюкозы и холестерина в сыворотке крови);
- расчет скорости клубочковой фильтрации по формуле Кокрофта-Голта;
- иммуноферментный анализ на вирусный гепатит В и С;
- анализ крови на ВИЧ;
- ультразвуковое исследование почек и органов брюшной полости.
К дополнительным диагностическим обследованиям, которые проводятся на амбулаторном уровне, относится суточная протеинурия или протеин/креатининовый, альбумин/креатининовый коэффициенты, иммунологические методы исследования сыворотки крови, определение концентрации уровня Циклоспорина-А в сыворотке крови. По необходимости может быть выполнена компьютерная томография.
При поступлении пациента в клинику терапии нефрологи Юсуповской больницы назначают следующие обязательные диагностические обследования:
- биопсию почки;
- общий анализ крови (до и после биопсии почки);
- общий анализ мочи (до и после биопсии почки);
- суточную протеинурию или протеин/креатининовый, альбумин/креатининовый коэффициенты;
- ультразвуковое исследование почек (после биопсии);
- коагулограмму;
- морфологическую диагностику биоптата ткани почки;
- иммуногистохимию.
Сложные исследования пациенты имеют возможность пройти в клиниках-партнерах, расположенных в Москве. К дополнительным диагностическим обследованиям, которые проводятся на стационарном уровне, относится электронная микроскопия биоптата ткани почки, определение криоглобулинов в сыворотке крови, электрофорез белков мочи, иммунофиксация белков крови на парапротеины, определение концентрации уровня Циклоспорина-А в сыворотке крови. При необходимости может быть выполнена стернальная пункция, фиброэндогастроскопия, колоноскопия, рентгенография плоских костей черепа.
По показаниям выполняют компьютерную томографию, ультразвуковое допплеровское сканирование сосудов почек, определяют уровень онкомаркеров в биологических жидкостях. При подозрении на токсическое происхождение нефротического синдрома определяют наличие и концентрацию висмута, лития, параметадона, героина в крови.
Пациента консультируют профильные специалисты в зависимости от предполагаемой причины нефротического синдрома:
- онколог – при подозрении на паранеопластическую нефропатию;
- фтизиатр – при подозрении на специфический процесс;
- ревматолог – при подозрении на системное заболевание.
Офтальмолог производит осмотр глазного дна. Хирурга приглашают на консультацию при нефротических кризах для исключения острой хирургической патологии. Консультация невролога назначается при подозрении на нейролюпус, системный васкулит. Гематолог проводит осмотр пациентов при подозрении на миеломную болезнь, болезнь легких цепей. Если у пациента с нефротическим синдромом длительная лихорадка, его консультирует инфекционист. Дифференциальный диагноз нефротического синдрома проводят с заболеваниями, которые протекают с выраженным отечным синдром: циррозом печени, застойной хронической сердечной недостаточностью.
Лечение
Лечение нефритического синдрома преследует следующие цели:
достижение ослабления или исчезновения признаков заболевания;
ликвидация внепочечных симптомов (артериальной гипертензии, отеков) и осложнений (электролитных нарушений, инфекции, нефротического криза);
замедление прогрессирования хронической болезни почек и отдаление ее терминальной стадии с помощью диализа, трансплантации почки.
Пациенту в зависимости от тяжести нефротического синдрома рекомендуют свободный или постельный режим (при тяжелом состоянии пациента и наличии осложнений). Физическая активность дозированная – по 30 минут 5 раз в неделю. Пациентам врачи рекомендуют отказаться от курения и употребления алкоголя. Диета сбалансированная, с адекватным количеством белка (1,5-2г/кг), калоражем по возрасту. При наличии артериальной гипертензии и отеков ограничивают употребление поваренной соли (менее 1-2г в сутки).
Патогенетическую терапию после установки морфологического диагноза начинают в клинике терапии и продолжают в амбулаторных условиях. Лечение значительных отеков проводят диуретиками. Мочегонные препараты не назначают при диарее, рвоте, гиповолемии. При длительно сохраняющихся отеках назначают фуросемид внутривенно однократно болюсно или торасемид внутрь. Для лечения пациентов с рефрактерными отеками используют комбинацию петлевых и тиазидоподобных или калийсберегающих диуретиков. При высоком риске развития нефротического криза применяют комбинацию альбумина и диуретиков.
Если у пациента наблюдаются резистентные отеки в сочетании с почечной недостаточностью в остром периоде нефротического синдрома, проводят гемодиализ с ультрафильтрацией до выхода из критического состояния почечной недостаточности и появления диуреза.
Кардиологи Юсуповской больницы дифференцированно подходят к выбору метода терапии у пациентов с нефритическим синдромом. При отсутствии симптомов острого почечного повреждения с антигипертензивной целью назначают ингибиторы АПФ или блокаторы АТ1-рецепторов ангиотензина, но не в комбинации. При сохраняющемся высоком артериальном давлении применяют блокаторы кальциевых каналов. Если у пациента регистрируется частый пульс или присутствуют признаки хронической сердечной недостаточности, дополнительно назначают бета-блокаторы.
Патогенетическая терапия нефритического синдрома зависит от морфологического варианта. Ее назначают только после проведения биопсии почки и уточнения морфологического диагноза.
При терапии болезни проводят также лечение заболевания, которое вызвало нефротический синдром. При обнаружении паразитов, гельминтов назначают антипаразитарные (противогельминтные) препараты. Пациентам с новообразованиями проводят химиотерапию, лучевое лечение, выполняют оперативное вмешательство. При диабетической нефропатии эндокринологи проводят лечение сахарного диабета, нефрологи назначают препараты, оказывающие нефропротекторное действие.
В дебюте нефротического синдрома пациентам назначают метилпреднизолон или преднизолон. По достижению полной или частичной ремиссии постепенно снижают дозы преднизолона.
Пациенты, у которых после приема полной дозы преднизолона в течение 16 недель не наступает полной или частичной ремиссии, определяются как стероид-резистентные. Им проводится комбинированная терапия циклоспорином-А и минимальной дозой преднизолона.
У 50-75% пациентов с нефротическим синдромом, которые ответили на стероидную терапию, встречаются рецидивы. При повторном возникновении нефротического синдрома назначают преднизолон. Если рецидивы наступают три и более раз в течение одного года или имеет место стероид-зависимая форма, используют комбинированную терапию низкими дозами преднизолона в сочетании с одним из препаратов следующих групп:
алкилирующих агентов;
ингибиторов кальцинейрина;
антиметаболитов.
Пациентам с нефротическим синдромом и хронической болезнью почек назначают статины. При резистентном нефротическом синдроме используют ритуксимаб. Лечение нефротического синдрома при системной красной волчанке проводят в зависимости от класса волчаночного нефрита.
Начатое в клинике терапии патогенетическое лечение продолжают в амбулаторных и домашних условиях пациента под ежемесячным контролем результатов лабораторных данных (клинического анализа крови, общего анализа мочи, биохимического анализа крови). Проводят мониторинг уровня протеинурии по тест-полоскам 1 раз в 1-2 недели, пациенты регулярно измеряют артериальное давление. При нарастании количества протеинов в моче определяют протеин/креатининовый коэффициент и проводят коррекцию иммуносупрессивной терапии. Если пациент не отвечает на проводимую иммуносупрессивную терапию, выполняют повторную биопсию почки в условиях клиники терапии.
Если причиной нефротического синдрома являются инфекционные заболевания, проводят антибактериальную терапию. Препараты подбирают каждому пациенту индивидуально в зависимости от вида возбудителя инфекции. При высоком риске артериальных и венозных тромбозов подкожно вводят низкомолекулярные гепарины в течение длительного времени.
Преимущества лечения в Юсуповской больнице
Для лечения пациентов с нефротическим синдромом все условия созданы в Юсуповской больнице:
Палаты с европейским уровнем комфорта;
Новейшее диагностическое оборудование и инновационные методы лабораторной диагностики;
Обеспечение пациентов качественным диетическим питанием, индивидуальными средствами личной гигиены;
Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Нефрологи придерживаются отечественных и европейских клинических рекомендаций по лечению нефротического синдрома. Врачи индивидуально подходят к выбору метода терапии каждого пациента.
При наличии признаков нефротического синдрома звоните по телефону контакт-центра Юсуповской больницы и записывайтесь на прием к нефрологу. Госпитализация в Юсуповскую больницу пациентов с острым нефротическим синдромом или его осложнениями проводится круглосуточно в любой день недели.
Источник
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
 Синдромом в медицине называют устойчивое единство симптомов, которое может быть либо самостоятельным заболеванием, либо стадией патологического процесса.
Синдромом в медицине называют устойчивое единство симптомов, которое может быть либо самостоятельным заболеванием, либо стадией патологического процесса.
Нефротический и нефритический синдромы носят схожие названия, однако причины их возникновения различаются.
Это сложные заболевания, которые можно дифференцировать только после лабораторной и аппаратной диагностики. Оба состояния являются почечными патологиями и требуют своевременного начала терапии.
Основная информация о нефротическом синдроме
Нефротическим синдромом называют состояние, при котором наблюдаются выраженные отеки по всему телу или только в конечностях, а также значительные изменения в анализах крови и мочи. К показателям, характеризующим синдром, относят:
- Моча – белок в урине (протеинурия) более 3,5 г/сут.
- Кровь – понижение белка в крови (гипопротеинемия), повышение свертываемости, понижение содержание альбумина (гипоальбуминемия).
Состояние может быть врожденным или развиться в результате болезней. Эти показатели означают значительные нарушения обменных процессов – белкового, липидного и водно-солевого. Заболевание ранее носило название нефроз. Шифр по МКБ 10 – N04.
Причины возникновения
К нарушениям обмена приводит целая группа заболеваний и состояний, как системных, так и почечных. Можно выделить следующие причины развития:
- системные заболевания – гранулематозы, ревматоидный артрит и другие;
- патологии печени;
- инфекционные поражения – ВИЧ, туберкулез, незатухающие долгое время очаги инфекции в разных органах;
- эндокринные расстройства, в том числе сахарный диабет;
- проблемы со снабжением кровью почек.

Также состояние может спровоцировать прием некоторых медицинских препаратов, интоксикация организма, аллергические реакции.
К развитию заболевания приводит нарушения клубочковой фильтрации в почках, в результате чего происходит выброс в мочу большого количества белка.
Именно он приводит к другим проблемам – нарушению водно-солевого обмена и скоплению жидкости в разных тканях.
Клиническая картина
Признаками состояния являются:
- одутловатость и бледность кожных покровов, отеки век, лица;
- присутствие жидкости в разных полостях тела – брюшной, в сердечной сумке;
- накопление жидкости в подкожном жировом слое, выраженная характерная отечность всей поверхности тела;
- сухость во рту, жажда;
- снижение вывода мочи;
- тошнота, понос.
Скопление воды в органах приводит к сухости кожи, шелушению, ломкости волос и ногтей. У пациентов наблюдается одышка, по ночам возможны судороги.
Особенности нефритического признака
К появлению нефритического синдрома приводит воспаление почек. Нефрит — это воспалительный процесс, захватывающий клубочки, сосуды и чашечно-лоханочную область. Чаще всего диагностируется пиелонефрит (около 80%), поражающий чашки и лоханки, а также паренхиму – почечную ткань.
Нефритический синдром – состояние, сопровождающее воспаление почки. Оно характеризуется эритроцитами и белками в урине, постоянным подъемом давления и отечностью.
Процесс запускается размножением болезнетворных микроорганизмов. Патологические изменения паренхимы и других частей органа не позволяет фильтровать кровь, а также нарушает очистку и вывод урины.
Этиология и патогенез
Фактором, провоцирующим развитие нефритического синдрома, является нефрит в любой форме – воспаление почки. К нему приводят:
- бактериальные, обычно стрептококковые, поражения;
- вирусные инфекции – часто воспаление возникает, как следствие вирусного заражения других органов (ветрянки, гепатита);
- аутоиммунные болезни (ревматоидный артрит, васкулиты);
- другие заболевания почек.
Наиболее частой причиной развития нефритического синдрома становится гломерулонефрит.
Проявление симптомов
Характерными признаками наличия синдрома являются:
- постоянная жажда;
- кровь в моче – гематурия;
- сгустки крови в урине;
- значительное снижение образования мочи;
- постоянно повышенное давление;
- боли в области поясницы;
- отеки лица и конечностей.

Если вовремя не начать лечение присоединяются признаки интоксикации организма, вызванного нарушениями работы почек. Это головная боль, тошнота, слабость. Боли могут локализоваться в нижней части живота и спины. Гипертензия приводит к нарушению работы сердца.
Иногда появляются кожные высыпания, похожие на сыпь при скарлатине, и повышается температура.
Шифр по МКБ 10 острый нефритический синдром – N00, хронический – N03.
Сравнительная характеристика обоих видов
Различать два вида синдромов необходимо, потому что у них разные причины, течение и последствия. Многие симптомы (например, отечность) сопровождают оба состояния, но имеют отличия, которые заметны опытному врачу.
 Пациенты отмечают похожие нарушения в общем самочувствии, боли в пояснице, признаки интоксикации.
Пациенты отмечают похожие нарушения в общем самочувствии, боли в пояснице, признаки интоксикации.
Дифференцировать состояния можно по некоторым жалобам, а также анализу мочи (общему). Для точной картины назначают полный набор тестов, который, кроме анализов, включает аппаратные исследования.
Дифференциальная диагностика
Точная идентификация вида синдрома необходима для выбора средств лечения.
Проводимые исследования и их результаты:
| Показатель | Нефритический | Нефротический |
| Моча | ||
| Кровь в моче (гематурия) | Да | Нет |
| Жировые элементы (липидурия) | Нет | Да |
| Белок в моче (протеинурия) | От + до +++ | От +++ (более 3,5 гр./сутки) |
| Малое количество выделяемой мочи (олигурия) | Да | НЕТ |
| Кровь | ||
| Липиды, липопротеины (гиперлипидемия) | Нет | Да |
| Альбумин (гипоальбуминемия) | + | ++ |
| Понижение гемоглобина | Да | Да |
| Состояние | ||
| Отеки | Да | Да |
| Гипертензия | Да | Нет |
| УЗИ почек | Увеличение размера почки (небольшое), изменение структуры ткани, уменьшение скорости клубочковой фильтрации | Уменьшение скорости клубочковой фильтрации |
При нефротическом синдроме отсутствуют признаки воспаления клубочков, изменения паренхимы, не наблюдается кровь в моче и сгустки. Белок в моче выше 3,5 гр./сутки.
В качестве дополнительных средств диагностики применяются иммунологические анализы, МРТ, ангиография, проводится биопсия почки.
Методы терапии
Обращаться следует к нефрологу. Лечение состояний проводят в стационаре. Это необходимо для неукоснительного соблюдения постельного режима, диеты и корректировки лечения. Обязательным условием является соблюдение рекомендованного режима питания.
Диета и образ жизни
Соблюдение диеты – один из непременных элементов лечения. При заболеваниях показан стол № 7. Выбор продуктов позволяет уменьшить нагрузку на почки, нормализовать состав мочи, удалить отеки и понизить давление.
Прием пищи – 5-6 раз, небольшими порциями. Требуется значительное уменьшение потребления соли.

Запрещенные продукты:
- жирные виды мяса, рыбы, птицы;
- консервы и маринованные продукты;
- газированные напитки, фастфуд;
- жирные виды молочных продуктов, сыр, животные жиры;
- бобовые, лук, чеснок, редька.
Допустимыми видами питания являются:
- овощные бульоны, овощи и фрукты, кроме не рекомендованных;
- постные сорта рыбы и мяса;
- каши и макаронные изделия;
- молочные продукты с невысоким содержанием жира;
- фруктовые и травяные отвары, морсы;
- хлебобулочные изделия.
Необходимо избегать излишних физических нагрузок, стрессов. Следует регулярно опорожнять мочевой пузырь.
Медикаментозный подход
Лечение нефритического синдрома требует терапии против нефрита. Лечение основного заболевания включает прием эффективных антибиотиков против возбудителя инфекции.
Для этого делается обязательный анализ мочи на бакпосев. Начальный антибиотик обычно назначают против наиболее распространенных инфекций, в дальнейшем препарат корректируют по результатам анализов.
Также назначают диуретики (Фуросемид), которые помогают снизить давление. Чтобы уменьшить свертываемость крови, используют антикоагулянты.
Соблюдение диеты помогает значительно улучшить состояние. Также применяются:
- Диуретики (Фуросемид). Препараты назначают коротким курсом, чтобы не допустить вымывание натрия, калия и снижения объема циркулирующей крови.
- Инфузионная терапия – ввод альбумина и других веществ по результатам анализов.
- Цитостатики (Хлорамбуцил) для ограничения деления поврежденных клеток и лечения аутоиммунных заболеваний.
- Антибактериальные средства.
- Антикоагулянты (Гепарин) – предотвращают повышенную свертываемость крови.
- Глюкокортикоиды восполняют недостаток гормонов.
После снятия острого состояния рекомендовано санаторно-курортное лечение.
Народная медицина
Лечение нефротического синдрома народными средствами эффекта не дает. Травяные сборы могут применяться при лечении нефрита. Можно использовать следующие средства:
- Молодые листья березы (2 ст. ложки) заливают 300 мл кипятка, настаивают 4 часа. Принимают по 1/3 стакана перед едой.
- Сбор – ромашка, спорыш, почечный чай, календула. Все в равных частях. 20 гр. сбора залить 0,5 л воды, кипятить 15 минут. Слить. Прием по 0,5 стакана перед едой.
Народные средства помогают уменьшить воспаление и улучшить отток мочи. Применять их следует после консультации врача.
Возможные осложнения
 Значительное ослабление организма и прием иммуносупрессивных препаратов часто приводит к присоединению инфекции. Также возможны:
Значительное ослабление организма и прием иммуносупрессивных препаратов часто приводит к присоединению инфекции. Также возможны:
- развитие гипертонии;
- повышение тромбообразования из-за нарушений свертываемости крови;
- отек головного мозга и легких из-за избытка жидкости;
- развитие атеросклероза – потеря эластичности сосудов и образование бляшек на стенках.
При нефротическом синдроме при отсутствии должной поддерживающей терапии может наступить нефротический криз – резкое уменьшение циркулирующей крови, подъем давления, падение количества белка в крови.
Оба синдрома грозят анемией из-за падения количества гемоглобина в крови и инфарктом миокарда вследствие повышения уровня холестерина. У взрослых в 10% случаев синдромы переходят в хроническую форму и сопровождаются гломерулонефритом и почечной недостаточностью.
Профилактика и прогноз
К мерам профилактики можно отнести внимательное отношение к здоровью, в том числе почкам. Нельзя заниматься самолечением, при первых симптомах заболеваний почек, следует обращаться к врачу.
Почечных патологий много, каждая требует приема специфических препаратов, назначить которые может только врач после диагностики. Симптомы многих заболеваний похожи, отличить их может только специалист.
Полезные советы:
- следует регулярно мочиться, не вызывать застой мочи;
- нельзя принимать без контроля лекарственные препараты, именно они часто провоцируют проблемы с почками;
- при тяжелых заболеваниях (сахарном диабете и других) следует строго контролировать состояние, удерживая необходимые показатели в норме, иначе и без того опасную болезнь можно осложнить почечной патологией.
Хорошим способом профилактики является отказ от курения и спиртного, пешие прогулки, хорошее настроение и позитивный взгляд на мир.
Своевременное начало лечения дает благоприятный прогноз в лечении заболеваний
Источник
