Эпилептическая болезнь судорожные синдромы клиника лечение


Эпилепсия — это состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.
Общие сведения
Эпилепсия — состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.

Эпилепсия
Классификация
Согласно международной классификации эпилептических приступов выделяют парциальные (локальные, фокальные) формы и генерализированную эпилепсию. Приступы фокальной эпилепсии подразделяют на: простые (без нарушений сознания) — с моторными, соматосенсорными, вегетативными и психическими симптомами и сложные — сопровождаются нарушением сознания. Первично-генерализованные приступы происходят с вовлечением в патологический процесс обоих полушарий мозга. Типы генерализированных приступов: миоклонические, клонические, абсансы, атипичные абсансы, тонические, тонико-клонические, атонические.
Существуют неклассифицированные эпилептические приступы — не подходящие ни под один из вышеописанных видов приступов, а также некоторые неонатальные приступы (жевательные движения, ритмичные движения глаз). Выделяют также повторные эпилептические приступы (провоцируемые, циклические, случайные) и длительные приступы (эпилептический статус).
Симптомы эпилепсии
В клинической картине эпилепсии выделяют три периода: иктальный (период приступа), постиктальный (постприступный) и интериктальный (межприступный). В постиктальном периоде возможно полное отсутствие неврологической симптоматики (кроме симптомов заболевания, обусловливающего эпилепсию — черепно-мозговая травма, геморрагический или ишемический инсульт и др.).
Выделяют несколько основных видов ауры, предваряющей сложный парциальный приступ эпилепсии — вегетативную, моторную, психическую, речевую и сенсорную. К наиболее частым симптомам эпилепсии относятся: тошнота, слабость, головокружение, ощущение сдавления в области горла, чувство онемения языка и губ, боли в груди, сонливость, звон и/или шум в ушах, обонятельные пароксизмы, ощущение комка в горле и др. Кроме того, сложные парциальные приступы в большинстве случаев сопровождаются автоматизированными движениями, кажущимися неадекватными. В таких случаях контакт с пациентом затруднен либо невозможен.
Вторично-генерализированный приступ начинается, как правило, внезапно. После нескольких секунд, которые длится аура (у каждого пациента течение ауры уникально), пациент теряет сознание и падает. Падение сопровождается своеобразным криком, который обусловлен спазмом голосовой щели и судорожным сокращением мышц грудной клетки.
Далее наступает тоническая фаза приступа эпилепсии, названная так по типу судорог. Тонические судороги — туловище и конечности вытягиваются в состоянии сильнейшего напряжения, голова запрокидывается и/или поворачивается в сторону, контралатеральную очагу поражения, дыхание задерживается, набухают вены на шее, лицо становится бледным с медленно нарастающим цианозом, челюсти плотно сжаты. Продолжительность тонической фазы приступа — от 15 до 20 секунд.
Затем наступает клоническая фаза приступа эпилепсии, сопровождающаяся клоническими судорогами (шумное, хриплое дыхание, пена изо рта). Клоническая фаза продолжается от 2 до 3 минут. Частота судорог постепенно снижается, после чего наступает полное мышечное расслабление, когда пациент не реагирует на раздражители, зрачки расширены, реакция их на свет отсутствует, защитные и сухожильные рефлексы не вызываются.
Наиболее распространенные типы первично-генерализированных приступов, отличающихся вовлечением в патологический процесс обоих полушарий мозга — тонико-клонические приступы и абсансы. Последние чаще наблюдаются у детей и характеризуются внезапной кратковременной (до 10 секунд) остановкой деятельности ребенка (игры, разговор), ребенок замирает, не реагирует на оклик, а через несколько секунд продолжает прерванную деятельность. Пациенты не осознают и не помнят припадков. Частота абсансов может достигать нескольких десятков в сутки.
Диагностика
Диагностирование эпилепсии должно основываться на данных анамнеза, физикальном обследовании пациента, данных ЭЭГ и нейровизуализации (МРТ и КТ головного мозга). Необходимо определить наличие или отсутствие эпилептических приступов по данным анамнеза, клинического осмотра пациента, результатам лабораторных и инструментальных исследований, а также дифференцировать эпилептические и иные приступы; определить тип эпилептических приступов и форму эпилепсии; ознакомить пациента с рекомендациями по режиму, оценить необходимость медикаментозной терапии, ее характер и вероятность хирургического лечения. Несмотря на то, что диагностика эпилепсии основывается, прежде всего, на клинических данных, следует помнить, что при отсутствии клинических признаков эпилепсии данный диагноз не может быть поставлен даже при наличии выявленной на ЭЭГ эпилептиформной активности.
Диагностикой эпилепсии занимаются неврологи и эпилептологи. Основным методом обследования пациентов с диагнозом «эпилепсия» является ЭЭГ, которая не имеет противопоказаний. ЭЭГ проводят всем без исключения пациентам в целях выявления эпилептической активности. Чаще других наблюдаются такие варианты эпилептической активности, как острые волны, спайки (пики), комплексы «пик — медленная волна», «острая волна — медленная волна». Современные методы компьютерного анализа ЭЭГ позволяют определить локализацию источника патологической биоэлектрической активности. При проведении ЭЭГ во время приступа эпилептическая активность регистрируется в большинстве случаев, в интериктальном периоде ЭЭГ нормальная у 50% пациентов.
На ЭЭГ в сочетании с функциональными пробами (фотостимуляция, гипервентиляция) изменения выявляют в большинстве случаев. Необходимо подчеркнуть, что отсутствие эпилептической активности на ЭЭГ (с применением функциональных проб или без них) не исключает наличие эпилепсии. В таких случаях проводят повторное обследование либо видеомониторинг проведенной ЭЭГ.
В диагностике эпилепсии наибольшую ценность среди нейровизуализационных методов исследования представляет МРТ головного мозга, проведение которой показано всем пациентам с локальным началом эпилептического припадка. МРТ позволяет выявить заболевания, повлиявшие на провоцированный характер приступов (аневризма, опухоль) либо этиологические факторы эпилепсии (мезиальный темпоральный склероз). Пациентам с диагнозом «фармакорезистетная эпилепсия» в связи с последующим направлением на хирургическое лечение также проводят МРТ для определения локализации поражения ЦНС. В ряде случаев (пациенты преклонного возраста) необходимо проведение дополнительных исследований: биохимический анализ крови, осмотр глазного дна, ЭКГ.
Приступы эпилепсии необходимо дифференцировать с другими пароксизмальными состояниями неэпилептической природы (обмороки, психогенные приступы, вегетативные кризы).
Лечение эпилепсии
Консервативная терапия
Все методы лечения эпилепсии направлены на прекращение приступов, улучшение качества жизни и прекращение приема лекарственных средств (на стадии ремиссии). В 70% случаев адекватное и своевременное лечение приводит к прекращению приступов эпилепсии. Прежде чем назначать противоэпилептические препараты необходимо провести детальное клиническое обследование, проанализировать результаты МРТ и ЭЭГ. Пациент и его семья должны быть проинформированы не только о правилах приема препаратов, но и о возможных побочных эффектах. Показаниями к госпитализации являются: впервые в жизни развившийся эпилептический приступ, эпилептический статус и необходимость хирургического лечения эпилепсии.
Одним из принципов медикаментозного лечения эпилепсии является монотерапия. Препарат назначают в минимальной дозе с последующим ее увеличением до прекращения приступов. В случае недостаточности дозы необходимо проверить регулярность приема препарата и выяснить, достигнута ли максимально переносимая доза. Применение большинства противоэпилептических препаратов требует постоянного мониторинга их концентрации в крови. Лечение прегабалином, леветирацетамом, вальпроевой кислотой начинают с клинически эффективной дозы, при назначении ламотриджина, топирамата, карбамазепина необходимо проводить медленное титрование дозы.
Лечение впервые диагностированной эпилепсии начинают как с традиционных (карбамазепин и вальпроевая кислота), так и с новейших противоэпилептических препаратов (топирамат, окскарбазепин, леветирацетам), зарегистрированных для применения в режиме монотерапии. При выборе между традиционными и новейшими препаратами необходимо принять во внимание индивидуальные особенности пациента (возраст, пол, сопутствующая патология). Для лечения неидентифицированных приступов эпилепсии применяют вальпроевую кислоту.
При назначении того или иного противоэпилептического препарата следует стремиться к минимально возможной частоте его приема (до 2 раз/сутки). За счет стабильной концентрации в плазме препараты пролонгированного действия более эффективны. Доза препарата, назначенная пожилому пациенту, создает более высокую концентрацию в крови, чем аналогичная доза препарата, назначенная пациенту молодого возраста, поэтому необходимо начинать лечение с малых доз с последующим их титрованием. Отмену препарата проводят постепенно, учитывая форму эпилепсии, ее прогноз и возможность возобновления приступов.
Хирургическое лечение
Фармакорезистентные эпилепсии (продолжающиеся приступы, неэффективность адекватного противоэпилептического лечения) требуют дополнительного обследования пациента для решения вопроса о оперативном лечении. Предоперационное обследование должно включать в себя видео-ЭЭГ регистрацию приступов, получение достоверных данных о локализации, анатомических особенностях и характере распространения эпилептогенной зоны (МРТ).
На основе результатов вышеперечисленных исследований определяется характер оперативного вмешательства: хирургическое удаление эпилептогенной ткани мозга (кортикальная топэтомия, лобэктомия, гемисферэктомия, мультилобэктомия); селективная операция (амигдало-гиппокампэктомия при височной эпилепсии); каллозотомия и функциональное стереотаксическое вмешательство; вагус-стимуляция.
Существуют строгие показания к каждому из вышеперечисленных хирургических вмешательств. Их проведение возможно только в специализированных нейрохирургических клиниках, располагающих соответствующей техникой, и при участии высококвалифицированных специалистов (нейрохирурги, нейрорадиологи, нейропсихологии, нейрофизиологи и др.).
Прогноз и профилактика
Прогноз на трудоспособность при эпилепсии зависит от частоты приступов. На стадии ремиссии, когда приступы возникают все реже и в ночное время, трудоспособность пациента сохраняется (в условиях исключения работы в ночную смену и командировок). Дневные приступы эпилепсии, сопровождающиеся потерей сознания, ограничивают трудоспособность пациента.
Эпилепсия оказывает влияние на все стороны жизни пациента, поэтому является значимой медико-социальной проблемой. Одна из граней этой проблемы — скудость знаний об эпилепсии и связанная с этим стигматизация пациентов, суждения которых о частоте и выраженности психических нарушений, сопровождающих эпилепсию, зачастую необоснованны. Подавляющее большинство пациентов, получающих правильное лечение, ведут обычный образ жизни без приступов.
Профилактика эпилепсии предусматривает возможное предотвращение ЧМТ, интоксикаций и инфекционных заболеваний, предупреждение возможных браков между больными эпилепсией, адекватное снижение температуры у детей с целью предотвращения лихорадки, последствием которой может стать эпилепсия.
Источник
Эпилепсия — состояние, которому присущи повторяющиеся эпилептические приступы, причины которых окончательно до сих пор не ясны. Сам по себе эпилептический приступ представляет собой клиническое проявление особого разряда нейронов мозга, пребывающих в избыточном числе, и вызывающих различного рода патологические феномены, среди которых наиболее явны: изменения сознания, двигательные и чувствительные нарушения, сбои в вегетативной системе.
Содержание статьи:
- Классификация приступов эпилепсии
- Диагностика эпилепсии
- Клиническая картина эпилепсии
- Схема вторично-генерализированного приступа
- Дифференциальная диагностика
- Лечение эпилепсии
- Прогноз при эпилепсии
- Профилактика эпилепсии
Ошибочно считать, что эпилептические приступы являются причиной или провоцирующим фактором опухолей мозга.
Классификация приступов эпилепсии
По международной классификации эпилепсии выделяют две большие категории эпилептических приступов: парциальные (которые в свою очередь делятся на фокальные и локальные); генерализированные.
Парциальные приступы делят на два вида:
- Простые: протекают без каких-либо серьезных нарушений сознания, однако с явными моторными, психическими и вегетативными симптомами эпилепсии;
- Сложные: протекают с явным отклонением в сознании пациента.
Что касается первично-генерализованных приступов, то они охватывают сразу два полушария мозга. Среди наиболее распространенных видов приступов выделяют:
- клонические;
- абсансы (атипичные и типичные);
- миоклонические;
- тонические;
- атонические;
- тонико-клонические приступы.
Следует также сказать об эпилептических приступах, признаки которых не поддаются классификации, поскольку не попадают ни под один из описанных выше типов. К таким нетипичным приступам относят и неотональные приступы в виде непроизвольного ритмичного движения глаз или жевательные движения.
В отдельную категорию выделяют такие повторные эпилептические приступы, как случайные, циклические или провоцируемые. К длительным приступам относят эпилептический статус.
Диагностика эпилепсии
Диагностика эпилепсии основана на различных данных анамнеза, а также на проведенном физикальном обследовании, полученных данных ЭЭГ, КТ, МРТ. В первую очередь, присутствие эпилептических приступов врачом-диагностом определяется на основе анамнеза и клинических данных пациента, а также по результатам различных исследования (в первую очередь, инструментальных и лабораторных).
Вторым важным шагом будет проведение дифференциальной диагностики с возможностью выяснить точно разновидность эпилептического приступа и его форму. Врач в обязательном порядке должен проинформировать пациента о том, какой режим дня ему необходимо соблюдать, какие медикаменты принимать, и есть ли необходимость в хирургическом лечении.
Хотя диагностика эпилепсии и основывается на полученных клинических данных, следует знать, что в случае отсутствия клиники, характерной для эпилепсии, соответствующий диагноз не будет поставлен только лишь по выявленной эпилептиформной активности, обнаруженной на ЭЭГ.
Диагностика ЭЭГ
Обычно диагноз ставят эпилептологи или неврологи. Главной методикой обследования пациентов с данным диагнозом считается проведение ЭЭГ. Как известно, данный метод не имеет никаких противопоказаний, его проводят всем пациентам с подозрением на эпилепсию, дабы подтвердить или опровергнуть факт эпилептической активности.
Среди наиболее распространенных типов эпилептической активности говорят об острых волновых типах, спайках и двух комплексах: пик и медленная волна; острая волна и медленная волна.
На сегодняшний день методы диагностики с помощью компьютерного ЭЭГ помогают выявить точную локализацию патологического источника. К примеру, в момент приступа ЭЭГ помогает зарегистрировать эпилептическую активность, тогда как при интериктальном периоде такая активность выявляется только у 50-55% пациентов.
ЭЭГ вместе с проведенными функциональными пробами помогает обнаружить изменения, происходящие в организме пациента. Следует сказать, что если при проведенном ЭЭГ не была выявлена эпилептическая активность, это еще не означает отсутствие у пациента эпилепсии. В этом случае пациентам назначается проведение дополнительного обследования, или как вариант, видеомониторинг после проведенного ЭЭГ.
Диагностика МРТ
При диагностике данного заболевания большое значение имеют нейровизуализационные методы, представленные в виде МРТ, показанного всем без исключения, особенно тем пациентам, у кого обнаружено локальное начало эпилептического припадка. Именно МРТ помогает подтвердить соответствующий диагноз, а также выявить причины, которые спровоцировали заболевание.
Результаты МРТ указывают на присутствующие этиологические факторы эпилепсии. Больным, которым был поставлен диагноз фармакорезистетной эпилепсии, показано пройти хирургическое лечение. Им также проводят МРТ, что позволяет определить точное месторасположение пораженных участков центральной нервной системы. Часто пациентам пожилого возраста назначают дополнительные методы диагностики, которыми могут быть анализы крови, ЭКГ или обследование глазного дна.
Клиническая картина эпилепсии
В клинике эпилепсии говорят о трех периодах:
- иктальном (момент приступа);
- постиктальном (момент, следующий за приступом; в этот период симптоматика заболевания может полностью отсутствовать, кроме тех симптомов, которые явно указывают на эпилепсию: ишемический инсульт, черепно-мозговая травма));
- интериктальном (время между приступами).
Помимо периодов эпилептических приступов, говорят о нескольких разновидностях аур, которые сопутствуют парциальному эпилептическому приступу, среди таких аур: моторная, речевая, вегетативная, психическая, сенсорная.
Среди наиболее типичных симптомов при эпилепсии выделяют:
- тошноту;
- головную боль;
- головокружение;
- общую слабость;
- чувство сдавливания в районе горла и груди;
- онемение губ и языка;
- ощущение постоянной сонливости;
- звуковые галлюцинации;
- чувство кома в горле;
- пароксизмы обонятельного характера.
Как известно, парциальные приступы сложного вида чаще всего протекают с выполнением, так называемых, автоматизированных движений, которые свойственны больным эпилепсией. В подобных случаях коммуницировать нормально с пациентом не получится или довольно сложно.
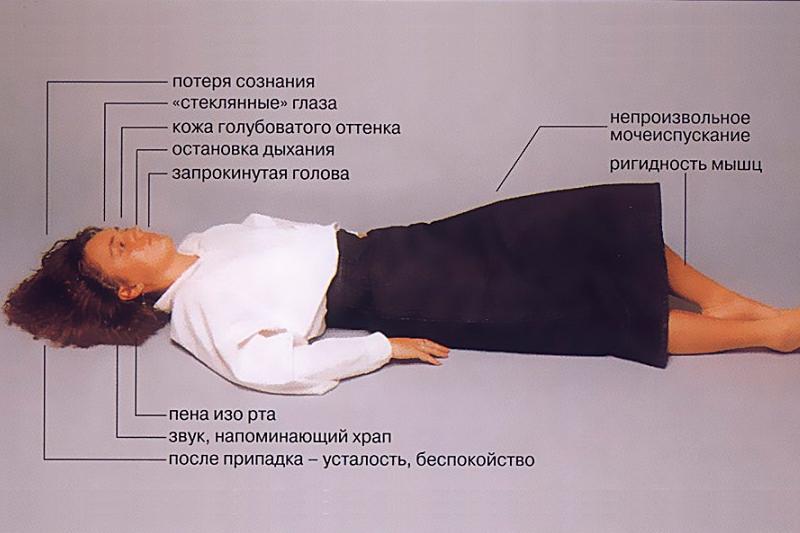
Схема вторично-генерализированного приступа
- Если говорить о вторично-генерализированном приступе, то он начинается очень резко и спонтанно. Всего несколько секунд пациент ощущает ауру, после чего наступает потеря сознания и больной падает. Больной падает на пол с присущим ему криком, что объясняется спазмом голосовой щели и сильным судорожным сокращением мышц, расположенных в грудной клетке.
- После этого наступает тоническая фаза, которую так назвали из-за тонических судорог. Такой вид судорог вытягивает туловище и конечности пациента с сильным характерным эпилепсии мышечным напряжением. При этом обычно голова запрокидывается назад или поворачивается в сторону, дыхание замедляется, вены в области шеи приобретают вздутый вид, лицо бледнеет медленно появляется цианоз, челюсть пациента крепко сжата.
- Продолжительность данного периода составляет около 20 секунд. После этого наступает фаза истинного эпилептического приступа, которую сопровождают судороги клонического типа, шумное дыхание и часто у больных появляется пена изо рта. По продолжительности данная фаза составляет 3 минуты. Перед ее завершением частотность судорог начинает заметно снижаться, и в итоге мышцы полностью расслабляются, вплоть до невозможности пациента реагировать на внешний раздражитель. После приступа зрачки остаются расширенными, однако реакция на световое излучение отсутствует, также как отсутствуют сухожильные рефлексы.
Следует также сказать о двух особых разновидностях первично-генерализированных приступов, для которых характерно вовлечение двух полушарий мозга. Речь идет об абсансах и тонико-клонических приступах. Обычно абсансы присущи при эпилепсии у детей. Для них характерна резкая, но быстрая остановка деятельности ребенка (к примеру, в период разговора, обучения или игры). При абсансах ребенок неожиданно замирает и перестает реагировать на внешние раздражители, перестает откликаться, однако спустя несколько секунд вновь продолжает заниматься тем, чем занимался перед приступом. Дети обычно не осознают, что с ними что-то произошло, они не помнят своих припадков. По своей частотности абсансы могут достигать 10-20 раз в сутки.
Дифференциальная диагностика
Эпилептические приступы следует дифференцировать с состояниями неэпилептического характера, которыми являются обмороки, вегетативные нарушения и приступы психогенного характера.
Лечение эпилепсии
Любое выбранное специалистом лечение пациента, первым делом, будет направлено на купирование эпилептических приступов, а также на улучшение жизни больного. В дальнейшем, на стадии ремиссии, врач будет отучать пациента от приема лекарственных препаратов.
При своевременном и правильном лечении в большинстве случаев (в 70-75%) наступает выздоровление пациента — приступы эпилепсии прекращаются. Перед назначением целого списка медикаментозных препаратов, врачи проводят тщательное обследование, анализируют полученные данные МРТ или ЭЭГ.
Обычно врачи всегда информируют не только пациента, но и членов его семьи о том, как правильно принимать медикаменты и о возможном побочном их действии. Госпитализация будет необходима только в случае, если эпилептический приступ развился впервые в жизни или, если уже имеется эпилептический статус. Также госпитализируют в случае необходимости хирургического вмешательства.
Важным при медикаментозном лечении является монотерапия — когда назначается единственный препарат, который необходимо принимать в минимальных дозах с дальнейшим его увеличением до момента полного купирования эпилептических приступов. Если дозировок такого препарат будет недостаточно, тогда врач проверяет, насколько этот медикамент подходит для данного больного, и в случае необходимости — увеличивает дозировку или назначает другой препарат.
Применение любого препарата, назначаемого против эпилептических приступов, обязывает пациента регулярно проходить обследование с целью определения уровня его концентрации в крови. Обычно наиболее распространенными препаратами будут: прегабалин, вальпроевая кислота, леветирацетам, топирамат, ламотриджина, карбамазепин. Применение всех этих препаратов назначают с минимальных доз.
Если эпилепсия была диагностирована впервые, тогда для лечения назначают такие традиционные препараты, как карбамазепин или вальпроевую кислоту. В последнее время весьма популярными становятся такие противоэпилептические препараты, как леветирацентам, топирамат и окскарбазелин. Их назначают в рамках прохождения монотерапии.
Выбирая между традиционными и современными медикаментами, следует помнить об индивидуальных особенностях человека, о его индивидуальной переносимости, возрастно-половых показателях.
Если говорить о терапии эпилептических приступов неопознанного генеза, то чаще всего в этом случае назначают применение вальпроевой кислоты. Однако, какой бы медикамент не был назначен, врачи всегда стремятся выписывать его в минимальных дозах и с минимальной частотой приема (как правило, не чаще 2-х раз в сутки).
Благодаря постоянной концентрации применяемого препарата в плазме больного, его действие оказывается более эффективным. Как известно, доза, вводимая в организм пожилого пациента, отличается куда более высокой концентрацией, чем такая же доза, но применимая пациентом молодого или среднего возраста. В любом случае, монотерапия будет начинаться с минимальных доз и с их дальнейшим титрованием. Отменяют препарат также постепенно, как и вводят. Продолжительность применения монотерапии будет зависеть от формы самой эпилепсии, прогноза на выздоровление и прогноза на возобновление эпилептических приступов.
Такой тип эпилепсии, как фармакорезистентная (для нее характерны продолжительные приступы), должен обследоваться дополнительно, чтобы в дальнейшем назначить правильное лечение. Фармакорезистентная эпилепсия не поддается монотерапии, прием противоэпилептических препаратов также является неэффективным. Здесь требуется хирургическое вмешательство.
Перед операцией врачи проводят дополнительное обследование с помощью ЭЭГ с целью зарегистрировать приступы и получить точные данные о месторасположении и индивидуальных особенностях эпилептогенной зоны. Последнее можно также выяснить в ходе проведения МРТ головного мозга.
На основе полученных результатов обследования, врачи окончательно определяют характер заболевания и то, какой вид оперативного вмешательства будет необходим в данном случае. Среди наиболее распространенных операций:
- удаление эпилептогенной ткани головного мозга (путем кортикальной топэтомии, гемисферэктомии или лобэктомии);
- каллозотомия;
- селективное оперативное вмешательство (к примеру, амигдало-гиппокампэктомия);
- стереотаксическое вмешательство;
- вагус-стимуляция.
К каждому из видов хирургического вмешательства существуют определенные показания и противопоказания. Проводить одну из выше перечисленных операций можно только в специализированных клиниках, в нейрохирургических отделениях, где есть соответствующая техника, и где работают высококвалифицированные специалисты своей области.
Прогноз при эпилепсии
Прогноз на выздоровление и дальнейшую трудовую деятельность пациента будет зависеть от частоты приступов. Как показывает практика, на стадии ремиссии эпилептические приступы появляются редко, чаще всего в ночное время суток. В большинстве случае пациент остается дееспособным и трудоспособным, может вернуться к своей привычной деятельности и жить обычной жизнью. Переболевшим эпилепсией, очень нежелательно работать в ночное время суток и уезжать в командировки. Периодически могут возобновляться дневные приступы, которые сопровождаются потерей сознания, тем самым ограничивая привычную трудоспособность человека.
Эпилепсия оказывает негативное влияние на все сферы жизнедеятельности человека, поэтому на сегодняшний день данное заболевание относят к одной из наиболее значимых социально-медицинских проблем человечества.
Большим минусом для современной медицины остается тот факт, что о природе эпилепсии до сих пор известно очень мало, а значит, проинформировать должным образом пациента также невозможно.
Преобладающее большинство пациентов, которые получили правильное и своевременное лечение, продолжают вести обычную жизнь.
Профилактика эпилепсии
Первым делом, профилактические меры при эпилепсии предусматривают предотвращение ЧМТ, своевременное лечение заболеваний инфекционной природы, интоксикацию, правильное понижение температуры тела в случае лихорадки, которая часто является предвестником первого эпилептического приступа.
Источник
