Эпилептический синдром у детей что
Эпилепсия у детей – это хроническое церебральное расстройство, характеризующееся повторяющимися, стереотипными припадками, возникающими без явных провоцирующих факторов. Ведущими проявлениями эпилепсии у детей служат эпилептические припадки, которые могут протекать в виде тонико-клонических судорог, абсансов, миоклонических судорог с нарушением сознания или без его нарушения. Инструментальная и лабораторная диагностика эпилепсии у детей включает проведение ЭЭГ, рентгенографии черепа, КТ, МРТ и ПЭТ головного мозга, биохимического анализа крови и спинномозговой жидкости. Общие принципы лечения эпилепсии у детей предполагают соблюдение охранительного режима, терапию антиконвульсантами, психотерапию; при необходимости – нейрохирургическое лечение.
Общие сведения
Эпилепсия у детей – хроническая патология головного мозга, протекающая с периодически повторяющимися неспровоцированными судорогами или их вегетативными, психическими, сенсорными эквивалентами, обусловленными гиперсинхронной электрической активностью нейронов мозга. Согласно имеющейся в педиатрии статистике, эпилепсия встречается у 1-5% детей. У 75% взрослых, страдающих эпилепсией, дебют заболевания приходится на детский или подростковый возраст.
У детей, наряду с доброкачественными формами эпилепсии, встречаются злокачественные (прогрессирующие и резистентные к проводимой терапии) формы. Нередко эпилептические припадки у детей протекают атипично, стерто, а клиническая картина не всегда соответствует изменениям на электроэнцефалограмме. Изучением эпилепсии у детей занимается детская неврология и ее специализированный раздел – эпилептология.

Эпилепсия у детей
Причины
Фактором эпилептогенеза в детском возрасте выступает незрелость мозга, характеризующаяся преобладанием процессов возбуждения, необходимых для формирования функциональных межнейронных связей. Кроме этого, эпилептизации нейронов способствуют преморбидные органические поражения мозга (генетические или приобретенные), вызывающие повышенную судорожную готовность. В этиологии и патогенезе эпилепсии у детей немалую роль играют наследственная или приобретенная предрасположенность к заболеванию.
- Наследственный фактор. Развитие идиопатических форм эпилепсии у детей в большинстве случаев связано с генетически обусловленной нестабильностью мембран нейронов и нарушением нейромедиаторного баланса. При наличии идиопатической эпилепсии у одного из родителей, риск развития эпилепсии у ребенка составляет около 10%. Эпилепсия у детей может быть ассоциирована с наследственными дефектами обмена веществ (фенилкетонурией, лейцинозом, гиперглицинемией, митохондриальными энцефаломиопатиями), хромосомными синдромами (болезнью Дауна), наследственными нейрокожными синдромами (нейрофиброматозом, туберозным склерозом) и др.
- Пренатальное поражения головного мозга. Среди пренатальных факторов ведущую роль играют токсикозы беременности, гипоксия плода, внутриутробные инфекции, фетальный алкогольный синдром (ФАС), внутричерепные родовые травмы, тяжелая желтуха новорожденных.
- Раннее органическое поражение мозга. Может быть связано с врожденными аномалиями мозга, перенесенными ребенком нейроинфекциями (менингитами, энцефалитами, арахноидитами), ЧМТ; осложнениями общих инфекционных заболеваний (гриппа, пневмонии, сепсиса и др.), поствакцинальными осложнениями и пр. У детей с ДЦП эпилепсия выявляется в 20-33% случаев.
Криптогенные формы эпилепсии у детей имеют предположительно симптоматическое происхождение, однако их достоверные причины так и остаются невыясненными даже при использовании современных методов нейровизуализации.
Классификация
В зависимости от характера эпилептических припадков, выделяют:
1. Фокальную эпилепсию у детей, протекающую с фокальными (локальными, парциальными) приступами:
- простыми (с двигательными, вегетативными, соматосенсорными, психическими компонентами)
- сложными (с нарушением сознания)
- с вторичной генерализацией (переходящими в генерализованные тонико-клонические приступы)
2. Генерализованную эпилепсию у детей, протекающую с первично-генерализованными приступами:
- абсансами (типичными, атипичными)
- клоническими припадками
- тонико-клоническими припадками
- миоклоническими припадками
- атоническими припадками
3. Эпилепсию у детей, протекающую с неклассифицируемыми припадками (повторными, случайными, рефлекторными, эпилептический статус и пр.).
Локализационно-обусловленные и генерализованные формы эпилепсии у детей с учетом этиологии подразделяются на идиопатические, симптоматические и криптогенные. Среди идиопатических фокальных форм заболевания у детей чаще всего встречается доброкачественная роландическая эпилепсия, эпилепсия с затылочными пароксизмами, эпилепсия чтения; среди генерализованных идиопатических форм – доброкачественные судороги новорожденных, миоклоническая и абсансная эпилепсия детского и юношеского возраста и др.
Симптомы эпилепсии у детей
Клинические проявления эпилепсии у детей многообразны, зависят от формы заболевания и типов приступов. В этой связи остановимся лишь на некоторых эпилептических припадках, встречающихся в детском возрасте.
В продромальном периоде эпилептического припадка обычно отмечаются предвестники, включающие аффективные нарушения (раздражительность, головную боль, страх) и ауру (соматосенсорную, слуховую, зрительную, вкусовую, обонятельную, психическую).
При «большом» (генерализованном) припадке ребенок, страдающий эпилепсией, внезапно теряет сознание и падает со стоном или криком. Тоническая фаза приступа длится несколько секунд и сопровождается напряжением мускулатуры: запрокидыванием головы, сжиманием челюстей, апноэ, цианозом лица, расширением зрачков, сгибанием рук в локтях, вытяжением ног. Затем тоническая фаза сменяется клоническими судорогами, которые длятся 1-2 минуты. В клоническую фазу приступа отмечается шумное дыхание, выделение пены изо рта, нередко – прикусывание языка, непроизвольное мочеиспускание и дефекация. После стихания судорог дети обычно не реагируют на окружающие раздражители, засыпают и приходят в себя в состоянии амнезии.
«Малые» припадки (абсансы) у детей, страдающих эпилепсией, характеризуются кратковременным (на 4-20 секунд) выключением сознания: замиранием взгляда, остановкой движений и речи с последующим продолжением прерванной деятельности и амнезией. При сложных абсансах могут иметь место моторные феномены (миоклонические подергивания, закатывание глазных яблок, сокращения мышц лица), вазомоторные нарушения (покраснение или побледнение лица, саливация, потливость), двигательные автоматизмы. Приступы абсансов повторяются ежедневно и с большой частотой.
Простые фокальные припадки при эпилепсии у детей могут сопровождаться подергиваниями отдельных мышечных групп; необычными ощущениями (слуховыми, зрительными, вкусовыми, соматосенсорными); приступами головных и абдоминальных болей, тошнотой, тахикардией, потливостью, повышением температуры; психическими нарушениями.
Осложнения
Длительное течение эпилепсии приводит к изменению нервно-психического статуса детей: у многих из них наблюдается синдром гиперактивности и дефицита внимания, трудности в обучении, нарушения поведения. Некоторые формы эпилепсии у детей протекают со снижением интеллекта.
Диагностика
Современный подход к диагностике эпилепсии у детей основывается на тщательном изучении анамнеза, оценке неврологического статуса, проведении инструментальных и лабораторные исследований. Детскому неврологу или эпилептологу необходимо знать частоту, продолжительность, время возникновения приступов, наличие и характер ауры, особенности течения припадка, постприступного и межприступного периодов. Особое внимание обращается на наличие перинатальной патологии, раннего органического поражения мозга у детей, эпилепсии у родственников. Инструментальная диагностика:
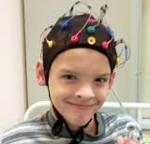
- Электроэнцефалография. Проводится с целью определения участка повышенной возбудимости в головном мозге и формы эпилепсии. Типичным для эпилепсии у детей служит наличие ЭЭГ-знаков: пиков, острых волн, комплексов «пик-волна», пароксизмальных ритмов. Поскольку эпилептические феномены не всегда обнаруживаются в покое, нередко возникает необходимость записи ЭЭГ с функциональными пробами (световой стимуляцией, гипервентиляцией, депривацией сна, фармакологическими пробами и т. д.) ночного ЭЭГ-мониторинга или длительного ЭЭГ-видеомониторинга, увеличивающих вероятность выявления патологических изменений.
- Методы нейровизуализации. Для определения морфологического субстрата эпилепсии у детей проводится рентгенография черепа, КТ, МРТ, ПЭТ головного мозга.
- ЭФИ сердца. С целью исключения пароксизмов кардиогенного происхождения выполняется электрокардиография и суточное мониторирование ЭКГ ребенку.
- Лабораторная диагностика. Для выяснения этиологического характера эпилепсии у детей может потребоваться исследование биохимических и иммунологических маркеров крови, проведение люмбальной пункции с исследованием цереброспинальной жидкости, определение хромосомного кариотипа.
Эпилепсию необходимо дифференцировать с судорожным синдромом у детей, спазмофилией, фебрильными судорогами и другими эпилептиформными приступами.
Лечение эпилепсии у детей
Первая помощь при эпилептическом приступе
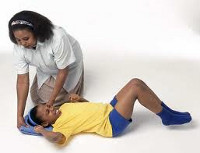
Родители детей, страдающих эпилепсией, должны уметь оказать ребенку неотложную помощь при эпилептическом припадке. При возникновении предвестников приступа следует уложить ребенка на спину, освободив от тесной одежды и обеспечив свободный доступ воздуха. Во избежание западания языка и аспирации слюны голову ребенка необходимо повернуть набок. С целью купирования длительных судорог возможно ректальное введение диазепама (в виде суппозиториев, раствора).
Консервативная терапия
При организации режима ребенка, больного эпилепсией, следует избегать перегрузок, волнений, в отдельных случаях – длительной инсоляции, просмотра телевизора или работы за компьютером.
Детям, страдающим эпилепсией, необходима длительная (иногда пожизненная) терапия индивидуально подобранными противосудорожными препаратами. Антиконвульсанты назначаются в режиме монотерапии с постепенным наращиванием дозы до достижения контроля над приступами. Традиционно для лечения эпилепсии у детей используются различные производные вальпроевой кислоты, карбамазепин, фенобарбитал, бензодиазепины (диазепам), а также антиконвульсанты нового поколения (ламотриджин, топирамат, окскарбазепин, леветирацетам и др.). При неэффективности монотерапии по назначению врача подбирается дополнительный противоэпилептический препарат.
Из немедикаментозных методов лечения эпилепсии у детей может применяться психотерапия, БОС-терапия. Положительно зарекомендовали себя при эпилепсии у детей, резистентной к противосудорожным препаратам, такие альтернативные методы, как гормональная терапия (АКТГ), кетогенная диета, иммунотерапия.
Нейрохирургическое лечение
Нейрохирургические методы лечения эпилепсии у детей пока не нашли широкого применения. Тем не менее, имеются сведения об успешном хирургическом лечении резистентных к терапии форм эпилепсии у детей посредством гемисферэктомии, передней темпоральной лобэктомии, экстратемпоральной неокортикальной резекции, ограниченной темпоральной резекции, стимуляции блуждающего нерва с помощью имплантируемых устройств. Отбор пациентов для оперативного лечения проводится коллегиально с участием нейрохирургов, детских неврологов, психологов с тщательной оценкой возможных рисков и предполагаемой эффективности вмешательства.
Прогноз
Успехи современной фармакотерапии эпилепсии позволяют добиться полного контроля над приступами у большинства детей. При регулярном приеме противоэпилептических препаратов дети и подростки с эпилепсией могут вести обычный образ жизни. При достижении полной ремиссии (отсутствии приступов и нормализации ЭЭГ) через 3-4 года врач может постепенно полностью отменить прием антиэпилептических препаратов. После отмены у 60% пациентов приступы в дальнейшем не возобновляются.
Менее благоприятный прогноз имеет эпилепсия у детей, характеризующаяся ранним дебютом приступов, эпилептическими статусами, снижением интеллекта, отсутствием эффекта от приема базовых лекарственных препаратов.
Профилактика
Профилактика эпилепсии у детей должна начинаться еще во время планирования беременности и продолжаться после рождения ребенка. В случае развития заболевания необходимо раннее начало лечения, соблюдении схемы терапии и рекомендованного образа жизни, наблюдение ребенка у эпилептолога. Педагоги, работающие с детьми, страдающими эпилепсией, должны быть информированы о заболевании ребенка и о мерах оказания первой помощи при эпилептических приступах.
Источник

Вследствие различных заболеваний головного мозга изменяется электрическая активность его клеток.
У больного возникает эпилептический синдром, характеризующийся повторением судорожных приступов.
В большинстве случаев приступы исчезают вслед за устранением основного заболевания.
Безусловно, существует риск развития истинной эпилепсии, но при соответствующем лечении он не превышает 10%. У больных с ЭС не наблюдается нарушений психики или снижения интеллекта, характерных для эпилептиков.
Что это такое
Эпилептический синдром — это повторяющиеся судорожные припадки, развивающиеся на фоне заболевания головного мозга. Другими словами, это не самостоятельная болезнь, а результат других патологий мозга.
Причины ЭС у детей:
- Родовая травма.
- Внутриутробная гипоксия.
- Наследственное нарушение обмена веществ.
- Инфекционные заболевания.

Наиболее частые причины болезни у взрослых:
- Травмы головы.
- Опухоль головного мозга.
- Гипоксия.
- Инфекции (менингит, энцефалит).
- Инсульт.
- Рассеянный склероз.
Другое название эпилептического синдрома — симптоматическая эпилепсия, то есть, приступы являются симптомом серьезного заболевания головного мозга.
Большое значение имеет наследственная предрасположенность к возникновению ЭС. Если близкие родственники больны эпилепсией, вероятность развития ЭС увеличивается до 30%.
Симптомы у детей и взрослых
Симптоматическая эпилепсия проявляется по-разному, в зависимости от локализации очага поражения мозга. В медицине выделяют следующие виды недуга: лобный, теменной, височный.
При поражении лобной доли возникают следующие симптомы:
- обонятельные галлюцинации;
- судорожное сжимание рук, прижатие ног к животу;
- закатывание глаз, слюнотечение.
Теменной ЭС проявляется следующими признаками:
- потеря ориентации в пространстве;
- обмороки;
- онемение конечностей, лица.

Симптомы височного типа патологии:
- лунатизм;
- спутанность сознания;
- приступы эйфории;
- зрительные галлюцинации;
- чувство жара в животе, тошнота.
У детей нервная система еще не окрепшая, поэтому ЭС имеет более яркую симптоматику:
- ритмичные судороги по всему телу;
- прерывистое дыхание;
- бледность кожных покровов;
- сгибание конечностей;
- нарушение сознания;
- выделение пены изо рта.
Средняя продолжительность припадка — 3-4 минуты. После него пациент чувствует вялость, сонливость, не помнит, что с ним произошло.
Наряду с продолжительными, появляются кратковременные приступы, при которых больной на мгновение теряет сознание, смотрит в одну точку, совершает хаотичные движения руками. Затем он приходит в себя, как будто ничего не случилось.
Эписиндром и эпилепсия — в чем разница
 Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Основное отличие — в происхождении патологии. Эписиндром всегда развивается на фоне другого заболевания мозга.
Эпилепсия — самостоятельное заболевание, которое часто возникает по неизвестным причинам.
При эпилепсии у больного прогрессируют психические расстройства: психозы, амнезия. Для таких пациентов характерны изменения личности, выражающиеся в снижении интеллекта, нарушении мышления, изменении настроения. При ЭС этого практически не происходит.
У детей, больных эпилепсией, наблюдается гиперактивность или заторможенность, повышенная агрессия, садистские проявления. Эти дети не могут обучаться в обычной школе.
При эписиндроме вышеперечисленные проявления отсутствуют, дети могут посещать учебные заведения наряду со здоровыми сверстниками.
Если устранить основное заболевание мозга, являющееся первопричиной развития ЭС, все признаки исчезнут. Другими словами, ЭС не означает, что пациент болен эпилепсией.
Лечение
Лечение эпилептического синдрома начинается с выявления и устранения причины. Основные принципы терапии:
- Лечение инфекционного возбудителя (при менингите, энцефалите).
- Хирургическое удаление опухоли мозга.
- Назначение препаратов, улучшающих мозговое кровообращение (после инсульта).
- Применение жаропонижающих средств (если приступы возникают вследствие высокой температуры).
 В случае, когда невозможно полностью устранить причину приступов (ЧМТ, внутриутробная гипоксия, родовая травма, рассеянный склероз), больному назначают противосудорожные препараты (Карбамазепин, Конвулекс, Фенобарбитал).
В случае, когда невозможно полностью устранить причину приступов (ЧМТ, внутриутробная гипоксия, родовая травма, рассеянный склероз), больному назначают противосудорожные препараты (Карбамазепин, Конвулекс, Фенобарбитал).
Также показана специальная диета с повышенным содержанием жиров.
Организм берет жиры в качестве основного источника энергии, это снижает частоту припадков.
Длительность приема зависит от состояния пациента. Если приступы не возникают в течение года, то дозировку лекарств постепенно снижают, затем препараты отменяют полностью.
Иногда прибегают к операции, во время которой воздействуют на центр возбуждения в мозге. Чаще всего хирургическое лечение показано при височном типе ЭС.
Как жить с заболеванием
Пациенты с ЭС вполне могут жить обычной жизнью, не чувствовать себя ущербными. Для предупреждения приступа необходимо соблюдать некоторые рекомендации:
- Беречься перегревания и сильного повышения температуры.
- Придерживаться низкоуглеводной диеты.
- Употреблять меньше острой и соленой пищи.
- Не пить тонизирующих напитков (чай, кофе, энергетики).
- Отказаться от алкоголя и курения.
- Избегать стрессовых ситуаций.
При частых судорожных припадках пациенты не могут выполнять свои трудовые обязанности и получают группу инвалидности.
Если приступы возникают редко, больной может работать, но существует целый ряд видов деятельности, который противопоказан при данном заболевании.
Прогноз и профилактика
 Прогноз заболевания зависит от возможности устранения причины.
Прогноз заболевания зависит от возможности устранения причины.
Некоторые инфекции можно полностью вылечить, тогда приступы больше не вернутся.
Сложнее обстоят дела с последствиями травм или врожденными патологиями. Здесь потребуется более длительное лечение.
У детей есть вероятность «перерасти» болезнь при правильной терапии. По статистике, только у 10% больных недуг остается на всю жизнь. В остальных 90% случаев припадки не повторяются.
Профилактика ЭС:
- Своевременное лечение инфекционных заболеваний.
- Снижение высокой температуры.
- Избегание черепно-мозговых травм.
- Предотвращение перегрева, переохлаждения организма.
- Срочное обследование при подозрении на опухоль мозга.
- Нормализация артериального давления для предупреждения инсульта.
Эпилептический синдром — не приговор. Если начать лечение срезу после первого приступа, вероятность избавления от недуга очень высока.
В случае невозможности устранить причину ЭС, больному показан пожизненный прием противосудорожных препаратов. Если соблюдать все рекомендации доктора, припадки не будут возникать и эпилептических изменений психики удастся избежать.
Источник
