Кардиальный синдром при гипертонической болезни
Кардиальный синдром Х – это патологическое состояние, возникающее в результате недостаточного снабжения миокарда кислородом при неизмененных (интактных) коронарных артериях. Типичными симптомами выступают проявления стенокардии напряжения: боль в груди, усиливающаяся при физической нагрузке и эмоциональном стрессе, одышка, тахикардия. Диагностика производится на основании данных опроса, электрокардиографии, коронарографии, фармакологических нагрузочных тестов, сцинтиграфии миокарда. Программа лечения предусматривает использование бета-блокаторов, нитратов, блокаторов кальциевых каналов и ряда иных средств.
Общие сведения
Кардиальный синдром Х (КСХ, микроваскулярная стенокардия) впервые был описан американским исследователем Г. Кемпом в 1973-м году как ишемия миокарда без признаков поражения коронарных сосудов. В настоящее время патология выявляется примерно в 20-30% случаев коронарографии, выполняемой для выяснения причин кардиалгии. Среди заболевших преобладают лица среднего возраста, у женщин КСХ выявляется в 2-3 раза чаще, нежели у мужчин, особенно в возрастной группе 40-45 лет. Предполагается, что распространенность болезни намного выше, поскольку значительная часть случаев не диагностируется.
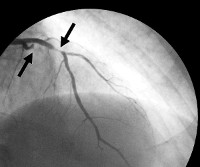
Кардиальный синдром Х
Причины
Этиология КСХ считается сложной и окончательно не изученной. Предполагается несколько основных механизмов развития патологического состояния, возможно их сочетание у одного больного. В основе большинства теорий лежит кардиальный генез заболевания (развитие по причине изменений в миокарде или его сосудистом русле). Имеются отдельные гипотезы о появлении симптомокомплекса в результате внесердечных нарушений – поражения вегетативной нервной системы, аномалий ноцицептивной чувствительности. Наиболее распространенными причинами КСХ считают:
- Структурные изменения артериол. Коронарные сосуды мелкого калибра не визуализируются при коронарографии, поэтому их аномалии очень сложно выявить. Однако сужение их просвета уменьшает перфузию миокарда, из-за чего может развиваться стенокардия.
- Дисфункция эндотелия. В результате нарушения работы клеток, выстилающих микроциркуляторное русло, снижается скорость доставки кислорода и энергетических соединений к кардиомиоцитам, что вызывает патологические изменения.
- Усиленная симпатическая активация. Под влиянием симпатической системы сужаются преартериолы, уменьшается поступление крови к тканям сердца. Такой механизм особенно актуален при наличии у больного тревожности, эмоциональной нестабильности, депрессии.
- Метаболические и ионные нарушения. Ряд веществ, ионы калия, кальция и натрия при аномальных концентрациях затрудняют процессы транспорта кислорода в миокарде, что приводит к его дефициту и стенокардии. Примером могут быть боли в сердце при гиперкалиемии, высоком уровне инсулина и иных состояниях. Аналогичный механизм предположительно отмечается на фоне снижения уровня эстрогена при климаксе.
- Расстройство болевой чувствительности. У части больных КСХ заболевания сердечно-сосудистой системы отсутствуют, но может быть снижен болевой порог на уровне нервов или таламуса. Это потенцирует появление субъективных симптомов – кардиалгии, усиливающейся на фоне нагрузок или переживаний, при нормальной перфузии и насыщении миокарда кислородом.
В отдельных случаях причиной КСХ являются начальные формы атеросклероза коронарных артерий, при которых бывает сложно выявить наличие бляшек в сосудах. Точное установление причин микроваскулярной стенокардии имеет большое значение для определения оптимальной программы лечения, осуществляется путем тщательной многокомпонентной диагностики.
Патогенез
Механизм формирования кардиального синдрома X зависит от причин его развития. При поражении микроциркуляторного русла миокарда (так называемой «истинной» микроваскулярной стенокардии) средняя оболочка артериол разрастается, в результате чего сужается просвет сосуда. Возникает ишемия сердца, не определяемая при проведении коронарографии, но выявляемая посредством иных диагностических исследований, например, сцинтиграфии. Аналогичные изменения возможны при симпатической активации – выделяющиеся медиаторы вызывают спазм сосудов, уменьшая объем поступающей крови.
При дисфункции эндотелия и метаболических нарушениях макроскопически артериолы не изменяются, но страдает транспорт кислорода и питательных веществ из крови в ткани. Одним из следствий кислородного голодания (как из-за снижения перфузии, так и по причине нарушения поступления кислорода) может быть развитие блокады ножек пучка Гиса. При КСХ изредка страдает левая ножка, что может спровоцировать дилатационную кардиомиопатию или мелкоочаговый кардиосклероз.
Симптомы
Клиническая картина КСХ сходна с ишемической болезнью сердца. Первым симптомом становятся давящие боли в левой половине грудной клетки, часто иррадиирующие в область левой лопатки, руки или нижней челюсти. Неприятные ощущения возникают или усиливаются при нагрузке, эмоциональных переживаниях. Провоцировать приступы боли может холод, или, напротив, перегрев тела. У значительной части больных симптомы не устраняются приемом нитратов (например, нитроглицерина). Это обстоятельство, наряду с увеличенной длительностью приступа относительно типичной стенокардии, нередко является причиной формирования ложной картины инфаркта миокарда.
Примерно у 30-40% больных кардиалгия возникает в спокойном состоянии, провоцирует чувство тревоги и страха. Пациент с этой формой кардиального синдрома может бояться скорой смерти из-за сердечной патологии, считать, что у него инфаркт или другая опасная болезнь. Как правило, эмоциональные переживания еще больше усиливают ишемию миокарда, приводят к увеличению выраженности болевого синдрома. Для многих больных характерна раздражительность. При таком течении заболевания нередко требуется помощь не только кардиолога, но и психолога или психиатра.
Помимо кардиалгии у пациентов с микроваскулярной стенокардией могут обнаруживаться жалобы на одышку, затрудненное дыхание, ощущение усиленного сердцебиения. Какие-либо симптомы недостаточности кровообращения (цианоз носогубного треугольника и дистальных отделов пальцев) зачастую не выявляются. Их наличие обычно свидетельствует о развитии осложнений или неверной диагностике состояния. Длительность заболевания без лечения может составлять годы, частота приступов индивидуальна и зависит от множества факторов – характера патологии, уровня физической активности больного, особенностей его метаболизма и гормонального фона.
Осложнения
Синдром протекает доброкачественно и даже при отсутствии лечения крайне редко провоцирует появление осложнений. По мнению исследователей, самым распространенным последствием патологии является ишемическая болезнь сердца «типичного» характера – то есть, с поражением коронарных артерий. Однако не все специалисты считают, что эти два состояния взаимосвязаны. Некоторые ученые связывают развитие ИБС на фоне КСХ с возрастными или метаболическими факторами. У части пациентов может возникать внутрисердечная блокада, способная провоцировать кардиомиопатию дилатационного типа. Отмечается ухудшение качества жизни больных из-за периодических приступов, негативно влияющих на активность и трудоспособность.
Диагностика
Для выявления кардиального синдрома и его дифференцировки от иных сердечно-сосудистых патологий применяют множество диагностических приемов и методов. В первую очередь необходимо выявить признаки ишемии миокарда и, в то же время, исключить поражение коронарного русла, характерное для обычной ИБС. Следующие шаги направлены на определение причин патологического состояния для разработки наиболее эффективной схемы лечения. Диагностика КСХ включает следующие этапы:
- Опрос и общий осмотр. Пациенты жалуются на приступообразные боли в области сердца давящего или колющего характера на фоне физической нагрузки или (реже) в состоянии покоя. Нередко обращает на себя внимание тревожность и раздражительность больного. При аускультации сердца может определяться тахикардия, изредка – нарушения ритма.
- Рентгенография венечных артерий. Коронарография является одним из ключевых исследований, позволяющим дифференцировать кардиальный синдром от других форм поражения сердца. Изменения в сосудистом русле (например, сужения, обусловленные атеросклерозом, спазмом или воспалительным процессом) обычно не определяются.
- Сцинтиграфия миокарда. Перфузионная сцинтиграфия дает возможность посредством введения радиофармпрепарата с теллуром-201 оценить качество кровоснабжения сердечной мышцы, обнаружить очаги ишемии. При КСХ перфузия понижена, выявляются отдельные участки с резким уменьшением объема поступающей крови.
- Электрокардиография. ЭКГ при кардиальном синдроме подтверждает типичные признаки ИБС – депрессию сегмента ST более 1,5 мм, однако такое нарушение является преходящим и может быть не обнаружено при регистрации стандартной электрокардиограммы. Диагностическую значимость имеет проведение исследования по Холлу – регистрация ЭКГ на протяжении 48 часов. Ишемическая депрессия ST чаще наблюдается утром или в дневное время, при эмоциональной или физической нагрузке.
- Фармакологические пробы. Характерным признаком КСХ, доказывающим внутрисердечную природу патологии, является эргометриновая проба. Положительный результат данного теста указывает на склонность тканей миокарда к ишемии. Аналогичный вывод делают при положительной дипиридамоловой пробе.
В качестве дополнительных методов диагностики осуществляют изучение крови коронарного синуса (выявляется увеличение уровня лактата), определяют количество инсулина в крови. Доказано, что при низкой восприимчивости тканей к данному гормону риск возникновения кардиального синдрома увеличивается в несколько раз. Производят определение уровня основных ионов крови (кальция, калия, натрия) и количество эстрогена у женщин. Дифференциальную диагностику проводят с коронарным атеросклерозом, вторичной микроваскулярной стенокардией (при васкулитах, амилоидозе), миокардитами и внесердечными состояниями – остеохондрозом грудного отдела, межреберными невритами и миозитами, плевритом.
Лечение кардиального синдрома Х
Специфическое лечение отсутствует, с помощью медикаментов можно только устранить основные патогенетические нарушения – улучшить перфузию миокарда, облегчить транспорт питательных веществ и кислорода из крови. Терапия обязательно должна быть комплексной, требует активного взаимодействия врача и пациента. Зачастую индивидуальная схема лечения определяется опытным путем, посредством назначения определенных препаратов и последующего наблюдения за динамикой болезни. Чаще всего применяются следующие группы лекарственных средств:
- Бета-адреноблокаторы. Являются наиболее популярными антиангинальными препаратами, включают атенолол, бисопролол и другие медикаменты. Снижают частоту сердечных сокращений, уменьшают потребность миокарда в кислороде, улучшают коронарную перфузию, ослабляя выраженность симптомов заболевания.
- Антагонисты кальция. Из этой группы при КСХ предпочтительны блокаторы медленных кальциевых каналов – нифедипин, верапамил. Они способствуют расширению сосудов, обеспечивая увеличение притока крови к сердечной мышце.
- Активаторы калиевых каналов. Перспективное средство для терапии кардиального синдрома – никорандил. Он эффективно устраняет гипоксические процессы в сердце, способствует восстановлению его кровоснабжения и обладает кардиопротективным действием.
- Нитраты. Сублингвальные антиангинальные препараты (например, нитроглицерин) эффективны лишь у половины больных с данной патологией. Более того, у 10-15% пациентов прием нитроглицерина для купирования приступа вызывает усиление болей и других симптомов. Поэтому такие лекарства должны назначаться крайне осторожно и строго индивидуально.
- Заместительная гормональная терапия. Является достаточно эффективным методом лечения КСХ у женщин, если он возник на фоне климакса. Восстановление уровня эстрогенов значительно снижает частоту и силу приступов, улучшая качество жизни больных.
В качестве вспомогательного лечения применяют антиагреганты (ацетилсалициловую кислоту), статины для уменьшения уровня липопротеидов крови, ингибиторы АПФ для кардиопротективного и гипотензивного эффекта. Большое внимание уделяют лечебной физкультуре – она повышает болевой порог и устойчивость больных к физическим нагрузкам. По некоторым данным, аллопуринол и метформин также можно применять при данной патологии, особенно если ее возможной причиной выступает дисфункция эндотелия. У лиц с повышенной тревожностью и эмоциональной нестабильностью оправдано использование седативных средств и антидепрессантов.
Прогноз и профилактика
Прогноз кардиального синдрома X в большинстве случаев благоприятный – несмотря на наличие приступов, заболевание не прогрессирует, осложнения развиваются крайне редко. Основным последствием, особенно при отсутствии лечебных мер, является снижение качества жизни больного. Адекватная терапия в сочетании с умеренной физической активностью способны заметно снизить как частоту, так и выраженность приступов, но они все равно могут периодически возникать на протяжении многих лет. Методы профилактики синдрома отсутствуют, лицам, имеющим такой диагноз необходимо регулярно проходить обследование у кардиолога для возможной коррекции схемы лечения.
Источник
Содержание
Что такое гипертоническая болезнь
- Этиология заболевания
- Патогенез гипертонии
- Факторы риска
- Классификация артериальной гипертензии
- 3 стадии первичной гипертензии
- Симптомы гипертонической болезни
- Диагностика гипертонической болезни
- Заболевания, сопровождающие повышенным артериальным давлением
- Лечение гипертонической болезни
- Немедикаментозные методы лечения артериальной гипертензии
- Медикаментозное лечение артериальной гипертензии
- Комбинации препаратов для лечения артериальной гипертензии
- Профилактика гипертонической болезни
Гипертоническая болезнь является самым распространенным заболеванием системы кровообращения во всем мире. Около 30% населения земного шара страдают этим недугом. В последние годы отмечается значительное «омоложение» заболевания — среди заболевших все больше людей молодого, среднего возраста.
Гипертония чревата тяжелыми, инвалидизирующими осложнениями, нередко приводит к смерти. В то же время при соблюдении ряда правил возникновение и развитие заболевания можно отсрочить на годы. Каждый человек должен быть знаком с факторами риска развития гипертонии, ее симптомами и принципами лечения.
Что такое гипертоническая болезнь
Гипертоническая болезнь или артериальная гипертензия (синоним: эссенциальная гипертензия, первичная гипертензия) — хронически протекающее, склонное к прогрессированию заболевание, в клинической картине которого ведущим симптомом является стойкое, продолжительное повышение артериального давления (т.е. синдром артериальной гипертензии).
Критериями артериальной гипертензии принято считать систолическое артериальное давление (АД) свыше или равное 140 мм рт. ст. и/или диастолическое АД, превышающее 90 мм рт. ст.
Этиология заболевания
Гипертоническая болезнь считается идиопатическим заболеванием, непосредственные причины ее возникновения не установлены.
Среди многочисленных теорий возникновения и развития первичной гипертензии наибольшее распространение получила классическая нейрогенная теория, разработанная отечественными учеными А.Л.Мясниковым и Г.Ф.Лангом. Данная концепция расценивает гипертоническую болезнь как невротическое состояние высшей нервной деятельности. Пусковым механизмом считается нервное перенапряжение (острое или длительное, хроническое), которое вызывает нарушение трофики структур головного мозга, отвечающих за регуляцию АД. Особое значение имеют эмоции, не получившие реализации в двигательной сфере, так называемые «неотреагированные эмоции».
В возникновении первичной гипертензии прослеживается генетическая предрасположенность. У 35-50% людей, страдающих гипертонией, отмечается семейный характер заболевания. Конкретный ген, дефект которого приводил бы к стойкому повышению АД, не выявлен. Вероятно, заболевание имеет полигенный тип наследования.
Патогенез гипертонии
Патогенез первичной гипертензии сложен и на различных стадиях имеет свои особенности. Согласно нейрогенной теории, под действием нервного перенапряжения снижается тормозное влияние коры больших полушарий головного мозга на подкорковые (гипоталамические) вегетативные центры, что вызывает активацию прессорной (сосудосуживающей) симпато-адреналовой системы. Происходит выброс адреналина, возрастает сердечный выброс, сужаются артерии (включая почечные), повышается АД. Спазм почечных артерий активирует другую мощнейшую прессорную систему — ренин-ангиотензин-альдостероновую, которая вносит свой весомый вклад в повышение АД. Со временем подключаются и другие сосудосуживающие агенты — антидиуретический гормон, простациклин, эндотелин, тромбоксан. Им противостоят депрессорные системы —сосудорасширяющие простагландины, калликреин-кининовая, система натрийуретических пептидов. Длительный спазм артерий приводит к нарушению функции их внутренней оболочки (эндотелия), перестройке стенок сосудов и способствует развитию атеросклероза.
Факторы риска
К факторами риска причисляют признаки, наличие которых у человека увеличивает вероятность развития заболевания. Многообразие факторов риска возникновения первичной гипертензии разделяют на две группы — модифицируемые и немодифицируемые.
1. Немодифицируемые факторы риска (воздействовать на них невозможно)
К ним относятся:
- мужской пол — среди мужчин молодого, среднего возраста заболеваемость гипертонией выше, чем среди женщин в этом же возрасте. Низкая заболеваемость у женщин объясняется защитным действием эстрогенов. Распространенность гипертонии у представителей обоих полов старше 60 лет примерно одинакова;
- возраст (более 50-60лет) — распространенность гипертонии резко увеличивается в пожилом возрасте;
- наследственность — наличие в семье случаев заболевания эссенциальной гипертензией повышает риск заболевания.
2. Модифицируемые факторы риска (подвергаются воздействовать)
К ним относят:
- курение — никотин обладает мощным сосудосуживающим эффектом. Активное и пассивное курение приводят к спазму кровеносных сосудов, повышению АД;
- ожирение — т.е. индекс массы тела выше 30 кг/м2. Клинические исследования доказывают, что заболеваемость гипертонией повышается по мере роста массы тела человека. Особенно опасно отложение подкожного жира в районе талии (абдоминальное ожирение), т.к. оно сопряжено с крайне высоким риском возникновения первичной гипертензии. Это объясняется стимуляцией симпато-адреналовой системы у тучных людей. Окружность талии свыше 80 см для женщин и свыше 94 см для мужчин — серьезный фактор риска появления гипертонии;
- малоподвижный образ жизни (гиподинамия) — недостаточная физическая активность провоцирует развитие ожирения;
- избыточное поступление поваренной соли с пищевыми продуктами (свыше 5 г за сутки);
- чрезмерное употребление алкоголя (свыше 30 г этилового спирта в сутки);
- несбалансированное питание (высококалорийное, с избытком насыщенных жиров) — провоцирует ожирение;
- стрессовые ситуации.
Классификация артериальной гипертензии
Первичную гипертензию классифицируют по уровню артериальной гипертензии, по характеру поражения органов-мишеней.
1. Классификация уровней артериальной гипертензии (АГ)
Категория Систолическое АД, мм рт. ст. Диастолическое АД, мм рт. ст.
- Артериальная гипертензия I степени 140-159 90-99
- Артериальная гипертензия II степени 160-179 100-109
- Артериальная гипертензия III степени ≥180 ≥110
2. Классификация по характеру поражения органов-мишеней
Органами-мишенями называют те органы, в которых в первую очередь возникают патологические изменения вследствие гипертонии. Для первичной гипертензии мишенями являются сердце, почки, головной мозг, сетчатая оболочка глаза, кровеносные сосуды.
3 стадии первичной гипертензии
Принято выделять 3 стадии первичной гипертензии:
I стадия — характерно отсутствие изменений со стороны органов-мишеней;
II стадия — имеются изменения органов-мишеней, не проявляющееся какими-либо симптомами:
сердце: увеличение левого желудочка (по результатам ЭКГ или УЗИ сердца);
сосуды: признаки утолщения стенок, наличия бляшек (по результатам УЗИ, ангиографии);
почки: снижение функции, микроальбуминурия (обнаружение небольших порций белка в моче);
сетчатка глаза: сужение, извитость сосудов;
III стадия — присутствуют симптомы изменений со стороны органов-мишеней:
сердце: ишемическая болезнь, сердечная недостаточность;
головной мозг: транзиторное нарушение мозгового кровотока, инсульт;
почки: почечная недостаточность;
сосуды: окклюзия периферического кровеносного сосуда, расслаивающая аневризма аорты;
сетчатка глаза: отек, кровоизлияния, экссудаты.
Симптомы гипертонической болезни
В ряде случаев длительное время единственным симптомом эссенциальной гипертензии остается повышение АД. Оно может сопровождаться неспецифическими жалобами на боль в голове (возникает по утрам, по типу «тяжелой головы», с локализацией в затылочной области), раздражительность, чрезмерную утомляемость, нарушения сна, общую слабость, головокружение, учащенное сердцебиение.
Ярким признаком болезни считаются гипертонические кризы — непродолжительные (от 1-2 часов до 2-3 суток) обострения болезни, проявляющиеся внезапным повышением АД. Они возникают примерно у трети пациентов.
Различают 2 типа кризов при гипертонии: первого порядка (адреналовые) и второго порядка (норадреналовые).
Гипертонический криз первого порядка развивается чаще у людей среднего возраста. Подъем АД возникает ночью, сопровождается головной болью, ознобом, похолоданием конечностей, тревогой, беспокойством, учащенным сердцебиением.
Гипертонический криз второго порядка характерен для людей пожилого возраста. Подъем АД сопровождается выраженной головной болью, нарушениями зрительного восприятия, заторможенностью, сонливостью, тошнотой, рвотой.
При длительном стаже гипертонии в клинической картине ведущее место занимают симптомы заболеваний органов-мишеней: загрудинные боли при стенокардии, одышка, отечность при сердечной недостаточности, симптомы перенесенного инсульта и др.
Диагностика гипертонической болезни
Для того, чтобы утвердить человеку диагноз гипертоническая болезнь, нужно выявить стойкое повышение АД и исключить наличие других болезней, для которых характерен синдром артериальной гипертензии.
Повышение кровяного давления определяется с помощью обычного тонометра — АД измеряет врач или сам пациент. Непременным условием является соблюдение методики измерения АД — измерение производят после 3-5 минут отдыха в комфортной обстановке, сидя, в состоянии покоя, плечо и сердце должны располагаться на одном уровне. Уровень АД свыше или равный 140/90 мм рт. ст. говорит о подозрении на эссенциальную гипертензию. В диагностически сложных случаях применяется методика суточного мониторирования артериального давления.
Заболевания, сопровождающие повышенным артериальным давлением
Кроме гипертонической болезни, существует еще целый ряд заболеваний, сопровождающихся повышением АД: патологии почек (хронический пиело-/гломерулонефрит), вазоренальная гипертензия (вызванная сужением почечной артерии), опухоль надпочечников — феохромоцитома, коарктация аорты (врожденный дефект сосуда), эндокринные нарушения (синдром Конна, болезнь Иценко-Кушинга). Чтобы исключить наличие этих патологий, врач назначает комплексное обследование.
Дополнительное обследование направлено на обнаружение патологий органов-мишеней. Оно позволяет уточнить стадию гипертонической болезни, назначить соответствующее лечение.
Диагностические мероприятия включают в себя:
- ЭКГ: могут присутствовать признаки увеличения левого желудочка (гипертрофии), ишемические изменения, признаки перенесенного острого инфаркта миокарда.
- рентгенография органов грудной клетки: могут быть выявлены изменения контура сердца (проявление гипертрофии левого желудочка);
- эхокардиография (УЗИ сердца): могут обнаруживаться гипертрофия левого желудочка, расширение полостей сердца, снижение его работы;
- исследование глазного дна: определяются суженные артерии сетчатки, расширенные вены, на поздних стадиях — кровоизлияния, экссудаты, отек;
- анализ крови: определяется количество холестерина, показатели работы почек (креатинин, мочевина);
- анализ мочи: выявляются нарушения функционирования почек, микроальбуминурия и др.
Лечение гипертонической болезни
В лечении первичной гипертензии с успехом применяются немедикаментозные и медикаментозные методы, взаимодополняющие друг друга.
Немедикаментозные методы лечения артериальной гипертензии
Назначаются абсолютно всем пациентам с гипертонией, даже если человек получает лекарственные препараты для контроля АД. Эти меры подразумевают устранение факторов риска путем модификации устоявшегося образа жизни и привычек человека. Учеными доказано, что немедикаментозное лечение в определенных случаях по эффективности не уступает лечению лекарственными препаратами.
Основные направления:
- ограничение количества поваренной соли, поступающей с пищей (до 5-6 г в сутки). Это подразумевает полный отказ от таких продуктов питания, как колбасы, сосиски, соленые сыры, консервированные продукты, соленая рыба. Также следует учесть, что значительное количество соли содержится в хлебобулочных изделиях;
- борьба с избыточным весом— людям, страдающим первичной гипертензией, рекомендуется снизить калорийность пищевого рациона путем ограничения употребления жиров;
- ограничение употребления алкогольсодержащих напитков — до 30 г этилового спирта в сутки;
- полный и строгий отказ от табакокурения — при необходимости прибегнуть к помощи врача-нарколога;
- регулярные физические нагрузки — умеренные, желательно ежедневные, продолжительностью не менее получаса. Предпочтительны мероприятия на свежем воздухе: пробежки трусцой, ходьба в ускоренном темпе, катание на велосипеде.
Медикаментозное лечение артериальной гипертензии
Подразумевает применение лекарственных препаратов.
Для эффективного лечения первичной гипертензии экспертами рекомендованы несколько классов препаратов, Они снижают артериальное давление, воздействуя на разных этапах патогенеза заболевания.
Основные классы лекарственных препаратов:
- ингибиторы ангиотензинпревращающего фермента — иАПФ (зофеноприл, каптоприл, периндоприл, рамиприл, фозиноприл, эналаприл и др.);
- блокаторы ангиотензиновых рецепторов — сартаны (валсартан, кандесартан, лозартан, олмесартан, телмисартан, эпросартан и др.);
- антагонисты кальция (нифедипин, амлодипин, фелодипин);
- диуретики (индапамид, гидрохлортиазид, хлорталидон);
- блокаторы (бисопролол, карведилол, небиволол, атенолол, метопролол, и др.);
- ингибиторы ренина (алискирен);
- препараты центрального (мозгового) действия (моксонидин, клонидин);
- альфа-адреноблокаторы (доксозазин).
Комбинации препаратов для лечения артериальной гипертензии
В лечении гипертонии широко применяются комбинации препаратов из различных групп, например иАПФ + диуретик, антагонист кальция + иАПФ, -блокатор + сартан + диуретик. Современная фармацевтическая промышленность выпускает большое количество готовых комбинированных препаратов, что значительно упрощает прием лекарств.
Необходимо отметить, что лечение гипертонии осуществляется под непрерывным контролем врача-терапевта или врача-кардиолога. Врач определяет объем лечебных мероприятий, момент назначения лекарственных препаратов, дозировки и т.д. Недопустимо самостоятельное назначение антигипертензивных препаратов.
При развитии злокачественной гипертонии, не поддающейся воздействию лекарств, может выполняться хирургическое лечение гипертонической болезни (стимуляция барорецепторов каротидного синуса, денервация почек и др.).
Профилактика гипертонической болезни
Первичную профилактику гипертонии необходимо проводить с детского возраста. Дети, подростки, молодые люди должны регулярно подвергаться медицинским осмотрам с измерением кровяного давления. Профилактика должна воздействовать на факторы риска заболевания. Детям показана рациональная мышечная нагрузка, недопустимо перекармливание, чрезмерное употребление соленой пищи. Вторичная профилактика направлена на предотвращение прогрессирования заболевания. Людям, страдающим гипертонией, противопоказана ночная, сверхурочная работа, а также сопряженная с нервными перегрузками.
Источник
