Код диагноза по мкб гломерулонефрит
Хронический гломерулонефрит (ХГН) – заболевание почек, при котором воспаляются мелкие сосуды (клубочки). Впоследствии может стать причиной почечной недостаточности. ХГН оказывает негативное влияние на работу почек: нарушается процесс образования мочи, снижается выведение токсичных веществ, что приводит к изменениям в кислотно-щелочном балансе всего организма.
Заболеванию больше подвержены дети, реже – взрослые от 20 до 40 лет. Хронический гломерулонефрит (код по МКБ 10 N03) диагностируют у мальчиков в несколько раз чаще, чем у девочек.
Появление отеков является основным признаком проблем с почками. Так же, как и изменения в моче: снижается объем, моча темнеет (из-за наличия клеток крови), появляется мутность (из-за присутствия белка). Одышка и повышенное артериальное давление тоже сигнализируют о нарушениях в работе мочевыделительной системы.
Классификация патологии
Согласно международному классификатору болезней 10-го пересмотра, хронический гломерулонефрит МКБ 10 соответствует коду N03 – хронический нефритический синдром. Если лечение острого гломерулонефрита не дает результатов в течение года, то считается, что заболевание перешло в хроническую форму.
ХГН подразделяется на несколько клинических форм:
- Латентный ХГН встречается часто, симптомы выражены слабо: отсутствует отечность, артериальное давление в норме. Может перейти в гипертоническую или нефротическую формы. Развивается на протяжении 10-20 лет.
- Для гипертонического ХГН характерно постоянное увеличение давления до отметок 140 на 90 мм рт. ст. и выше, возможно незначительное нарушение выделения мочи. Формируется за 15-20 лет.
- При гематурическом ХГН наблюдается превышение показателей крови в моче: наличие крови видно невооруженным глазом (макрогематурия) или обнаруживается под микроскопом в анализе мочи (микрогематурия). Также встречается протеинурия – наличие белка в анализе мочи до 1 г/сут. Может развиться на протяжении 5-25 лет.
- Нефротическая форма ХГН характеризуется отеками, слабостью, головными болями, снижением количества и качества мочи, потерей аппетита, тошнотой, рвотой, бледностью и сухостью кожи, ломкостью ногтей и волос.
- Смешанная форма может сочетать в себе многие признаки нефротического, гематурического или гипертонического ХГН. Развивается на фоне системных заболеваний (красная волчанка, склеродермия)
При хроническом гломерулонефрите часто возникают рецидивы, которые необходимо своевременно лечить. При отсутствии терапии осложнения могут привести к инвалидности или летальному исходу.
Этиология явления
Хронический гломерулонефрит развивается на фоне неэффективного лечения острой формы заболевания или под воздействием бактериальных инфекций, вызванных стрептококком (ангина, пневмония, стрептодермия). Возможно развитие ХГН после заражения стафилококком и гепатитом В.
К провоцирующим факторам относятся:
- снижение иммунитета на фоне частых ОРВИ;
- переохлаждение;
- побочное действие лекарственных препаратов;
- аллергические реакции;
- наследственность;
- хронические инфекции (кариес, цистит);
- беременность;
- аутоиммунные заболевания;
- отравление алкогольными, наркотическими и токсическими веществами.
Бактериальные инфекции часто дают осложнения на выделительную систему организма. Сначала вызывают острую форму гломерулонефрита, которая впоследствии может перейти в хроническую. При остром течении болезни характерны сильные боли в пояснице и при мочеиспускании, помутнение мочи и ее потемнение, общее ухудшение состояния (головокружение, слабость, черные точки перед глазами). При обнаружении симптомов следует как можно быстрее обратиться к врачу. Не стоит заниматься самолечением.
Хронический гломерулонефрит может обладать такими же явными признаками, а может, наоборот, остаться незамеченным. Если патология проходила бессимптомно, то человек может даже не подозревать о болезни. Тогда болезнь можно выявить при прохождении диспансеризации (1 раз в 3 года) или ежегодного планового осмотра терапевта, для детей – педиатра. Общий анализ мочи способен прояснить ситуацию. Для точной диагностики назначают ультразвуковое исследование почек и электрокардиограмму.
Грамотная антибактериальная терапия, диета и соблюдение режима помогут эффективно справиться с болезнью и вернуть прежнее качество жизни.
Источник https://pochkam.ru
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
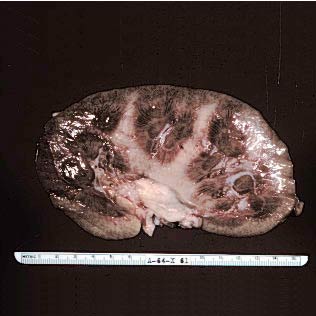
Острый гломерулонефрит.

Патанатомический макропрепарат при остром гломерулонефрите
Описание
Диффузный гломерулонефрит – иммуноаллергическое заболевание с преимущественным поражением сосудов клубочков: протекает в виде острого или хронического процесса с повторными обострениями и ремиссиями. В более редких случаях наблюдается подострый гломерулонефрит, для которого характерно бурное прогрессирующее течение, быстро приводящее к почечной недостаточности. Диффузный гломерулонефрит – одно из наиболее частых заболеваний почек.
Острый гломерулонефрит – заболевание инфекционно-аллергической природы с преимущественным поражением капилляров обеих почек. Распространен повсеместно. Чаще болеют в возрасте 12-40 лет, несколько чаще мужчины. Возникает в странах с холодным и влажным климатом, сезонное заболевание.
Симптомы
Острый гломерулонефрит характеризуется тремя основными симптомами – отечным, гипертоническим и мочевым. В моче находят главным образом белок и эритроциты. Количество белка в моче обычно колеблется от 1 до 10 г/л, но нередко достигает 20 г/л и более. Однако высокое содержание балка в моче отмечается лишь в первые 7-10 дней, поэтому при позднем исследовании мочи протеинурия чаще оказывается невысокой (менее 1 г/л). Небольшая протеинурия в ряде случаев может быть с самого начала болезни, а в некоторые периоды она даже может отсутствовать. Небольшие количества белка в моче у больных, перенесших острый нефрит, наблюдаются долго и исчезают только через 3-6, а в ряде случаев даже 9-12 мес от начала заболевания.
Гематурия – обязательный и постоянный признак острого гпомерулонефрита. В 13-15% случаев бывает макрогематурия, в остальных случаях – микрогематурия, иногда количество эритроцитов может не превышать 10-15 в поле зрения. Цилиндрурия – не обязательный симптом острого гпомерулонефрита. В 75% случаев находят единичные гиалиновые и зернистые цилиндры, иногда встречаются эпителиальные цилиндры. Лейкоцитурия, как правило, бывает незначительной, однако иногда обнаруживают 20-30 лейкоцитов и более в поле зрения. При этом всегда все же отмечается количественное преобладание эритроцитов над лейкоцитами, что лучше выявляется при подсчете фирменных элементов осадка мочи с помощью методик Каковского – Аддиса, Де Альмейда – Нечипоренко.
Олигурия (400-700 мл мочи в сутки) – один из первых симптомов острого нефрита. В некоторых случаях в течение нескольких дней наблюдается анурия (острая почечная недостаточность). У многих больных в точение первых нескольких дней заболевания отмечается незначительная или умеренная азотемия. Часто при остром гломерулонефрите уменьшаются содержание гемоглобина и число эритроцитов в периферической крови. Это связано с гидремией (повышенным содержанием воды в крови), а также может быть обусловлено истинной анемией в результате влияния инфекции, приведшей к развитию гломерупонефрита (например, при септическом эндокардите.
Часто определяется повышенная СОЭ. Количество лейкоцитов в крови, как и температурная реакция, определяются начальной или сопутствующей инфекцией (чаще температура нормальная и нет лейкоцитоза).
Большое значение в клинической картине острого гломерулонефрита имеют отеки, которые служат ранним признаком заболевания у 80-90% больных; располагаются они преимущественно на лице и вместе с бледностью кожи создают характерное “лицо нефритика”. Часто жидкость накапливается в полостях (плевральной, брюшной, полости перикарда). Прибавка массы тела за короткое время может достигать 15- 20 кг и более, но через 2-3 нед отеки обычно исчезают. Одним из кардинальных симптомов острого диффузного гпомерулонефрита является артериальная гипертензия, наблюдавшаяся у 70-90% больных. В большинстве случаев АД не достигает высоких уровней (180/120 мм ). У детей и подростков повышение АД бывает реже, чем у взрослых. Остро возникшая артериальная гипертензия может привести к развитию острой сердечной недостаточности, особенно левожелудочковой. Позднее возможно развитие гипертрофии левого желудочка сердца. При обследовании определяется расширение границ сердечной тупости, что может быть обусловлено накоплением транссудата в полости перикарда и гипертрофией миокарда. Нередко выслушиваются функциональный систолический шум на верхушке, акцент II тона на аорте, иногда ритм галопа: в легких – сухие и влажные хрипы. На ЭКГ могут наблюдаться изменения зубцов R и Т в стандартных отведениях, нередко глубокий зубец Q и несколько сниженный вольтаж комплекса ORS.
Артериальная гипертензия при остром гломерулонефрите может сопровождаться развитием эклампсии, но уремии при этом нет. Эклампсию правильнее считать. Острой энцефалопатией, так как она обусловлена артериальной гипертензией и отеками (гиперволемический отек мозга). Несмотря на тяжелую клиническую картину экламптических припадков, они редко кончаются смертью и проходят большей частью бесследно.
Различают две наиболее характерные формы острого гломерулонефрита. Циклическая форма начинается бурно. Появляются отеки, одышка, головная боль, боль в поясничной области, уменьшается количество мочи. В анализах мочи – высокие цифры протеинурии и гематурии. Повышается АД. Отеки держатся 2-3 нед. Затем в течении болезни наступает перелом: развивается полиурия и снижается АД. Период выздоровления может сопровождаться гипостенурией. Однако нередко при хорошем самочувствии больных и практически полном восстановлении работоспособности могут длительно, месяцами, наблюдаться небольшая протеинурия (0,03- 0,1 г/л) и остаточная гематурия. Латентная форма встречается нередко, и диагностика ее имеет большое значение, так как часто при этой форме заболевание становится хроническим. Эта форма гломерулонефрита характеризуется постепенным началом без каких-либо выраженных субъективных симптомов и проявляется лишь небольшой одышкой или отеками на ногах. В таких случаях гломерулонефрит удается диагностировать только при систематическом исследовании мочи. Длительность относительно активного периода при латентной форме заболевания может быть значительной (2-6 мес и более).
Острый гломерулонефрит может сопровождаться нефротическим синдромом. Всякий острый гломерулонефрит, не закончившийся бесследно в течение года, нужно считать перешедшим в хронический. Следует помнить, что в ряде случаев остро начавшийся диффузный гломерулонефрит может принять характер подострого злокачественного экстракапиллярного гломерулонефрита с бурно прогрессирующим течением.
Жажда. Колебания веса. Рвота. Сильная жажда. Судороги. Тошнота.
Причины
Возникает заболевание чаще всего после ангин, тонзиллитов, инфекций верхних дыхательных путей, скарлатины и Важную роль в возникновении гпомерулонефрита играет стрептококк, особенно тип 12 бета-гемолитического стрептококка группы А. В странах с жарким климатом чаще других острому гломерулонефриту предшествуют стрептококковые кожные заболевания. Он может также развиваться после пневмоний (в том числе стафилококковых), дифтерии, ыпного и брюшного тифа, бруцеллеза, малярии и некоторых других инфекций. Возможно возникновение гломерулонефрита под влиянием вирусной инфекции, после введения вакцин и сывороток (сывороточный, вакцинный нефрит). К числу этнологических факторов относится и охлаждение организма во влажной среде (“окопный” нефрит).
Охлаждение вызывает рефлекторные расстройства кровоснабжения почек и влияет на течение иммунологических реакций. В настоящее время общепринятым является представление об остром гпомерулонефрите как об иммунокомплексной патологии, появлению симптомов гломерулонефрита после перенесенной инфекции предшествует длительный латентный период, во время которого изменяется реактивность организма, образуются антитела к микробам или вирусам. Комплексы антиген – антитело, взаимодействуя с комплементом, откладываются на поверхности базальной мембраны капилляров преимущественно клубочков. Развивается генерализованный васкулит с поражением главным образом почек.
Лечение
Назначаются постельный режим и диета. Резкое ограничение поваренной соли в пище (не более 1,5- 2 г/сут) уже само по себе может приводить к усиленному выделению воды и ликвидации отечного и гипертонического синдромов. В первое время назначают сахарные дни (по 400 – 500 г сахара в сутки с 500-600 мл чая или фруктовых соков). В дальнейшем дают арбузы, тыкву, апельсины, картофель, которые обеспечивают почти полностью безнатриевое питание.
Длительное ограничение потребления белков при остром гломерулонефрите недостаточно обосновано, так как задержки азотистых шлаков, как правило, не наблюдается, а предполагаемое иногда повышение АД под влиянием белкового питания не доказано. Из белковых продуктов лучше употреблять творог, а также яичный белок. Жиры разрешаются в количестве 50-80 г/сут. Для обеспечения суточной калорийности добавляют углеводы. Жидкости можно потреблять до 600- 1000 мл/сут. Антибактериальная терапия показана при явной связи гломерунефрита с имеющейся инфекцией, например при затяжном септическом эндокардите, хроническом тонзиллите. При хроническом тонзиллите показана тонзилдэктомия через 2-3 мес после стихания острых явлений гломерулонефрита.
Целесообразно применение стероидных гормонов – преднизолона (преднизон), триамцинолон (дексаметазона). Лечение преднизолоном назначают не раньше чем через 3-4 нед от начала заболевания, когда общие симптомы (в частности, артериальная гипертензия) менее выражены. Особенно показаны кортикостероидные гормоны при нефротической форме или затянувшемся течении острого гломерулонефрита, а также при так называемом остаточном мочевом синдроме, в том числе и гематурии. Преднизолон применяют, начиная с дозы 10-20 мг/сут, быстро (в течение 7-10 дней) доводят суточную дозу до 60 мг. Эту дозу продолжают давать в течение 2-3 нед, затем ее постепенно уменьшают. Курс лечения длится 5-6 нед. Общее количество преднизолона на курс 1500-2000 мг. Если за это время не достигается достаточный лечебный эффект, можно продолжить лечение поддерживающими дозам и преднизолона (по 10-15 мг/сут) длительно под врачебным контролем. Кортикостероидная терапия влияет как на отечный, так и на мочевой синдром. Она может способствовать выздоровлению и предупреждению перехода острого гломерулонефрита в хронический. Умеренная артериальная гипертензия не является противопоказанием к применению кортикостероидных препаратов. При тенденции к повышению АД и нарастании отеков лечение кортикостероидными гормонами следует сочетать с гипотензивными и диуретическими средствами. Если в организме имеются очаги инфекции, то одновременно с кортикостероидными гормонами необходимо назначать антибиотики.
При наличии артериальной гипертензии и особенно при возникновении эклампсии показана комплексная гипотензивная терапия периферическими вазодилататорами (верапамил, гидралазин, нитропруссид натрия, диазоксид) или симпатолитиками (резерпин, клофелин) в сочетании с салуретиками (фуросемид, этакриновая кислота) и транквилизаторами (диазепам и ). Могут применяться ганглиоблокаторы и (3-адреноблокаторы. Для уменьшения отека мозга используют осмотические диуретики (40% раствор глюкозы, маннитол). При судорогах (на 1 этапе) дают эфирно-кислородный наркоз. При непрекращающихся судорогах проводят кровопускание.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Острый нефритический синдром. Неуточненное изменение (N00.9)
Общая информация
Краткое описание
Острый нефритический синдром – синдром, характеризующийся внезапным появлением макроскопической гематурии, олигурии, острой почечной недостаточности, обусловленной резким падением гломерулярной фильтрации, задержкой жидкости и появлением отеков, гипертензии. Протеинурия составляет менее 3 г/сут.
Это большая разнородная группа первичных и вторичных гломерулонефритов – острый постинфекционный (диффузный пролиферативный ГН), мембранопролиферативный и экстракапиллярный ГН) [Папаян А.В., 1997]. Острый постинфекционный гломерулонефрит имеет циклическое течение с благоприятным прогнозом, два других морфологических варианта рано или поздно приводят к развитию терминальной хронической почечной недостаточности (ХПН).
Код протокола: H-Т-035 “Острый нефритический синдром (острый гломерулонефрит)”
Для стационаров терапевтического профиля
Код (коды) по МКБ-10:
N00 Острый нефритический синдром
N00.0 Острый нефритический синдром, незначительные гломерулярные нарушения
N00.1 Острый нефритический синдром, очаговые и сегментарные гломерулярные повреждения
N00.2 Острый нефритический синдром, диффузный мембранозный гломерулонефрит
N00.3 Острый нефритический синдром, диффузный мезангиальный пролиферативный гломерулонефрит
N00.4 Острый нефритический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит
N00.5 Острый нефритический синдром, диффузный мезангиокапиллярный гломерулонефрит
N00.6 Острый нефритический синдром, болезнь плотного осадка
N00.7 Острый нефритический синдром, диффузный серповидный гломерулонефрит
N00.8 Острый нефритический синдром, другие изменения
N00.9 Острый нефритический синдром, неуточненное изменение
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
По стадии:
– развернутых клинико-лабораторных проявлений;
– обратного развития.
Диагностика
Диагностические критерии
Жалобы и анамнез:
– острое начало с изменения цвета мочи (“мясных помоев”);
– появление отеков;
– повышение АД.
Физикальное обследование:
– макрогематурия;
– отеки периферические;
– олигоанурия;
– артериальная гипертония.
Лабораторные исследования:
– ускоренное СОЭ;
– гематурия (гломерулярного характера);
– протеинурия менее 3 г/сут.;
– азотемия.
Инструментальные исследования
УЗИ органов мочевой системы – нет специфических изменений.
При отсутствии обратного развития экстраренальных симптомов, признаках злокачественности необходимо проведение чрескожной пункционной биопсии почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии). Морфологически – это широкий спектр вариантов (диффузный пролиферативный, мембранопролиферативный, экстракапиллярный ГН).
Показания для консультации специалистов:
– ЛОР-врача, стоматолога, акушера-гинеколога для санации инфекции носоглотки, полости рта и наружных половых органов;
– окулиста – для оценки изменений глазного дна;
– выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога;
– при признаках системности процесса – ревматолога;
– при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекции – инфекциониста.
Перечень основных диагностических мероприятий:
– общий анализ крови (6 параметров), гематокрит;
– СРБ количественным методом;
– определение креатинина, мочевины, мочевой кислоты;
– расчет скорости клубочковой фильтрации по формуле Кокрофта-Голта:
СКФ, мл/мин. = (140 – возраст в годах) х вес (кг) х коэффициент / 0.82 х креатинин крови (мкмоль/л).
Коэффициент: для женщин = 0.85; для мужчин =1;
– определение общего белка, белковых фракций;
– определение АЛТ, АСТ, холестерина, билирубина, общих липидов;
– определение калия, натрия, хлоридов, железа, кальция, магния, фосфора;
– определение АСЛ-О, стрептокиназы;
– коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы);
– исследование кислотно-основного состояния;
– ИФА на маркеры вирусных гепатитов А, В, С, Д;
– ИФА на внутриутробные, зоонозные инфекции;
– ИФА на ауто-антитела к ДНК, антинуклеарные аутоантитела, антинейтрофильные цитоплазматические и перинуклеарные антитела, антитела к гломерулярной базальной мембране;
– ИФА на фракции комплемента С1q, С3, С4;
– общий анализ мочи;
– электрофорез белков мочи (селективность протеинурии);
– протеин/креатининовый коэффициент (Отношение уровня протеина к уровню креатинина в общем анализе мочи);
– анализ мочи по Зимницкому;
– УЗИ органов брюшной полости;
– допплерометрия сосудов почек.
Перечень дополнительных диагностических мероприятий:
– иммунологические исследования: АНА (антинуклеарные антитела), АНЦА (антинейтрофильные цитоплазматические антитела), антитела к двойной спирали ДНК, факторы комплемента С3, С4, С50, криоглобулины, антитела к кардиолипину, антитела к Стрептолизину-О, антитела к ГБМ (гломерулярная базальная мембрана);
– биопсия почки, кожи, подкожно-жировой клетчатки (ПЖК), мыщц, слизистой прямой кишки;
– ИФА-маркеры вирусных гепатитов А, В, С;
– рентгенография грудной клетки (одна проекция);
– ЭКГ, ЭхоКГ;
– протеины Бенс-Джонса в крови и моче;
– ПЦР на HBV-ДНК и HCV-РНК;
– коагулограмма 2 (РФМК, этаноловый тест, антитромбин III, функции тромбоцитов);
– ИФА на содержание иммуноглобулинов А, М, G, E;
– КТ, МРТ.
Дифференциальный диагноз
| Признак | Острый нефритический синдром | Инфекция мочевых путей (острый геморрагический цистит) | Нефротический синдром |
Начало заболевания | Острое, связь с инфекцией (чаще со стрептококковой), ОРВИ | Острое, связь с переохлаждением | Постепенное |
| Отеки | Умеренные, периферические | Нет | Массивные до анасарки |
Артериальное давление | Гипертензия преходящего характера | Нет | Возможны как гипо-, так и гипертензия |
| Дизурия | Нет | +++ | Нет |
| Интоксикация | ++ | Нет | Не характерна |
| Гематурия | Гломерулярного характера | Негломерулярного характера | Не характерна |
| Протеинурия | Менее 3 г/с | Минимальная | Более 3 г/с |
| Лейкоцитурия | Не характерна | +++ | нет |
| Гиперазотемия | В дебюте, преходящего характера | Нет | Редко, транзиторная на фоне активности НС |
Лечение
Цели лечения:
– вывести из острого состояния;
– ликвидация азотемии и олигурии.
Немедикаментозное лечение
Режим постельный первые сутки, затем палатный, общий.
Диета №7А (7а, 7б): ограничение поваренной соли (главным образом, натрия) и жидкости при достаточном калораже и содержании витаминов. При наличии отеков, особенно в период их нарастания, содержание поваренной соли в пище ограничивается до 0,2-0,3 г в сутки, содержание белка в суточном рационе ограничивается до 0,5-0,6 г/кг массы тела в основном за счет белков животного, происхождения.
Медикаментозное лечение:
– с целью улучшения микроциркуляции в почках применяются антиагреганты – курантил, пентоксифиллин;
– с антигипертензивной и нефропротективной целью применяются ингибиторы ангиотензин-превращающего фермента – фозиноприл, эналаприл, рамиприл в дозах 5-20 мг/с, блокаторы кальциевых каналов – амлодипин, нифедипин 10 мг/с, блокаторы бета-адренорецепторов – атенолол 25-50 мг/с, карведилол, антагонисты рецепторов ангиотензина II (лозартан, ирбезартан и др.);
– для борьбы с отеками и гипергидратацией и связанными с ними осложнениями назначаются диуретики – петлевые (фуросемид 2-3 мг/кг/с), гипотиазид (25-100 мг/с), при неэффективности – ультрафильтрация;
– при выраженной азотемии и гиперкалиемии проводится гемодиализ.
Дальнейшее ведение
При циклическом течении ОНС в течение месяца все экстраренальные проявления купируются, могут снизиться и сохраняться микрогематурия, минимальная протеинурия. При сохранении более чем 2 месяца экстраренальных признаков (артериальная гипертензия, отеки), выраженного мочевого синдрома или утяжелении их, необходимо проведение биопсии почки, так как вероятны неблагоприятные морфологические варианты ГН, требующие иммуносупрессивной терапии.
Профилактические мероприятия:
– профилактика вирусных, бактериальных, грибковых инфекций;
– профилактика нарушений электролитного баланса;
– профилактика эклампсии, сердечно-сосудистой недостаточности, ДВС-синдрома.
Перечень основных медикаментов:
1. Фуросемид амп. 20 мг, фуросемид тб. 40 мг, гидрохлоротиазид тб. 100 мг
2. Фозиноприл тб. 10 мг, эналаприл тб. 10 мг, рамиприл тб мг
3. Гепарин р.-р д/и 5000 ЕД/мл фл. 5 мл, фраксипарин 03 мл шприц-тюбик
4. Дипиридамол тб. 25 мг, пентоксифиллин амп.
5. Декстран (рефортан) р.-р д/инфуз. фл. 200 мл
6. Кальция глюконат 10% р.-р амп. 10 мл
Перечень дополнительных медикаментов:
1. Амлодипин тб. 10 мг, нифедипин тб. 10 мг
2. Атенолол тб. 100 мг
3. Эритропоэтин-бета рекомбинантн шприц-тюбик 2000 МЕ
4. Лозартан, ирбезартан тб.
5. Цефоперазон фл. 1 г, цефтриаксон фл. 1 г, спирамицин пор. д/и 1500000 МЕ фл.
6. Ацикловир тб. 0,2 г, ламивудин тб. 100 мг
7. Флуконазол капс. 50 мг
8. Кальция глицерилфосфат тб., калия хлорид амп.
9. Железа сульфат капс. 300 мг
10. Коргликон амп.
Индикаторы эффективности лечения:
– отсутствие отеков;
– нормализация АД;
– уменьшение/исчезновение протеинурии, гематурии;
– купирование ОПН.
Госпитализация
Показания к госпитализации:
– острая почечная недостаточность;
– клинико-лабораторная активность нефрита.
Минимум обследования при направлении в стационар:
– общий анализ мочи;
– креатинин в моче;
– общий анализ крови: креатинин, мочевина, электролиты крови, общий белок, трансаминазы, тимоловая проба и билирубин крови;
– УЗИ почек.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Клиническая нефрология: В 2 т. / Под ред. акад. Е. М. Тареева. М., 1983.
2. Мухин Н. А., Тареева И. Е. Диагностика и лечение болезней почек. М. 1985.
3. Чиж А. С. Лечение острого и хронического гломерулонефрита: Метод, рекомендации. Мн., 1982.
4. Доказательная медицина. Клинические рекомендации для практических врачей. 2-е издание, ГЕОТАР, 2002.
5. Grabensee B. Nephrologie. 2005. Stuttgart. New-York
6. Dumas R. Glomerulonephrites a g. oissants.// Ann. Pediatr.- 1994.-V.41.-N1.-P.52-59.
7. K/DOQI clinical practice guidelines for chronic disease: evaluation, classification, and
stratification. Kidney Disease Outcome Initiative. Am J Kidney Dis 2002 Feb;39 (2 Suppl 1): S1-246.
8. I Международный нефрологический семинар «Актуальные вопросы нефрологии»,
Алматы, 2006 г.
9. Материалы международных конгрессов. А.Ю. Земченков, Н.А.Томилина. «K/DOQI
обращается к истокам хронической почечной недостаточности». Нефрология и диализ, 2004, №3, с 204-220.
10. Haematuria EBM Guidelines 26.08.2004
11. Glomerulonephritis CLINICAL PRACTICE GUIDELINES MON Clinical Practice Guidelines 6/2001 https://www.gov.sg/moh/pub/cpg/cpg.htm
12. Haematuria. Philadelphia (PA): Intracorp; 2005. Various p.
- 1. Клиническая нефрология: В 2 т. / Под ред. акад. Е. М. Тареева. М., 1983.
Информация
Список разработчиков:
Кабулбаев Кайрат Абдулла улы ГКБ №7 консультант-нефролог
Канатбаева Асия Бакишевна КазНМУ, кафедра детских болезней леч. фак., профессор
Сарсенова Шынар Абилхановна ГКБ №7 З/о нефрологии
Наушабаева Асия Еркиновна НЦПиДХ МЗ РК докторант
Чингаева Гульнара Нуртасовна КазНМУ, кафедра детских болезней леч. фак., ассистент
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанест?
