Код мкб 10 спленэктомия
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
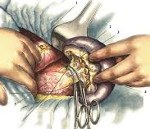
Название: Разрыв селезенки.
Анатомические особенности селезенки
Описание
Разрыв селезенки. Нарушение целостности селезенки в результате травматического воздействия. Возникает при ударе в нижнюю часть левой половины грудной клетки или в область левого подреберья. Является результатом высокоэнергетической травмы. Часто сочетается с повреждением других органов брюшной полости. Проявляется болями в левом подреберье и симптомами кровопотери, обычно наблюдаются признаки раздражения брюшины. Диагноз выставляется на основании клинических проявлений, данных лапароскопии и других исследований. Лечение оперативное.
Дополнительные факты
Разрыв селезенки – достаточно распространенное повреждение, которое встречается при различных высокоэнергетических травмах: падениях с высоты, промышленных, природных, железнодорожных или автодорожных катастрофах. Из-за высокой вероятности обильного кровотечения представляет непосредственную опасность для жизни, требует проведения немедленного оперативного вмешательства. Чаще встречается у лиц трудоспособного возраста, что обусловлено их более высокой физической активностью и более высоким риском попадания в экстремальные ситуации.
Разрывы селезенки могут быть изолированным повреждением, а также встречаться в составе сочетанной и множественной травмы (политравмы). Часто наблюдаются одновременные повреждения печени, брыжейки и толстой кишки. Возможно сочетание с переломами ребер, повреждением грудной клетки, переломом позвоночника, ЧМТ, переломом таза, переломами костей конечностей и другими повреждениями. Лечение данной патологии осуществляют травматологи и абдоминальные хирурги.
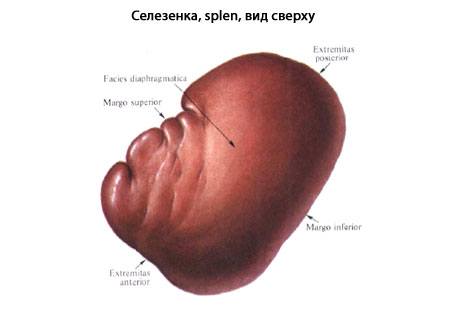
Селезенка – паренхиматозный орган, расположенный в верхней левой части брюшной полости, кзади от желудка, на уровне IX-XI ребер. Покрыта капсулой. Имеет форму удлиненной и уплощенной полусферы, которая выпуклой стороной обращена к диафрагме, а вогнутой – к органам брюшной полости. Селезенка не относится к числу жизненно важных органов. Является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови.
К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы нивелируются тем, что селезенка достаточно надежно защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся спленомегалией и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положения органа в момент травмы, фазы дыхания, наполнения кишечника и желудка.
Классификация
Выделяют следующие виды разрывов селезенки:
• Контузия – наблюдается разрыв участка паренхимы при сохранении целостности капсулы органа.
• Разрыв капсулы без значительного повреждения паренхимы.
• Одномоментный разрыв селезенки – одномоментное повреждение капсулы и паренхимы.
• Двухмоментный разрыв селезенки – разрыв паренхимы, за которым через некоторое время следует разрыв капсулы.
• Разрыв капсулы и паренхимы с самостоятельной тампонадой (мнимый двухмоментный разрыв) – разрыв паренхимы быстро «закрывается» сгустком крови и кровотечение прекращается еще до появления выраженной клинической симптоматики. В последующем сгусток вымывается током крови, кровотечение возобновляется.
• Мнимый трехмоментный разрыв – двухмоментный разрыв, за которым через некоторое время следует самостоятельная тампонада, а позже – свободное позднее кровотечение.
Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временной период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме становится физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке.
Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости. Профузное кровотечение с резким нарастанием клинических симптомов чаще наблюдается при двухмоментных повреждениях селезенки.
Симптомы
Клиника повреждений селезенки отличается большим разнообразием. Выраженность и наличие тех или иных проявлений зависят от степени разрыва, наличия или отсутствия сопутствующих повреждений, а также времени с момента травмы. Сразу после травматического воздействия может наблюдаться либо нерезкое ухудшение состояния, либо картина острой кровопотери без перитонеальных признаков, свидетельствующих о повреждении паренхиматозного органа. Основными жалобами в первые часы являются боли в районе левого подреберья и верхних отделах живота. Примерно у половины пациентов боли иррадиируют в левую лопатку и левое плечо.
Большинство больных принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. Брюшная стенка не участвует в акте дыхания. Степень напряжения брюшной стенки и выраженность болевого синдрома при пальпации живота может значительно варьировать как у разных больных, так и у одного и того же пациента в разные периоды после травмы. В отдельных случаях (при коллапсе или шоке) напряжение мышц живота может отсутствовать. Притупление звука в отлогих отделах живота при перкуссии наблюдается только при значительном кровотечении. Через некоторое время после травмы развивается парез кишечника, проявляющийся отсутствием дефекации, задержкой газов и вздутием живота.
Боль в груди слева. Боль в грудной клетке. Кашель. Одышка. Рвота. Тошнота. Шум в ушах.
Диагностика
Анализы крови на начальных этапах обследования малоинформативны, поскольку из-за механизмов компенсации кровопотери состав периферической крови может оставаться в пределах нормы в течение нескольких часов. Диагноз выставляется на основании клинических признаков, данных рентгенографии грудной клетки и рентгенографии живота. На рентгеновских снимках слева под диафрагмой определяется гомогенная тень. Дополнительными признаками разрыва являются ограничение подвижности и высокое стояние левого купола диафрагмы, расширение желудка, смещение левой части ободочной кишки и желудка вправо и книзу. При скудной клинической симптоматике, подкапсульных и центральных гематомах селезенки данные рентгенографии часто неспецифичны. Может потребоваться ангиография, однако этот метод не всегда применим из-за больших временных затрат, отсутствия необходимого оборудования или специалистов.
В настоящее время в связи с широким распространением эндоскопических методов все большее значение в диагностике разрывов селезенки приобретает лапароскопия. Эта методика позволяет не только быстро подтвердить наличие кровотечения в брюшную полость, но и точно установить его источник. При отсутствии эндоскопического оборудования альтернативой лапароскопии может стать лапароцентез – метод, при котором переднюю брюшную стенку прокалывают троакаром (полым инструментом), затем вводят через троакар катетер и выполняют аспирацию содержимого брюшной полости. Данная методика дает возможность подтвердить наличие кровотечения в брюшную полость, но не позволяет установить его источник.
Лечение
Кровотечения при разрывах селезенки крайне редко останавливаются самостоятельно, поэтому такая травма является показанием для экстренного хирургического вмешательства. Операция должна быть проведена в как можно более ранние сроки, поскольку нарастающая кровопотеря ухудшает прогноз. При возможности перед началом вмешательства добиваются стабилизации гемодинамики, осуществляя переливание крови и кровезаменителей. Если гемодинамические показатели не удается стабилизировать, операцию проводят даже при тяжелом состоянии пациента, параллельно продолжая осуществлять активные реанимационные мероприятия.
Классическим общепризнанным в травматологии и абдоминальной хирургии способом остановки кровотечения при любых разрывах селезенки считается полное удаление органа. Однако в последние годы, наряду с полным удалением, при отрывах фрагментов и неглубоких одиночных повреждениях некоторые хирурги в качестве варианта рассматривают органосохраняющую операцию – ушивание ран селезенки. Безусловными показаниями к полному удалению органа являются обширные разрывы и размозжения, разрывы в области ворот, обширные рваные и сквозные раны, невозможность надежного ушивания раны и прорезывание швов. В послеоперационном периоде после ушивания или удаления селезенки продолжают внутривенные инфузии крови и кровезаменителей, проводят коррекцию нарушений деятельности различных органов и систем, назначают обезболивающие и антибиотики.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
ОРSI-синдром, Отягощенная постспленэктомическая инфекция.
Названия
Название: Постспленэктомический сепсис.

Постспленэктомический сепсис
Синонимы диагноза
ОРSI-синдром, Отягощенная постспленэктомическая инфекция.
Описание
Септицемия постпленэктомии. Септическое состояние, которое возникает после спленэктомии и которое патогенетически связано с операцией. Это проявляется в сверхбыстром развитии гриппоподобного синдрома с последующим резким падением артериального давления, снижением диуреза, судорогами, изменением сознания. Бактериальная диагностика крови, ПЦР, тест на прокальцитонин, рентгенография грудной клетки. Для лечения используются антибиотики, внутривенные иммуноглобулины, прессованные амины, антикоагулянты, антиагреганты, проводится интенсивная детоксикация, инфузионная терапия.
Постспленэктомический сепсис
Дополнительные факты
Возникновение сепсиса после спленэктомии (синдром ОРСИ, усугубляемый инфекцией после спленэктомии) является наиболее серьезным инфекционным осложнением, вызванным гипоспленизмом после спленэктомии. Впервые молниеносное септическое состояние у детей, перенесших удаление селезенки, было описано в 1952 году. Сепсис в период после спленэктомии встречается у 0,23-2,4% пациентов, оперированных по поводу черепно-мозговой травмы, и более чем у 20%. При наличии гематологических заболеваний. Патология может быть обнаружена через различные промежутки времени после операции, согласно результатам наблюдений, минимальный из известных периодов составляет 24 дня, а максимальный – 65 лет. Возможно повторное возникновение синдрома ORSI у того же пациента.
Причины
Септическое расстройство у пациентов, перенесших спленэктомию, вызвано быстрой генерализацией местной инфекции вследствие послеоперационного иммунодефицита. В 50-90% случаев возбудителем сепсиса при синдроме OPSI являются пневмококки, реже заболевание вызывается гемофильным гриппом типа В, менингококками. В отдельных случаях из крови пациентов высеваются кишечная палочка, псевдомонады, стрептококки, стафилококки, сальмонеллы. По мнению специалистов в области инфекционных заболеваний, общей хирургии, гастроэнтерологии, основным фактором, способствующим появлению септического воспаления после спленэктомии, является угнетение различных звеньев иммунной системы:
• Уменьшение количества Т-клеток _ _. Из-за отсутствия антиген-зависимой пролиферации и дифференцировки, которые обычно происходят в тимус-зависимых периартериальных областях селезенки, уровень зрелых эффекторных Т-лимфоцитов (Т-хелперов, Т-киллеров) в крови пациентов снижается. В результате нарушается быстрое удаление клеток, поврежденных бактериями, и уменьшается стимуляция В-лимфоцитов, моноцитов и NK-клеток.
_ Дефицит иммуноглобулинов и комплемента. Одним из проявлений гипоспленизма после спленэктомии, связанным со снижением созревания и стимуляцией В-клеток, является снижение количества IgA, IgE сразу после операции, снижение уровня IgG и IgM в отдаленном периоде. При дефиците антител возникают условия для быстрого развития бактериемии. Ситуация усугубляется снижением уровня общей похвалы, фракции С3-, С4.
• Дефицит туфтсинов. В крови больных с удаленной селезенкой концентрация туфтсина (туфтсина) – тетрапептида опсонина, который синтезируется преимущественно в селезенке, уменьшается в 3 раза, улучшает миграцию и дифференцировку макрофагов, стимулирует их усвояемость. Дефицит туфтсина, при котором наблюдается неполный фагоцитоз, становится предпосылкой развития смертельных инфекций.
Патогенез
Большинство возбудителей сепсиса после спленэктомии характеризуются длительным периодом бессимптомного транспорта: пневмококки высеяны у 5–70% здоровых людей, менингококки у 4–15%, гемофильные палочки типа В – у 4,5–6% и т. Д. Начальная точка заболевания Активация бактерий основана на снижении иммунитета, в частности на снижении уровня типозависимых PGM иммуноглобулинов. Возможна инфекция в воздухе от инфекционного носителя. Первичное поражение обычно образуется в носоглотке, воспаление характеризуется выраженным аллергическим компонентом с недостаточным иммуногистогенным и фагоцитарным макрофагом.
В связи с быстрым накоплением эндотоксинов наблюдается большое количество медиаторов воспаления, массового разрушения тканей, увеличения токсемии, синдрома гиперреактивной системной воспалительной реакции с нарушениями гемодинамики, микроциркуляции и гиперкоагуляции. Проникновение микробов в системный кровоток приводит к их быстрому распространению в организме, оседанию в различных органах с образованием вторичных гнойных очагов, обостряет системные и полиорганные нарушения. Пиемические очаги становятся постоянными источниками вирулентных бактерий, поддерживают состояние патологической реактивности.
Симптомы
Клиническая картина заболевания возникает внезапно. У пациента развивается лихорадка, озноб и повышенное потоотделение, сильные головные боли, миалгия, тошнота и рвота, незначительные катаральные симптомы (кашель, боль в горле). При прогрессировании сепсиса наблюдается быстрое нарастание симптомов и ухудшение общего состояния со значительным снижением артериального давления, снижением выделения мочи, нарушением сознания и судорогами. В структуре гнойно-септического состояния постпленэктомии могут появляться симптомы менингита (светобоязнь, неукротимая рвота, ригидность мышц шеи) и пневмонии (боль в груди, одышка, кашель с выделением мокроты, цианоз кожи).
Боль в грудной клетке. Влажный кашель. Истощение. Кашель. Лейкоцитоз. Одышка. Озноб. Потливость. Рвота. Судороги. Тошнота. Увеличение СОЭ.
Возможные осложнения
В рамках септического состояния синдром ДВС-синдрома часто возникает из-за чрезмерного потребления факторов свертывания крови на начальной стадии, что приводит к сильной гипокоагуляции и системному кровотечению. При распространении инфекции абсцессы могут образовываться в мозге, легких и других органах. Наиболее опасным осложнением после спленэктомического сепсиса является развитие синдрома Уотерхауса-Фридрихсена (острая надпочечниковая недостаточность), который проявляется в виде снижения артериального давления вплоть до коллапса, потери сознания и общего цианоза.
Диагностика
Можно предположить развитие сепсиса после спленэктомии при наличии анамнестической информации об удалении селезенки в сочетании с характерной клинической картиной (короткий продромальный период и быстрое ухудшение состояния пациента). Для проверки диагноза проводится полное обследование. Наиболее информативными с септическим синдромом после спленэктомии являются:
• Бактериологическое посев крови. Сбор венозной крови перед антибактериальной терапией и инокуляция материала, полученного на различных питательных средах, позволяет обнаружить возбудителя сепсиса. Также определяют чувствительность микроорганизмов к антибактериальным препаратам. Выполнение полимеразной цепной реакции выявляет ДНК патогена в плазме, что служит подтверждением постспленэктомической инфекции крови. Способ характеризуется высокой чувствительностью, специфичностью и быстрыми результатами (в течение 1 дня).
• Тест на прокальцитонин. Определение концентрации прокальцитонина в крови необходимо для оценки степени тяжести осложнений после спленэктомии. Показатель выше 10 нг / мл является неблагоприятным прогнозом и указывает на системный гнойно-септический процесс.
• Рентгенография грудной клетки. Во время рентгенологического исследования в передней и боковой проекциях обнаруживаются признаки пневмонии, которая обычно сочетается с сепсисом. На рентгенографии видно однородное потемнение, занимающее несколько сегментов или долю легкого.
В клиническом анализе крови на сепсис определяются повышенный лейкоцитоз (более 15 г / л) или лейкопения, увеличение СОЭ, уменьшение количества тромбоцитов и эритроцитов. При проведении биохимического анализа крови выявляется снижение концентрации альбумина, повышение уровня общего билирубина и мочевины, снижение концентрации хлоридов. На иммунограмме количество активированных моноцитов составляет менее 30%, что является признаком септического процесса. В общем анализе мочи присутствуют лейкоциты, гиалиновые цилиндры и эритроциты.
Дифференциальный диагноз ставится при сепсисе различной этиологии, анафилактическом шоке, малярии, системной красной волчанке, лимфоме Ходжкина, системном васкулите, внутрибольничной инфекции, гнойно-резорбтивной лихорадке, туберкулезе. Помимо специалиста по инфекционным заболеваниям пациент нуждается в консультациях у хирурга, гастроэнтеролога, пульмонолога, гематолога, иммунолога.
Лечение
Синдром характеризуется высокой терапевтической устойчивостью. Пациентам рекомендуется комбинированная терапия для борьбы с инфекционным агентом и коррекции последствий гиперреактивной реакции. Основу лечебного режима составляют препараты, которые непосредственно воздействуют на возбудителя сепсиса:
• Антибактериальные препараты. Как правило, базовая терапия включает цефалоспорины 2-3 поколения в сочетании с аминогликозидами. Учитывая чувствительность микрофлоры, лечение дополняют фторхинолоны последних поколений, парентеральные карбапенемы, полусинтетические уреидопенициллины, ингибиторы β-лактамазы.
• Внутривенные иммуноглобулины (IVIG). Эффективность пассивной иммунизации при пост-спленэктомическом варианте сепсиса остается сомнительным предметом. Однако, согласно наблюдениям, введение больших и повторных доз готовых антител положительно влияет на устранение микробной флоры и улучшает общее состояние пациента.
Во избежание общего отравления назначают инфузии плазмозаменителей, форсированный диурез, гемосорбцию, плазмаферез и гемодиализ. Кортикостероиды используются в противовоспалительных целях. При значительном падении артериального давления рекомендуются прессорамины. Учитывая тяжесть метаболических и энергетических нарушений, активную инфузионную терапию проводят с инфузией коллоидных, кристаллоидных растворов, белковых и жировых эмульсий. В случае нарушений гемостаза указываются ингибиторы агрегации тромбоцитов, прямые и непрямые антикоагулянты, переливания свежезамороженной плазмы и массы тромбоцитов. Хирургическое лечение используется только в формировании обширных вторичных пемических очагов, которые поддерживают интоксикацию и гиперреактивность.
Список литературы
1. Постспленэктомический сепсис/ Шапкин Ю. Г. Масляков В. В. Чалык Ю. В. // Вестник хирургии – 2009 – Т. 168, №5.
2. Многофункциональное обоснование операций на гастроспленопанкреатическом комплексе и профилактика осложнений при вынужденной спленэктомии: диссертация/ Алексеев В. С. – 2016.
3. Диагностика и лечение закрытых повреждений селезенки у детей/ Катько В. А. , Аверин В. И. , Свирский А. А. – 2009.
Источник
