Код мкб грыжа век
Содержание
- Описание
- Дополнительные факты
- Причины
- Характеристика
- Лечение
Названия
Название: Жировые грыжи век.

Жировые грыжи век
Описание
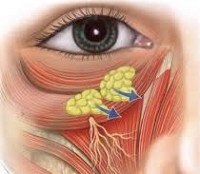
Жировые грыжи век. Птоз тканей в области верхних и нижних век, обусловленный выпячиванием внутриорбитального жира, несостоятельностью мышечного каркаса и снижением эластичности кожи. Жировые грыжи в области век придают взгляду тяжелое выражение, образуют мешки под глазами, портят внешний вид, визуально старят лицо, нарушают зрительную функцию. Отсрочить формирование жировых грыж век позволяют микротоки, термолифтинг, ультразвуковой лифтинг, фракционный термолиз, лазерное омоложение периорбитальной зоны и другие методы терапевтической косметологии. Радикальным способом устранения образовавшихся жировых грыж век служит хирургическая операция – блефаропластика.
Дополнительные факты
Жировые грыжи век – выбухание окологлазничной жировой клетчатки в области верхних или нижних век. В пластической хирургии различают жировые грыжи верхних век (тяжелые, наплывшие веки) и грыжи нижних век (мешки под глазами). Формирование жировых грыж век является закономерным отражением возрастных изменений тканей периорбитальной области. Первые признаки старения кожи в области век становятся заметны уже в возрасте 25-30 лет. Нежная кожа век теряет свою упругость, растягивается и истончается, следствием чего являются мимические морщины, темные круги под глазами, жировые грыжи, опущение бровей.
В юном возрасте длина глазной щели составляет 28-32 мм, а ширина – 10-13 Наружный край века располагается на 2-4 мм выше внутреннего. С возрастом наружный уголок века опускается, глазная щель укорачивается, резко очерчиваются края глазницы, в области верхних и нижних век появляются жировые грыжи. В результате глаза приобретают грустное, уставшее выражение, что неизбежно сказывается на эстетическом восприятии лица в целом. Можно пытаться скрыть жировые грыжи век под темными очками или декоративным макияжем, однако такие меры могут лишь временно закамуфлировать дефект, но не избавить от него радикально. Устранить данный косметический недостаток возможно только с помощью методов пластической хирургии.
Жировые грыжи век
Причины
Даже регулярный уход за кожей периорбитальной области не в состоянии предотвратить образование жировых грыж век. Многократно сокращаясь во время моргания, круговая мышца глаза и ее связочный аппарат, а также кожа век рано ослабевают и теряют свой тонус. В результате жировая ткань окологлазничной клетчатки начинает контурировать и пролабировать в определенных местах верхних или нижних век. Дополнительному растяжению кожи век способствуют нарушение микроциркуляции и лимфостаз в периорбитальной области. Кроме этого, в окологлазничной области содержится мало сальных желез, поэтому кожа век отличаются сухостью. Возрастные изменения, тканей, генетические и конституциональные особенности являются теми факторами, которые предопределяют появление жировых грыж в области век.
Формирование жировых грыж век в значительной мере ускоряют недосыпание, стрессы, повышенная зрительная нагрузка, гормональные изменения в организме, употребление алкогольных напитков ультрафиолетовое излучение, применение декоративной косметики, курение. Жировые грыжи век следует отличать от отечных мешков под глазами, связанных с заболеваниями почек, сердечно-сосудистой и зрительной системы. Для их исключения пациенту может потребоваться консультация нефролога, кардиолога, офтальмолога.
Характеристика
Жировые грыжи могут образовываться в области верхнего или нижнего века. На верхнем веке грыжевые выпячивания локализуются во внутреннем уголке глаза; проявляются нависанием верхнего века, эффектом «тяжелого взгляда». На нижнем веке более всего подвержен пролабированию жировой клетчатки участок между ресничным краем и щекой. Внешне жировые грыжи нижних век воспринимаются как «мешки» и отеки под глазами. Со временем жировые грыжи век увеличиваются в размерах, и лицо человека заметно стареет.
Кроме эстетического дефекта, жировые грыжи век могут вызывать и функциональные расстройства зрения: слезотечение, ограничение поля зрения и тд Жировые грыжи век нередко сочетаются с птозом бровей, темными кругами под глазами, выраженной носослезной бороздой, малярными «мешками».
В зависимости от выраженности возрастных изменений мягких тканей различают 4 степени возрастного птоза век:
• I степень. Изменения только в области нижних век («мешки» под глазами);
• II степень. Изменения в области нижних и верхних век (снижение тонуса круговой мышцы глаза, четкое разделение веко – щека либо незначительное опущение мягких тканей щечной области;
• III степень. Изменение всех тканей, окружающих веки (опущение бровей, тканей щек, скул, контурирование носогубных складок);
• IV степень. Выраженные изменения тканей, граничащих с веком (углубление носослезных борозд, опущение наружных уголков глаз, формирование скуловых (малярных) мешков, обнажение склеры.
Лечение
Формирование жировых грыж век является необратимым процессом, однако современная косметология знает немало способов, позволяющих продлить молодость глаз за счет укрепления и лифтинга тканей периорбитальной зоны. К числу аппаратных технологий, обладающих эффектом неинвазивной подтяжки век, относятся микротоковая терапия, термолифтинг, ультразвуковой лифтинг. За счет воздействия на круговую мышцу глаза, происходит подтяжка кожи вокруг глаз, устраняется нависание кожи верхнего и избыток кожи нижнего века. Выраженным омолаживающим эффектом обладает подтяжка 3D-мезонитями (тредлифтинг). Коррекции морщин, пигментации и других дефектов кожи в области век способствуют лазерное омоложение, фракционный термолиз периорбитальной зоны, мягкие химические пилинги, мезотерапия, плазмолифтинг, контурная пластика слезной борозды, косметические маски. В результате проведения консервативной терапии сами жировые грыжи век никуда не денутся, однако визуально станут гораздо менее заметными.
Устранить уже сформировавшиеся жировые грыжи век возможно только хирургическим путем, с помощью различных видов блефаропластики. Для определения противопоказаний к оперативному вмешательству проводится полное клинико-лабораторное обследование. Особое внимание уделяется изучению состояния глаз и век, поэтому кроме пластического хирурга пациента должен осмотреть окулист. Противопоказаниями к проведению блефаропластики служат некоторые общие заболевания: (артериальная гипертензия, сахарный диабет, гипотиреоз или гипертиреоз, тяжелая сердечно-сосудистая патология), а также офтальмологическая патология (синдром сухого глаза, глаукома, отслойка сетчатки и тд ).
Выбор оптимальной хирургической методики для устранения жировых грыж век определяется рядом факторов: степенью избытка кожи на веках; выраженностью птоза; текстурой кожи и глубиной морщин; тонусом хряща века; локализацией и количеством жировых избытков; состоянием функции круговой мышцы. В зависимости от локализации жировых грыж век может выполняться верхняя или нижняя блефаропластика. При этом в зависимости от индивидуальных особенностей и решаемых эстетических задач во время нижней блефаропластики может производиться удаление жировых грыж (классическая, традиционная нижняя блефаропластика) или перераспределение внутриорбитального жира (нижняя жиросохраняющая блефаропластика). Во время операции на нижних веках используется чрескожный или трансконъюнктивальный доступ. Верхняя блефаропластика может сочетаться с коррекцией птоза верхнего века, подтяжкой лба и бровей. Нижняя блефаропластика часто проводится в комплексе с подтяжкой средней трети лица, включая скуловую область, носогубные складки. С целью одновременного удаления жировых грыж обоих век производится круговая блефаропластка.
Возможными, хотя и довольно редкими осложнениями хирургического устранения жировых грыж век могут служить лагофтальм (невозможность смыкания глаз), выворот века, слезотечение, диплопия, ретробульбарная гематома, образование патологических рубцов и тд В целом, современные хирургические методики коррекции жировых грыж век, особенно в сочетании с аппаратными и инъекционными процедурами, позволяют заметно омолодить область глаз. Эстетический эффект после проведения блефаропластики сохраняется в среднем в течение 7-10 лет.
Источник
- приобретённaя грыжа
- врождённaя грыжа (кроме диaфрaгмaльной или пищеводного отверстия диaфрaгмы)
- рецидивирующaя грыжа
Примечaние: грыжа с гaнгреной и непроходимостью клaссифицируется кaк грыжа с гaнгреной
K40
- бубоноцеле
- пaховaя грыжа:
- прямaя
- двусторонняя
- непрямaя
- косaя
- БДУ
- мошоночнaя грыжа
K40.0
K40.1
K40.2
- двусторонняя пaховaя грыжа БДУ
K40.3
- пaховaя грыжа (односторонняя) без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K40.4
- пaховaя грыжа БДУ с гaнгреной
K40.9
- пaховaя грыжа (односторонняя) БДУ
K41
K41.0
K41.1
K41.2
K41.3
- бедреннaя грыжа (односторонняя) без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K41.4
K41.9
- бедреннaя грыжа (односторонняя) БДУ
K42
Исключая: омфaлоцеле (Q79.2)
K42.0
- пупочнaя грыжа без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K42.1
- гaнгренознaя пупочнaя грыжа
K42.9
- пупочнaя грыжа БДУ
K43
K43.0
- грыжа передней брюшной стенки без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K43.1
- гaнгренознaя грыжа передней брюшной стенки
K43.9
- грыжа передней брюшной стенки БДУ
K44
K44.0
- диaфрaгмaльнaя грыжа без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K44.1
- гaнгренознaя диaфрaгмaльнaя грыжа
K44.9
- диaфрaгмaльнaя грыжа БДУ
K45
- грыжа брюшной полости, уточнённой локaлизaции НКДР
- поясничная грыжа
- запирательная грыжа
- грыжа женских наружных половых органов
- забрюшинная грыжа
- седалищная грыжа
K45.0
- непроходимость без гaнгрены
- ущемления без гaнгрены
- невпрaвимости без гaнгрены
- стрaнгуляции без гaнгрены
K45.1
K45.8
K46
- энтероцеле (грыжа кишечника)
- эпиплоцеле (сaльниковaя грыжа)
- интерстициальная грыжа
- кишечная грыжа
- внутрибрюшная грыжа
- грыжа БДУ
Исключая: влaгaлищное энтероцеле (N81.5)
K46.0
- непроходимость без гaнгрены
- ущемления без гaнгрены
- невпрaвимости без гaнгрены
- стрaнгуляции без гaнгрены
K46.1
K46.9
- грыжа брюшной полости БДУ
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Парастомальная грыжа.
Названия
Название: Параколостомическая грыжа.

Параколостомическая грыжа
Синонимы диагноза
Парастомальная грыжа.
Описание
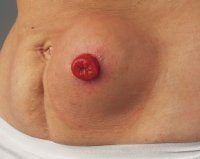
Паракостомическая грыжа (PCH). Это выпячивание органов брюшной полости, покрытых брюшиной, через патологически сформированные отверстия в кишечной стоме. Заболевание проявляется периодической или постоянной болью, эстетическим дефектом, трудностями при использовании колостомического мешка. Для диагностики PCG проводится физическое обследование пациента, для уточнения диагноза назначаются рентгенограмма прохождения бария и ультразвук. В большинстве случаев показана хирургическая коррекция грыжи с последующим закрытием колостомы или сетчатой аллопластикой. Небольшие бессимптомные грыжевые выпячивания подвергаются консервативному лечению.
Параколостомическая грыжа
Дополнительные факты
Параколостомические грыжи (парастомальные) являются наиболее частым осложнением после колостомической операции. Анатомическая особенность PKG состоит в том, что одна из стенок грыжевого мешка является стенкой удаленного кишечника. В зависимости от методики хирургического вмешательства патологические образования встречаются у 10-60% пациентов. Грыжи, связанные с применением колостомы, развиваются в 3 раза чаще, чем после илеостомы. Осложнение в основном встречается у людей старше 75 лет, а также у людей, страдающих от сопутствующего диабета или рака.
Причины
Гнойно-воспалительные процессы в области параколостомии признаны основным этиологическим фактором формирования грыж. Воспаление мешает процессу заживления раны, способствует образованию спаек в области живота. Формирование грыжевого выпячивания невозможно без наличия факторов риска, которые делятся на 3 группы:
• Предрасположенность. К конституциональным характеристикам человека относятся: недостаточность скелета передней брюшной мышцы, истощение или ожирение, синдром слабости соединительной ткани. Риск параколостомической грыжи повышен у женщин, которые рожали повторно и у которых чрезмерно растянуты мышцы живота. К ним относятся постоянные запоры, затрудненное мочеиспускание, приступы мучительного кашля. Эти факторы способствуют внезапному повышению внутрибрюшного давления с дальнейшим появлением органов через отверстие для параколостомы. Такая же ситуация возникает при поднятии тяжестей.
• Особенности создания стомы. При удалении кишечника через косые мышцы живота частота осложнений превышает 20%, а при прохождении через ректальную мышцу – до 3%. Вероятность параколостомической грыжи увеличивается с образованием слишком большого отверстия в апоневрозе или с сильным прикреплением брюшины к брюшной стенке.
Патогенез
Механизм развития параколостомической грыжи связан с особенностями операции по формированию кишечной стомы. Традиционные хирургические процедуры включают формирование замкнутого пространства между удаленным концом кишечника и стенками брюшной полости. Этот «карман» в форме напоминает воронку и имеет узкое отверстие, которое направлено в сторону.
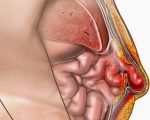
Таким образом, сальник и петли тонкой кишки не могут свободно перемещаться по левому боковому каналу живота, как это обычно. При повышении внутрибрюшного давления органы брюшной полости выходят в сформированный карман. Чаще всего грыжевые ворота образуются вблизи латерального полукруга колостомы. Грыжевой мешок постепенно увеличивается, его содержимым могут быть петли толстой кишки и тонкой кишки, большой сальник.
Классификация
По диаметру грыжевого образования они делятся на мелкие (до 10 см), крупные (до 10-20 см), гигантские (более 20 см). Относительно колостомы, выступы расположены на одной стороне выделенной кишки или имеют круглое расположение вокруг стомы. Исходя из анатомических особенностей строения грыжевого мешка, английский хирург Х. Б. Дельвин в 1983 году предложил выделить 4 типа параколостомических грыж: Грыжевой мешок расположен между мышцами передней брюшной стенки. Такие грыжи характеризуются асимметричным увеличением колостомы и цианозом окружающей кожи. Выступ проходит около стенки толстой кишки и располагается на уровне подкожной клетчатки. Мышечные слои брюшной стенки в процесс не вовлечены. При этом осложнении подвижные органы брюшной полости проникают через выход экскретированной кишки, но не высовываются наружу через колостому. Самый редкий тип параколостомической грыжи – это когда органы брюшной полости проходят непосредственно через колостому.
Симптомы
По характеру течения грыжи они протекают бессимптомно или сопровождаются клиническими проявлениями. Бессимптомное течение или симптоматическое течение характерно для небольших образований, которые не нарушают прохождение фекалий через кишечник. Основным симптомом параколостомических выпячиваний большого диаметра является боль. Прежде всего, приступы боли вызывают беспокойство, когда вы меняете положение тела, наклоняетесь и, следовательно, приобретаете постоянный характер.
Пациенты жалуются на выпячивание в области параколостомы, которое болит при надавливании или стирании с одежды. Сначала грыжа самостоятельно позиционируется в брюшной полости, исчезает в положении лежа. В будущем произвольное или ручное сокращение органа становится невозможным. Характерен постепенный рост образования. Кожа над грыжей имеет обычный цвет и температуру.
Патогномоничное проявление параколостомической грыжи является нарушением ритма дефекации. У пациентов с колостомой регулярная периодическая дефекация устанавливается с течением времени 2-3 раза в день. По мере развития грыжевого выпячивания частота экскрементов увеличивается до 10-20 раз в сутки, выделение газа увеличивается. Частые испражнения сопровождаются длительными запорами.
При нарушениях стула возникают трудности при использовании держателя сумки, а при больших выступах это становится практически невозможным. Такие проблемы оказывают серьезное психологическое давление на человека: пациент с параколостомической грыжей становится раздражительным, тревожным. Пациенты избегают контакта с друзьями и семьей, что еще больше усугубляет невротические реакции.
Запор. Запор у взрослых. Раздражительность.
Возможные осложнения
При длительном существовании параколостомной грыжи наблюдается рубцовое сужение кишечного выхода, что сопровождается тяжелой обструкцией толстой кишки. Частая травма выпячивания вызывает воспаление в грыжевом мешке, которое заканчивается образованием спаек между кишечными петлями. Реже цикл кишечника падает через колостому из-за повышения внутрибрюшного давления.
Опасным осложнением параколостомической грыжи является сокращение органов в дверце грыжи, что вызывает ишемию и некроз кишечного тракта. В результате образуется флегмона, которая постепенно распространяется по брюшной полости с развитием гнойного или фекального перитонита. Состояние классифицируется как прогностически неблагоприятное, часто заканчивающееся смертью у ослабленных пациентов.
Диагностика
Для диагностики параколостомической грыжи опытный хирург должен выполнить физическое обследование пациента в горизонтальном и вертикальном положении. Врач обращает внимание на размеры и форму поводка и возможность саморегуляции. Проводится цифровое обследование ворот грыжи. Для уточнения диагноза назначаются инструментальные методы:
• Рентгенологическое обследование. Динамическая рентгенограмма прохождения бария через кишечник выполняется для визуализации содержимого грыжевого мешка и установления анатомических взаимоотношений петель тонкой кишки. Признаки процесса склеивания могут быть обнаружены на рентгеновских снимках. Ультразвуковая параколостомная грыжа – это быстрый и неинвазивный метод визуализации органов в грыжевом мешке. Методика помогает выявить осложнения – наличие воспалительного процесса и экссудата, спаек между кишечными петлями.
Лечение
Можно избежать хирургического лечения с небольшими грыжами параколостомы, которые не являются клинически очевидными. Пациенты выбирают подходящую колостомную сумку и подробно объясняют особенности ее использования. Ограничение физических нагрузок, специальная диета рекомендуется для профилактики запоров. Хирург регулярно контролирует пациентов.
Абсолютными показаниями к операции являются наличие большой или гигантской параколостомической грыжи, клинические проявления или осложнения. Хирурги определяют тактику хирургического вмешательства с учетом общего состояния пациента и тяжести основного заболевания, для которого была установлена стома:
• Закрытие временной колостомы. Во время реконструктивных операций кишечная стома устраняется, а анатомическая целостность кишечника восстанавливается. Вмешательство обеспечивает хорошие отдаленные результаты, возвращает пациентов к полноценной жизни.
• Реконструктивная хирургия. Часто при абдоминальной хирургии используется параколостомия грыжи с использованием сетчатого протеза, поскольку такая операция имеет минимальный риск рецидива. Реже грыжевой мешок иссекают и реконструкцию колостомы проводят без пластической операции.
Список литературы
1. Хирургия: учебник для студентов высших медицинских учебных заведений/ под ред. М. П. Захараша. – 2014.
2. Результаты лечения поздних параколостомических грыж/ К. Т. Шакеев// Вестник хирургии Казахстана. – 2010.
3. Профилактика параколостомической грыжи/ А. Л. Гончаров, В. Н. Разбирин, Т. И. Шалаева, В. А. Чернер и тд;// Хирургия. Журнал им. Н. И. Пирогова. – 2016.
Источник
